Отек голосовой щели детей

Отёк Рейнке – это хроническое заболевание слизистой оболочки гортани, сопровождающееся полипозным гиперпластическим изменением голосовых складок. Клинически проявляется изменением голоса: огрублением, появлением хрипящих и свистящих звуков, сухого кашля, периодической нестабильности тембра. Реже возникают нарушения дыхания в виде одышки. Для диагностики отека высокоинформативны физикальный осмотр, микроларингоскопия, ларингостробоскопия, акустический анализ голоса. Лечение заболевания комплексное: оно включает оперативное вмешательство и консервативную терапию (применение антигистаминных и противовоспалительных средств).
Общие сведения
Отёк Рейнке (отёчно-полипозный ларингит, полипозная дегенерация, полипозный хордит, болезнь Рейнке-Гайека) – это гипертрофические изменения слизистой голосовых складок, сопровождающиеся их отечностью и полиповидными разрастаниями. Заболевание было описано в к. XIX столетия немецким учёным Ф. фон Гайеком и анатомом Ф. Рейнке. Отёчно-полипозное воспаление гортани является крайне распространённым: согласно данным статистики, оно составляет до 8% от всех патологий гортани. Известно, что заболевание встречается преимущественно у людей в возрасте 36-50 лет. Женщины подвержены развитию болезни Рейнке-Гайека в 2 раза чаще, чем мужчины.
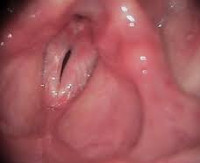
Отек Рейнке
Причины
Полипозный хордит является полиэтиологическим заболеванием. Его причиной в большинстве случаев служит неадекватная реакция многорядного реснитчатого эпителия гортани на химические и физические воздействия (табачный дым, поллютанты, повышенные голосовые нагрузки). К факторам, способствующим развитию патологии, относят:
- Курение. Во время затяжки слизистая оболочка гортани подвергается воздействию термических, химических факторов. Повышение температуры вызывает рефлекторное расширение сосудов, что способствует более глубокому проникновению никотина, формалина, ацетальдегида, бензола, бензапирена, смол в слизистую гортани.
- Профессиональные вредности. Гиперплазию слизистой верхних дыхательных путей может вызвать работа в цехах с высокой температурой и влажностью, повышенной запылённостью, контакт с токсичными газами, смолами, иными химическими веществами. К группе риска также относятся лица голосо-речевых профессий (учителя, преподаватели, певцы, актёры), работники шумного производства.
- Сопутствующие заболевания. Доказано, что развитию отёка Рейнке способствуют гипотиреоз и гастроэзофагеальная рефлюксная болезнь. При гипотиреозе развиваются обменно-трофические нарушения, вызывающие отёк, значительное утолщение голосовых складок. При ларингофарингеальном рефлюксе желудочное содержимое может достигать гортани, повреждать слизистую оболочку.
Патогенез
После воздействия повреждающего фактора на слизистую развивается неспецифический воспалительный процесс. Он сопровождается краевым отёком голосовых складок, образованием в подслизистом слое мелких кровоизлияний. В ответ на повреждение постепенно формируется полипозная гиперплазия слизистой. Полип представляет собой образование округлой формы на ножке, которая плотно прикрепляется к окружающим тканям. Прогрессирующий рост полиповидных разрастаний затрудняет движение голосовых связок и способствует постепенному нарушению дыхательных функций (вплоть до стеноза гортани).
Гистологическое исследование и микроскопия изменённых участков голосовых связок у больных с отёчно-полипозным ларингитом выявляют усиленную субэпителиальную васкуляризацию. Эпителий утолщён, деформирован, наблюдается разрастание рыхлой соединительной ткани. При этом отмечается расширение мелких сосудов, их стенки истончены, капилляры склонны к ломкости. Сам полип состоит из вытянутых, реже кистозно-расширенных трубочек, выстланных эпителием с признаками гиперплазии.
Симптомы отёка Рейнке
Заболевание прогрессирует постепенно на протяжении нескольких лет. Пациенты начинают отмечать, что к концу дня или после интенсивных нагрузок голос постепенно садится: на его восстановление требуется 2-4 часа. С течением времени охриплость приобретает постоянный характер и возникает даже после короткого разговора, в результате чего человек неосознанно переходит на шёпотную речь. У многих больных голос становится более грубым и глухим, появляются хрипящие и свистящие призвуки.
Большинство пациентов предъявляет жалобы на ощущение инородного тела в горле, сопровождающееся першением. Параллельно с этим развивается сухой приступообразный кашель, который усиливается в утреннее время. Для его облегчения больной занимает вынужденное положение сидя, наклоняет корпус вперёд и упирается руками в колени. Иногда в процессе кашля выделяется небольшое количество (до 2-3 мл) вязкой слизистой мокроты.
Крупные полипозные образования могут почти полностью перекрывать просвет гортани, вызывая затруднения дыхания и выраженный болевой синдром в горле. При физических нагрузках низкой или средней интенсивности возникает одышка смешанного характера. Затруднение дыхания усиливается при вирусных инфекциях дыхательных путей (парагрипп, грипп).
Осложнения
При несвоевременно начатой терапии заболевание продолжает прогрессировать, отёк усиливается, что приводит к полной потере голоса (афонии). В редких случаях множественные или крупные полипы вызывают стеноз гортани, прохождение воздуха затрудняется: это способствует формированию хронической дыхательной недостаточности и дилатации правых отделов сердца. Отёк Рейнке относится к предраковым состояниям ‒ существует риск малигнизации полипов.
Диагностика
Диагностика отёка Рейнке осуществляется на основании анализа данных анамнеза, жалоб больного, осмотра врача-отоларинголога, а также результатов лабораторных, инструментальных исследований. При опросе пациента уточняется время развития первых симптомов, их связь с курением или профессиональными вредностями. Для диагностики заболевания используются:
- Физикальное обследование. При осмотре лицо пациента отёчное, одутловатое, голос глухой и грубый, дыхание свистящее, с хрипами. При разговоре и кашле выявляется избыточное напряжение мимической мускулатуры лица, шеи, набухание шейных вен. Во время пальпации обнаруживается незначительное увеличение подчелюстных, передних и задних шейных лимфатических узлов.
- Инструментальные исследования. С помощью микроскопической ларингоскопии и эндоскопии гортани выявляются полипозные образования различных размеров и формы, истончение слизистой, разрастание соединительной ткани. Полипы имеют розовый или серый цвет, расположены по краям голосовых складок, выбухают в просвет гортани, полностью или частично перекрывая его.
- Оценка функции голосовых складок. Ларингостробоскопия позволяет оценить характер движения голосовых связок. В связи с наличием массивных полипозных образований амплитуда колебаний уменьшается. Колебания несинхронные, происходят с различной частотой, вялые и ослабленные, периодически наблюдается выпадение волны. Голосовая щель имеет вид узкой полоски, смыкается не полностью из-за полипа.
- Исследования голоса. К субъективным методикам относится оценка звучности голоса по шкале GRBAS (для отёчно-полипозного ларингита сумма баллов составляет не менее 3). Объективным методом является акустическое исследование голоса (фонетография). Оно выявляет нестабильность звуковой волны, преобладание низких частот, избыточный уровень постороннего шума.
Дифдиагноз отёка Рейнке проводится с другими формами хронического воспаления гортани (катаральным, аллергическим), трахеитом. Реже дифференцировать заболевание приходится с полным или частичным разрывом голосовых связок, инородным телом гортани. Иногда клиническая картина полипозно-отёчного ларингита имеет сходство с симптомами злокачественной или доброкачественной опухоли гортани.
Лечение отёка Рейнке
В современной отоларингологии используется комплексный подход к лечению патологии. Одним из важных этапов терапии является отказ от сигарет и сведение к минимуму голосовой нагрузки. Также пациенту необходимо соблюдать диету с преобладанием высокобелковых продуктов и щелочного питья, ограничивать холодную, горячую и острую пищу. Это позволяет создать необходимые условия для восстановления голосовых связок. План лечения включает в себя:
- Симптоматическую терапию. Антигистаминные средства, нестероидные противовоспалительные препараты позволяют уменьшить отёчность голосовых складок, снять боль. При мучительных приступах кашля назначают противокашлевые средства. С целью укрепления иммунитета применяют антиоксиданты, иммуностимуляторы, витаминные, минеральные комплексы.
- Физиотерапевтические процедуры. В лечении отёка Рейнке широко используются ингаляции с глюкокортикостероидами, кислородом, электрофорез с нестероидными противовоспалительными препаратами, ультрафиолетовое облучение. В качестве дополнительных методик применяют УВЧ, индуктотермию, дыхательную гимнастику, массаж грудной клетки.
- Хирургическое лечение. При наличии множественных полипов или крупных патологических образований и угрозе стеноза проводится операция под общей анестезией. Изменённые ткани прижигают лазером, после чего на их месте формируется небольшой рубец. Это позволяет восстановить подвижность голосовых складок, обеспечить полное смыкание голосовой щели.
Прогнозы и профилактика
При своевременно начатой терапии болезни Рейнке-Гайека прогноз благоприятный: пациентам удаётся восстановить голос, а также достичь стойкой клинической ремиссии. При отказе больного от лечения и госпитализации существует риск развития серьёзных осложнений вплоть до летального исхода. К основным профилактическим мероприятиям относят раннюю диагностику, лечение заболеваний щитовидной железы, желудочно-кишечного тракта, отказ от курения, ведение здорового образа жизни. Для уменьшения действия профессиональных вредностей необходимо использование масок, респираторов при работе на производстве, а также уменьшение голосовых нагрузок.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Стенозирующий ларинготрахеит является одним из наиболее часто встречающихся неотложных состояний у детей раннего возраста (от 3 мес до 3 лет), сопровождающихся синдромом крупа. Круп, синдром крупа у детей (старошотл. croupe – каркать) может развиться в любом возрасте, но чаще в первые 2 года жизни.
[1], [2], [3]
Что вызывает стенозирующий ларинготрахеит?
Стенозирующий ларинготрахеит, или круп в последние годы доминирующее значение имеют ОРВИ: грипп, парагрипп, респираторно-синцитиальная (РС), аденовирусная инфекция и др. Дифтерия ротоглотки как причина крупа сегодня встречается очень редко. Возможно развитие крупа при герпетической инфекции (афтозный стоматит), кори, ветряной оспе. Вследствие малого диаметра верхних дыхательных путей у детей младшего возраста даже небольшое набухание слизистой оболочки приводит к выраженному сужению их просвета с увеличением сопротивления воздушному потоку.
Возбудители заболевания:
- вирус гриппа А;
- вирус парагриппа I и II типов;
- РС-инфекция;
- аденовирусная инфекция;
- дифтерия;
- другие бактериальные инфекции;
- химический ожог при отравлениях.
Стенозирующий ларинготрахеит обусловлен воспалительным отеком, развивающимся ниже голосовой щели, в подскладочном пространстве. Дополнительное значение имеют экссудат, скапливающийся в просвете дыхательных путей, и спазм мышц гортани, усиливающийся при гипоксии.
Другие причины крупа
Острый бактериальный трахеит (ОБТ) называется также острым гнойным стенозируюхцим, обтурирующим ларинготрахеобронхитом, вторичным или поздним крупом. В его этиологии основное значение имеет золотистый стафилококк, в меньшей степени – палочка Пфейффера, пневмококк. Возникает ОБТ в результате наслоения гнойной инфекции на острое вирусное повреждение слизистой оболочки гортани и трахеи. В отечественной литературе описывается как вторичный круп при ОРВИ, гриппе, кори и т.д.
Возникает ОБТ чаще у детей старше 3 лет. Для него характерны высокая температура тела, долго сохраняющаяся и нередко принимающая характер ремиттирующей или гектической, постепенное нарастание симптомов крупа и медленное обратное их развитие; в крови выявляются лейкоцитоз, нейтрофилез, из мокроты высевают стафилококки.
Лечение заключается в подаче кислорода, ингаляциях муколитиков (трипсин, химопсин, ДНК-аза и др.), внутривенно назначают антибиотики в высоких дозах («защищенные» пенициллины, цефалоспорины 2-3-го поколения), нередко в комбинациях, вводят антистафилококковые гипериммунные препараты, осуществляют ИТ с целью поддержания водного баланса и дезинтоксикации. Часто развиваются гнойные осложнения: пневмония, плеврит, абсцесс, сепсис и др.
Синдром крупа или его клиническая имитация наблюдаются также при ряде заболеваний, для своевременного выявления которых необходимо оперативно проводить дифференциальную диагностику с последующей специфической терапией.
Дифтерия гортани является классическим образцом воспалительного ларингита, стеноза гортани, в основе механизма которого лежат отек слизистой оболочки, спазм мышц гортани и наличие фибринозных пленок, существенно уменьшающих просвет дыхательных путей. Локализованная или распространенная дифтерия гортани наблюдается в настоящее время у взрослых больных или непривитых детей раннего возраста. Стеноз гортани постепенно и неуклонно прогрессирует до стадии асфиксии. Основным средством терапии дифтерийного крупа является введение антитоксической противодифтерийной сыворотки в суммарной дозе 30-60 тыс. ед. независимо от возраста в течение 1-2 дней.
Заглоточный абсцесс чаще развивается у детей грудного и раннего возраста на фоне ОРВИ вследствие присоединения бактериальной инфекции, вызванной гемофильной палочкой. Возникающее выбухание задней стенки глотки является препятствием для прохождения струи воздуха и нередко имитирует клинические проявления стеноза гортани или ЭГ. При осмотре зева можно выявить гиперемию слизистой оболочки, ее выбухание в глотку. Рентгенологически в боковой проекции шеи наблюдается увеличение ретрофарингеального или ретротрахеального пространства.
В начале заболевания эффективны большие дозы пенициллина, а также полусинтетические пенициллины, цефалоспорины. При необходимости проводят хирургическое вмешательство.
[4], [5], [6], [7]
Симптомы стенозирующего ларинготрахеита
Стенозирующий ларинготрахеит возникает главным образом у детей в возрасте 1-6 лет на 1-2-е сутки респираторной инфекции. Он развивается в результате отёка гортани ниже голосовой щели, выражающегося в инспираторном стридоре. Отёк голосовых связок проявляется дисфонией (охриплостью голоса).
В результате уменьшения диаметра дыхательных путей возрастает сопротивление току воздуха и увеличивается работа дыхания: тахипноэ, включение в работу дыхания дополнительных групп мышц. При прогрессировании обструкции возможно нарушение газообмена с последующим развитием гипоксемии, цианоза и накопления углекислого газа. Это поздние признаки крупа – предвестники полной непроходимости дыхательных путей и остановки дыхания.
Симптомы стенозирующего ларинготрахеита чаще развивается ночью. Характерно появление инспираторной одышки – удлиненного, шумного вдоха, дисфонии (хриплый голос и грубый, «лающий» кашель) или афонии (потеря голоса и появление беззвучного кашля). При нарастании обструкции верхних дыхательных путей усиливаются одышка и участие вспомогательной мускулатуры в акте дыхания, отмечаются западение податливых мест грудной клетки во время вдоха, цианоз, артериальная гипоксемия с последующим накоплением СО2 и развитием коматозного состояния, асфиксии.
По наблюдениям В. Ф. Учайкина, в генезе стенозирующего ларинготрахеита у детей с стенозирующим ларинготрахеитом определенное значение имеют аллергическая настроенность слизистых оболочек гортани и трахеи и их повышенная чувствительность к любым раздражителям, даже к потоку воздуха.
Тяжесть стенозирующего ларинготрахеита определяется степенью сужения просвета верхних дыхательных путей или стеноза гортани. Различают 4 степени стеноза гортани. При стенозе I степени шумное дыхание (на вдохе) выявляется только при беспокойстве ребенка, повышении его двигательной активности; при стенозе II степени ДН, инспираторная одышка, участие вспомогательной мускулатуры в акте дыхания выявляются даже во время сна, который становится беспокойным. 8а02 не снижается менее 90%, выявляются метаболический ацидоз, умеренная гипокапния. При стенозе III степени ребенок почти не спит из-за ощущения нехватки воздуха, удушья. Одышка становится смешанной (инспираторно-экспираторной), появляется акроцианоз. Усилия, прикладываемые ребенком в процессе дыхания, предельно возможные (его волосы становятся мокрыми от пота), тем не менее они не обеспечивают равновесие газообмена. Наблюдается снижение PаО2
Клинические проявления стеноза гортани в зависимости от его степени тяжести
Степень | Симптомы |
I | Грубый, «лающий» кашель, осиплость голоса, шумное дыхание в инспираторной фазе. Вспомогательная мускулатура в акте дыхания не участвует, ДН манифестирует при беспокойстве ребенка |
II | Дыхание шумное, слышное на расстоянии, умеренное втяжение податливых мест грудной клетки на вдохе. Часто возникают приступы затрудненного дыхания, умеренно выраженная инспираторная одышка наблюдается в покое |
III | Дыхание постоянно затрудненное, одышка смешанная (инспираторно-экспираторная), податливые места грудной клетки и грудина заметно втягиваются в момент вдоха. Постоянное беспокойство, бледность с акроцианозом, потливость, тахикардия, возможно выпадение пульсовой волны на вдохе. Выраженная ОДН |
IV | Адинамия, отсутствие сознания, разлитой цианоз, снижение температуры тела, поверхностное дыхание или апноэ, расширение зрачков (гипоксическая кома) |
[8], [9], [10], [11]
Лечение стенозирующего ларинготрахеита
Лечение стенозирующего ларинготрахеита направлено на удаление предварительно разжиженной слизи из дыхательных путей, уменьшение отека в анатомически узких местах, уменьшение мышечного спазма. Алгоритм терапии таков:
- дают увлажненный и согретый до 30-35 °С кислород в концентрации 30-40 % через маску или в палатке. При легких формах крупа достаточно аэротерапии, при стенозе III степени показано постоянное пребывание ребенка в атмосфере насыщенного до 100% водяными парами воздуха, обогащенного кислородом в концентрации 30-40 % (парокислородная палатка);
- проводится седативная терапия диазепамом в дозе 0,2 мг/кг. При компенсированных формах крупа могут быть использованы: экстракт валерианы, растворы солей брома; при выраженных явлениях отека /тканей гортани применяются ингаляции 0,1 % раствора адреналина (или 0,05-0,1 % нафтизина) в дозе 0,3-1,0 мл, разведенного в 3-5 мл физиологического раствора, при явлениях спазма мышц бронхов можно использовать ингаляции бронхолитиков (сальбутамол, атровент, |беродуал);
- поддержание водного баланса с помощью ИТ в ряде случаев облегчает отхождение мокроты. Глюкокортикоиды (например, дексаметазон) на стадиях суб- и декомпенсации функции внешнего дыхания используются в дозе 2-10 мг/кг. Обычно преднизолон или дексазон вводят болюсно внутривенно или внутримышечно.
Интубация трахеи (продленная назотрахеальная) проводится термопластическими трубками (их диаметр должен быть на 0,5-1 мм меньше возрастного размера).
Показанием для интубации трахеи являются снижение раО2> 60 мм рт. ст. и увеличение раСО2>60 мм рт. ст. Экстубация трахеи производится обычно через 2-5 дней. Показанием к ней являются нормализация температуры, ликвидация гипоксемии при дыхании атмосферным воздухом. Возможен рецидив крупа из-за реактивного отека гортани с необходимостью реинтубации. В этом случае используют трубки меньшего диаметра (на 0,5 мм или на 1 размер).
Показаниями для трахеостомии являются сохранение или прогрессирование гипоксемии на фоне интубации. Ведение больных с назотрахеальной интубацией без осложнений в течение 3-4 нед.
Лечение крупа
Эффективность лечебных мероприятий при остром стенозе гортани зависит от своевременности их применения. Интенсивную терапию острой дыхательной недостаточности надо начинать с аэрозольных ингаляций крупнодисперстными аэрозолями с высокой седиментацией. Лечение стеноза гортани I степени симптоматическое: введение седативных препаратов (диазепам 4-5 мг/кг), паровые щелочные ингаляции, оксигенотерапия увлажнённым 40% О2, дексаметазон 0,3 мг/кг внутримышечно, антибиотики широкого спектра действия. При нарастающем стенозе (II-III степени) терапию начинают с внутримышечного или внутривенного введения дексаметазона 0,3-0,5 мг/кг или преднизолона 2-5 мг/кг; показаны ингаляционные кортикостероиды (будесонид 1-2 мг или флутиказон 50-100 мкг) с помощью небулайзера, оксигенотерапия увлажнённым 40-100% О2, антибиотики широкого спектра действия. Антигистаминные препараты применяют только при сопутствующих аллергических состояниях. При стенозе IV степени стенозирующий ларинготрахеит начинают лесить с ингаляции эпинефрина 0,1%-0,01 мг/кг (или, в крайнем случае, инстилляция в носовые ходы в разведении 1 к 7-10), затем вводят дексаметазон 0,6 мг/кг внутривенно. При нарастании гипоксии – сердечно-лёгочная реанимация, интубация трахеи, ИВЛ, оксигенотерапия увлажнённым 100% О2. Коникотомия при подскладочном стенотическом ларинготрахеите, как правило, неэффективна в связи с тем, что стеноз распространяется ниже подскладочного пространства. Если интубация трахеи невыполнима, производят трахеотомию.
Для дифтерии зева на фоне постепенно прогрессирующего стеноза гортани характерны плёнчатые беловато-желтоватые или сероватые налёты, появляющиеся сначала в пределах преддверия гортани, затем в зоне голосовой щели, приводя к развитию стеноза. Подчелюстные и заднешейные регионарные лимфатические узлы резко увеличены, болезненны, ткани вокруг них отёчны.
Госпитализация обязательна при любой степени крупа, транспортировка осуществляется с возвышенным положением верхней части туловища.
При дифтерии гортани всегда экстренная госпитализация в инфекционное отделение на фоне леченияострой дыхательной недостаточности в зависимости от степени стеноза. Независимо от стадии заболевания немедленно вводят противодифтерийную сыворотку. Дозу сыворотки (15 000 до 40 000 АЕ) определяет распространённость процесса и стадия заболевания.
Источник
