Лечение отека квинке национальные рекомендации

МКБ-10
T78.3Ангионевротический отекD84.1Дефект в системе комплемента
1. 2014 Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при ангионевротическом отеке (Российское общество скорой медицинской помощи)
Определение
Классификация
Диагностика
Лечение
Лечение на догоспитальном этапе
- прекратить введение аллергена;
- при пищевой аллергии принять внутрь солевое слабительное, энтеросорбенты (лигнин гидролизный, активированный уголь в дозе 1 г/кг), выполнить очистительную клизму, промывание желудка;
- внутривенно или внутримышечно ввести антигистаминные препараты (димедрол 1%-1мл; тавегил 2%-2 мл)
- внутривенно или внутримышечно ввести преднизолон 1 мг на кг;
- при нарастающем отёке гортани с обтурационной дыхательной недостаточностью провести интубацию или коникотомию.
Прекращение дальнейшего поступления в организм предполагаемого аллергена.
Например, в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Противоаллергическая терапия (антигистаминными препаратами или глюкокортикостероидами).
При отеке Квинке внутривенно вводится преднизолон (взрослым — 60-150 мг, детям — из расчета 2 мг на 1 кг массы тела).
При генерализованной крапивнице или при сочетании крапивницы с отеком Квинке высокоэффективен бетаметазон (дипроспан в дозе 1-2 мл внутримышечно), состоящий из динатрия фосфата (обеспечивает быстрое достижение эффекта) и дипропионата бетаметазона (обусловливает пролонгированное действие.
При отеке Квинке для предупреждения влияния на ткани гистамина необходимо комбинировать антигистаминные препараты нового поколения с глюкокортикостероидами (ГКС).
Типичные ошибки, допускаемые на догоспитальном этапе
- Изолированное назначение Н1-гистаминовых блокаторов при тяжелых аллергических реакциях, равно как и при бронхообструктивном синдроме, не имеет самостоятельного значения, и на догоспитальном этапе это лишь приводит к неоправданной потере времени;
- Использование дипразина опасно усугублением гипотонии.
- Использование таких препаратов, как глюконат кальция, хлористый кальций, вообще не показано при острых аллергических заболеваниях.
- Ошибочным следует считать также позднее назначение ГКС, необоснованное применение малых доз ГКС, отказ от использования топических ГКС и b2-агонистов при аллергическом стенозе гортани и бронхоспазме.
Показания к доставке в стационар:
- анафилактический шок;
- генерализованные формы аллергических реакций;
- отёк Квинке со стенозом гортани 2 или 3 степени;
- повторная локализованная аллергическая реакция;
- отек кишечника, гиповолемия,
- отсутствие эффекта лечения в амбулаторных условиях или развитие любых угрожающих жизни осложнений ангионевротического отека
Лечениие на госпитальном этапе в стационарном отделении скорой медиицинской помощи
Продолжение мероприятий по прекращению поступления аллергена:
- солевое слабительное, энтеросорбенты (лигнин гидролизный, активированный уголь в дозе 1 г/(кг×сут)), выполнить очистительную клизму, промывание желудка;
- в случае реакции на лекарственный препарат, введенный парентерально, или при укусах насекомых — наложение жгута выше места инъекции (или укуса) на 25 мин (каждые 10 мин необходимо ослаблять жгут на 1-2 мин); к месту инъекции или укуса прикладывается лед или грелка с холодной водой на 15 мин; обкалывание в 5-6 точках и инфильтрация места инъекции или укуса 0,3-0,5 мл 0,1%-ного раствора адреналина с 4,5 мл изотонического раствора хлорида натрия.
Антигистаминные препараты: димедрол 1%-1мл; тавегил 2%-2 мл
Глюкокортикоиды: преднизолон из расчета 1 мг на кг или дексаметазон 8-12 мг
Лечение больных с отеком Квинке в остром периоде должно быть комплексным, оно направлено на:
- ликвидацию аллергической реакции,
- уменьшение отека,
- снижение чувствительности организма к гистамину.
При развитии отека гортани пациенту необходимо немедленно ввести:
- подкожно 0,1% раствор адреналина в дозе, соответствующей возрасту (0,3-0,5-0,8 мл);
- внутривенно или внутримышечно один из антигистаминных препаратов,
- внутривенно гидрокортизона гемисукцинат (75-125 мг) или преднизолон гемисукцинат (30-60 мг).
Больной с отеком гортани нуждается в срочной госпитализации в отделение интенсивной терапии или реанимации.
После оказания скорой медицинской помощи в СтОСМП возможны следующие варианты дальнейшего движения пациента:
- при полной регрессии ангионевротического отека – выписка пациента на амбулаторное лечение;
- при сохраняющихся симптомах и отсутствии жизнеугрожающих состояний (отек гортани, анафилактический шок, астматический статус) – перевод в специализированное аллергологическое отделение для наблюдения, обследования, лечения;
- при появлении жизнеугрожающих осложнений (отек гортани, анафилактический шок, астматический статус) – госпитализация в отделение реанимации
Источник
Тактика лечения
Цели лечения:
1. Купирование острого отека.
2. Устранение отеков кожи и подкожной клетчатки.
3. Полная санация очагов хронической инфекции, что позволит уменьшить сенсибилизацию организма к различным аллергенам.
4. Выявление причинно-значимого аллергена.
5. Проведение диагностических мероприятий: специфическая – неспецифическая.
Немедикаментозное лечение: режим антигенного щажения, гипоаллергенная диета.
Медикаментозное лечение
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения – супрастин (хлоропирамин). При вм введении 1 ампуле -20 мг, 1-12 мес. 14 ампулысут., 1-6 лет 12 ампулысут., 6-14 лет 12-1 ампулысут., 2 раза, №3-7, курс 25 мг-140 мг.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон 1-2 мгкг в 1-2 сутки, затем дозы снижают № 3-5 дней.
Промывание желудка и очистительная клизма – для выведения остатков аллергена из желудочно-кишечного тракта.
Необходимо обильное щелочное питье для улучшения микроциркуляции и выведения с организма аллергена – активированный уголь, смекта.
Активированный уголь -1 таб.10 кг натощак 1-2 раза № 5-10 дней.
Показано применение антигистаминных препаратов старого поколения при легкой степени: фенистил раствор-капли в 1 мл 20 капель (диментинден малеат) 3 раза в сутки, до года – по 3-10 капель, от 1 года до 3 лет – по 1-15 капель, старше 3 лет – по 15-20 капель, № 7-10; курс 1 мл до 30 мл.
Супрастин (хлоропирамин) в таблетке 25 мг, до 1 года – 14 таб. 2 раза, от 1 до 6 лет по 14 таб. 3 раза в сутки, от 6 до 14 лет 12 таб. 2-3 раза, старше 14 лет по 1 таб. 3-4 раза во время еды, № 5-7; курс 2.5 таб. до 28 таб. Фенкарол (хифенадин) до 2-3 раз в день, до 3 лет – 0.005 г, от 3-7 лет – 0.01 г, от 7 до 12 лет – 0.01-0.015 г, старше – 0.025 г и др., № 5-7 дней; курс 75 мг до 525 мг.
На 4-й день больной остается на поддерживающих дозах пролонгированных антигистаминных препаратов 2 поколения (лоратадин, цетиризин) 1 раз в день по 5 мг или 10 мг, № 10-14 дней, курс лечения от 50 мг до 140 мг; дезлоратадин (эриус) 1 таблетке – 5 мг, с 12 лет и старше – по 5 мг 1 раз №21-28 дней, курс 21 таб. – 28 таб.
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран – задитен (кетотифен), от 6 мес. до 2 лет – по 500 мкг 2 разасут.; от 2 лет – по 1 мг 2 разасут., длительно от 1 месяца до 5-6 месяцев.
С превентивной целью – антиоксиданты: тиосульфат натрия 5% внутрь, для стабилизации аллергического процесса.
Ферментные препараты (панкреатин) – для уменьшения сенсибилизации к пищевым аллергенам по 1 таб. 3 раза перед едой, № 21 день; курс – 63 таб.
При нарастании отеков по показаниям – мочегонные препараты (фуросемид) вв струйно по 1 мг 2 разасут., № 2-5 дней.
Инфузия дезагрегантов и антикоагулянов (пентоксифиллин, гепарин) – улучшают микроциркуляцию.
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мгкг подкожно, возможно повторное ведение адреналина через 20 минут.
Для восстановления микробиоценоза кишечника используют продукты обмена молочной кислоты – эубиотики: хилак-форте раствор, до 3 лет – 15-30 капель 3 раза, с 3 лет – 20-40 капель 3 раза, взрослые – по 40-60 капель 3 раза, № 2-4 недели, курс лечения- 32 мл до 135 мл.
Линекс – до 2-х лет – по 1 капсуле 3 раза после еды; 2-12 лет – по 1 или 2 капсулы 3 раза, 12 и старше – по 2 кап. 3 раза №1 месяц; курс лечения 90 капсул до 180 капсул.
Смекта – 1 пакетик 3 г, 3 раза в день до 1 года 3 гсут., 1-2 года 3-6 гсут., 2 года и старше 6-9 гсут.; № 3-7 дней, курс 9 г – 63 г.
При выявлении заболеваний со стороны гепатобиллиарной системы и ЖКТ – антихеликобактерная-эрадикационная терапия: метронидазол (трихопол) 2-5 лет – 1 таб.сут.; 5-10 лет – 1.5 таб.сут.; 10 лет и старше – 2 таб.сут., №7; курс лечения 7 таб. до 14 таблеток; рокситромицин, до 12 лет – 5-10 мгкг 2 раза; выше 40 кг – по 300 мгсут. в 2 приема; №7, курс 700 мг-2100 мг.
Противоязвенные (ранитидин, омепразол, висмута трикалия дицитрат) 300-450 мгсут., курс 2100 мг – 3150 мг.
Гепатопротекторы (гепадиф, эссенциале) по 1-2 капсуле 2-3 раза, №3 недели, курс 42 до 126 капсул.
При высеваний грибковой флоры – противогрибковые препараты: флуконазол, 50-100 мгсут. 1 раз, курс №7-14 дней; 350 мг – 1400 мг; нистатин от 1-3 лет – 250 000 Ед 3-4 раза, 3 года и старше – 250 000 или 500 000 Ед 4 раза в день, №10-14 дней; курс 10 таб. до 56 таблеток.
При поступлении в стационар с диагностической целью в ремиссии, все вышеизложенные мероприятия соответственно не проводятся. Проводятся только выявление причинно-значимого аллергена.
Дальнейшее ведение: элиминационные мероприятия по группе пищевых аллергенов – диетотерапия (правильное питание), соблюдение режима дня. Достаточное пребывание на свежем воздухе, закаливание, контроль за окружающей средой больного ребенка, создание благоприятного климата в семье, санация очагов инфекции, своевременное лечение сопутствующей патологии, комплекс мероприятий, повышающих защитные силы организма ребенка (преимущественно немедикаментозные, фитотерапия – при отсутствии пыльцевой сенсибилизации). При выявлении гельминтов проведение противоглистной терапии.
Перечень основных и дополнительных медикаментов:
Основное:
1. Хлоропирамин
2. Хифенадин
3. Лоратадин
4. Цетиризин
5. Дезлоратадин
6. Эбастин
7. Диментинден малеат
8. Клемастин
9. Активированный уголь
10. Эубиотик: Хилак форте
11. Смектит
12. Линекс
13. Панкреатин
14. Гепатопротекторы
15. Натрия тиосульфат раствор для инъекции
16. Натрия хлорид раствор для вв инфузий 0.9%
17. Гепарин
18. Преднизолон
19. Фуросемид
20. Спирт этиловый граммы
21. Системы для инфузий
22. Системы бабочка
23. Вата стерильная
24. Марля
Дополнительные медикаменты:
1. Флуконазол
2. Метронидазол
3. Омепразол
4. Висмута трикалия дицитрат
5. Комбинированные препараты, содержащие гидроокись алюминия, гидроокись магния
6. Рабепрозол
7. Фамотидин
8. Урсодезоксихолевая кислота
9. Селимарин, фумарин
10. Макролиды
Индикаторы эффективности лечения:
1. Восстановление функции желудочно-кишечного тракта.
2. Отсутствие отечного синдрома.
3. Достижение клинико-лабораторной ремиссии.
4. Улучшение самочувствия.
Источник
Крапивница – аллергическое заболевание кожи, которое, по статистике, хотя бы раз в жизни перенес каждый третий человек на планете.
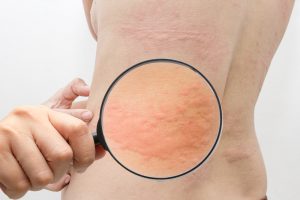 Крапивница – один из самых распространенных видов аллергической реакции, при которой на коже появляются зудящие волдыри и характерная сыпь похожая на ожоги крапивой.
Крапивница – один из самых распространенных видов аллергической реакции, при которой на коже появляются зудящие волдыри и характерная сыпь похожая на ожоги крапивой.
Отдельно выделяют острую спонтанную крапивницу – внезапное однократное появление волдырей (каждый из которых держится не больше суток) длительностью около 40 дней.
Рассмотрим, что такое крапивница, клинические рекомендации по ее диагностике и терапии.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Код диагноза по МКБ
L50 Крапивница
Крапивница: клинические рекомендации
Российская ассоциация аллергологов и клинических иммунологов разработала клинические рекомендации по крапивнице 2019 года.
Хроническая крапивница – состояние, которое характеризуется появлением волдырей ежедневно сроком не более 40-42 дней, каждый из которых держится на теле не более суток.
Заболевание имеет две формы:
- Возобновляющуюся.
- Длительную, с постоянным проявлением сыпи.
Очень частым осложнением крапивницы является ангионевротический отек, или отек Квинке. Данное состояние характеризуется мгновенно развивающимся отеком кожи, подкожно-жировой клетчатки и слизистых оболочек.
Причины развития крапивницы:
- некоторые продукты питания и пищевые добавки;
- прием определенных лекарственных препаратов;
- сопутствующие хронические заболевания;
- различные провоцирующие факторы физической и химической природы.
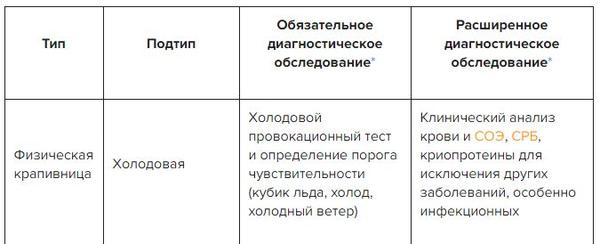
✔ Возможные тесты для диагностики индуцируемой крапивницы в Системе Консилиум
 Скачать документ
Скачать документ
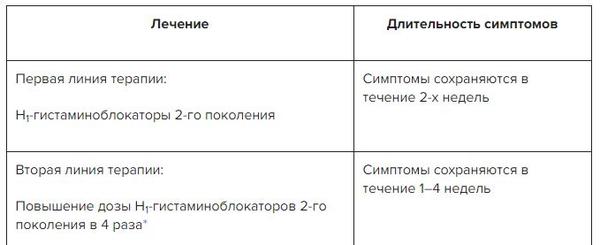
Согласно клиническим рекомендациям по отеку Квинке и крапивнице, при острой форме заболевания рекомендуется лечение блокаторами H1 – гистаминовых рецепторов.
В случае отсутствия эффекта от терапии острой крапивницы блокаторами H1 – гистаминовых рецепторов, а также при тяжелых случаях контактной аллергической реакции и замедленной крапивницы от давления рекомендуется назначение системных глюкокортикоидов:
- бетаметазон;
- дексаметазон;
- преднизолон.
При тяжелой замедленной крапивнице от давления наиболее эффективны системные глюкокортикостероидные препараты, которые назначаются на короткий срок с постепенным понижением дозировки.
Блокаторы H1 – гистаминовых рецепторов в этих случаях обычно неэффективны.
При тяжелой крапивнице и ангиоотеке, а также при отеке гортани, анафилактической реакции, индуцированной физической нагрузкой, и при холодовой аллергии тяжелой формы рекомендуется применение адреномиметиков (эпинефрин и др.)
Отек Квинке: клинические рекомендации
Отек Квинке характеризуется появлением выраженного отека слизистого эпителия, кожи и подкожной клетчатки. Он может быть диффузным, кожа в очаге поражения бледнеет, она сильно напряжена и плотная на ощупь.
При нажатии пальцем в области отека вдавление не образуется. Отек Квинке может развиваться как на одном участке кожи, так быть обширным, поражающим большие площади кожного покрова.
Основным симптомом, позволяющим отличить отек Квинке от крапивницы, является отсутствие зуда.
Признаки ангионевротического отека:
- Чувство напряженности и распирания тканей.
- Боль в пораженных участках.
- Отеки слизистой оболочки рта, губ, век, щек.
- Затруднение носового дыхания, чихание.
- Охриплость голоса, затрудненное дыхание гортанью, лающий кашель.
- Боли в области живота – симптомы кишечной непроходимости.
- Нарушение диуреза.
- Головокружение, шум и заложенность в ушах.
- Повышение температуры тела, тошнота, рвота, головная боль.
При этом клиническая симптоматика может быть обусловлена локализацией отека.
Гигантская крапивница характеризуется следующими симптомами:
- зуд и жжение;
- чувство покалывания и распирания на слизистой оболочке рта;
- чихание и затрудненное носовое дыхание;
- резкое ассиметричное увеличение губ и языка;
- осиплость голоса, вплоть до его потери, отек голосовых связок, затрудненное дыхание;
- появление кашля с большим количеством мокроты.
Нарастание отека трахеи и бронхов может привести к гибели пациента от удушья.
Поражение слизистой ЖКТ сопровождается болевыми ощущениями в животе. Если отек коснулся мочевого пузыря, наблюдается нарушение мочеиспускания.
В некоторых случаях констатируют очаговую неврологическую симптоматику:
- спутанность или потерю сознания;
- дезориентацию;
- судороги.
Внезапно возникший отек Квинке держится обычно пару часов, реже до 3 суток. При повторном проявлении гигантской крапивницы поражаются те же участки тела.
Для лечения ангионевротического отека назначаются:
- Антигистаминные препараты (хлорпирамин, клемастин, дифенгидрамин).
- Глюкокортикостероиды (преднизолон, дексаметазон).
В случаях затруднения дыхания в результате отека Квинке больному вводится аминофиллин.
При неэффективности лекарственной терапии ангионевротического отека рекомендовано проведение неотложных реанимационных мероприятий.
✔ Алгоритм медикаментозного лечения пациентов с хронической крапивницей в Системе Консилиум
 Скачать документ
Скачать документ
Крапивница: клинические рекомендации 2019
Основа профилактики крапивницы – тщательный анализ аллергологического анамнеза пациента перед назначением лекарственных средств.
Особое внимание следует уделять наличию признаков атопии у лиц с крапивницей. Современные клинические рекомендации по крапивнице предписывают применение Н1-гистаминоблокаторов 2 поколения с превентивными целями.
Среди других мер профилактики важна нормализация работы желудка и кишечника. Большое значение имеет сбалансированный рацион с исключением продуктов питания с высоким аллергенным индексом.
Пациентам с хронической формой крапивницы показана санация очагов инфекции в организме, а также терапия сопутствующих патологий.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
Крапивница. Клинические рекомендации

- Крапивница
- Острая спонтанная крапивница
- Хроническая крапивница
- Ангиоотек
- Ангиоедема
- Отек Квинке
- Ограниченный ангионевротический отек
- Гигантская крапивница
- Спонтанная крапивница
- Идиопатическая крапивница
- Физическая крапивница
- Холинергическая крапивница
- Контактная крапивница
- Холодовая крапивница
- Тепловая крапивница
- Замедленная крапивница вследствие давления
- Симптоматический дермографизм
- Уртикарный дермографизм
- Дермографическая крапивница
- Вибрационный ангиоотек
- Вибрационная крапивница
- Ангиоотек
- Аквагенная крапивница
- Антигистаминные препараты
- Блокаторы Н1-гистаминовых рецепторов
Список сокращений
МКБ – Международная классификация болезней
РКИ – рандомизированные контролируемые исследования
IgM – иммуноглобулин M
Термины и определения
Крапивница (от лат. urtica – крапива) – группа заболеваний, характеризующаяся развитием волдырей и/или ангиоотеков.
1.1 Определение
Крапивница (от лат. urtica – крапива) – группа заболеваний, характеризующаяся развитием волдырей и/или ангиоотеков.
Острая спонтанная крапивница – внезапное однократное появление волдырей (каждый из которых существует не более 24 часов) продолжительностью менее 6 недель, вызванное воздействием одного из провоцирующих факторов.
Хроническая крапивница – состояние, возникающее вследствие известных и неизвестных причин, при котором ежедневно или почти ежедневно, сроком более 6 недель, появляются волдыри, каждый из которых существует не более 24 часов. По характеру течения хроническую крапивницу подразделяют на рецидивирующую и персистирующую, характеризующуюся постоянным появлением уртикарий.
Частным случаем обычной крапивницы является ангиоотек (ангиоедема, отек Квинке, ограниченный ангионевротический отек, гигантская крапивница). Заболевание характеризуется быстро формирующимся, обычно ограниченным, глубоким отеком кожи или слизистых оболочек.
1.2 Этиология и патогенез
Появление уртикарий может провоцироваться приемом различных лекарственных веществ (аспирин и другие нестероидные противовоспалительные препараты, ингибиторы антигиотензинпревращающего фермента, антибактериальные препараты и др.), некоторых пищевых продуктов (цитрусовых, шоколада, орехов, яиц и др.
), пищевых добавок (глютаматов, красителей, стабилизаторов, консервантов). Причиной развития хронической крапивницы могут быть и различные инфекционные заболевания (гельминтозы, очаги фокальной инфекции, вирусный гепатит). Ряд сопутствующих заболеваний и состояний также может приводить к появлению уртикарных высыпаний.
К ним относятся хронические заболевания желудочно-кишечного тракта (дискинезия желчевыводящих путей, хронический гастрит и язвенная болезнь, ассоциированные с Helicobacter pilori и др.), эндокринная патология (сахарный диабет, аутоиммунный тиреоидит и др.
), онкологические заболевания (в том числе, лейкозы, ходжкинские и неходжкинские лимфомы), диффузные болезни соединительной ткани (системная красная волчанка, дерматомиозит), криоглобулинемия, патологически протекающая беременность, климакс.
В ряде случаев появление волдырей провоцируют физические воздействия на кожу (высокие и низкие температуры, трение, изменение давления и др.) и различные вещества, поступающие ингаляторно (бытовая пыль, шерсть животных, пыльца растений и др.).
Физическая крапивница сопровождается появлением на коже волдырей в результате воздействия на нее различных физических факторов. В зависимости от вида раздражения поверхности кожи выделяют подтипы, указанные ниже.
https://www.youtube.com/watch?v=KFpUKWPUtzA
Холинергическая крапивница является довольно редкой разновидностью заболевания (5% от всех случаев крапивницы). Провоцирующими факторами для ее развития являются воздействие высоких температур (высокая температура окружающего воздуха, прием горячей ванны, горячего душа), физическая нагрузка, эмоциональное возбуждение, прием острой и горячей пищи.
Контактная крапивница развивается через 30–60 минут после контакта кожи с определенными веществами. Прямое воздействие этих агентов на кожу может вызвать появление волдырей на ограниченном участке, генерализованную крапивницу или крапивницу в сочетании с анафилактической реакцией. Выделяют неиммунные и иммунные формы контактной крапивницы.
Неиммунный тип контактной крапивницы является самым распространенным и в большинстве случаев характеризуется легким течением. Гистаминвысвобождающие вещества выделяются некоторыми растениями (крапивой), живыми организмами (гусеницами, медузами).
Гистаминвысвобождающим действием обладают некоторые химические соединения: диметилсульфоксид, хлорид кобальта, бензойная кислота, альдегид коричный и другие. Иммунная контактная крапивница представляет собой реакцию гиперчувствительности немедленного типа, опосредованную IgE.
У некоторых больных кроме крапивницы развиваются аллергический ринит, отек гортани и желудочно-кишечные расстройства. В качестве триггерных факторов могут выступать латекс, бацитрацин, картофель, яблоки и другие факторы.
1.3 Эпидемиология
Крапивница является распространенным заболеванием: различные ее клинические варианты диагностируются у 15–25% людей в популяции, при этом четверть случаев приходится на хроническую крапивницу (ХК).
Продолжительность заболевания у взрослых лиц составляет в среднем от 3 до 5 лет, при этом каждый пятый пациент с ХК отмечает появление волдырей на протяжении более длительного периода (до 20 лет).
Кроме того, у каждого второго пациента с крапивницей регистрируется такое опасное для жизни состояние, как ангиоотек.
1.4 Кодирование по МКБ 10
Крапивница (L50):
L50.0 – Аллергическая крапивница;
L50.1 – Идиопатическая крапивница;
L50.2 – Крапивница, вызванная воздействием низкой или высокой температуры;
L50.3 – Дермографическая крапивница;
L50.4 – Вибрационная крапивница;
L50.5 – Холинергическая крапивница;
L50.6 – Контактная крапивница;
L50.8 – Другая крапивница;
L50.9 – Крапивница неуточнённая.
1.5 Классификация
Спонтанную или идиопатическую крапивницу подразделяют по продолжительности существования на острую (до 6 недель) и хроническую (свыше 6 недель).
С учетом этиологического фактора крапивницу разделяют на следующие типы и подтипы:
- Крапивница, индуцируемая холодом (холодовая);
- Крапивница от давления (замедленная крапивница вследствие давления);
- Крапивница, индуцируемая теплом (тепловая);
- Солнечная;
- Симптоматический дермографизм (уртикарный дермографизм, дермографическая крапивница);
- Вибрационный ангиоотек (вибрационная крапивница / ангиоотек).
Другие типы крапивницы:
- Аквагенная;
- Холинергическая;
- Контактная.
Отдельно рассматриваются заболевания, ранее относившиеся к крапивнице, а также синдромы, включающие крапивницу/ангиоотек в качестве одного из симптомов:
- Пигментная крапивница (мастоцитоз);
- Уртикарный васкулит;
- Семейная холодовая крапивница (васкулит);
- Негистаминэргический ангиоотек;
- Анафилаксия, индуцируемая физической нагрузкой;
- Криопирин-ассоциированные синдромы (CAP): семейный холодовой аутовоспалительный синдром; синдром Muckle-Wells (крапивница-глухота-амилоидоз); ннеонатальные мультисистемные воспалительные заболевания (NOMID);
- Синдром Schnitzler”s – моноклональная гаммапатия, рецидивирующая лихорадка, артриты, боли в мышцах и костях, лимфаденопатия, гепатоспленомегалия, рецидивирующая крапивница, реже – ангиоотек;
- Синдром Gleich”s (эпизодический ангиоотек с эозинофилией) – IgM гаммапатия, эозинофилия, миалгия, ангиоотек.
1.6. Клиническая картина
Спонтанная (идиопатическая) крапивница является наиболее часто встречающейся клинической разновидностью крапивницы. Клинически проявляется волдырями, которые не имеют характерной локализации и сопровождаются зудом, реже – жжением.
Волдыри могут иметь тенденцию к слиянию в местах наибольшего трения одеждой или частей тела друг о друга (ягодицы, поясничная область, плечи, бедра). На лице элементы могут практически не выступать над уровнем кожи.
В ряде случаев высыпания захватывают практически весь кожный покров и могут сопровождаться повышением температуры тела.
Волдыри имеют сначала бледно-розовый цвет за счет локального расширения поверхностной сети кровеносных сосудов дермы (urticaria rubra), а затем, по мере нарастания отека в соединительной ткани и сдавления сети мелких сосудов, они могут приобретать фарфорово-белый цвет (urticaria alba, seu porcellanea). При уменьшении выраженности отека волдыри постепенно становятся розового цвета, а затем исчезают бесследно.
Таким образом, для волдыря при крапивнице характерны следующие признаки:
- центральный отек разных размеров, почти всегда окруженный эритемой;
- зуд, иногда ощущение жжения;
- обратимость (волдырь исчезает бесследно в течение 1–24 часов).
Частным случаем обычной крапивницы является ангиоотек (ангиоедема, отек Квинке, ограниченный ангионевротический отек, гигантская крапивница). Заболевание характеризуется быстро формирующимся, обычно ограниченным, глубоким отеком кожи или слизистых оболочек.
Отек может быть диффузным, окраска кожи в очаге поражения более бледная, кожа плотная на ощупь, в зоне отека напряжена, при нажатии пальцем в области отека вдавление не образуется. Отек Квинке чаще развивается на одном участке кожного покрова, а, в противном случае, большей частью ассиметрично.
Важным клиническим симптомом, отличающим отек Квинке от обычной крапивницы, является отсутствие зуда. Пациентов обычно беспокоит чувство распирания, стягивания, реже – болезненности в очаге поражения.
В процесс вовлекаются, главным образом, хорошо растяжимые ткани, имеющие рыхлую подкожную жировую клетчатку – область век, губ, щек, мошонка, крайняя плоть, реже – конечности, живот, а также слизистые оболочки полости рта, языка, гортани, трахеи, бронхов, желудочно-кишечного тракта.
Может наблюдаться поражение сухожильных влагалищ, суставов (перемежающийся отек суставов), надкостницы, мозговых оболочек, лабиринта. При этом клиническая симптоматика бывает обусловлена локализацией отека. Так, при развитии гигантской крапивницы на слизистой оболочке полости рта возникает нарастающее чувство распирания, парестезии.
При отеке слизистой оболочки носа может быть чихание и затруднение носового дыхания. При поражении губ и языка отмечается резкое ассиметричное увеличение их в размерах, нарушается речь. При формировании отека в области гортани возникает осиплость голоса, вплоть до афонии, обусловленная отеком ых связок, а затем и затруднение дыхания.
При развитии гигантской крапивницы в области трахеи и бронхов появляется кашель с большим количеством прозрачной мокроты, внезапное затруднение дыхания. Нарастание отека гортани, трахеи и бронхов может привести к летальному исходу от асфиксии.
Поражение слизистых оболочек желудочно-кишечного тракта обычно сопровождается болями в животе, симптомами кишечной непроходимости; если в процесс вовлечена слизистая оболочка мочевого пузыря, могут отмечаться дизурические явления. В некоторых случаях констатируют очаговую неврологическую симптоматику (потеря сознания, судорожные припадки и др.), обнаруживают отек диска зрительного нерва, а при поражении лабиринта – симптомы болезни Меньера. Описаны случаи, когда при отеке ретробульбарной клетчатки развивался односторонний экзофтальм, снижалась острота зрения. На фоне отека Квинке возможны подъем температуры тела, появление головной боли, нарушение общего состояния, резкое падение артериального давления, шок. Ангионевротический отек нередко сопровождается проявлениями обычной крапивницы.
Развившись внезапно, отек Квинке обычно держится несколько часов, реже – до 72 часов. Проявления гигантской крапивницы разрешаются полностью, однако данное заболевание может рецидивировать. При рецидивах нередко поражаются те же анатомические локализации.
Таким образом, ангиоотек характеризуется следующими признаками:
- быстроразвивающийся отек глубоких слоев дермы, подкожной клетчатки и подслизистого слоя;
- чувство распирания и болезненности чаще, чем зуд;
- возможное отсутствие эритемы;
- разрешение в срок до 72 часов.
Холинергическая крапивница клинически проявляется приступообразно: у больного внезапно возникает зуд, появляются мелкие (размером 1–3 мм в диаметре) уртикарии и усиленное потоотделение.
В тяжелых случаях может возникать астматический приступ. Приступ заболевания длится от нескольких минут до нескольких часов.
Следующий приступ при рецидивирующем течении крапивницы может наступить не ранее, чем через 24 часа.
Источник: https://medi.ru/klinicheskie-rekomendatsii/krapivnitsa_14038/
Крапивница и ангионевротический отек: клинические рекомендации

В конце 19-го века немецкий терапевт и по совместительству хирург, Генрих Квинке, впервые описал симптомы гигантской крапивницы, которая представляет собой местный отек подкожной клетчатки и слизистых, внезапно возникающий и развивающийся преимущественно у людей молодого возраста.
На сегодняшний день эта патология носит имя ее исследователя – отек Квинке.
Также в медицинских справочниках можно найти другие названия этой аллергической реакции организма на биологические объекты или химические вещества, воспринимаемые иммунной системой человека как чужеродные – ангионевротический отек или ангиоотек.
Разберемся же, что это такое, каковы причины возникновения ангиоотека, будет подробно рассмотрена классификация, его симптомы и лечение, а также описаны осложнения, которые он может спровоцировать.
Ангиневротический отек – что это такое?
Отеком Квинке называется патология аллергического характера, основным признаком которой является быстрое и резкое отекание кожного покрова, подкожной клетчатки и слизистых. Чаще всего отекает лицо, шея, кисти рук, верхняя часть туловища и на ступни. Значительно реже он поражает внутренности, суставы и оболочки головного мозга, хотя и такие случаи возможны.
Заболевание может проявиться в любом возрасте, но чаще всего его диагностируют у молодых женщины и у детей старше первого года жизни. У молодых мужчин и старшего поколения ангиоотек также может развиваться, но в значительно меньшем процентном соотношении. В группу риска в первую очередь попадают люди, у которых есть ярко выраженная аллергия на любой аллерген.
Более 90% всех случаев гигантской крапивницы связано с использованием медикаментов, в особенности ингибиторов АПФ. К ним можно отнести Каптоприл или Эналаприл, но есть и передающаяся по наследству разновидность патологии.
Симптомы отека Квинке
Симптомы проявляются крайне стремительно. Крайне интенсивная отечность развивается на веках, губах, конечностях, области паха, лица, дыхательных путей. Места отека у больного болят крайне редко, в основном, наблюдается чувства мощного натяжения тканей.
Во время пальпации отечных тканей, они моментально восстанавливают свою целостность, после нажатия.
В случае, если отечность затрагивает язык (может в несколько раз увеличится в размерах) или гортани наблюдается нарушения дыхания, которое может стать причиной острой нехватки кислорода и последующей за этим смерти.
В случае нарушения акта дыхания могут присутствовать такие явления, как: хриплый голос, частые и громкие вдохи и выдохи, кашель. Во время отека Квинке так же происходит: бо
