Заболевание для которого характерны отеки

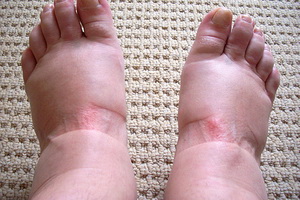 При многих заболевания наблюдается развитие отеков: чаще всего отекают нижние и верхние конечности, возможно скопление лишней жидкости на лице и в брюшине. Чаще всего отеки возникают при заболеваниях почек и сердца. Также от данной патологии нередко страдают будущие мамы и женщины в период предменструального синдрома. О патогенетических факторах возникновения отеков и механизме их развития вы узнаете в этом материале.
При многих заболевания наблюдается развитие отеков: чаще всего отекают нижние и верхние конечности, возможно скопление лишней жидкости на лице и в брюшине. Чаще всего отеки возникают при заболеваниях почек и сердца. Также от данной патологии нередко страдают будущие мамы и женщины в период предменструального синдрома. О патогенетических факторах возникновения отеков и механизме их развития вы узнаете в этом материале.
Патогенетические факторы, способствующие развитию отеков
Основными факторами, способствующими развитию отеков, является расширение артериол и повышение венозного давления. Из-за этого усиливается прохождение жидкости через стенки капилляров. Отеки в этих случаях обусловлены не только увеличением капиллярного давления, но и возросшей проницаемостью стенок сосудов. Клинические наблюдения показывают, что повышение капиллярного давления практически всегда сочетается с нарушениями функций симпатической нервной системы. Влияние этого фактора развития отеков наиболее выражено при полиневритах, а также у больных, длительно принимающих ганглиоблокирующие или симпатолитические средства, когда отеки зачастую сильно выражены. Во многом сходное происхождение имеют не только отеки пораженной конечности, но и отек мозга — при выраженной артериальной гипертонии.
Повышение давления в венозной части капилляра в сочетании с уменьшением давления в окружающих тканях служит важной причиной образования отеков нижних конечностей у тех людей, которые работают стоя, без значительной мышечной активности или напряжения мышц.
Кроме того, несомненно, что развитие отеков при варикозном расширении вен имеет тот же механизм. Наконец, сюда же следует отнести отеки при состояниях, когда блокирован венозный отток (за счет опухоли, рубца или тромба).
Преимущественно местными факторами обусловлено такое относительно часто встречающееся и достаточно опасное состояние, как отек Квинке. Он развивается по аллергическому типу после укуса насекомых, наложения некоторых мазей или подкожного либо внутримышечного введения лекарственных средств — при сенсибилизации организма к этим веществам.
Также заболевания, при каких появляются аллергические отеки, могут спровоцировать отрицательные эмоции, что показывает еще раз высокую степень участия нервной системы в развитии данного типа патологических реакций организма.
Лимфатические отеки нижних конечностей: виды и причины
Асимметричные отеки нижних конечностей — явление, с которым в терапевтической практике приходится сталкиваться довольно часто. И, как правило, эти отеки оказываются лимфатическими.
Различают два вида лимфатических отеков: первичный (врожденный), возникающий вследствие врожденного дефекта развития лимфатических сосудов ног, и вторичный (приобретенный). Причиной лимфатических вторичных отеков является воспаление сосудов ног.
Но нельзя забывать и о том, что лимфатические отеки конечностей широко распространены при онкологической патологии (как следствие частичного либо полного сдавления отводящего лимфатического сосуда опухолью).
Первичный невоспалительный лимфатический отек нижних конечностей считается:
- врожденным, когда он впервые появляется в детстве;
- ранним, если возникает на втором десятилетии жизни;
- поздним, когда он выявляется впервые после 30 лет. Последний вариант болезни встречается чаще других. Вначале поражается только одна нога и обычно умеренно. Позднее отмечаются отеки обеих ног, причем одна, как правило, отекает значительно больше другой.
Осмотр и пальпация при диагностике заболеваний со склонностью к отекам позволяют обнаружить четко выраженную границу между отечной и неотечной частью конечности. В начале болезни отек распространяется только до голеностопного сустава, в более поздних стадиях — до коленных суставов и в далеко зашедших — до пупартовых связок. В ранних стадиях болезни отеки могут иногда исчезнуть на несколько лет. В первое время отеки оказываются мягкими, но после повторных лимфангитов становятся более плотными. Дефигурация конечностей наблюдается только после многих лет болезни. Изредка поражаются не только нижние, но и верхние конечности.
В практической работе терапевту иногда приходится сталкиваться с лимфатическим отеком верхней конечности у женщин, перенесших радикальную операцию по удалению раковой опухоли молочной железы. Диагноз этого вида лимфатического отека не вызывает затруднений.
Лимфатический отек воспалительного происхождения, нередко с отчетливым лимфангитом и увеличением регионарных лимфатических узлов (особенно подмышечных и паховых), относится обычно к области гнойной хирургии.
Патогенез и причины отеков при нефротическом синдроме
 По разным данным, почки вовлекаются в патологический процесс у половины и более больных бактериальным эндокардитом. Возникающая при этом симптоматика объясняется иногда эмболией почечных сосудов колониями бактерий. Патогенез нефротического отека проявляется обнаружением крови в моче и болью в пояснице (подобная клиническая картина развивается и при очаговом нефрите). Бактериальные эндокардиты часто осложняются гломерулонефритом, причем склонным к быстрому прогрессированию.
По разным данным, почки вовлекаются в патологический процесс у половины и более больных бактериальным эндокардитом. Возникающая при этом симптоматика объясняется иногда эмболией почечных сосудов колониями бактерий. Патогенез нефротического отека проявляется обнаружением крови в моче и болью в пояснице (подобная клиническая картина развивается и при очаговом нефрите). Бактериальные эндокардиты часто осложняются гломерулонефритом, причем склонным к быстрому прогрессированию.
Современные методы антибактериальной терапии в большинстве случаев позволяют ликвидировать инфекцию — таким образом, поражение сердца может быть и незначительным, а вот дальнейшее течение гломерулонефрита выходит на первый план.
При этом нужно отметить, что именно нефротический синдром иногда оказывается первым и наиболее ярким проявлением бактериального эндокардита. В типичных случаях у больного с невысокой, но длительной температурой на фоне общего недомогания появляются незначительные преходящие отеки. В дальнейшем к ним присоединяются нефротические почечные отеки, которые развиваются, как правило, остро. Типичное их расположение в данном случае — на лице, голенях, пояснице. Одновременно с образованием отеков наблюдаются большие потери белка с мочой, пониженное содержание в крови белков и повышенное — холестерина. Температура тела понижается, но иногда остается нормальной. Артериальное давление нормальное либо повышено незначительно. Нередко заболевание принимают за хронический нефрит, и только развитие клинической картины сформировавшегося порока сердца, увеличение селезенки и другие симптомы позволяют с запозданием установить верный диагноз бактериального эндокардита.
Отеки при нефротическом синдроме возникают не в начале бактериального эндокардита, а после сформировавшегося порока сердца. Хотя причины отеков при нефротическом синдроме изучены достаточно хорошо, нередко их появление считают проявлением сердечной недостаточности, а о почках начинают думать только после того, как длительная терапия сердечными и мочегонными средствами оказалась неэффективной.
Патогенез нефротического синдрома с отеками встречается также при малярии, пиелонефрите и многих других заболеваниях. Более подробно изучены механизмы развития его при малярии, особенно у детей. Малярийный нефрит может быть очаговым или диффузным, но диагностика нефротического синдрома при инфекционных болезнях не представляет трудностей, так как он относится к числу хорошо известных осложнений.
При каких заболеваниях бывают отеки: сахарный диабет
 Одним из заболеваний, при каких бывают отеки, является сахарный диабет. Нефротический синдром у больного сахарным диабетом может развиться под влиянием, как самого заболевания, так и применяемых лекарственных средств. В последнюю четверть XX века поражение почек стало главной причиной смерти больных диабетом, и диабетическая нефропатия, таким образом, представляет собой актуальную проблему для современной медицины. Клинически данная патология проявляется определением белка в моче, отеками и повышением артериального давления.
Одним из заболеваний, при каких бывают отеки, является сахарный диабет. Нефротический синдром у больного сахарным диабетом может развиться под влиянием, как самого заболевания, так и применяемых лекарственных средств. В последнюю четверть XX века поражение почек стало главной причиной смерти больных диабетом, и диабетическая нефропатия, таким образом, представляет собой актуальную проблему для современной медицины. Клинически данная патология проявляется определением белка в моче, отеками и повышением артериального давления.
Белок в моче выявляется раньше других признаков, и его количество возрастает, как правило, пропорционально длительности диабета. При значительных постоянных потерях белка с мочой постепенно развивается общий дефицит белка (в основном — за счет понижения концентрации альбуминов). Уровень липидов и холестерина в крови увеличивается даже при неосложненном диабете.
Отеки при диабете, незначительные или умеренные, отмечаются приблизительно у половины больных с длительностью болезни более 10—15 лет. Массивные отеки почечного происхождения наблюдаются у 5 — 6% больных. К моменту формирования отеков при сахарном диабете артериальное давление всегда оказывается повышено только в 5% случаев, но по мере развития болезни это число увеличивается, а в далеко зашедших случаях нефротического синдрома стойкое повышение артериального давления обнаруживается уже у 90% больных. О тяжести диабета можно судить по определению концентрации сахара в крови.
Диабетическое поражение почек в молодом возрасте прогрессирует значительно быстрее, чем в пожилом и старческом. Однако во всех случаях после развития полной картины нефротического синдрома формирование почечной недостаточности происходит в среднем через 3 — 4 года, и нередки летальные исходы.
Нужно заметить, что при сахарном диабете поражение почек может быть и следствием нередко встречающихся у больных сердечной недостаточности, пиелонефрита и других болезней почек. Для пиелонефрита характерно одностороннее поражение почек, а при двустороннем пиелонефрите одна почка всегда изменена больше другой. При диабетическом поражении обе почки поражены равномерно.
Для каких заболеваний характерны отеки: цирроз печени и гипотериоз
 Ещё одним заболеванием, при котором характерны отеки, является цирроз печени. Обычно отеки возникают в поздней стадии заболевания. Проявляются преимущественно асцитом, который бывает более выражен, чем отеки на ногах. Иногда выявляется гидроторакс (обычно правосторонний). Отечная кожа плотноватая, теплая. При обследовании — налицо выраженные клинические и лабораторные признаки основного заболевания.
Ещё одним заболеванием, при котором характерны отеки, является цирроз печени. Обычно отеки возникают в поздней стадии заболевания. Проявляются преимущественно асцитом, который бывает более выражен, чем отеки на ногах. Иногда выявляется гидроторакс (обычно правосторонний). Отечная кожа плотноватая, теплая. При обследовании — налицо выраженные клинические и лабораторные признаки основного заболевания.
При гипотиреозе (снижении функции щитовидной железы и недостаточной выработке ее гормонов) тоже возникают отеки. Они распространены по всему телу равномерно и выражаются в пастозности, одутловатости.
Такие отеки не оставляют ямки. Пациенты обычно слабы, безынициативны и медлительны, имеют лишний вес, бледную кожу. Люди с этим заболеванием, связанным с отеками, жалуются на выпадение волос и ломкость ногтей, запоры. Для таких больных характерны проблемы с деторождением.
Отеки при беременности и во время предменструального синдрома
 Отеки лодыжек часто наблюдаются в поздние сроки нормальной беременности. Токсикоз второй половины беременности сопровождается значительными отеками, которые развиваются под влиянием повышенного капиллярного давления, уменьшения коллоидно-осмотического давления плазмы, задержки воды и электролитов почками.
Отеки лодыжек часто наблюдаются в поздние сроки нормальной беременности. Токсикоз второй половины беременности сопровождается значительными отеками, которые развиваются под влиянием повышенного капиллярного давления, уменьшения коллоидно-осмотического давления плазмы, задержки воды и электролитов почками.
Отеки во время беременности могут быть обусловлены сердечной недостаточностью, обострением хронического гломерулонефрита, поздним токсикозом. Водянка беременных обнаруживается после 30-й недели, редко — после 25-й недели беременности. Отечная кожа мягкая, влажноватая. Отек при беременности сначала появляется на ногах, затем на наружных половых органах, передней брюшной стенке, передней стенке грудной клетки, пояснице, спине, лице. Асцит и гемоторакс обнаруживаются редко.
Вся совокупность вопросов, связанных с отеками во время беременности, будет рассмотрена подробно далее, в соответствующем разделе.
Нередко приходится наблюдать отеки подкожной клетчатки у практически здоровых женщин, не страдающих заболеваниями сердца, почек или печени. И, как правило, в таких случаях после обследования выявляется предменструальный синдром. Во второй половине менструального цикла женщина становится раздражительной, неуравновешенной, склонной к сильным эмоциональным реакциям. Очень часты также слабость, головная боль, приступы мигрени; характерный признак — нарушение сна (бессонница). Возможно повышение аппетита, появление пигментации на лице.
Признаки, указывающие на задержку жидкости в организме, при описываемой патологии выражены вначале слабо. Развиваются предменструальные отеки на лодыжках, иногда набухают молочные железы, наблюдается опухлость десен; иногда появляется боль в суставах и мышцах. В жаркую погоду отеки выражены более резко, чем в холодную. В ряде случаев задержка жидкости не сопровождается отчетливыми клиническими симптомами и обнаруживается в связи с увеличением массы тела.
Диагноз предменструального синдрома можно считать достаточно обоснованным, если описанные выше симптомы повторяются у женщин регулярно каждый месяц. Постепенно усиливаясь во второй фазе цикла, они становятся особенно выраженными накануне менструации. После прекращения менструации состояние улучшается, а признаки задержки жидкости исчезают или заметно уменьшаются.
Диагностика предменструального синдрома с отеками возможен только после достаточно длительного наблюдения и (что важнее) исключения всех других причин задержки воды и электролитов в организме. Главными клиническими признаками синдрома являются цикличность нарушений водно-электролитного обмена и совпадение периодов задержки жидкости с днями, предшествующими менструации.
Статья прочитана 10 889 раз(a).
Источник

Отечный синдром — патология, обусловленная скоплением избыточного количества жидкости в тканях организма и внутренних полостях. При этом отечные ткани увеличиваются в объеме, а серозные полости уменьшаются в размерах. Изменяются функции пораженных тканей, нарушается их тургор и эластичность.
Отеки — симптом целого ряда тяжелых соматических заболеваний: гломерулонефрита и пиелонефрита, тромбоза и варикозного расширения вен, цирроза и гепатоза, стенокардии и кардиомиопатии, гипотиреоза и ожирения, онкопатологий. Отеки развиваются при беременности, истощении, длительном приеме некоторых препаратов, аллергических реакциях. Отечный синдром встречается у детей и взрослых, у мужчин и женщин. Чаще всего он наблюдается у представительниц прекрасного пола в возрасте 40-60 лет.
Виды отеков:
- локальные или местные — образованные на определенном участке тела человека,
- генерализованные или общие — возникающие при задержке жидкости в организме,
- воспалительные — со скоплением экссудата,
- невоспалительные — со скоплением транссудата в тканях.
Легкие отеки у здоровых людей могут появляться к концу дня и самостоятельно исчезать после полноценного отдыха. Но чаще задержка жидкости в организме происходит у лиц, имеющих серьезные проблемы со здоровьем, которые требуют оказания квалифицированной медицинской помощи. У больных вторично нарушаются обменные процессы, развивается дистрофия, происходит инфицирование тканей. Избыток жидкости в тканях приводит к утрате полноценной жизни.
Этиология

Причинами патологии являются следующие:
- Заболевания внутренних органов — сердца, почек, печени.
- Аллергические реакции — отек Квинке.
- Эндокринопатии — микседема, кушингоид.
- Сосудистые расстройства – нарушения венозного оттока и лимфотока при варикозе и лимфаденитах.
- Длительный прием некоторых медикаментов — гормональных препаратов, НПВС, гипотензивных средств.
- Беременность.
- Кахексия.
- Тяжелые интоксикации.
- Парезы, параличи, гемиплегии.
- Травматические повреждения.
К факторам, способствующим задержке жидкости в организме, относятся: гипертермия, переутомление, гормональный дисбаланс, чрезмерное употребление соли.
Патогенез
Механизм развития локальных кардиогенных отеков:
- образование сгустка крови в венах и венулах,
- венозная дисциркуляция,
- увеличение капиллярного гидростатического давления,
- «выдавливание» жидкости через сосудистую стенку,
- движение жидкости через микрососудистый эндотелий в интерстиций,
- скопление жидкости в тканях и образование отека.
Патогенетические звенья генерализованного отечного синдрома:
- замедление оттока крови по венозной системе от органов и тканей,
- снижение притока венозной крови к сердцу,
- уменьшение объема крови, перекачиваемого сердцем за минуту,
- недостаток основных питательных веществ в тканях,
- замедление процесса фильтрации в почках,
- снижение кровяного давления в артериях почек,
- синтез ренина и выброс его в кровяное русло,
- вазоконстрикция,
- стимуляция работы РААС,
- задержка жидкости,
- появление отеков.
Механизм образования гипоонкотических отеков:
- массивная протеинурия,
- резкое снижение уровня белка в плазме крови,
- гиповолемия,
- увеличение активности ренин-ангиотензиновой системы,
- перемещение жидкости из сосудов в интерстиций.
Симптоматика

Симптомами локального отечного синдрома являются:
- утолщение и изменение формы органа,
- сглаженность контуров тела,
- тестоватая консистенция подкожной жировой клетчатки,
- припухание кожи и потеря эластичности,
- быстро исчезающие ямки на коже при пальпации,
- бледность или цианоз,
- растянутая и блестящая кожа,
- микротрещины, через которые выделяется отечная жидкость,
- образование язв на гиперемированной коже.
Особенности симптоматики при различных состояниях:

отек при сердечной недостаточности
Кардиогенным отекам обычно сопутствует одышка, тахикардия, кардиалгия, акроцианоз. У больных обнаруживают набухание вен шеи и гепатомегалию. Сердечные отеки располагаются симметрично на ногах, постепенно нарастают и становятся явными к концу дня. В тяжелых случаях они распространяются до поясницы и крестца. Возможно развитие водянки брюшной и грудной полостей, перикарда. Интенсивность отеков связана с физическим перенапряжением. Кожный покров отечной области холодный и синюшный, часто с трофическими нарушениями.
- Ожирение сопровождается симметричными отеками ног. Такое состояние встречается у очень полных женщин. Отечность усиливается перед наступлением критических дней, после купания в теплой воде, после длительного сидения и обильного употребления соленой пищи. Она длительно сохраняется у лиц с венозным застоем. Отеки мягкие, сохраняющие характерные ямки.

отечность при микседеме (гипофункции щитовидной железы)
Гипофункция щитовидной железы проявляется плотными отеками, локализованными на плечах, лице и голенях. Кожа над зоной поражения изменяется: становится синюшной, шелушится и уплотняется. Клиника гипотиреоза — замедление обменных процессов, депрессивное состояние, сонливость, ломкость и выпадение волос, бровей и ресниц, тусклость ногтей, кариозное поражение зубов, огрубевший голос, снижение слуха, замедленный ритм сердца. В крови обнаруживают недостаток тироксина и трийодтиронина.
- Слоновость развивается при наличии у больных лимфатических отеков. Постоянное присутствие в тканях белка, проникшего из лимфы, приводит к уплотнению кожи и разрастанию соединительнотканных волокон, деформирующих орган. Кожный покров утолщается и напоминает апельсиновую корку.

отеки при лимфедеме
- При заболевании почек различной этиологии всегда появляются отеки. Они постепенно нарастают или образуются стремительно. Местом их локализации становятся: лицо, веки, ноги, поясница. Лицо у больных становится пастозным, веки нависают и сужают глазную щель. В тяжелых случаях отекает все туловище. При отравлении организма продуктами белкового распада появляются признаки интоксикации и астенизации: слабость, утомляемость, вялость, лихорадка, бессонница, отсутствие аппетита, диспепсия, сухость кожи и зуд. Возможно развитие асцита и отека легких. Синдром сопровождается признаками почечной дисфункции, артериальной гипертензии. Характерные изменения наблюдаются в анализах мочи, результатах томографического и ультразвукового исследования.

отечный синдром при гломерунефрите

“печеночный” отек
При циррозе печени развивается асцит, появляются отеки на ногах. Живот становится тяжелым и переполненным жидкостью. Он колышется во время дыхания и движения. Характерными являются лабораторные признаки, анамнестические данные – алкоголизм, гепатит или желтуха, клиническая картина – гемангиомы или «звездочки» на коже, эритема на ладонях, гинекомастия, спленомегалия.
- Отеки при кахексии обусловлены дефицитом белка в организме. Его недостаточное поступление с пищей или избыточная потеря, происходящая при разных заболеваниях, приводят к гипопротеинемии. Сопутствующими симптомами являются: хейлоз, малиновый язык, резкое похудание, профузный понос. Отеки при истощении локализуются на голенях, стопах и лице.
- При газовой гангрене отеки отличаются большим объемом и сдавливанием сосудисто-нервных пучков. Диагностируют отечный синдром с помощью нитки, которую обвязывают вокруг конечности. Спустя 20-30 минут она прочно врезается в кожу. На коже отечной конечности появляются бронзовые, голубые и зеленоватые пятна. Больным требуется экстренная госпитализация и специализированное лечение.

отек при токсикозе
У женщин во время беременности отеки часто являются проявлением токсикоза. Они появляются в 25-30 недель и локализуются на ногах, постепенно распространяясь до промежности, живота, поясницы и даже лица. Мягкая и влажная кожа легко продавливается.
- Идиопатические отеки не имеют четкой этиологической и патогенетической зависимости. Они обычно развиваются у женщин климактерического периода с избыточной массой тела, страдающих ВСД. У них отекает лицо и пальцы рук преимущественно по утрам, появляются «мешки» под глазами. После легких поглаживаний или массажа мягкие отеки быстро рассасываются.
При возникновении первых симптомов заболевания необходимо обратиться к врачу, который определит причину недуга и назначит грамотную терапию.
Диагностические процедуры
Диагностика отечного синдрома не представляет трудностей для специалистов. Начинается она с визуального осмотра больного и пальпации — надавливании на кожу в зоне поражения. Выраженные отеки видны невооруженным глазом, а легкую отечность можно обнаружить путем надавливая пальцем на кожу. Отеки имеют тестообразную консистенцию и оставляют ямку на коже после снятия пальца.

Затем специалисты расспрашивают больных о том, когда впервые появились отеки, где они первоначально локализовались, как перемещались? Важно определить температуру, окраску и тургор кожи над отечной областью. Важное значение в диагностике недуга имеют сопутствующие симптомы.
Чтобы определить происхождение отеков и назначить правильное лечение, проводят различные диагностические процедуры:
- электрофоретическое разделение белков плазмы,
- определение в крови триглицеридов, амилазы, глюкозы, билирубина,
- наличие атипичных клеток в биоптате,
- определение тиреотропного гормона в сыворотке крови с помощью РИА,
- электрокардиография,
- рентген грудной клетки,
- томографическое исследование почек, печени, сердца,
- радиоизотопная визуализация крупных сосудов и полостей сердца,
- допплерография вен,
- венография,
- лимфография.
Определить задержку жидкости в организме можно с помощью «волдырной пробы». В предплечье внутрикожно вводят 0,2 мл физиологического раствора. На коже образуется «лимонная корка». У здоровых людей раствор рассасывается за 60—80 минут. Если этот процесс происходит намного быстрее, в организме происходит задержка воды. Замедленное рассасывание — признак обезвоживания.
Всем больным с отечным синдромом необходимо измерять суточный диурез. При этом объем потребляемой жидкости должен соответствовать объему выделяемой мочи.
Как происходит распространение и исчезновение отека в процессе лечения, определяют с помощью следующих диагностических критериев:
- окружности конечности или живота,
- высоты уровня жидкости во внутренних полостях,
- веса больного,
- суточного диуреза.
Определив правильно первопричину синдрома и оценив общее состояние больного, переходят к выбору тактики лечения и решению вопроса о госпитализации.
Лечебные мероприятия
Лечение патологии направлено на устранение причин, вызвавших его развитие. Если отеки появляются при конкретном соматическом заболевании у пациента, значит необходимо его комплексное лечение. При патологии сердца требуется консультация кардиолога, почек — нефролога, печени — терапевта или гастроэнтеролога. Эффективное лечение основного заболевания не только позволит избавиться от отечного синдрома и других клинических признаков, но и улучшит общее самочувствие больных.
Соблюдение адекватного общетерапевтического режима — основное правило в лечении патологии. Массивные отеки любой этиологии требуют госпитализации больного в стационар и соблюдения постельного режима.
Вторым, не менее важным, правилом является соблюдение правильного питания. Больным рекомендуют уменьшить количество выпиваемой в сутки жидкости и резко ограничить употребление соленых блюд. Соль можно заменить на травы и пряности, чтобы пища не казалось такой пресной. Рацион должен состоять из легкоусвояемой и низкокалорийной пищи, которую следует употреблять небольшими порциями 5-6 раз в сутки.

Медикаментозное лечение направлено на дегидратацию и заключается в назначении мочегонных препаратов. Существует несколько видов диуретиков, относящихся к разным фармакологическим группам:
- петлевые диуретики – «Буфенокс», «Лазикс», «Диувер»,
- калийсберегающие диуретики – «Верошпирон», «Спиронолактон»,
- тиазиды, оказывающие длительное действие – «Гипотиазид», «Политиазид»,
- нетиазидные мочегонные средства – «Индапамид», «Арифон»,
- комбинированные мочегонные препараты – «Апо-Триазид»,
- осмотические и ртутные диуретики вытесняются из применения современными препаратами.
Существует механический способ устранения отеков: ноги или иную отечную область бинтуют эластичным бинтом.
Физиотерапевтические методы широко используются в комплексном лечении синдрома. Больным назначают лазеротерапию, магнитотерапию, УФО крови. Эти процедуры способствуют оттоку жидкости, не имеют противопоказаний и побочных эффектов.
Народные методы лечения отеков:
-
 Криомассаж — протирания отечного лица кубиком льда, приготовленным из зеленого чая, отвара ромашки или шалфея.
Криомассаж — протирания отечного лица кубиком льда, приготовленным из зеленого чая, отвара ромашки или шалфея. - Настой листьев березы используют для смачивания ватных дисков и их прикладывания к отекшим векам.
- Картофельным соком пропитывают салфетки и ставят компресс на отечную область.
- Маску из петрушки и сметаны наносят на лицо на полчаса.
Для профилактики отечного синдрома необходимо выполнять врачебные рекомендации: ограничить употребление соли; своевременно лечить заболевания внутренних органов, способные вызвать отеки; выпивать умеренное количество жидкости в день; включать в рацион натуральные мочегонные продукты – чай с лимоном, отвар шиповника, бруснику, клюкву.
Отечный синдром — серьезная проблема, являющаяся следствием тяжелых внутренних дисфункций. При появлении первых признаков патологии следует обратиться к врачу, чтобы быстро и без последствий решить проблему. Если своевременно не провести лечение, отеки увеличатся и станут болезненными, произойдет инфицирование пораженных тканей, нарушится их трофика и иннервация, мышцы и связки станут ригидными, а стенки сосудов неэластичными, на коже появятся трещины и язвы.
Видео: отечный синдром, его причины и локализации
Источник
