Прогнозы больного с панкреатитом и отеком мозга
Панкреатит – это заболевание, при котором определяется высокий процент смертности. Основной причиной летального исхода считается развитие тяжёлых осложнений. Последствия воспалительного процесса имеют довольно серьёзный и опасный характер, по этой причине не стоит относиться к подобному расстройству пренебрежительно и поверхностно. При проявлении симптоматики острого приступа или в периоды обострения хронической формы необходимо немедленно обращаться за помощью к специалистам.
Осложнения при панкреатите будут отличаться в зависимости от формы заболевания. Из этого следует, что для острого и хронического воспалительного процесса последствия будут различными.
Осложнения острого панкреатита делятся на ранние и поздние. Ранние развиваются вместе с первыми проявлениями клинической картины панкреатита. Поздние зачастую появляются примерно через несколько недель и в большинстве случаев связаны с присоединением вторичной инфекции.
Ранние осложнения острого панкреатита обуславливаются проникновением панкреатических ферментов и частичек омертвевших тканей поражённого органа в кровоток. Первое место по распространённости занимает гиповолемический шок, основными факторами возникновения которого считаются сильная интоксикация организма и ярко выраженный болевой синдром. Ещё одним из самых распространённых последствий является ферментативно-разлитой или асептический панкреатит. Его опасность заключается в накоплении ферментов, которые агрессивно влияют на брюшную полость.
К другим ранним осложнениям можно отнести:
- дыхательную недостаточность;
- плеврит – это состояние, во время которого происходит воспаление плевры, что сопровождается скоплением жидкости в её полости;
- ателектаз одного из лёгких;
- острую печёночную недостаточность – проявляются желтоватым оттенком кожных покровов и слизистых оболочек;
- острый токсический гепатит – поражение печени, которое развивается влиянием шока и патологическим воздействием ферментов. Особую группу риска составляют пациенты с панкреатитом, у которых уже есть хронический воспалительный процесс печени, желчного пузыря или желчевыводящих протоков;
- нарушение работы сердечно-сосудистой системы;
- внутренние кровоизлияния;
- развитие воспаления в брюшине. При острой форме протекания воспаления тканей поджелудочной перитонит делится на асептический и гнойный;
- расстройства со стороны психики – формируются на фоне сильной интоксикации, которая нередко поражает головной мозг. В большинстве случаев, на второй или третий день от начала появления симптомов основного расстройства, развивается психоз. Его продолжительность составляет несколько суток;
- тромбоз сосудов.
Поздние осложнения острого панкреатита начинают формироваться после нормализации состояния больного, что достигается при помощи комплекса консервативных и хирургических способов лечения. Данные осложнений продлевает время нахождения больного в условиях стационара, а также значительно уменьшает процент благоприятного прогноза при остром панкреатите.

Дегенеративные и гнойные осложнения острого панкреатита
Поздние последствия острого панкреатита:
- формирование абсцессов или гнойников брюшной полости;
- появление панкреатических свищей – сообщений близлежащих внутренних органов;
- парапанкреатит – воспаление гнойного характера тканей, окружающих поражённый орган;
- некроз органа;
- развитие псевдокист — представляют собой формирование капсулы из соединительной ткани;
- пилефлебит – вовлечение в патологию воротной вены;
- возникновение опухолей зачастую злокачественного характера;
- заражение крови – это то, чем опасен острый панкреатит наиболее всего.
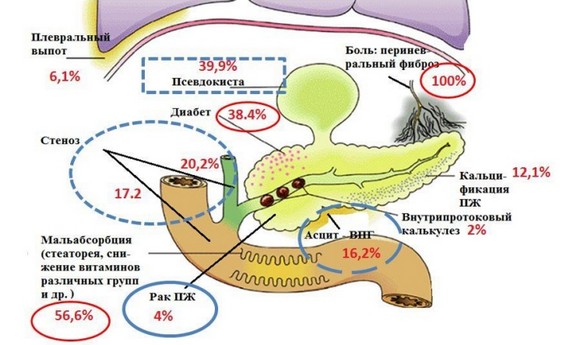
Осложнениями при хроническом панкреатите зачастую становятся поражения органов, которые функционально связаны с поджелудочной железой. Среди такой группы последствий выделяются:
- гепатит реактивного характера;
- развитие холестаза с желтухой или без;
- холецистит;
- гнойный холангит.
По причине близости железы к диафрагме нередко выражаются такие осложнения хронического панкреатита, как пневмония или реактивный плеврит.
Гастроэнтерологами и онкологами доказана связь между хронической формой заболевания и формированием раковых опухолей поджелудочной. У пациентов, страдающих от подобного расстройства более чем двадцать лет, частота развития онкологии варьируется от 4 до 8%.
Возникновение вторичного сахарного диабета довольно долго считалось одним из самых распространённых осложнений при хроническом панкреатите. С каждым годом протекания подобного недуга вероятность появления сахарного диабета возрастает на 3%. Однако, если появление воспаления имело алкогольную этиологию, то риск значительно увеличивается.
К другим последствиям, которыми опасен хронический панкреатит, относят:
- появление эрозий и язв слизистой органов пищеварительной системы;
- железодефицитную анемию;
- ГЭРБ;
- портальную гипертензию;
- асцит – скопление большого количества жидкости в брюшной полости;
- варикозное расширение вен пищевода;
- постгеморрагическую анемию;
- спадение тканей лёгкого – на фоне его сдавливания увеличенной в объёмах поджелудочной;
- формирование камней в протоках;
- перитонит;
- септическое состояние.

Осложнения хронического панкреатита
Осложнённый панкреатит острого течения характеризуется высоким процентом смертности. Её показатели могут достигать до 15%, а при развитии тяжёлых последствий, в частности панкреонекрозе – увеличивается до 70%.
Основным фактором наступления смерти от панкреатита являются гнойно-септические осложнения, которые нередко протекают в комплексе с полиорганной недостаточностью и сильнейшей интоксикацией.
Не последнюю роль в прогнозе острого панкреатита играет потребление пациентом алкогольных напитков. В случаях полного отказа от спиртосодержащих напитков десятилетняя выживаемость наблюдается более чем 80% пациентов. Но когда больной продолжает употреблять алкоголь, подобный показатель снижается в два раза.
При некрозе тканей органа смертельный исход наступает в 50% случаев.
Прогноз хронического панкреатита во многом зависит от нескольких факторов, а именно:
- возрастной категории пациента;
- индивидуального характера течения болезни;
- общего состояния поражённого органа;
- наличия или отсутствия осложнений.
Выживаемость пациентов с хронической формой в период десяти лет достигает значений в 70%, двадцать лет – 45%. Вероятность формирования онкологии – 4% на каждые 25 лет протекания болезни.
Инвалидность достигает значений в 15%.
Предупреждение осложнений при остром течении составляет борьба с ярко выраженной болезненностью и интоксикацией. При хроническом течении профилактическими мероприятиями являются:
- пожизненный отказ от вредных привычек;
- соблюдение назначений лечащего врача относительно рациона;
- своевременное лечение сопутствующей патологии ЖКТ;
- санаторно-курортное лечение.
Помимо этого, пациентам с хронической формой рекомендуется регулярно проходить обследование у гастроэнтеролога.
Источник
«Болезнь от хорошей жизни» – так иногда называют панкреатит, который зачастую развивается из-за неумеренности в еде и питье. Не случайно обострения часто возникают по праздникам. Советы по профилактике болезни и поведению пациента при её появлении «АиФ-Юг» дала заместитель главного врача по хирургии ГБУЗ КБСМП Нина Богданова.
Виной всему – современный образ жизни
Татьяна Захарова, «АиФ-Юг»: Нина Викторовна, давайте сначала разберёмся, что такое острый панкреатит?
Нина Богданова: Это опасное заболевание поджелудочной железы. Лёгкая форма панкреатита протекает с минимальным поражением органов и систем, выражается в основном хроническим отёком железы, легко поддаётся лечению и даёт благоприятный прогноз к быстрому выздоровлению. Тяжёлая форма острого панкреатита характеризуется развитием выраженных нарушений в органах и тканях либо местными осложнениями, в частности, некроз тканей, инфицирование, кисты, абсцессы.
– Можно ли жить без поджелудочной железы?
– Пациенты часто задают такой вопрос. Действительно, есть такие заболевания, при которых приходится удалять железу либо её большую часть. Это в случае рака либо других деструктивных процессов. Как следствие, в организме нет ферментов, необходимых для нормального пищеварения. На сегодня прогрессивные технологии в фармакологии позволили синтезировать аналоги ферментов сока поджелудочной железы и синтетический инсулин. Наши пациенты после удаления органа вынуждены пожизненно принимать данные препараты.
Однако острые и молниеносные нарушения функции поджелудочной железы для человека зачастую становятся фатальными. Она выполняет важную роль в организме. До того как пища поступила в тонкую кишку, туда, по внутренним протокам, подаётся необходимое количество секрета поджелудочной железы: ферменты, участвующие в переработке съеденной пищи, инсулин, понижающий уровень сахара в крови. Благодаря этому отлаженному механизму организм получает из продуктов питания все необходимые микроэлементы, аминокислоты, белки. Поэтому болезни поджелудочной железы, к которым относится и панкреатит, могут серьёзно нарушить нормальную работу всего организма.
Из каждых 100 человек 16 страдают заболеваниями пищеварительного тракта.
К сожалению, жизнь современного человека не просто основана на нарушении принципов правильного и рационального питания, но и нередко бросает вызов самому ценному – здоровью. Болезни пищеварительного тракта с неимоверной скоростью распространяются по планете. Медицинская статистика свидетельствует о том, что из каждых 100 человек 16 страдают подобными заболеваниями. Гастриты, язвенная болезнь, колиты за последнее десятилетие удвоились. Именно заболевание поджелудочной железы в этом списке занимает лидирующие позиции. Ещё в прошлом столетии острый панкреатит был редким явлением. Сейчас же эта болезнь находится на одной ступеньке с язвой желудка.
Несомненно, все мы согласимся, что причиной этому стал наш образ жизни. Перекусы на бегу, переедания, когда наконец-таки вернулись домой с работы и от души наелись, плохое качество потребляемых продуктов, красителей, подсластителей, алкоголь и, конечно, стрессы. В наше время число хронических панкреатитов увеличились вдвое, гораздо чаще болеть стали именно люди молодого возраста, и всё это только за последние тридцать лет. Смертельные осложнения и опасные последствия стали закономерностью, а не исключением.
Шок и нестерпимая боль
– Чем опасно обострение панкреатита?
– Целым рядом смертельных осложнений на ранних стадиях болезни. Во-первых, шок, возникающий из-за попадания токсинов и продуктов деятельности поджелудочной железы, сопровождающийся невыносимой болью, охватывающей больного «кольцом». Во-вторых, есть риск перитонита. Секрет поджелудочной железы начинает сбрасываться в брюшную полость и агрессивно «обжигает» органы и ткани. В-третьих, панкреонекроз. Это нарушение железы под действием собственных ферментов. В-четвёртых, острая полиорганная недостаточность, отёк головного мозга, кишечные кровотечения как следствие интоксикации. Смертность при панкреонекрозе во всём мире, несмотря на развитые технологии, одна из самых высоких – до 83 % , и связана с молниеносностью развития смертельных и необратимых осложнений.
Поздние осложнения тоже не утешительны. Пациент, перенёсший острый панкреатит, должен помнить – он в группе риска по развитию сахарного диабета, анемии, язвы, холецистита. Периодические обострения пакреатита ведут к сужению протоков, выводящих желчь, к сгущению и кристаллизации желчи, что может стать причиной развития желтухи, рака поджелудочной железы.
– Каковы симптомы острого панкреатита? Как распознать болезнь?
– Болевой синдром. Боль может локализоваться в эпигастрии, левом подреберье, носить опоясывающий характер, отдавать под левую лопатку. Боль носит постоянный характер, в положении лежа на спине усиливается. После приёма пищи, особенно жирной, острой, жареной, алкоголя, самочувствие ухудшается.
Тошнота, рвота. Рвота может быть неукротимой, содержать желчь, не приносить облегчения. Повышение температуры тела. Умеренно выраженная желтушность склер. Редко – лёгкая желтуха кожных покровов. Кроме того, острый панкреатит может сопровождаться диспепсическими симптомами (метеоризм, изжога, однократный жидкий стул). Клинические симптомы острого панкреатита тяжело дифференцировать от других, не менее опасных заболеваний, таких как перфорация язвы, острый холецистит, аппендицит, без инструментальных методов исследования.
Три дня без еды
– Кто в группе риска?
– Мужчины по сравнению с женщинами более подвержены развитию осложнений, вызываемых панкреатитом. Многие представители сильного пола редко обращаются к врачам, делают это в крайних случаях, когда уже заболевание «запущено». Мужчины склонны к злоупотреблению алкоголем, что и является основной причиной развития панкреатита.
У женщин же намного чаще, чем у мужчин, встречается желчнокаменная болезнь – основной причиной развития не только панкреатита, но также холецистита. Кроме того, организм представительниц прекрасного пола более чувствителен к гормональным изменениям, которые также могут спровоцировать болезнь. Развитию воспалительного процесса в тканях поджелудочной железы способствуют климакс, беременность и роды, длительный приём некоторых гормоносодержащих лекарств.
Что касается детей, определить причину развития панкреатита у малышей довольно непросто. Но чаще всего факторами, способствующими возникновению заболевания, являются повреждения поджелудочной железы, полученные вследствие оперативного вмешательства или травм, и генетическая предрасположенность. Нередко панкреатит диагностируется у детей, больных кишечной, лёгочной или смешанной формой муковисцидоза. Пищевая аллергия, хронические очаги инфекции, затруднение оттока пищеварительного сока, паротитная инфекция – всё это и многое другое может привести к нарушениям в работе поджелудочной железы у детей. В любом случае помните: определить причину развития панкреатита помогут только врач и прохождение назначенных им обследований.
– Как лечится этот недуг?
– Мы, врачи, при приступах острого панкреатита придерживаемся золотого правила: холод, голод и покой. Отказаться от приёма пищи необходимо не менее чем на три дня. В этот период разрешается только вода. Именно этот срок необходим нашему организму, чтобы полностью восстановить утраченные функции. Поэтому, не нагружая поджелудочную пищей, мы даём ей возможность за эти три дня вновь восстановиться в должной степени. После трёхдневного голодания рекомендуется восстанавливать рациональное питание постепенно. В первую очередь следует отказаться от употребления жирных, острых и жареных блюд.
Алкоголь в любом количестве опасен. Кофе, приправы и концентрированные мясные бульоны заставляют поджелудочную железу работать в усиленном режиме, и, как следствие, приступ может возобновиться. От употребления сырых овощей и сладостей, сдобы в первые несколько дней после голодания тоже лучше воздержаться.
Нежирное мясо, приготовленное на пару, насытит наш желудок с минимальным вредом для организма в отличие от любимых многими копченостей и полуфабрикатов. Советую употреблять не более 20 граммов сливочного масла в день. В состав диетического питания необходимо включить рыбу нежирных сортов и тушёные овощи.
Пища должна быть пюреобразной консистенции, не горячая, но и не холодная, и желательно приготовленная на пару. Питание целесообразно разделить в пять-шесть приёмов. Небольшими порциями по 200-300 граммов. Рекомендуется придерживаться принципа дробного питания в течение полугода, дабы не провоцировать новых осложнений. Острый панкреатит должен лечиться только в стационаре. До полного купирования болевого синдрома.
– Как защитить себя и своих близких от этой болезни?
– Главный принцип профилактики – мера во всём: и в питании, и в образе жизни, правильное полноценное питание, своевременное обращение к врачу, диспансерное наблюдение. При диагнозе «хронический панкреатит» в ремиссии следует дважды в год посещать врача и проходить соответствующие обследования.
Источник
В современной медицине насчитывается множество опасных заболеваний, переходящих в хронические, ведущих к осложнению и инвалидности, а в запущенной форме – к летальному исходу. По статистике, панкреатит – распространённое явление. Диагноз острого панкреатита выявляется ежегодно у более 50 тыс. больных в РФ. В основном, подвержены этому мужчины.
Чем опасен панкреатит? По ряду причин возникает уменьшение проходимости в проточных каналах поджелудочной железы, развивается воспаление. Вещества, выделяемые железой, предназначены для попадания в двенадцатиперстную кишку, а при изменениях функциональности остаются в железе и начинают уничтожение (самопереваривание) железы. Нарушается цикл по выработке ферментов и гормонов, регулирующих жизнедеятельность организма. Процесс сопровождается выделением токсинов, которые, попадая в кровь, затрагивают прочие органы, нанося вред, изменяя и разрушая ткани.
Поджелудочная железа
Читайте также дополнительные материалы, это важно знать.
Острый панкреатит
Это воспаление в поджелудочной железе, протекающее в острой интенсивной форме. По причине алкоголизма острая форма выявляется в 35-75% случаев (зависит от местности). От жёлчнокаменной болезни – 45%. Смешанные причины – 10%. По неустановленным факторам – 10%.
Опасные явления острого панкреатита
Опасность острой формы заболевания начинается с приступов, которые способны развиться мгновенно и длиться от нескольких часов до нескольких суток. Причём, чем сильнее поражена железа, тем дольше по времени продолжается приступ.
Часто во время приступа развивается постоянная рвота, с частицами жёлчи, боли локализуются в верхней области живота, наступает обезвоживание. Боли отличаются такой силой, что это чревато развитием болевого шока у больного.
Появляются изменения кожного покрова в области живота и пупка, цвета лица. Язык преимущественно белого цвета, в тяжёлых случаях коричневый. Расширяются зрачки, образуется вздутие живота, темнеет моча, кал светлеет.
Для снижения риска развития тяжёлых осложнений и опасности для жизни требуется немедленное оказание медицинской помощи. Лечение проводится в стационаре.
Виды острого панкреатита:
- Отёчный – это отёк больного органа с небольшими участками некрозов в жировой ткани поблизости.
- Некротический – это обширный некроз самого органа с кровоизлияниями, в том числе вокруг него в жировых тканях.
При определённых факторах, например, лишнего отложения жира вокруг органа (ожирение) отёчный панкреатит легко переходит в некротический.
Осложнения после острого панкреатита
Чем опасен острый панкреатит? При неоказании должного лечения болезнь переходит из острой фазы в тяжёлую. Происходит сильная интоксикация от фермента трипсина, действие которого схоже с ядом змеи. Действия трипсина вызывают отёк мозга, работа почек нарушается.
Развитие некроза и дистрофия железы – это запущенная болезнь. Такое заболевание деструктивных форм (поражение токсинами, абсцесс, гнойные явления) приводит к смерти в 40-70% случаях.
После снятия острого течения болезни на поверхности железы и близко расположенных органов образуются язвочки, свищи, появляются эрозии местного характера, кистозные проявления. На почве перенесённой приступов заболевания развиваются нарушения нервной системы. У больных часто после алкогольной интоксикации на этом фоне происходит острый психоз.
После нескольких приступов острого панкреатита заболевание часто переходит в хроническую форму.
Хронический панкреатит
Форма заболевания прогрессирующая, с элементами склеротического воспаления, протекающая более полугода, считается хроническим панкреатитом. Течение болезни обнаруживает затяжной характер, постепенно развивается патология. Различают три формы развития:
- Лёгкая – когда протоки остаются без изменения, незначительное увеличение органа, небольшое изменение структуры.
- Умеренная – наличие кист менее 10 мм, неравномерность протока железы, инфильтрация (проникание веществ в орган на одну треть), неровные края и контуры, уплотнение стенок.
- Тяжёлая – наличие кист более 10 мм, неравномерно расширенный проток, полное изменение структуры и увеличение железы.
Процессы при хроническом панкреатите
В поджелудочной происходит застой секрета, так как протоки на выходе сужены, трипсин и другие ферменты активизируются внутри железы. Опасность хронического панкреатита в том, что происходит замещение основной ткани – паренхимы – на соединительную ткань, которая не способна к репродукции. Как следствие – экзокринная (недостаток ферментов) и эндокринная (дефицит инсулина) недостаточность.
Выработка нужных ферментов в должном количестве уменьшается. Вещества неспособны поступать в кишечник для переваривания пищи из-за изменений протоков.
Кишечник человека
Производство инсулина, необходимого для нормализации обмена веществ (метаболизма) – важная функция, но при нарушениях выработка гормона уменьшается или прекращается окончательно. Происходит самоуничтожение и развивается панкреонекроз. Ткани, клетки железы постепенно отмирают. Патологические изменения создают опасность разрушительного действия на прочие участки организма.
Опасные осложнения:
- механическая желтуха (при увеличении передней части поджелудочной);
- стеноз двенадцатиперстной кишки (сужение);
- гнойные явления – образование абсцессов органа и близко лежащих тканей или органов;
- воспаление стенок брюшины (перитонит);
- заражение крови (сепсис);
- кровотечение;
- холестаз (изменения оттока жёлчи);
- тромбоз вен селезёнки;
- сахарный диабет всех типов, включая тип 1;
- образование гематом, кист до 10 мм и более;
- рост опухолей;
- гиповолемический шок (потеря объёма крови, циркулирующей в сосудах, причём крайне быстрая);
- почечная недостаточность острой формы.
На общем фоне болезни развиваются кровоточивость дёсен, сыпь на коже, ломкость ногтей.
Изменения в ЖКТ
Нарастают нарушения в ЖКТ в виде расстройства кишечника, запоров, диареи, метеоризма, вздутия. По причине диареи наступает обезвоживание. Прогрессирующее воспаление провоцирует образования на стенках пищевода и желудка в виде многочисленных эрозийных бляшек.
Присутствует дискомфорт в области желудка, кишечника во время приёма нежелательных продуктов (солёной, жареной, жирной пищи), возникают колики. В тяжёлых случаях – непроходимость кишечника.
Нарушения в сердечно-сосудистой системе
В сердечной системе и сосудах присутствуют нарушения работы этих органов. Отмечается тахикардия (усиленное сердцебиение), кардиопатия (увеличение размеров сердца, сердечная недостаточность, нестабильный ритм сердца), снижается давление.
Сосуды сужаются, кислород не поступает в нужном количестве в органы, происходят спазмы сосудов. Ухудшается свёртываемость крови, возникают неожиданные носовые кровотечения.
Результаты нарушений дыхательной системы
Органы дыхания также подвержены нарушениям. Скапливается жидкость в плевре. Возможен отёк лёгких.
При простудах появляется большой риск быстрого развития пневмонии. Страдает дыхательная система, даже гортань.
Развитие онкологии
Страшный диагноз – рак поджелудочной железы – это последствия хронического панкреатита. Необходима резекция части поражённого участка либо удаление целиком. При удалении поражённого органа для нормальной функциональной деятельности организма потребуется пожизненно принимать препараты:
- заменяющие ферменты;
- липотропные (аминокислоты, участвующие в липидном и холестериновом обменах);
- инсулин (для нормализации уровня сахара в крови).
Панкреатит считается трудно поддающимся лечению, но, если принять меры вовремя, обнаружатся шансы приостановить разрушение. Соблюдение простых правил, постоянный приём препаратов и внимательное отношение к организму сократят последствия панкреатита, сберегут здоровье и жизнь.
Источник
