После операции простаты отек яичка
Операции при раке простаты выполняются как с целью радикального удаления опухоли, так и для паллиативного лечения, когда требуется устранить жизнеугрожающие осложнения. Радикальная операция называется простатэктомией и выполняется пациентам с локализованными и некоторыми местнораспространенными формами рака простаты с целью полного излечения.
Показания и противопоказания
Показанием к хирургическому лечению являются локализованные и некоторые виды местнораспространенного рака предстательной железы.
Операция по радикальному удалению рака простаты не показана в следующих случаях:
- ожидаемая продолжительность жизни больного менее 10 лет;
- опухоль стадии Т1а при ожидаемой продолжительности жизни менее 15 лет;
- Опухоли менее 7 баллов по шкале Глисона.
В таких ситуациях проводится органосохраняющее лечение другими противоопухолевыми методами, например, с помощью брахитерапии, дистанционной лучевой терапии и гормональной терапии.
Простатэктомия не показана и в случаях, когда есть сомнения в возможной радикальности операции, например, если рак простаты выходит за пределы капсулы органа, когда есть отдаленные метастазы, или имеются другие неблагоприятные факторы (ПСА выше 20 нг/мл, более 8 баллов по шкале Глисона).
Преимущества хирургического вмешательства при раке простаты
- Полное удаление злокачественной ткани при условии, что опухоль не выходит за пределы капсулы простаты.
- Возможность точного стадирования новообразования. Это позволяет при необходимости назначить дополнительное противоопухолевое лечение.
- Жесткий контроль уровня ПСА. В идеале после радикальной простатэктомии ПСА должен стремиться к 0. Если его уровень начинает расти, следует исключить рецидив заболевания.
- Устраняются симптомы, сопутствующие гиперплазии простаты, например, нарушение мочеиспускания.
Виды оперативного лечения рака простаты
Выделяют несколько видов радикальной простатэктомии:
Открытые операции, которые выполняются через продольные разрезы:
- позадилонная простатэктомия,
- перинеальная простатэктомия.
- Эндоскопические вмешательства, которые проводятся через небольшие проколы без вскрытия брюшной полости. Сюда относят внебрюшинную простатэктомию и лапароскопическую простатэктомию.
Позадилонная простатэктомия
Такая операция более предпочтительна по сравнению с перинеальной простатэктомией, поскольку обеспечивает свободный доступ к тазовым лимфоузлам и позволяет применить нервосберегающую технику. Но, с другой стороны, здесь необходим обширный разрез и вскрытие брюшной полости, что неблагоприятно сказывается на сроках восстановления пациента.
Операция проводится следующим способом:
- Пациент располагается на операционном столе с опущенной головной частью, т.е. в положении Тренделенбурга.
- Проводится антисептическая обработка операционного поля и введение мочевого катетера в уретру.
- Выполняется разрез от лона до пупка размером приблизительно 10-12 см.
- Мягкие ткани послойно рассекаются до обеспечения доступа в залобковое пространство.
- Выполняется ревизия и удаление тазовых лимфатических узлов.
- Далее выделяется, прошивается и пересекается дорзальный венозный комплекс.
- Затем переходят к манипуляциям на уретре. Ее пересекают и катетер выводят в рану.
- Выделяют и удаляют простату вместе с семенными пузырьками, отсекая ее от шейки мочевого пузыря.
- Накладывают анастомоз между мочевым пузырем и уретрой. В рану устанавливают дренаж и производят ее послойное ушивание.
Перинеальная простатэктомия
Перинеальная простатэктомия выполняется через разрез в области промежности — пространства между анусом и половым членом. Такая техника операции применяется редко ввиду своих недостатков — она не обеспечивает доступа к тазовым лимфоузлам (их приходится оперировать отдельно с помощью эндоскопической техники), есть более высокие риски повреждения прямой кишки и образования свищей. Кроме того, могут быть проблемы при попытке выполнить нервосберегающую операцию.
Однако перинеальная простатэктомия имеет и некоторые преимущества:
- меньшая травматичность, а соответственно, меньший период восстановления пациента;
- меньше кровопотеря, реже требуется гемотрансфузия;
- более комфортный доступ для наложения пузырно-уретрального анастомоза.
Перинеальная простатэктомия может быть рекомендована пациентам с морбидным ожирением, а также больным со спаечным процессом в брюшной полости.
Нервосберегающая простатэктомия
Нервосберегающая простатэктомия позволяет сохранить эректильную функцию после операции. Такой вид вмешательства подходит не всем пациентам. Целесообразно ее выполнять в следующих случаях:
- сохранная половая функция на дооперационном этапе;
- стадия рака менее Т2b;
- уровень ПСА не превышает 10 нг/мл;
- индекс по шкале Глисона менее 4;
- отсутствие фиброзных и спаечных процессов в области малого таза.
Радикальная нервосберегающая операция может выполняться 2 методами диссекции:
- Интрафасциально. В этом случае оставляется весь сосудисто-нервный пучок.
- Интерфасциально — часть нервнососудистого пучка может быть удалена.
Следует отметить, что даже при нервосберегающей операции, возможны временные проблемы с эрекцией. В среднем на восстановление уходит около 2 лет. Стоит отметить, что после удаления простаты во время оргазма не будет выброса семенной жидкости. Такое явление называется «сухим оргазмом». Кроме того, если пациент желает в будущем иметь детей, ему необходимо позаботиться о криоконсервации спермы заранее, до госпитализации в стационар.
Подготовка к операции
В рамках подготовки к удалению простаты пациент проходит полное диагностическое обследование, направленное на определение стадии основного заболевания, а также стандартное обследование, необходимое перед любым хирургическим вмешательством (анализы, ЭКГ, консультации узких специалистов и др.).
Уже на этом этапе рекомендуется позаботиться о послеоперационном периоде:
- Начать выполнять упражнения Кегеля для укрепления мышц тазового дна. Это поможет быстрее устранить проблемы с мочеиспусканием после извлечения катетера.
- Подготовить свободную одежду, которая не будет стеснять движений в области паха.
- Подготовить мягкую подстилку, например, подушку из поролона, которая облегчит давление на промежность во время сидения.
- Запастись средствами личной гигиены, необходимыми при недержании мочи — урологические прокладки, подгузники для взрослых и другие аксессуары (о них мы расскажем ниже).
- Обсудить с лечащим врачом все нюансы операции и послеоперационного периода, чтобы они не стали неприятным сюрпризом.
Вечером перед операцией необходимо очистить кишечник с помощью слабительного или клизмы. Начиная с 10 часов вечера, нельзя принимать пищу и пить. Кроме того, необходимо удалить волосы на лобке, промежности и животе.
Возможные осложнения после удаления рака простаты
Осложнения при удалении простаты делятся на интраоперационные (происходят непосредственно во время операции), ранние послеоперационные и поздние послеоперационные.
К интраоперационным осложнениям относят:
- Кровотечения. При большой кровопотере может потребоваться переливание компонентов крови.
- Травмы прямой кишки. Требуется ушивание повреждения.
- Повреждение мочеточников.
Ранние послеоперационные осложнения:
- несостоятельность пузырно-уретрального анастомоза;
- лимфорея;
- лимфоцеле — отек мошонки.
К поздним послеоперационным осложнениям относят стриктуры (сужения) анастомоза, уретры и недержание мочи.
Реабилитация после удаления рака простаты
Восстановление в стационаре
Непосредственно после операции пациент находится в реанимации или палате интенсивной терапии. Если все в порядке, на следующий день его переводят в профильное отделение.
В раннем послеоперационном периоде приоритетными задачами является уменьшение болевого синдрома, уход за раной и мочевым катетером.
Чтобы уменьшить боль назначаются анальгетики, в том числе наркотического ряда. Многие пациенты опасаются этого и даже отказываются принимать обезболивающее. Здесь следует отметить, что хорошее обезболивание обеспечивает раннюю мобилизацию, что, в свою очередь, уменьшает вероятность развития таких осложнений как тромбозы, госпитальные пневмонии, спаечная болезнь.
Повязка на швах будет меняться медсестрой по мере необходимости. При физических нагрузках может возникать сильная боль в месте разреза, поэтому его можно придерживать подушкой. Это поможет при чихании, кашле, подъеме с кровати, опорожнении кишечника. Когда пациент начинает ходить, рекомендуется использовать послеоперационный бандаж.
Вставать с постели рекомендуется уже к концу первых суток после операции. Сначала можно посидеть, чтобы почувствовать себя увереннее, а затем уже встать и по возможности сделать несколько шагов. Если пациенту предписан строгий постельный режим, необходимо переворачиваться в постели каждые 2 часа и делать дыхательную гимнастику.
Выписка
Выписка осуществляется после того, как пациент сможет активно двигаться, и у него наладится работа кишечника. Перед тем, как отпустить больного домой, ему удаляют дренаж и обучают уходу за раной, мочевым катетером и мочеприемником. Подавляющее большинство людей справляется с этими процедурами самостоятельно, но можно попросить о помощи близких.
Реабилитация дома
Первое время дома нужно больше отдыхать. Улучшение общего самочувствия в среднем наступает через 4-6 недель. К этому времени большинство мужчин чувствуют силы вернуться на работу.
Пока происходит восстановление, рекомендуется придерживаться щадящего режима — избегать поднятия тяжестей более 4 кг и энергичных упражнений. Начиная со 2-ой недели, нужно расширять свою активность — увеличивать длительность прогулок, постепенно возвращаться к повседневным делам, вождению автомобиля.
Кроме того, если появилось покраснение, уплотнение, необычная боль, раневое отделяемое — нужно немедленно обратиться к хирургу. Если швы уже сняли, можно принимать водные гигиенические процедуры, избегая трения в области раны.
Важно следить за питанием. Нужно употреблять достаточное количество белков, жиров и углеводов, соблюдать энергетический баланс, употреблять в достаточном количестве овощи и фрукты. Очень важно не допускать запоров, поскольку натуживание брюшной стенки может негативно сказаться на состоянии прооперированных тканей и спровоцировать несостоятельность уретро-везикального анастомоза.
Некоторые пациенты отправляются домой вместе с мочевым катетером. О том, как за ним ухаживать, доктор расскажет при выписке. Удаление катетера осуществляется на 6-14 сутки после операции, при этом первое время будет наблюдаться полное недержание мочи. Чтобы пережить эти неудобства, лучше захватить с собой урологические прокладки или памперсы для взрослых.
Подтекание и недержание мочи наблюдаются в течение нескольких дней или недель, при этом пациенты могут испытывать следующие симптомы:
- мочеиспускание более 8 раз в сутки;
- учащенное мочеиспускание;
- императивные позывы — резкие, болезненные позывы к мочеиспусканию;
- императивное недержание мочи — непроизвольное мочеиспускание при императивных позывах;
- затруднение мочеиспускания. Это явление возникает редко и, как правило, обусловлено стенозом анастомоза;
- недержание мочи при физической нагрузке.
Нормализация мочеиспускания наблюдается в течение 3-х месяцев. Если за этот период остаются проблемы, необходимо рассматривать варианты медикаментозного, физиотерапевтического или хирургического лечения.
Прогноз и стоимость лечения
Прогноз после радикальной простатэктомии благоприятный. Подавляющее большинство мужчин возвращаются к привычному образу жизни в течение нескольких месяцев, необходимо только проходить регулярное обследование у участкового онколога для своевременного обнаружения возможного рецидива.
Стоимость операции определяется видом хирургического вмешательства. В нашей клинике цены начинаются от 128 600 руб.
Несмотря на благоприятный прогноз при раке предстательной железы, лечением данного заболевания должны заниматься врачи-онкологи, имеющие большой опыт в данной области. Только в этом случае можно рассчитывать на достижение максимального результата.
Источник
Орхиэктомия — хирургическое вмешательство, во время которого у мужчины удаляют яичко. Она бывает односторонней, когда удаляют только одно яичко, и двухсторонней, когда удаляют оба. Чаще всего к этой операции прибегают при злокачественных опухолях. Операция продолжается до полутора часа, ее можно выполнять под наркозом или местной анестезией. Разрез делают на коже мошонки или в области паха. Возможно амбулаторное проведение операции, когда мужчину не госпитализируют в стационар, он может вернуться домой в тот же день.

В клинике Медицина 24/7 работают опытные хирурги-андрологи, которые в совершенстве владеют техникой орхиэктомии, выполняют ее в операционной, оснащенной современным оборудованием. Запишитесь на консультацию к нашему доктору — он тщательно оценит вашу ситуацию, назначит необходимое обследование и оценит показания к орхиэктомии в вашем случае.
В каких случаях показана орхиэктомия?
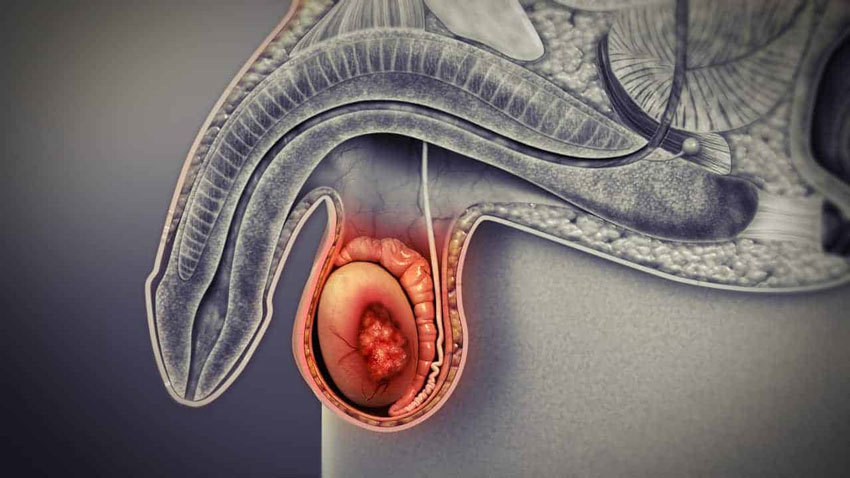
Наиболее распространенное показание — злокачественные опухоли яичка. Они встречаются довольно редко и составляют менее 0,5% от всех онкологических заболеваний у мужчин. В России ежегодно регистрируется более тысячи новых случаев. Обычно при подозрении на злокачественное образование яичка его сразу удаляют целиком. Биопсию перед операцией не проводят, потому что это может привести к распространению раковых клеток. УЗИ мошонки и анализ крови на онкомаркеры позволяют с высокой точностью установить онкологический диагноз и принять решение о необходимости хирургического вмешательства.
При злокачественных опухолях яичка выполняют радикальную паховую орхиэктомию. Разрез делают в паху, потому что вместе с яичком нужно удалить семенной канатик, перерезав его как можно выше. В семенном канатике проходят кровеносные и лимфатические сосуды, которые могут служить путями распространения опухолевых клеток.
Также в онкологии к двухсторонней орхиэктомии в ряде случаев прибегают при злокачественных опухолях простаты и раке молочной железы у мужчин. В данном случае цель операции — хирургическая кастрация. Яички вырабатывают большую часть мужских половых гормонов — андрогенов. После их удаления гормонально-чувствительная опухоль прекращает расти или уменьшается в размерах. Орхиэктомия — наиболее простой способ прекратить рост опухоли под влиянием гормонов, но существуют и другие методы с применением медикаментозных препаратов.
Другие показания к удалению яичка:
- Некротический орхит, эпидидимит — воспалительный процесс в яичке и его придатке, сопровождающийся гибелью ткани. Чаще всего эта патология возникает при перекруте.
- Тяжелые травмы яичка: его размозжение, отрыв семенного канатика.
- Выраженная атрофия яичка — его уменьшение в размерах, как правило, при варикоцеле (варикозном расширении вен яичка) или крипторхизме (неопущении яичка в мошонку).
- Тяжелые инфекции яичка.
- Трансгендерность, когда мужчина ощущает себя женщиной и хочет сменить пол. В таких случаях врач должен тщательно изучить мотивы пациента, убедиться, что он не страдает психическими расстройствами, и ему действительно нужна такая операция.
Противопоказания к орхиэктомии
- злокачественные опухоли яичка с множественными метастазами;
- тяжелые нарушения функции почек, печени;
- значительное снижение свертываемости крови;
- ишемическая болезнь сердца, недавно перенесенный инфаркт миокарда;
- тяжелые патологии легких, сопровождающиеся дыхательной недостаточностью 2–3 степени;
- состояния, при которых можно обойтись другими методами лечения и не удалять яичко.
К орхиэктомии стоит прибегать только в случаях, когда она является единственным возможным и объективно необходимым методом лечения. Обратитесь к врачу в клинике Медицина 24/7, и он решит, требуется ли такая операция в вашем случае.
Мы вам перезвоним
Оставьте свой номер телефона
Подготовка к операции
Во время предварительной консультации врач беседует с пациентом, проводит осмотр, расспрашивает о сопутствующих заболеваниях, аллергических реакциях на лекарственные препараты и латекс, о том, принимает ли пациент постоянно какие-либо медикаментозные средства, страдает ли вредными привычками. Некоторые препараты могут быть на время отменены, например, антикоагулянты (снижающие свертываемость крови), нестероидные противовоспалительные средства. Рекомендуется за несколько недель до хирургического вмешательства прекратить прием алкоголя, отказаться от курения. Это поможет лучше перенести операцию, снизить риск некоторых осложнений.
Нужно пройти предоперационное обследование, которое включает анализы крови и мочи, оценку свертываемости крови, определение группы AB0 и резус-фактора, анализы на инфекции (ВИЧ, вирусные гепатиты, сифилис), ЭКГ, флюорографию, консультацию терапевта.
Если орхиэктомию планируется провести под общей анестезией, то за 10–12 часов до операции нельзя ничего есть и пить.
Также предварительно с пациентом беседует врач-анестезиолог, узнаёт о сопутствующих заболеваниях, аллергических реакциях, оценивает риски, связанные с проведением наркоза.
Как выполняют орхиэктомию?
При паховом доступе делают разрез в паху длиной 5–10 см. Хирург выделяет семенной канатик, выводит яичко из мошонки и освобождает его от окружающих тканей. Когда яичко выделено, семенной канатик перевязывают и пересекают. При раке это нужно сделать как можно ближе к наружному паховому кольцу, чтобы удалить как можно большую часть семенного канатика. Выполняют пластику тканей, чтобы предотвратить в будущем формирование паховой грыжи, после чего на разрез накладывают швы.
При орхиэктомии через мошонку разрез выполняют по мошоночному шву. Яичко выводят в рану, освобождают от окружающих тканей. Затем пережимают, перевязывают и пересекают семенной канатик. Его оставшийся конец погружают в мошонку и накладывают швы.
При необходимости все те же манипуляции повторяют со вторым яичком.
Восстановительный период
После удаления яичка в течение некоторого времени сохраняется отек мошонки и могут беспокоить боли. Для борьбы с отеком применяют холодные компрессы — их нужно держать не более 15 минут. Врач может порекомендовать носить компрессионное или плотно обтягивающее нижнее белье. Для снятия болей применяют препараты из группы нестероидных противовоспалительных средств (НПВС), например, ибупрофен.
Необходимо воздержаться от приема ванн и посещения бассейнов до тех пор, пока не произойдет полного заживления тканей в месте разреза. Принимать душ можно с разрешения лечащего врача. Швы обычно снимают через 7–10 дней. В течение нескольких недель запрещены интенсивные физические нагрузки, занятия сексом. Садиться за руль можно после того, как будет завершен прием обезболивающих препаратов.
Лечение и наблюдение после орхиэктомии по поводу злокачественных опухолей яичка
Если яичко было удалено из-за злокачественной опухоли, то пациенту может потребоваться дополнительное лечение.
При семиномах на ранних стадиях (I, IIA, IIB) применяют лучевую терапию, на более поздних стадиях (IIB, IIC, III) — химиотерапию. После лечения врач назначает осмотры, рентгенографию грудной клетки и анализы крови на онкомаркеры через каждые 2 месяца в течение первого года и через каждые 3 месяца в течение второго года. Через каждые 4 месяца в течение первых двух лет и через каждые 6 месяцев в течение как минимум пяти последующих лет выполняют компьютерную томографию. Регулярные контрольные обследования помогают своевременно выявить рецидив и сразу начать лечение.
При несеминомных опухолях яичка наблюдение в динамике предусматривает осмотры врача, анализы крови на онкомаркеры и рентгенографию грудной клетки раз в месяц в течение первого года, раз в два месяца — в течение второго года. Компьютерную томографию проводят каждые 3 месяца в течение первых двух лет и каждые 6 месяцев в течение пяти лет.
В клинике Медицина 24/7 проводится комплексное лечение рака яичка и других злокачественных опухолей. У нас применяются все современные виды диагностики, новейшие противоопухолевые препараты, пациентов консультируют ведущие врачи.
Возможные осложнения, последствия орхиэктомии
Как и любое хирургическое вмешательство, орхиэктомия сопровождается риском кровотечения, инфицирования, осложнений, связанных с проведением общей анестезии. Благодаря современному оснащению операционных и высокому профессионализму хирургов, в клинике Медицина 24/7 вероятность таких негативных последствий сводится практически к нулю.
После двухсторонней орхиэктомии развиваются такие осложнения, как:
- Бесплодие: у мужчины больше нет яичек, соответственно, в его организме не вырабатываются сперматозоиды.
- Снижение либидо и проблемы с эрекцией из-за того, что в организме резко падает уровень андрогенов.
- Нарушение обмена веществ, которое проявляется в виде увеличения массы тела, потери мышечной массы, увеличения молочных желез (гинекомастии), приливов. Повышается риск развития остеопороза.

Орхиэктомия и мужская фертильность
После односторонней орхиэктомии оставшееся яичко продолжает вырабатывать сперматозоиды и мужские половые гормоны. Поэтому мужчина, как правило, сохраняет фертильность и в будущем может иметь детей.
После двухсторонней орхиэктомии всегда развивается бесплодие. Эту проблему невозможно решить с помощью ЭКО и других вспомогательных репродуктивных технологий, потому что в организме мужчины перестают вырабатываться сперматозоиды. Тем не менее, лечащий врач может предложить некоторые решения:
- До операции можно собрать сперму и сохранить ее в криобанке. В последующем ее можно использовать для экстракорпорального оплодотворения.
- Если собственная сперма не была сохранена, можно воспользоваться донорской. В таком случае мужчина не будет биологическим отцом ребенка, но можно подобрать донора, который максимально внешне похож на него. Также в качестве донора может выступить близкий родственник.
Протезирование яичка
После удаления яичек у многих мужчин возникают психологические проблемы: развиваются комплексы, снижается самооценка, уверенность в себе, нарушается половая жизнь. Поэтому, в соответствии с современными подходами, врачи должны предлагать всем пациентам после орхиэктомии протезирование яичка. Важно понимать: протез не будет вырабатывать сперматозоиды и гормоны, он несет исключительно косметическую функцию.
Коррекция эректильной дисфункции и обменных нарушений
Чтобы справиться с проблемами, вызванными снижением уровня мужских половых гормонов, врач может назначить после орхиэктомии заместительную гормональную терапию.
В клинике Медицина 24/7 вы всегда можете получить подробную консультацию врача и пройти лечение в соответствии с современными международными стандартами. Хирург-андролог определит, нужна ли в вашем случае орхиэктомия, мастерски и с минимальными рисками выполнит хирургическое вмешательство, примет все необходимые меры, чтобы обеспечить после операции высокое качество жизни.
Материал подготовлен врачом-онкологом, урологом, хирургом клиники «Медицина 24/7» Исаевым Артуром Рамазановичем.
Источник
