Помощь при отеке легких у беременных
Симптомы отека легкого у беременной
- Чаще всего симптоматика возникает ночью, при нахождении человека в положении лежа.
- Резко возникшая (при остром отеке легких) или прогрессирующая (при медленном развитии отека легких) одышка, чувство нехватки воздуха. Одышка нарастает, переходит в удушье, усиливается в положении лежа, при малейшей физической нагрузке. Больной стремится занять вынужденное положение (сидя с наклоном вперед) для облегчения дыхания.
- Давящая боль в грудной клетке.
- Учащение сердцебиения.
- На коже появляется холодный липкий пот.
- Кожные покровы приобретают синюшный или серый оттенок.
- Кашель – сначала сухой, потом с выделением пенистой мокроты розового цвета (из-за прожилок крови).
- Учащенное дыхание, по мере нарастания отека и заполнения легких жидкостью дыхание становится клокочущим, слышимым на расстоянии.
- Головокружение, общая слабость.
- Пациент возбужден, испуган.
- При нарастании отека – спутанность сознания, падение артериального давления, пульс слабый, может не определяться.
Формы отека легкого у беременной
В зависимости от причин развития заболевания выделяют:
- кардиогенный отек легких – тот, который вызван заболеваниями сердца. Наиболее часто отек легких осложняет течение инфаркта миокарда, также может развиваться на фоне клапанных пороков сердца, аритмий (нарушения ритма сердца) и др. В основе – нарушение функции левых отделов сердца, которое ведет к застою крови в малом круге кровообращения и выходу жидкой части плазмы крови в легкие;
- некардиогенный отек легких – тот, который вызван другими причинами (например, заболевания печени, почек, воздействие токсических веществ и др.).
По времени развития различают:
- острый отек легких — развивается в течение 2 – 4 часов;
- затяжной отек легких – развивается в течение нескольких часов, длится сутки и более;
- молниеносный отек легких — внезапное начало, летальный исход наступает через несколько минут.
Причины отека легкого у беременной
- Заболевания сердца (инфаркт миокарда, пороки клапанов сердца, аритмии (нарушения сердечного ритма)), сопровождающиеся нарушением функции левых отделов сердца, застоем крови в малом круге кровообращения и повышением давления в легочных сосудах.
- Тромбоэмболия легочной артерии (закупорка просвета сосуда тромбом): нарушение проходимости ветвей легочной артерии вызывает повышение давления в них с выходом жидкой части плазмы крови во внеклеточное пространство с развитием отека легких.
- Заболевания, приводящие к снижению уровня белка в крови: заболевания печени (цирроз), заболевания почек (почечная недостаточность).
- Воздействие токсических веществ из внешней среды (например, вдыхание паров химических веществ, вдыхание и передозировка кокаином, героином).
- Воздействие токсических веществ, выделяемых бактериями при попадании инфекции в кровь (например, при тяжелом течении пневмонии (воспаление легких)).
- Травмы грудной клетки, плевриты (воспаление плевры), пневмоторакс (попадание воздуха в плевральную полость – полость, образованная внешней оболочкой легких).
- Радиационное поражение легких.
- Избыточное неконтролируемое внутривенное введение жидкости.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика отека легкого у беременной
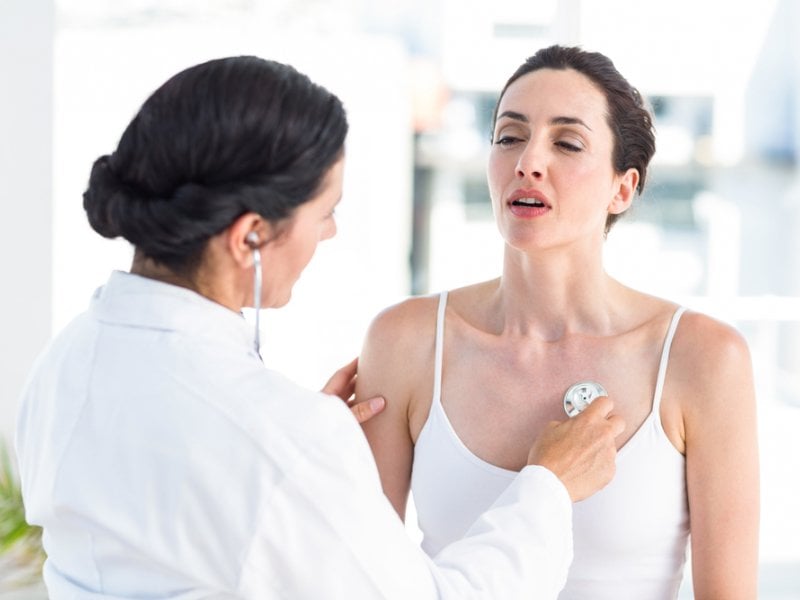
- Сбор жалоб и анамнеза заболевания (одышка, кашель с пенистой розовой мокротой, боль в грудной клетке, ощущение сердцебиения).
- Общий осмотр (осмотр кожных покровов, выслушивание легких с помощью фонендоскопа, измерение артериального давления, определение пульса).
- Определение газового состава крови (с помощью лабораторного исследования крови) и/или насыщения крови кислородом (пульсоксиметрия – исследование с помощью специального датчика, надетого на палец пациента).
В качестве дополнительных методов возможно использование:
- катетеризации легочной артерии (способ определения давления в легочной артерии);
- коагулограммы (для определения свертывающей способности крови);
- электрокардиографии (ЭКГ) – для диагностики инфаркта миокарда как возможной причины отека легких;
- эхокардиографии (УЗИ сердца) – для диагностики заболеваний сердца, послуживших возможной причиной отека легких;
- биохимического анализа крови – дополнительного исследования с целью поиска отклонений в работе органов, заболевания которых могли послужить причиной развития отека легких (например, оценка функционального состояния печени, почек).
Необходима консультация акушера-гинеколога.
Возможна также консультация пульмонолога, кардиолога.
Лечение отека легкого у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
- Устранение дефицита кислорода в организме – ингаляции кислорода.
- Устранение жидкости из легких – мочегонные препараты.
- Устранение избыточной нагрузки на сердце и снижение давления в легочных капиллярах – с этой целью используются средства, расширяющие сосуды, наркотические анальгетики.
- Нормализация сердечного выброса – кардиотонические препараты.
- При низком артериальном давлении – средства, способствующие повышению давления.
- Лечение основного заболевания, приведшего к отеку легких (например, инфаркта миокарда, тромбоэмболии легочной артерии (закупорка просвета сосуда тромбом), заболеваний печени, почек).
- Для профилактики присоединения вторичной инфекции возможно использование антибиотиков.
Осложнения и последствия отека легкого у беременной
- Присоединение вторичной инфекции с развитием пневмонии (воспаление легких).
- Острый дефицит кислорода в организме с нарушением функции жизненно важных органов (головной мозг, сердце). При отсутствии или несвоевременном оказании медицинской помощи – летальный исход.
Профилактика отека легкого у беременной
- Выявление и раннее лечение заболеваний, способных привести к отеку легких (например, заболевания сердца, печени, почек).
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Дополнительно отека легкого у беременной
Отек легких может развиваться по трем основным механизмам:
- повышение гидростатического давления в легочных капиллярах (перегрузка сосудов легких объемом крови): вследствие высокого давления нарушается проницаемость сосудов, жидкая часть плазмы крови выходит в легкие, заполняя сначала межклеточное пространство, а затем и альвеолы (конечная часть респираторного тракта, в которой осуществляется газообмен с окружающей средой), нарушается газообмен в легких, развивается острый дефицит кислорода в организме;
- снижение онкотического давления крови (низкий уровень белка): вследствие этого возникает разница между двумя онкотическими давлениями — крови и межклеточной жидкости, и для сравнения этой разницы жидкая часть выходит из сосуда во внеклеточное пространство с развитием отека легких;
- непосредственное повреждение альвеолокапиллярной мембраны (данная мембрана образована стенками альвеолы и прилегающего к ней капилляра, через нее осуществляется газообмен) с нарушением ее проницаемости и выходом жидкости из сосуда в альвеолы.
Источник
Отек легких – это выход жидкой части крови из сосудов малого круга кровообращения в интерстицию легких и впоследствии к легочным альвеолам. К прохождению жидкости через альвеолярно-капиллярные мембраны приводит резкое внезапное повышение давления в легочных венах и капиллярах в результате острой левосердечной недостаточности (кардиогенный отек легких) или резкое увеличение проницаемости мембран альвеол и стенок капилляров из-за их повреждения инфекционными агентами, токсинами, лекарственными средствами и т.д. (некардиогенный отек легких).
Каковы причины отека легких у беременных?
Чаще всего причинами отека легких у беременных является митральный стеноз, другие клапанные пороки сердца и кардиомиопатии. Существенно реже отек легких вызывает ишемическую болезнь сердца, острый миокардит, нарушение сердечного ритма, гипертензивный кризис, тиреотоксикоз, тяжелую пневмонию, БА, анемию. Специфическими акушерскими причинами являются преэклампсия/эклампсия, эмболия околоплодными водами, диссеминированное внутрисосудистое свертывание крови, аспирация желудочного содержимого, а также длительное внутривенное применение β-адреномиметических токолитических средств, особенно в сочетании с глюкокортикоидами.
Насколько опасен отек легких?
Отек легких – это угрожающее для жизни состояние. Летальность зависит от основной причины этого осложнения, своевременности и квалифицированности оказанной помощи, адекватности выбранной акушерской тактики.
О какой акушерской тактике говорится?
Принципиальное значение имеет, когда именно произошел отек легких (схема). Если он развился во время беременности, независимо от ее срока усилия врачей должны быть направлены на ликвидацию этого опасного для жизни состояния. Экстренное прерывание беременности или экстренное родоразрешение любым способом опасно и может привести к смерти больной женщины. Вопрос о прерывании беременности может быть обсужден только после купирования явления отека легких и стойкой нормализации состояния пациентки.
В большинстве случаев следует пролонгировать беременность, пытаясь устранить основную причину осложнения (хирургическое лечение митрального стеноза, системное лечение декомпенсации и кардиомиопатий или миокардита, адекватная антигипертензивная терапия, профилактика острых нарушений ритма, тиреостатическая терапия, интенсивное лечение пневмонии, бронхиальной астмы и др.). Только если отек легких произошел в I триместре, оправдано прерывание беременности. Экстренное родоразрешение после ликвидации отека легких также целесообразно только в том случае, если его причиной является тяжелая преэклампсия.
В случае, когда отек легких развился в начале первого периода родов, родовую деятельность следует притормозить. После полной ликвидации кардиологического осложнения в зависимости от акушерской ситуации решают вопросы дальнейшего ведения родов. В большинстве подобных случаев целесообразным является кесарево сечение.
Если отек легких появился в конце первого или во втором периодах родов, необходимо ускорить родоразрешение, не прекращая интенсивной кардиальной терапии. При необходимости родовую деятельность осторожно усиливают, и когда появляются условия для наложения акушерских щипцов, выполняют эту операцию.
В какие периоды беременности чаще случается отек легких?
Во время беременности наиболее опасным, особенно у кардиологических больных, является период между 26-й и 32-й неделей, когда больше всего (на 35-50%) возрастает объем циркулирующей крови. «Благоприятные» условия для развития отека легких создаются во время родов и особенно в раннем послеродовом периоде. Доказано, что кесарево сечение не предотвращает от резких колебаний гемодинамических параметров и отека легких у кардиологических больных, поэтому не является оптимальным способом их родоразрешения.
Какие лечебные мероприятия являются первоочередными в случае отека легких?
Больной придают положение сидя, ноги должны свисать с кровати вниз. Обеспечивают постоянный доступ к вене.
Начинают ингаляцию увлажненного 100% кислорода через назальный зонд или маску со скоростью 4-6-10 л/мин. В случае развернутой клинической картины альвеолярного отека легких дыхательные пути механически освобождают от пенистой жидкости, а кислород пропускают сквозь 40% этиловый спирт.
Вводят венулярные вазодилататоры. Нитроглицерин 0,5-1 мг (1-2 таблетки) дают сублингвально 3-4 раза с интервалом 5 мин и одновременно начинают внутривенную инфузию со скоростью 0,3-0,5 мкг/кг/мин. Для этого 20 мг нитроглицерина разводят в 200 мл физиологического раствора и вводят сначала по 5-7 кап/мин, повышая скорость каждые 3-5 мин до достижения устойчивого клинического эффекта (уменьшение цианоз, одышки, количества влажных хрипел). Повышение скорости следует прекратить, если уровень систолического артериального давления (АД) ниже 100 мм рт.ст. или диастолического – ниже 60 мм рт.ст.
Внутривенно вводят фуросемид 40 мг. При необходимости введение повторяют – по 20-40 мг каждые 30 мин до общей дозы 100-180 мг.
Эти меры являются первоочередными и обязательными во всех случаях отека легких, независимо от его причины.
Что делать дальше?
При наличии сильного кашля, гипервентиляции, болевых ощущений вводят морфин 3-5 мг внутривенно медленно (в течение 3 мин), повторяя при необходимости еще 1-2 раза с интервалами 15 мин. Противопоказаниями к применению морфина является БА, хроническое легочное сердце, кровоизлияние в мозг.
В случае неэффективности проведенного лечения при сниженном АД назначают инотропные средства группы симпатомиметиков (допамин, добутамин). Инфузию начинают с небольшой скоростью (2-3 мкг/кг/мин), медленно повышая ее до появления клинического эффекта. Побочные действия симпатомиметиков (преимущественно допамина) проявляются тахикардией, аритмией, избыточной гипертензией, что заставляет снизить скорость или прекратить инфузию.
При низком АД возможно введение глюкокортикоидов (преднизолон 90-120 мг эквивалентный дозе других препаратов) внутривенно.
В случаях, когда отек легких сочетается с выраженным бронхоспазмом (сухие хрипы, «свист» в грудной клетке, удлинение выдоха), вводят теофиллин 200-400 мг внутривенно медленно (10-12 мин).
Сохранение явной гипоксемии, несмотря на проводимую терапию, является показанием к интубации трахеи и осуществлению искусственной вентиляции легких.
В некоторых клинических ситуациях, когда отек легких обусловлен такими кардиологическими причинами, которые могут быть устранены, возникает насущная необходимость в специфических этиотропных мероприятиях.
1. Отек легких, рефрактерный к медикаментозному лечению, у больной с митральным стенозом является показанием к немедленной митральной комиссуротомии.
2. В случае тампонады сердца показан перикардиоцентез с последующим кардиохирургическим вмешательством.
3. Если отек легких развился вследствие пароксизма желудочковой тахикардии или наджелудочковых тахиаритмий с высокой частотой проведения импульса, необходимой является электрическая кардиоверсия. В случаях, когда острая сердечная недостаточность сопровождается фибрилляцией предсердий, другими гемодинамически значимыми нарушениями ритма, внутривенно вводят амиодарон 300 мг в течение 30 мин с последующей инфузией до общей дозы 1200 мг/сут.
4. В лечении отека легких, который развился на фоне гипертензивного кризиса или тяжелой преэклампсии, решающее значение имеет относительно быстрое (в течение 30-60 мин) снижение АД на 30-40% от исходного уровня, но не ниже 120 и 80 мм рт.ст. Если этого не удалось достичь инфузией нитроглицерина (см. выше), применяют нитропруссид натрия (внутривенно 0,25-0,5 мкг/кг/мин в течение не более 4 ч) или ганглиоблокаторы (пентамин 5% титрировано 0,3-1 мл) .
5. В случае сочетания проявлений острой сердечной недостаточности с брадиаритмией назначают атропин (0,1% раствор 0,5-1 мл, при необходимости повторно через 5 мин), изопреналин 2,5-5 мг сублингвально, а если эффект отсутствует, срочно начинают временную электрокардиостимуляцию.
Специально для mamapapa-arh.ru
При использовании материала прямая ссылка на сайт обязательна.
Полное копирование текста запрещено!
Источник
Пневмония у беременных представляет серьёзную угрозу не только для здоровья женщины, но и для будущего ребёнка. В Юсуповской больнице созданы все условия для лечения пневмонии: уютные палаты с центральной вентиляцией, оснащённые кондиционерами, позволяющими поддерживать комфортный температурный режим, внимательное и уважительное отношение персонала к пациентам, индивидуальное полноценное питание.
Лечат беременных с пневмонией кандидаты и доктора медицинских наук, врачи высшей категории, ведущие специалисты в области пульмонологии. Обследование беременных женщин проводят на высокотехнологичных аппаратах. Для лечения пациенток применяют современные эффективные препараты, обладающие минимальным спектром побочных эффектов. Врачи при составлении индивидуальной схемы терапии учитывают особенности течения пневмонии во время беременности.

Факторы риска развития пневмонии у беременных
Воспаление лёгких у беременных чаще развивается в холодное время года. Провоцирующим фактором является переохлаждение. Эпидемии гриппа способствуют учащению случаев пневмоний, вызванных вирусами. Воспаление лёгких развивается под воздействием следующих факторов:
- курение;
- злоупотребление спиртными напитками;
- приём наркотиков;
- анемия беременных;
- ВИЧ-инфекция;
- муковисцидоз;
- бронхиальная астма;
- приём глюкокортикоидов.
Во время беременности в организме женщины происходят изменения, влияющие на клинические проявления пневмонии и действие лекарственных препаратов, используемых для лечения заболевания. Отмечаются гиперемия и отёк слизистой оболочки верхних дыхательных путей, повышение секреции слизи, что обусловлено повышенным уровнем эстрогенов. Течение и лечение пневмонии у беременных в третьем семестре имеет свои особенности. Поперечный размер грудной клетки у беременной женщины увеличивается, диафрагма поднимается на 4см, при этом сохраняется функция грудных мышц. Имеют место изменения в показателях функции внешнего дыхания, уменьшается остаточная ёмкость лёгких. Это приводит к снижению дыхательного резерва выдоха на 20 %, повышению ранней обструкции дыхательных путей и снижению содержания кислорода в крови. На 30-50% повышается минутная вентиляция лёгких без изменения частоты дыхания, что приводит к возрастанию потребления кислорода на 20 %. Вследствие воздействия эстрогенов на дыхательный центр беременные ощущают нехватку воздуха. Во время беременности вследствие повышенного содержания в крови кортизола и прогестерона снижается уровень иммунитета, что способствует развитию пневмонии, особенно во II и III триместрах.
Причины пневмонии у беременных
Воспаление лёгких у беременных преимущественно вызывает пневмококк. Причиной вирусной пневмонии у беременных часто становятся вирусы гриппа, парагриппа, аденовирусы и вирус ветряной оспы. Нередко заболевание развивается вследствие комбинации пневмококка, вирусов, гемофильной палочки и золотистого стрептококка. Пневмонии на основе сниженного иммунитета чаще наблюдаются у ВИЧ-инфицированных беременных. Причиной воспаления лёгких у них является пневмококк, пневмоциста или синегнойная палочка.
Возбудитель пневмонии может проникнуть в респираторные отделы лёгких экзогенным и эндогенным путём. Внешнее инфицирование характерно для респираторных вирусов, хламидий, микоплазм, легионелл, некоторых видов высоковирулентных пневмококков, стафилококков и стрептококков. Они попадают в лёгкие либо с вдыхаемым воздухом, либо путём микроаспирации слизи, обсеменённой возбудителем, из носоглотки и ротоглотки. Эндогенный путь характерен для клебсиеллы, кокковой флоры, протея, синегнойной и кишечной.
Диагностика пневмонии
Пневмония у беременных проявляется следующими общими симптомами:
- острое начало заболевания;
- лихорадка 38оС и выше;
- интоксикация;
- одышка.
Пациентки предъявляют жалобы на наличие сухого или влажного кашля, боли в грудной клетке, кровохарканья. При пальпации отмечается усиление голосового дрожания. Во время перкуссии врачи определяют притупление перкуторного звука над поражёнными воспалительным процессом отделами лёгких. Аускультативно выслушивается ослабленное или жёсткое дыхание, звучные мелкопузырчатые хрипы или крепитация. Иногда клиническая картина пневмонии у беременных при ограниченном очаговом поражении лёгких может проявляться стёртой симптоматикой и протекать под маской острого респираторного заболевания.
Особенно неблагоприятно протекает воспаление лёгких у беременных вследствие вирусной инфекции. Пациенток беспокоит выраженная одышка и кашель, боли в грудной клетке. У них имеет место кровохарканье, лихорадка, выраженная дыхательная недостаточность, развивается респираторный дистресс-синдром. В анализе крови определяется повышенное содержание лимфоцитов, увеличение скорости оседания эритроцитов. Для подтверждения вирусной природы пневмонии врачи Юсуповской больницы выполняют электронную микроскопию или используют метод полимеразной цепной реакции.
Объём поражения лёгких определяют при помощи рентгенографии органов грудной клетки в двух проекциях. Во время обследования используют защитный свинцовый фартук. Для уточнения локализации поражения и структуры лёгких делают спиральную компьютерную томографию. Ультрасонография лёгких позволяет уточнить локализацию и определить объём плеврального выпота.
Возбудитель выявляют при помощи микроскопии мокроты. После посева материала на питательную среду определяют чувствительность микроорганизмов к антибиотикам. Для того чтобы определить общее состояние организма, беременным делают клинический и биохимический анализ крови, коагулограмму, определяют кислотно-основное равновесие и газы артериальной крови.
Лечение пневмонии у беременных
Лечение воспаления лёгких у беременных проводят в клинике терапии. Не позже четырёх часов после установления диагноза врачи назначают антибиотики. Выбор антибиотика основывается на его вероятной эффективности лечения пневмонии. Пульмонологи Юсуповской больницы учитывают тяжесть течения и предполагаемый возбудитель, а также доказанную безопасность применения антибактериального препарата во время беременности.
Хороший профиль безопасности имеют бета-лактамные антибиотики (пенициллины, карбапенемы, цефалоспорины, монобактамы). Они свободно проходят через плаценту, проникают в грудное молоко. Макролиды плохо проникают через плаценту, их концентрация в крови плода не превышает 6 % от концентрации в крови матери. Наиболее эффективным и безопасным антибиотиком при беременности считается спирамицин.
При тяжёлом течении пневмонии у беременных, в случаях выявления устойчивых к бета-лактамам стрептококков и стафилококков используют гликопептиды и оксазолидиноны. При беременности противопоказаны антибиотики класса фторхинолонов, тетрациклины и котримоксазол. Из противовирусных препаратов у беременных используется осельтамивир при постгриппозной пневмонии и ацикловир при развитии воспаления лёгких на фоне ветряной оспы. При микозных пневмониях предпочтение отдают амфотерицину. Лечение пневмонии при беременности во 2 триместре проводят в клинике терапии.
Для купирования надсадного непродуктивного кашля назначают противокашлевые препараты (либексин, глаувент). Улучшают отхождение мокроты муколитики, мукорегуляторы (сироп термопсиса, алтея, подорожника). Их принимают внутрь. Лазолван назначают в виде ингаляций через небулайзер, вводят внутривенно или рекомендуют принимать внутрь. Восстанавливают проходимость бронхов бета 2-агонисты (вентолин). Через назальную канюлю или лицевую маску проводят оксигенотерапию. При неэффективности внешней вентиляции лёгких или развитии острого респираторного дистресс-синдрома беременных переводят на искусственную вентиляцию лёгких.
Тактика ведения беременных с пневмонией
Пневмония не является противопоказанием для дальнейшего вынашивания беременности. При тяжелом течении заболевания вопрос решается индивидуально. Если воспаление лёгких развилось на фоне гриппа или других вирусных инфекций в начале первого триместра, существует высокий риск врождённых аномалий плода. В этом случае вопрос пролонгации беременности решают совместно с гинекологами.
При пневмонии накануне родов следует отсрочить родовую деятельность по причине возможности утяжеления основного заболевания и вызванных им осложнений. Пациенткам назначают гинипрал или бриканил. Если беременность недоношена, пациентке внутривенно капельно вводят 10% раствор сульфата магния на 200 мл физиологического раствора натрия хлорида. При тяжелом течении пневмонии, осложнённой дыхательной недостаточностью, женщину родоразрешают.
Если на фоне пневмонии началась родовая деятельность, роды ведут через естественные родовые пути, осуществляя мониторинг за состоянием матери и плода. Во втором периоде родов при наличии опасности развития дыхательной и сердечно-сосудистой недостаточности выполняют кесарево сечение. По показаниям производят вакуум-экстракцию или накладывают акушерские щипцы. В качестве анестезиологического пособия используют методы регионарной анестезии на фоне обязательной респираторной поддержки.
Беременным женщинам следует внимательно относиться к состоянию своего здоровья. При подозрении на пневмонию звоните по телефону клиники. В Юсуповской больнице работают врачи, имеющие опыт ведения беременных с воспалением лёгких.
Источник
