Отека воротникового пространства нет
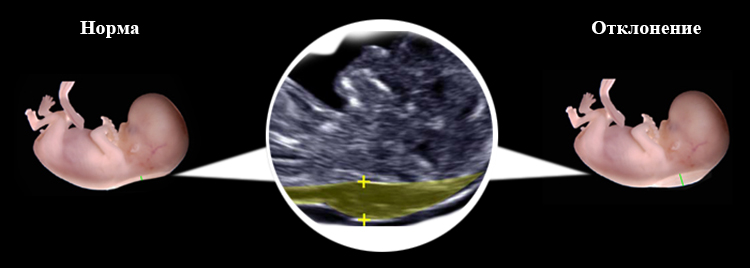
Во время беременности женщине назначают плановые УЗИ, которые помогают не только увидеться с малышом, но и проверить состояние его здоровья. Бывает, что при ультразвуковом исследовании у ребенка выявляют заболевания или пороки, поэтому осмотр очень важно проводить вовремя. Такая патология, как расширение воротникового пространства, входит в состав группы риска, которая выявляется только с помощью скрининга. Так что это за аномалия?
Как определить ТВП
Аббревиатура ТВП расшифровывается как «толщина воротникового пространства». На задней стороне шеи плода, между кожей и мышцами, скапливается жидкость, что является нормой. Но, например, при синдроме Дауна на ультразвуковом исследовании можно заметить, что количество жидкости превышает норму.
ТВП определяют во время скрининга плода в конце 1 триместра – на 12 неделе. Очень важно попасть на УЗИ в период с 11 до 14 недели беременности, только в этом промежутке можно точно выявить хромосомные патологии и заболевания ребенка. После 14 недели жидкость начнет всасываться лимфатической системой плода, поэтому исследование не даст верных результатов. Очень редко бывает, что жидкость не всасывается, а превращается в отек шеи. В случае, когда женщина не может точно рассчитать срок беременности, то врач определяет ее по КТР (копчико-теменной размер) плода.
Нормативный показатель ТВП на 12 неделе беременности составляет 0,7-2,5 мм. При этом плод должен принять правильное положение (его голова не прижата к груди или разогнута). Если наблюдается утолщение воротникового пространства до 3 мм, то это свидетельствует о хромосомном нарушении. Также врач обращает внимание на размер носовой кости и верхней челюсти.
Трансабдоминального УЗИ (поверхностное исследование датчиком) порой недостаточно для измерения воротникового пространства плода. Для более точного результата наличия хромосомных заболеваний используют трансвагинальное сканирование (влагалищный датчик), а также исследуют кровь беременной женщины (биохимический анализ, биопсия хориона и др.)
Стоит помнить о том, что если на УЗИ врач заметил увеличение воротникового пространства, то не стоит впадать в панику. Этот диагноз не является приговором, он лишь свидетельствует об определенном риске. Необходимо пройти полное обследование для точного результата. Бывали случаи, когда на УЗИ было показано расширение, но дети, тем не менее, рождались здоровыми.

Причины расширения воротникового пространства
Беременные женщины, у чьих детей обнаруживают данный диагноз, задаются вопросом: почему у плода началось расширение воротникового пространства? Скоплению большого количества жидкости в области шеи сопутствуют несколько причин:
- Если будущая мама старше 35 лет, а возраст отца выше 45 лет.
- В случае получения матерью радиационного облучения в течение длительного времени.
- Наличие у беременной недоношенных или мертворожденных детей в прошлом.
- Если в семье бывали случаи рождения детей с хромосомными отклонениями.
- Наличие каких-либо инфекций у будущей матери, нарушающие нормальное развитие плода.
- Анемия (снижение уровня гемоглобина, недостаток железа в организме) беременной женщины или ребенка.
- Неправильное развитие соединительных тканей у плода.
- Нарушение кровотока у ребенка, скопление крови в верхних отделах туловища.
- Аномалии лимфатической системы плода.
- Неправильное развитие скелета.
- Гипопротеинемия (пониженный уровень белка) у будущей матери.
- Кистозная гигрома шеи ребенка – доброкачественная опухоль, скопление серозной жидкости и слизи.
Бывают случаи, когда во время УЗИ результаты измерения ТВП оказываются неверными. На это влияют:
- Неопытность врача.
- Неверно установленный масштаб на приборе.
- Плохое качество изображения аппаратуры.
- Неправильное положение головы и тела ребенка.
- Несоблюдение сроков беременности.
- Неверно выбрана область шеи для замера.
В любом случае беременная должна повторно пройти исследование, чтобы удостовериться в правильности установленного диагноза.
Последствия расширения воротникового пространства у плода
К сожалению, в большинстве случаев диагноз подтверждается, и ребенок рождается с каким-либо заболеванием. Существует немало неприятных последствий увеличенного ВП, к которым будущие родители должны быть готовы.
- Порок сердца у плода.
- Отставание в развитии.
- Аномалия развития ЖКТ (желудочно-кишечного тракта) и мочеполовой системы.
- Отклонения в развитии скелета и мышц.
- Нарушение глотательного рефлекса, проблемы с дыханием.
- Синдром Дауна. В этом случае ребенок имеет на одну хромосому больше, чем обычные люди (47 вместо 46, трисомия 21 хромосомы вместо пары.). Это приводит к замедленному развитию, неправильному строению лица, скелета, нарушению работы некоторых органов и психики.
- Синдром Патау. Наличие 47 хромосом у ребенка (трисомия 13 хромосомы) лишних пальцев, нарушение работы головного мозга и внутренних органов, аномальное строение лица.
- Синдром Тернера. Здесь наблюдается отсутствие Х-хромосомы, что несет за собой низкий рост ребенка, маленькую продолжительность жизни, деформацию скелета, пигментацию кожи, умственную отсталость и т.д. Встречается только у женского пола.
- Синдром Эдвардса. Ребенок имеет лишнюю хромосому (трисомия 18-й), маленький рост, проблемы с сердцем и умственным развитием.
- Триплоидия. Дети с таким диагнозом имеют три копии каждой хромосомы, вместо двух. В большинстве случаев ребенок не доживает до рождения.
- Смерть плода.

Рекомендации будущим мамам
Прежде всего, женщина, собирающаяся стать мамой, должна помнить, что ей необходимо вести здоровый образ жизни, правильно питаться, отказаться от алкоголя и сигарет и поменьше нервничать. Это увеличит шансы родить здорового ребенка. Но если даже во время УЗИ обнаружили расширения ВП у плода, то не стоит отчаиваться. Во многих случаях при повторном исследовании или после сдачи анализов диагноз не подтверждается, либо рождается ребенок без каких-либо патологий.
Источник
Гаврикова О.А., Чулков В.С., Брюхина Е.В.
Проблема наследственной и врожденной патологии, прежде всего врожденных пороков развития (ВПР), хромосомных и моногенных заболеваний за последнее десятилетие приобрела серьезную социально-медицинскую значимость. Частота врожденной и наследственной патологии в популяции составляет в среднем 5% от числа новорожденных детей. В структуре перинатальной заболеваемости и смертности врожденная и наследственная патология занимает 2-3 место. Широкое внедрение в клиническую практику скринингового ультразвукового исследования в 11-14 недель беременности позволяет провести раннюю пренатальную диагностику ВПР и хромосомных аномалий (ХА) [4]. Среди многочисленных эхографических маркеров ХА наиболее ценным считается толщина воротникового пространства [5]. Использование этого маркера позволяет выявлять до 66,7-92% хромосомных дефектов уже в ранние сроки беременности [6, 7]. Поэтому представляет научный интерес дальшейшее изучение увеличения толщины воротникового пространства (ТВП) плода как пренатального эхографического маркера врожденной и наследственной патологии.
Целью исследования явилась оценка величины толщины воротникового пространства плода в качестве маркера хромосомных аномалий и врожденных пороков развития плода.
Материал и методы. Тип исследования: когортное с проспективной когортой (2008 – 2010 г.).
Метод выборки: сплошной по мере обращения.
Критерии включения:
1. Беременность в сроке гестации 11-14 недель.
2. Известная дата последней менструации при 26-30 дневном цикле.
3. Согласие женщины на участие в исследовании.
Критерии исключения:
1. Нарушения менструального цикла.
2. Указание на прием гормональных контрацептивов за два месяца до цикла зачатия.
3. Стимулированная беременность.
4. Многоплодная беременность.
В соответствии с критериями включения/исключения за указанный период было отобрано 1310 беременных в сроки гестации от 11 до 14 недель, состоявших на диспансерном учете в женских консультациях г. Челябинска.
После проведения ультразвукового скрининга беременные были распределены на две группы, с учетом размеров толщины воротникового пространства (ТВП) плода: основная группа – 175 женщин с увеличением размеров толщины воротникового пространства у плода (группа 1), группа сравнения – 1135 пациенток с нормальными размерами толщины воротникового пространства у плода, беременность которых завершилась своевременными родами и рождением нормальных здоровых детей (группа 2). В качестве пороговых (разделительных) значений принимался 95‰ ТВП от показателей, разработанных в результате наших исследований, согласно рекомендациям Н.А. Алтынник и М.В. Медведева и К. Николаидеса и соавт. [1,7]. Группы были сопоставимы по возрасту, паритету и сроку гестации.
Эхографические исследования проведены на ультразвуковых сканерах фирмы TOSHIBA (Япония) высокого (XARIO XG) и экспертного (APLIO XG) классов. Для измерения размеров ТВП использовали трансабдоминальный доступ сканирования. В случаях регистрации у плода эхографических маркеров хромосомных дефектов или врожденных пороков развития, исследование завершали трансвагинальным доступом для детального изучения анатомии и проведения расширенной эхокардиографии плода. В ходе пренатального консультирования пациентке сообщали о наличии риска хромосомной патологии и объясняли целесообразность пренатального кариотипирования. В сроке 11-13 недель гестации осуществляли трансабдоминальную аспирацию ворсин хориона. При отказе от пренатального кариотипирования в ранние сроки и выявлении других эхографических маркеров хромосомной патологии или врожденных пороков развития плода во втором триместре беременности, рекомендовалась оценка кариотипа плода методом кордоцентеза в 21-24 недели.
Статистический анализ данных проводился при помощи пакета статистических программ ISTICA 6.0 (Soft, 2001) и программы MedCalc (9.1.0.1) for Windows. При распределении признака в выборке, близком к нормальному, количественные значения представлялись в виде средней арифметической и ее среднеквадратичного отклонения (M±σ).
Для оценки различий между двумя группами в количественных признаках с учетом характера распределения, близкому к нормальному, применяли t-критерий Стьюдента. Оценка межгрупповых различий по качественным признакам проводилась с использованием критерия χ2, а при ожидаемых частотах менее 10 – применялась поправка Йетса.
С целью оценки прогностической значимости показателей проводился ROC-анализ с вычислением чувствительности, специфичности, отношения положительного и отрицательного правдоподобия. Для всех видов анализа статистически достоверными считались значения p<0,05.
Результаты исследования. Возраст беременных варьировал от 16 до 45 лет. Средний возраст пациенток в группах оказался сопоставимым: в группе 1- 28,7±5,43 лет, в группе 2 – 29,0±6,10 лет (р>0,05).
Согласно полученных нами данным толщина воротникового пространства плода в группе 2 (со своевременными родами и рождением здорового ребенка) постепенно увеличивается на сроках от 11 до 14 недель, составляя в среднем 1,3±0,3 мм в 11-12 недель, 1,4±0,4 мм в 12-13 недель и 1,5±0,3 мм в 13-14 недель, при отсутствии различий между величинами ТВП в эти сроки беременности (р>0,05).
В табл. 1 представлены значения толщины воротникового пространства плода в 11-14 недель беременности в группах сравнения.
Таблица 1. Показатели толщины воротникового пространства плода в 11-14 недель беременности в группах сравнения
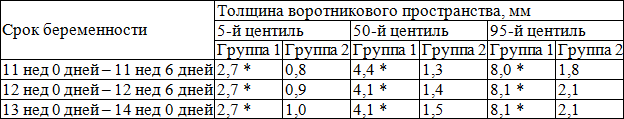
Примечание: * – значимость различий (р<0,05) при сравнении групп 1 и 2
В основной группе численные значения расширенного воротникового пространства плода варьировали от 2,5 до 11,0 мм и превышали соответствующие показатели (5-й, 50-й, 95-й центиль) в группе сравнения в 11-12, 12-13 и 13-14 недель беременности (рис. 1).
Рис. 1. Увеличение толщины воротникового пространства
Из 175 плодов, у которых в сроке 11-14 недель беременности было выявлено расширение воротникового пространства, пренатальное или постнатальное кариотипирование для исключения хромосомных аномалий было осуществлено в 160 случаях. Из них хромосомные дефекты были обнаружены в 46/160 (28,8%) наблюдениях. У 114/160 женщин (71,2%) кариотип был нормальным. В 15 случаях хромосомный набор плода/новорожденного остался за пределами наших знаний из-за отказа пациентки от инвазивной диагностической процедуры или из-за отсутствия достаточного количества метафаз в биоптате хориона.
Структура хромосомных аномалий представлена на рис. 2.
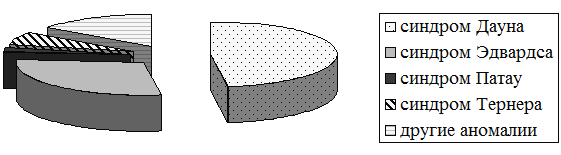
Рис. 2. Структура хромосомных аномалий у плодов
Среди диагностированных хромосомных аномалий наиболее часто встречались анэуплоидии (78,3%, n=22): синдром Дауна был зарегистрирован практически в каждом втором наблюдении (47,8%, n=22); почти в каждом третьем случае был выявлен синдром Эдвардса (28,3%, n=13), а синдром Патау, в нашем исследовании, явился самой редкой находкой (2,2%, n=1). Доля моносомии Х (синдром Тернера) составила 6,5% (n=3). Удельный вес других хромосомных дефектов составил 15,2% (n=7). Среди данных ХА регистрировались: триплоидии по Х-хромосоме (4,3%, n=2), несбалансированные транслокации (4,3%, n=2), патологические структурные изменения хромосом (2,2%, n=1), маркерные хромосомы (2,2%, n=1) и синдром анэуплоидии по половым хромсомам (2,2%, n=1).
Частота хромосомных аномалий варьировала в зависимости от величины толщины воротникового пространства, представлена на рис. 3.
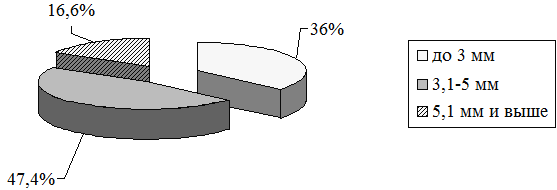
Рис. 3. Частота хромосомных аномалий варьировала в зависимости от величины толщины воротникового пространства
Таким образом, при увеличении численных значений ТВП возрастала частота хромосомных заболеваний.
Помимо этого, при регистрации расширения воротникового пространства практически в каждом втором случае (43,2%, n=76) обнаруживались врожденные пороки: их частота оказалась выше при аномального кариотипе, по сравнению с нормальным – 69,7% (n=53) и 30,3% (n=23) соответственно, р<0,001. Структура врожденных пороков развития в основной группе представлена в табл. 2.
При выявлении хромосомных аномалий в группе с расширением ТВП чаще диагностировались множественные пороки развития и врожденные пороки сердца, несколько реже встречались пороки ЖКТ, МПС, ЦНС, КМС и КГ шеи, по сравнению с таковыми у плодов/новорожденных с нормальным набором хромосом. Различий по частоте других пороков развития плода не выявлено.
Таблица 2. Структура врожденных пороков развития в группе с расширением ТВП в зависимости от кариотипа плода
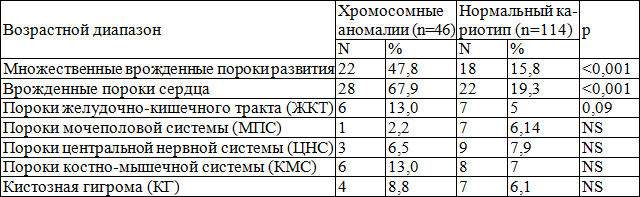
Примечание: NS – р>0,05
Таким образом, в соответствии с полученными данными, необходимо выделять пациенток с расширением ТВП у плода в группу высокого риска по врожденным порокам развития даже при отсутствии хромосомной патологии. Особое внимание следует уделять детальному изучению анатомии плода и эхокардиографическому исследованию, так как множественные врожденные пороки развития и пороки сердца регистрируются наиболее часто.
С целью оценки прогностического значения величины ТВП в отношении развития хромосомных аномалий плода в группах сравнения нами использовался ROC-анализ (рис. 4).
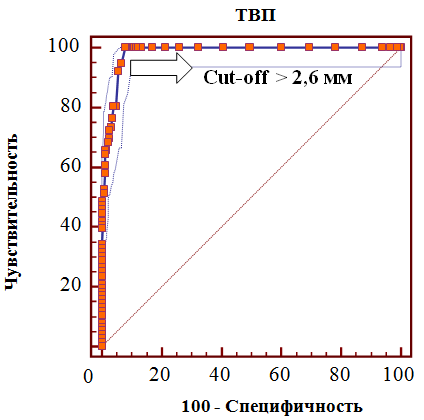
Рис. 4. ROC-кривая прогностического значения толщины воротникового пространства в отношении хромосомных аномалий плода
Проведенный анализ показал, что толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий, причем указанный уровень имеет высокую чувствительность (100%) и специфичность (89,7%), а также отношение правдоподобия положительного результата (9,65), р<0,001.
В последние годы многими авторами были опубликованы сведения о том, что увеличение ТВП может отмечаться не только при хромосомной патологии у плода, но и при различных ВПР [2, 3]. Большинство из этих пороков, потенциально, могут быть диагностированы только в более поздние сроки беременности или даже после родов. С целью оценки прогностического значения величины ТВП в отношении врожденных пороков развития плода нами также использовался ROC-анализ (рис. 5). Оценка ассоциации ТВП с различными ВПР плода представлена в табл. 3.
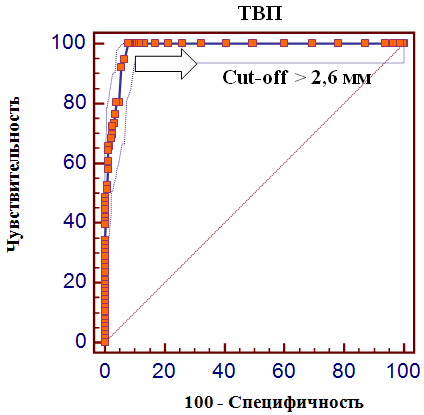
Рис. 5. ROC-кривая прогностического значения толщины воротникового пространства в отношении врожденных пороков развития плода
Согласно полученным данным, величина ТПВ выше 2,6-2,8 мм ассоциирована практически со всеми врожденными пороками развития, обладает высокой чувствительностью (100%) и специфичностью (87% и выше), что целесообразно использовать в клинической практике.
Выводы
1. В группе беременных с увеличением толщины воротникового пространства плода чаще встречаются хромосомные аномалии и врожденные пороки развития.
2. Толщина воротникового пространства выше 2,6 мм ассоциирована с высоким риском развития хромосомных аномалий (чувствительность – 100%, специфичность – 89,7%, отношение правдоподобия положительного результата – 9,65, р<0,001).
3. Толщина воротникового пространства выше 2,6-2,8 мм ассоциирована практически со всеми врожденными пороками плода (множественные врожденные пороки, врожденные пороки сердца, пороки желудочно-кишечного тракта и др.), обладая высокой чувствительностью (100%) и специфичностью (87% и выше).
4. Пороговые значения толщины воротникового пространства выше 2,6 мм целесообразно использовать в пренатальной диагностике врожденной патологии плода.
Таблица 3. Ассоциация толщины воротникового пространства с различными врожденными пороками развития по результатам ROC-анализа
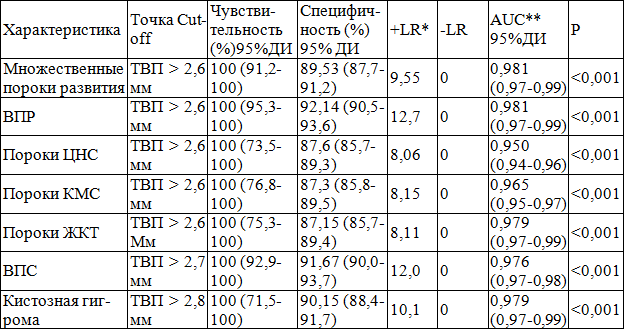
Примечания: * – + LR – положительное отношение правдоподобия; – LR – отрицательное отношение правдоподобия; AUC – площадь под ROC-кривой
Источник
Ваш малыш преодолел все сложности и опасности связанные с эмбриональным периодом. Благополучно добрался по фаллопиевым трубам до полости матки, произошла инвазия трофобласта в эндометрий, формирование хориона. Эмбрион рос и невероятным образом изменялся с каждой неделей, образовывались зачатки всех важнейших органов и систем, происходило формирование туловища, головы, конечностей.
Наконец дорос до 10 недель, приобретя все те необходимые черты, похожую на ребёнка конфигурацию, которые позволили называть его с этого момента плодом.
Наступило время проведения скрининга 1 (первого) триместра.
Сегодня мы поговорим о сроках скрининга первого триместра, полученных результатов УЗИ скрининга.
Тема эта обширная и одной статьёй тут конечно не отделаешься. Нам предстоит разобрать множество аномалий и пороков развития, которые уже могут быть заподозрены или даже диагностированы на этом сроке. Но начнём сначала.
Что же такое скрининг ?
Скрининг – это совокупность необходимых мероприятий и медицинских исследований, тестов и других процедур, направленных на предварительную идентификацию лиц, среди которых вероятность наличия определенного заболевания выше, чем у остальной части обследуемой популяции. Скрининг является лишь начальным, предварительным этапом обследования популяции, а лица с положительными результатами скрининга нуждаются в последующем диагностическом обследовании для установления или исключения факта наличия патологического процесса. Невозможность осуществления диагностических тестов, позволяющих установить или исключить факт наличия патологического процесса при положительном результате скрининга, делает бессмысленным проведение самого скрининга. Например, проведение биохимического скрининга хромосомных заболеваний плода не обосновано, если в данном регионе невозможно осуществление последующего пренатального кариотипирования.
Проведение любой скрининговой программы должно сопровождаться четким планированием и оценкой качества проведения скрининга, так как любой скрининговый тест, проводимый в общей популяции, может принести больше вреда, чем пользы для обследуемых лиц. Понятие «скрининга» имеет принципиальные этические отличия от понятия «диагностика», так как скрининговые тесты проводятся среди потенциально здоровых людей, поэтому очень важно, чтобы у них сложились реалистические представления о той информации, которую предоставляет данная скрининговая программа. Например, при проведении ультразвукового скрининга хромосомной патологии плода в первом триместре беременности у женщин не должно складываться представления, что выявление увеличения толщины воротникового пространства (ТВП) у плода обязательно свидетельствует о наличии у него болезни Дауна и требует прерывания беременности. Любой скрининг имеет определенные ограничения, в частности, отрицательный результат скринингового теста не является гарантией отсутствия заболевания, точно так же, как положительный результат теста не свидетельствует о его наличии.
Когда и зачем был придуман скрининг I триместра ?
У каждой женщины существует определенный риск того, что ее ребёнок может иметь хромосомную патологию. Именно у каждой, и не важно какой образ жизни она ведёт и социальный статус занимает.
При проведении систематического (безвыборочного) скрининга определенный скрининговый тест предлагается всем лицам определенной популяции. Примером такого скрининга является ультразвуковой скрининг хромосомных аномалий плода в первом триместре беременности, который предлагается всем без исключения беременным на сроке 11-13(+6) недель.
И так, скрининг первого триместра – это совокупность медицинских исследований, проводимых на сроке 11-13(+6) недель, и направленных на предварительную идентификацию беременных, среди которых вероятность рождения ребёнка с хромосомными аномалиями (ХА) выше, чем у остальных беременных.
Основное место среди выявляемых ХА занимает Синдром Дауна (трисомия по 21 паре хромосом).
Английский врач Джон Лэнгдон Даун первый в 1862 году описал и охарактеризовал синдром, впоследствии названный его именем, как форму психического расстройства.
Синдром Дауна не является редкой патологией – в среднем наблюдается один случай на 700 родов. До середины XX века причины синдрома Дауна оставались неизвестными, однако была известна взаимосвязь между вероятностью рождения ребёнка с синдромом Дауна и возрастом матери, также было известно то, что синдрому были подвержены все расы. В 1959 году Жером Лежен обнаружил, что синдром Дауна возникает из-за трисомии 21-й пары хромосом, т.е. кариотип представлен 47-ю хромосомами вместо нормальных 46-и, поскольку хромосомы 21-й пары, вместо нормальных двух, представлены тремя копиями.
В 1970 году был предложен первый метод скрининга трисомии 21 у плода, основанный на повышении вероятности этой патологии при увеличении возраста беременной женщины.
При скрининге, основанном на возрасте матери лишь 5% женщин попадет в группу «высокого риска», и эта группа будет включать в себя только 30% плодов с трисомией 21 из всей популяции.
В конце 1980-х годов появились методы скрининга, учитывающие не только возраст, но и результаты исследования концентрации таких биохимических продуктов плодового и плацентарного происхождения в крови беременной женщины, как альфа-фетопротеин (АФП), неконьюгированный эстриола (uE3), хорионический гонадотропин (ХГЧ) и ингибин А. Этот метод скрининга является более эффективным, чем скрининг только по возрасту беременной женщины, и при той же частоте проведения инвазивных вмешательств (около 5%) позволяет выявить 50-70% плодов, имеющих трисомию 21.
В 1990-х годах был предложен метод скрининга, основанный на возрасте матери и величине ТВП (толщина воротникового пространства) плода в 11-13(+6) недель беременности. Этот метод скрининга позволяет выявить до 75% плодов с хромосомной патологией при частоте ложно-положительных результатов в 5%. В последующем метод скрининга, основанный на возрасте матери и величине ТВП плода в 11-13(+6) недель беременности, был дополнен определением концентраций биохимических маркеров (свободной фракции β-ХГЧ и РАРР-А) в сыворотке крови матери в первом триместре беременности, что позволило выявить 85-90% плодов, имеющих трисомию 21.
В 2001 году было обнаружено, что при ультразвуковом исследовании в 11-13 недель у 60-70% плодов при наличии трисомии 21 и у 2% плодов при нормальном кариотипе носовые кости не визуализируются. Включение данного маркера в метод скрининга, основанного на ультразвуковом исследовании и определении биохимических маркеров в первом триместре беременности, позволяет увеличить частоту выявления трисомии 21 до 95%.
Какие УЗ – маркёры , повышающие риск ХА , мы оцениваем ?
В первую очередь это расширение толщины воротникового пространства (ТВП), отсутствие визуализации носовых костей, реверсный ток крови в венозном протоке и трикуспидальная регургитация.
Воротниковое пространство – является ультразвуковым проявлением скопления жидкости под кожей в тыльной области шеи плода в первом триместре беременности.
- Термин «пространство» используется вне зависимости от того, имеет ли это пространство перегородки или нет, является ли это пространство локализованным в области шеи или распространяется на все тело плода.
- Частота встречаемости хромосомных заболеваний и пороков развития у плода зависит от величины ТВП, а не от его ультразвуковых характеристик.
- Во втором триместре беременности воротниковое пространство обычно исчезает или, в редких случаях, трансформируется или в отек шеи, или в кистозную гигрому в сочетании с генерализованным отеком плода или без такового.
Толщина воротникового пространства плода может быть измерена при проведении трансабдоминального ультразвукового исследования в 95% случаев, в остальных случаях необходимо выполнение трансвагинального исследования. При этом результаты, полученные при проведении трансабдоминального или трансвагинального исследования, не различаются.
1 Измерения производятся в 11-13(+6) недель беременности при величине копчико-теменного размера плода от 45 мм до 84 мм. Это важный момент, т.к. не редко на сроке ровно 11 недель или 11 недель и 1-2 дня плод оказывается на пару миллиметров меньше 45 мм. Это вариант нормы, но исследование в этом случае придётся перенести на неделю.
2 Измерение должно проводиться строго в сагиттальном сечении плода, причем голова плода должна занимать нейтральное положение.
3 Изображение должно быть увеличено таким образом, чтобы на экране оставались только голова и верхняя часть грудной клетки плода.
4 Размер изображения должен быть увеличен таким образом, чтобы минимальное смещение курсора давало изменение размера на 0,1 мм.
5 Толщина воротникового пространства должна измеряться в самом широком месте. Необходимо дифференцировать эхоструктуры кожи плода и амниотической оболочки.
6 Курсоры должны быть установлены на внутренние границы эхопозитивных линий, отграничивающих воротниковое пространство, не заходя на него.
7 При исследовании необходимо измерить ТВП несколько раз и выбрать максимальное из полученных измерений.
В 5-10% случаев имеет место обвитие пуповины вокруг шеи, это может привести к ложному увеличению ТВП. В таких случаях измерение ТВП должно проводиться по обе стороны от пуповины, и для оценки риска хромосомной патологии плода используется среднее значение этих двух измерений.
Визуализация носовых костей плода
- Должна проводиться при сроке беременности 11-13(+6) недель и при КТР плода 45-84 мм.
- Необходимо увеличить изображение плода таким образом, чтобы на экране были представлены только голова и верхняя часть туловища плода.
- Должно быть получено строго сагиттальное сечение плода, и плоскость инсонации должна быть параллельна плоскости носовой кости.
- При визуализации носовой кости должны присутствовать три отдельных линии. Верхняя линия представляет собой кожу носа плода, нижняя, более эхогенная и толстая, представляет собой носовую кость. Третья линия является продолжением первой, но находится несколько выше ее и представляет собой кончик носа плода.
- В 11-13(+6) недель профиль плода может быть получен и оценен более чем у 95% плодов.
- При нормальном кариотипе отсутствие визуализации костей носа характерно для 1% плодов у женщин европейской популяции и для 10% плодов у женщин афро-карибской популяции.
- Кости носа не визуализируются у 60-70% плодов при трисомии 21, у 50% плодов при трисомии 18 и у 30% плодов при трисомии 13.
- При частоте ложно-положительных результатов 5%, комбинированный скрининг, включающий измерение ТВП, визуализацию костей носа плода и измерение концентрации РАРР-А и β-ХГЧ в сыворотке крови матери, потенциально способен выявить более 95% плодов при трисомии 21.
Этот плод – один из дихориальной двойни. ТВП и кровоток в венозном протоке в норме, но отсутствует визуализация носовых костей. Результат кариотипирования – Синдром Дауна, кариотип 2-го плода из двойни – нормальный.
Допплерометрия венозного протока и трикуспидальная регургитация
При хромосомных аномалиях часто формируются пороки развития различных органов и систем, в том числе и врождённые пороки развития сердечно-сосудистой системы.
Венозный проток представляет собой уникальный шунт, доставляющий оксигенированную кровь из пупочной вены, которая направляется преимущественно через овальное окно в левое предсердие, к коронарным и мозговым артериям. Кровоток в венозном протоке имеет характерную форму с высокой скоростью в фазу систолы желудочков (S-волна) и диастолы (D-волна) и ортоградным кровотоком в фазу сокращения предсердий (а-волна).
В 11-13(+6) недель беременности нарушение кровотока в венозном протоке сочетается с наличием у плода хромосомной патологии или пороков сердца и является признаком возможного неблагоприятного исхода беременности. На этом сроке беременности патологическая форма кривых скоростей кровотока наблюдается у 80% плодов при трисомии 21 и у 5% плодов, имевших нормальный кариотип.
Трикуспидальной регугитацией называется волна обратного тока крови через клапан между правым желудочком и предсердием сердца. В 95% случаев трикуспидальная регургитация, также как и реверсный ток крови в венозном протоке, исчезает в течение нескольких последующих недель, как правило, к 16 неделям; однако в 5% случаев может указывать на наличие врожденного порока сердца. В связи с чем, рекомендуется пройти расширенную эхокардиографию плода в 18-20 недель.
Крайне важно и необходимо , чтобы специалисты , занимающиеся расчетом риска хромосомной патологии плода на основании оценки его профиля , прошли соответствующее обучение и сертификацию , подтверждающую уровень качества выполнения данного вида ультразвукового исследования .
Конечно, скрининг I триместра не ограничивается определением УЗ-маркеров, повышающих риск рождения ребёнка с такими хромосомными аномалиями, как Синдромами Дауна, Эдвардса, Патау, Тернера и Триплоидии. В этом сроке также могут быть диагностированы такие аномалии развития, как экзэнцефалия и акрания, пороки развития конечностей и сиреномелия, омфалоцеле и гастрошизис, мегацистис и с-м prune belly, аномалия стебля тела, заподозрить с-м Денди-Уокера и Spina bifida при изменении размеров IV желудочка, аноректальную атрезию при обнаружении pelvic translucency (тазовая полупрозрачность). И это ещё далеко не всё. Я постараюсь в дальнейшем рассказать о перечисленных аномалиях и пороках развития.
В завершение, несколько слов о процедуре проведения скрининга I триместра в нашем центре
Все специалисты нашего центра работают по рекомендациям международной организации The Fetal Medicine Foundation (https://www.fetalmedicine.org/ ) и имеют сертификаты этой организации . Fetal Medicine Foundation (FMF), руководителем которого является профессор Кипрос Николаидес , занимается исследованиями в области медицины плода , диагностики аномалий его развития , диагностики и лечения различных осложнений беременности . Сертифицированные специалисты и центры получают разработанное FMF программное обеспечение для расчета риска хромосомной патологии плода по данным ультразвукового и биохимического скрининга . Для получения сертификата по проведению ультразвукового исследования в 11-13(+6) недель необходимо пройти теоретическое обучение на курсе , поддержанном FMF; пройти практический тренинг в аккредитованном FMF центре ; предоставить в FMF ультразвуковые фотографии , демонстрирующие измерение ТВП плода , визуализацию костей носа , допплерометрию кровотока в венозном протоке и трикуспидальном клапане согласно разработанным FMF критериям .
После заполнения и подписания многочисленных документов и согласий на регистратуре, Вас пригласят в УЗ кабинет, где я или мои коллеги проведут оценку развития плода, всех необходимых УЗ-маркеров ХА, а также других возможных изменений со стороны хориона, стенок матки и яичников.
После проведения исследования, Вам выдадут заключение в двух экземплярах и фотографии Вашего малыша (или малышей). Один экземпляр заключения Вы оставляете у себя, а второй нужно будет отдать в процедурном кабинете, где у Вас возьмут кровь из вены для проведения биохимической части скрининга. На основании данных УЗИ и биохимии, специальное программное обеспечение рассчитает индивидуальный риск хромосомной патологии плода и через 1-2 дня Вы получите результат, где будут указаны индивидуальные риски по основным ХА. При Вашем желании, результат можно получить по электронной почте.
В случае получения результатов с низким риском основных ХА, Вам будет рекомендовано повторное проведение УЗИ в 19-21 неделю беременности. Если же риск окажется высоким, то помните, что это именно результат скринингового исследования, а не диагноз. Для постановки точного диагноза потребуется консультация генетика и проведение таких методов диагностики, как хорионбиопсия или амниоцентез с целью пренатального кариотипирования.
В 2012 году появился ещё один высокоточный метод пренатальной ДНК-диагностики, уникальность которого заключается в том, что он не требует проведения инвазивных процедур (если не считать инвазией взятие крови из вены беременной) – Неинвазивный пренатальный тест .
Предлагаю вашему вниманию таблицу исходов беременности при увеличении ТВП:
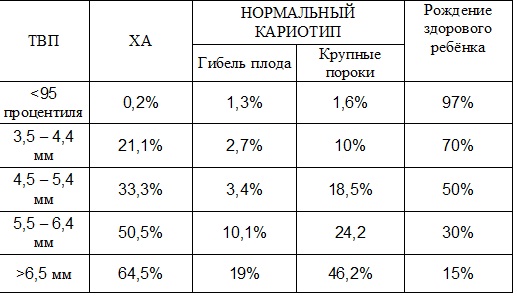
Как видите, даже при очень большой ТВП, примерно 15% детей могут родиться здоровыми, но гораздо больше вероятность того, что у плода окажутся
