Отек зуд и температура
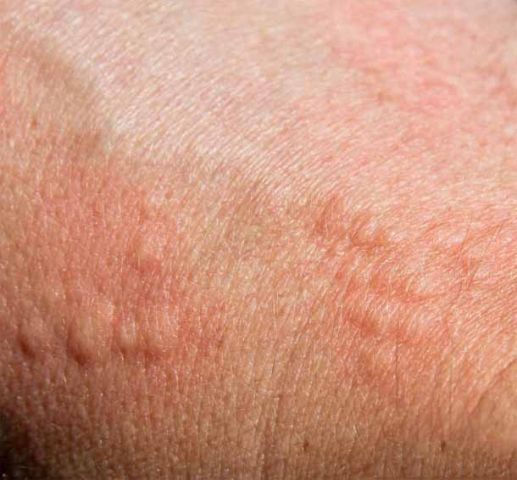

Возможна ли температура при аллергии, может ли аллергия вызвать температуру
Уже многие сталкивались с вопросом, может ли повышаться температура при попадании аллергенов в организм человека.
Само повышение температуры говорит о том, что в организме идёт процесс воспаления. Повышение может быть и незаметно выше нормы, но это всё же воспаление. Рост температуры соотносим с борьбой в организме против вируса и инфекции.
Когда в организм попадают элементы чужеродных белков, специальные вещества-медиаторы передают нервные импульсы в головной мозг. Главным среди медиаторов является гистамин. Именно гистамин отвечает за работоспособность бронхов и желудочной секреции.
Аллерген же нарушает функциональность гистамина. Поэтому в работе внутренних органов организма возникает сбой.
При атипично выраженной аллергии может и повышаться температура тела, местно — практически всегда, при наличии ее кожных проявлений, а в общем, иногда, при предрасположенности организма к генерализованным реакциям. В последнее время температура при аллергии по статистике заболеваемости стала чаще встречаться.
Вообщем, как не крути, вопрос далеко не однозначный, может ли повышаться температура при аллергии, и все имеющиеся симптомы должны быть оценены достаточно скрупулезно и выверено.
Температура при аллергии – один из симптомов непереносимости организмом какого-либо вещества. Это может быть чужеродный белок, пыль и другие компоненты.
Причины
Может ли быть температура при аллергии? Действительно, повышение температуры имеет место быть при аллергической реакции у взрослых и детей. Однако, такой симптом указывает на очень сильную интоксикацию организма. Это значит, что в кровь проникло слишком большое количество аллергена и организм начал активную борьбу с инородным веществом.
Температура тела чаще поднимается при следующих видах аллергической реакции:
- Пищевая. При реакции на продукты возможно появление сыпи на коже, раздражения, в том числе и лихорадка с повышением температуры вплоть до 39-40 градусов. При аллергии на продукты питания отмечается боль в области живота, особенно в кишечнике. Боль может сопровождаться защитным рефлексом, то есть рвотой, не исключение и диарея в этом случае. Появляется озноб. Это всё признаки аллергической токсемии.
- Шерсть животных. Возможно повышение показателя до 37 градусов. Симптом устраняется приемом антигистаминных препаратов.
- Медикаменты. Характерна острая реакция и такие признаки, как зуд на коже, дерматит, раздражение слизистых, проявления общей интоксикации, повышение температуры тела до 38-39 градусов.
- Цветение растений, пыльца. В этом случае температура чаще проявляется не вследствие аллергии, а в результате реакции организма на сопутствующие симптомы – ринит, кашель, конъюнктивит.
- Укусы насекомых. Для большинства случаев характерно повышение местной температуры, в месте укуса, сопровождается болевым синдромом и развитием отека. Иногда наблюдаются не только изменения в температуре, но и снижение кровяного давления, или же наоборот повышение, при укусе насекомого в голову не исключен отёк гортани с последующей одышкой. Особенно, если у человека есть в анамнезе аллергия на пчелопродукты.
- Иногда развитие аллергии происходит параллельно с какой-либо инфекцией. Иммунитет в результате заболевания ослабляется, организм становится более чувствительным к чужеродным компонентам.

Температура при аллергии: отличия от других заболеваний
Может ли аллергия давать повышение температуры?
Да, действительно реакция организма на действие аллергена может сопровождаться высокими цифрами на термометре. Но этот же симптом возникает и при простуде, ОРВИ и других заболеваниях. Важно правильно дифференцировать заболевание и начать правильное лечение. Диагностикой в любом случае должен заниматься доктор.
Рассмотрим характерные признаки для различных состояний:
- Аллергия. При развитии непереносимости какого-либо аллергена у больного кроме жара развиваются другие симптомы аллергической реакции – сыпь на коже, зуд, чихание и аллергический насморк, слезотечение.
- ОРВИ или грипп. Для респираторных инфекций бактериальной или вирусной природы характерны наряду с повышением температуры – боль в горле, головная боль, общая слабость, ломота в теле.
Нужно отметить, что формирование аллергической реакции происходит довольно быстро после контактирования с аллергеном. Развитие же простуды более медленное и занимает не менее 7 дней, то есть сначала начинается легкая боль в горле, которая дополняется через пару дней насморком и другими симптомами.
Стремительное повышение температуры при аллергической реакции может указывать на развитие анафилактического шока, что опасно для жизни. Сопутствующие симптомы – одышка, переходящая в удушье, отек лица. Следует немедленно вызвать неотложную медицинскую помощь.

Повышение температуры у детей при аллергии
Температура при аллергии у ребенка – более частое явление. Причина в слабой иммунной системе у детей, в результате чего организм не способен противостоять внешним факторам. Поэтому реакция может быть более острой и проявляться тяжелее, нежели у взрослого человека. Стоит знать и об опасности такой реакции у малыша.
Если она возникает после укуса насекомого, приема нового лекарственного препарата или вакцинации, необходимо немедленно обратиться за медицинской помощью во избежание развития тяжелых осложнений.
Повышение температуры возможно и на фоне аллергии, но по другим причинам. Например, при кожном зуде дети часто расчесывают очаги поражения. В результате нежная кожа травмируется, присоединяется инфекция, возможно нагноение. Вследствие этого поднимается температура.
Если случается небольшое повышение температуры у детей на градус или полтора и при этом наблюдаются аллергические процессы, увеличение лимфоузлов — это означает, что возможно стоит обратиться к фтизиатру. Данные симптомы часто указывают на проявления туберкулёза. Поставить диагноз сможет только специалист после опроса и просмотра снимков легких. Если же данные симптомы замечены у взрослого человека, плюс наблюдается кашель, слабость, высокое потоотделение, то это также заставляет заподозрить инфицирование палочкой Коха.
Лечение
Первый этап – диагностика и определение аллергена. Далее врач рекомендует исключить все контакты с раздражающим веществом.
Для снятия небольших симптомов аллергии назначают антигистаминные таблетки первого поколения: Диазолин; Димедрол; Супрастин; Тавегил. При более сильных проявлениях аллергической реакции возможен прием препаратов нового поколения: Цетрин; Кларитин; Лоратадин и др.
Дополнительно необходимо принимать сорбенты, цель которых – как можно быстрее вывести аллерген из организма, оказать помощь иммунной системе: Активированный уголь; Энтеросгель; Лактофильтрум и др.
При проявлениях на коже эффективны мази, гели и кремы с антигистаминным действием. Их задача – снять зуд, раздражение. При тяжелых формах показаны глюкокортикостероиды, например, гидрокортизоновая мазь.
Жаропонижающее средство имеет смысл принимать при столбике термометра выше 38,5 градусов. Подойдут такие лекарства: Нурофен; Ибупрофен; Аспирин; Парацетамол. Следует учитывать, что некоторые составляющие жаропонижающих, например, в форме сиропа, сами могут быть аллергенами. Поэтому назначением препаратов должен заниматься доктор, самолечение способно только усугубить ситуацию.
Народная медицина советует: взять корни лопуха и обычного одуванчика, размельчить их. Затем эту массу (50 грамм) насыпать в воду (600 мл). Такая настойка очень хорошо помогает при высокой температуре. Ей нужно настояться где-то в течение двух или трёх часов, в тёмном месте.
Врачи также советуют пить в это время как можно больше воды, но не газированной. До 3 литров в сутки.
*****
На сегодня аллергия довольно частое явление как среди взрослых, так и среди детей. Да, температура может сопровождаться аллергическими реакциями, но эти две вещи не всегда зависят друг от друга.
В итоге, ответ очевиден. Высокая температура возможна, но только при острой пищевой аллергии, укусах насекомых и аллергической реакции на лекарственные вещества, отеке Квинке. В остальных случаях она, как правило, не повышается или колеблется в районе 37,5 градусов.
Источник
Главная » Заболевания » Крапивница
Температура при крапивнице возникает из-за резкого выброса гистамина в кровь. Неадекватная реакция иммунной системы на потенциальный аллерген приводит к развитию воспаления и покраснению кожи, образованию волдырей, зуду и высыпаниям.

Может ли быть температура при крапивнице у взрослых?
В теле взрослого человека аллергическая реакция редко становится причиной повышения температуры. Показатель поднимается максимум до +37°С, что обусловлено выбросом гистамина и изменением скорости метаболизма.
Чаще всего температура при крапивнице у взрослых – это негативное последствие инфекционно-воспалительных заболеваний. В случае рецидива патологии после недавнего выздоровления возникает сильный жар +39…+40°С.
Нередко такая температура сама провоцирует развитие крапивницы. И после возникновения крапивной сыпи люди ошибочно считают, что причиной жара стала аллергия. В такой ситуации на фоне вирусной или бактериальной инфекции развивается аллергическая уртикария. Этот дерматит является одной из разновидностей крапивницы и возникает в качестве ответа организма на резкий выброс интерферона альфа.
Для него характерны:
- крупные волдыри, способные сливаться друг с другом;
- покраснения на коже;
- отек Квинке;
- зуд;
- высыпания.
Облегчение клинической картины наступает в течение 24 часов. При этом симптомы проходят самостоятельно (без приема антигистаминов).
Спровоцировать развитие патологического процесса может повышение температуры на фоне:
- грибковых заболеваний;
- нарушения оттока лимфы;
- бактериальных патологий;
- поражений желудочно-кишечного тракта;
- расстройств эндокринной системы;
- нарушения гормональной секреции щитовидной железы.
В такой ситуации крапивница становится симптомом, свидетельствующим о развитии иной патологии в организме.
Бывает ли лихорадка из-за высыпаний у детей?
Детский организм до 12 лет отличается неразвитой иммунной системой. Она остро реагирует на внешние и внутренние раздражители, поэтому риск развития аллергии до подросткового возраста остается высоким. У ребенка может развиться крапивная лихорадка.
Повышение температуры наблюдается сразу после того, как появились мономорфные пузыри на коже и прошло воспаление. При отсутствии осложнений и присоединения вторичной инфекции показатели стабильно держатся на уровне +37,5…+38°С. Температура может быть выше у маленьких детей до 3 лет.
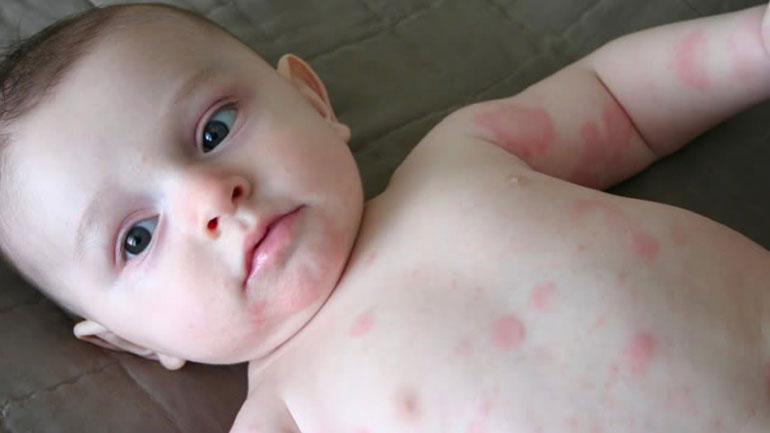
Симптомы у взрослых
При развитии аллергии наблюдаются следующие симптомы:
- возникают красные пятна или высыпания на кожном покрове, которые в течение 5-30 минут трансформируются в крупные волдыри или рубцуются;
- появляются жжение и сильный зуд.
Патологический процесс может продолжаться от 2 часов до 3-4 месяцев. Если симптомы крапивницы не проходят в течение 4 недель и иммунная система не реагирует на прием антигистаминных медикаментов, это свидетельствует о наличии другого заболевания в организме. В такой ситуации наблюдаются высокая температура и сухой кашель. Диагностику проводят путем сдачи общего и биохимического анализов крови.
При наличии хронической крапивницы зуд усиливается в ночное время, приводя к возникновению бессонницы. Из-за этого ухудшается психоэмоциональное состояние человека, развивается депрессия. Хроническая форма заболевания протекает с периодами обострения и ремиссии, которые резко сменяют друг друга. Это причиняет сильный дискомфорт и стресс организму. Патология лечится в течение 5-10 лет. В периоды обострения может повышаться температура.
В редких случаях у больных с хронической формой аллергии развивается системный мастоцитоз. Состояние характеризуется увеличением сывороточного уровня тучных клеток (ТК) в крови. Из-за их присутствия возрастает плазменная концентрация триптазы. Последняя представляет собой маркер мастоцитов. Органическое вещество активирует высвобождение гистамина из тучных клеток и становится причиной развития крапивницы.
Высокое содержание ТК в крови усиливает пигментацию и гипертермию кожи, поэтому внешне это выглядит как лихорадка. При этом человек чувствует себя бодрым. Альтернативное название патологии – пигментная крапивница.
Иммунный механизм развития
В ответ на попадание в кровь потенциального аллергена активируются защитные системы организма и в сосуды выбрасывается большое количество иммуноглобулина IgE. Это вещество представляет собой ряд защитных белков, которые формируют комплекс с мастоцитами или тучными клетками. Протеины провоцируют высвобождение гистамина из ТК.
Органическое соединение при попадании в кровь приводит к отечности мягких тканей. В результате появляется клиническая картина крапивницы. Гистамин представляет собой медиатор, который регулирует внутриклеточный метаболизм. Пока в крови отсутствует иммуноглобулин, он содержится в ТК в состоянии покоя. При развитии аллергии его количество резко увеличивается в плазме крови.
В результате наблюдаются следующие изменения:
- расширение сосудов;
- падение кровяного давления;
- боль в мышцах;
- зуд;
- высыпания (при крапивнице возникают розовые или красные волдыри);
- гиперемия, повышение температуры;
- мышечные спазмы;
- увеличение свертываемости крови;
- отечность мягких тканей.
Аллерген вызывает развитие неадекватной реакции иммунной системы, которая ухудшает общее состояние. Гистамин может попасть в гипоталамус (прямо к центру терморегуляции в головном мозге), что спровоцирует возрастание температуры. При проникновении в сосуды подкожно-жировой клетчатки медиатор вызывает высыпания, волдыри, зуд, покраснения.
Чаще крапивница развивается при попадании в организм пищевых аллергенов, пчелиного яда или лекарственного вещества. Но в редких случаях неадекватный иммунный ответ могут спровоцировать инфекционные болезни.
Если человек страдает аутоиммунными патологиями (коллагенозом, красной волчанкой), то он может сталкиваться с высокой температурой на фоне крапивницы постоянно.
Неиммунный механизм развития
Неиммунный механизм возникновения аллергической реакции возникает при:
- физических стимулах: интенсивных тренировках, резкой смене температуры окружающей среды, солнечном ударе;
- искусственном или прямом высвобождении гистамина из тучных клеток: введении наркотических средств;
- приеме сильнодействующих медикаментов: лекарств, ингибирующих активность ферментов, ацетилсалициловой кислоты, противовоспалительных средств.
Неиммунное развитие в основном характерно для течения хронической крапивницы.
Процесс образования волдыря
Воспаление подкожно-жировой клетчатки с последующим формированием волдыря развивается в результате резкого повышения плазменной концентрации гистамина. Нейромедиатор сгущает кровь, расширяет или сужает капилляры, что вызывает стресс и нарушение метаболизма.
При расширении сосудов увеличивается проницаемость их стенок, плазма выходит в мягкие ткани. Если она скапливается в верхних слоях кожи, то постепенно появляется пятно красного цвета. Через некоторое время оно становится выпуклым и наполняется водой. Такие пузыри называют волдырями.

Признаки исходя из классификации
Заболевание классифицируется в зависимости от:
- длительности сохранения высыпаний на коже;
- причины появления сыпи и волдырей;
- времени и скорости развития;
- наличия длительного недомогания.
Чаще всего крапивницу разделяют на 2 формы: острую и хроническую. Последняя длится более 6 недель. Острая проявляется в течение 1,5 месяца.
Острая форма или ангиодистония
Спровоцировать развитие данной формы аллергической реакции могут:
- патогенные микроорганизмы и вирусы;
- яды, проникающие в кровь при укусе насекомых;
- продукты питания: клубника, шоколадные изделия, орехи, морская рыба, усилители вкуса и ароматизаторы;
- лекарственные препараты;
- тканевый материал: шерсть, латекс.
В большинстве случаев причиной развития ангиодистонии являются сырые фрукты и овощи. Готовые блюда редко вызывают неадекватный иммунный ответ, потому что при воздействии высокой температуры разрушается до 80% активных соединений в составе продукта. Из аллергенных препаратов выделяют средства для разжижения крови, обезболивающие и противоотечные.
Острая форма крапивницы чаще проявляется у маленьких детей. Главным симптомом выступает сыпь, покрывающая от 40% площади кожного покрова. Иногда присутствуют волдыри ярко-красного цвета, окольцованные воспалительным процессом. Температура тела нередко поднимается до +40°С. Гипертермия сопровождается ангионевротическим отеком глотки.
Хроническая
Симптомы сохраняются в течение 1,5 месяца и более.
Причинами развития хронической крапивницы служат:
- длительные выраженные инфекционные заболевания;
- гормональный дисбаланс;
- беременность;
- наличие злокачественных новообразований;
- аутоиммунные патологии.
При этой форме аллергии волдыри меньше в размере, кожа вокруг них не отекает и остается бледно-розового цвета. Высыпаний немного, они точечные и разбросаны по верхней части тела.
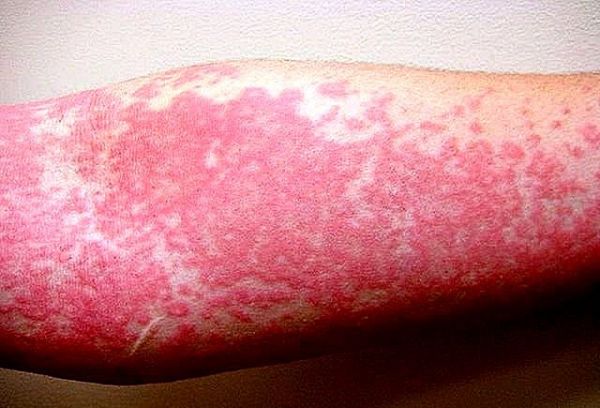
Дермографическая
Альтернативное название – механическая уртикария. Развивается она после появления небольших царапин, сопровождается сильным зудом. Во время расчесывания раны увеличиваются. Постепенно человек с помощью ногтей расширяет очаг поражения, и мелкие царапины становятся кровоточащими волдырями или пятнами. К ним больно прикасаться, они медленно заживают и причиняют большой дискомфорт.
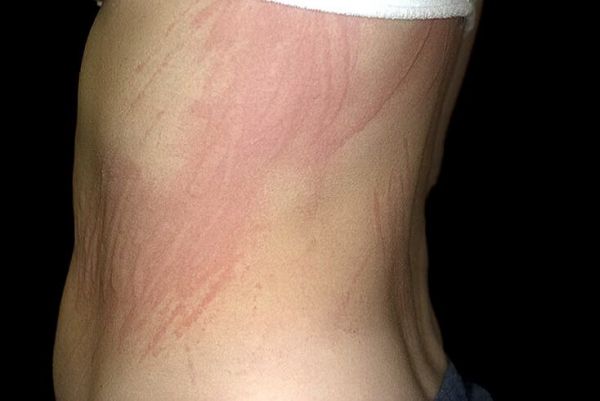
Холодовая
Крапивница развивается при воздействии холодного ветра или ледяной воды. Клиническая картина сходна с солнечной формой аллергии. Чаще симптомы холодовой крапивницы развиваются в осенне-зимний период. На коже возникают рубцы, которые воспаляются и сильно чешутся. Отек и зуд облегчаются при растирании поверхности (по прошествии получаса с момента нанесения согревающих мазей).
Контактная
Симптомы крапивницы возникают только на том месте, где на кожу попал раздражитель, но проходят быстро, в течение суток, при условии что человек не допускает повторного контакта с аллергеном.
Аквагенная
Возникает в исключительных случаях при попадании на кожу небольшого количества воды. Патология сопровождается зудом и жжением кожи без повышения общей температуры. Симптомы проходят самостоятельно на протяжении 3 часов.
Солнечная
Альтернативное название – фотодерматит. Может сопровождаться небольшим подъемом температуры. Возникает при длительном воздействии прямых солнечных лучей или нахождении под ультрафиолетовым излучением. Крапивница сопровождается развитием сыпи, болезненных покраснений без появления волдырей.
Лечить ее не требуется, потому что симптомы проходят самостоятельно в течение суток. При этом больной должен на протяжении 1-2 недель избегать длительного пребывания на солнце.

Вибрационная
Крапивница развивается в результате воздействия механической вибрации (например, на промышленных заводах) на кожный покров. Область воспаляется за 1-2 минуты, наблюдается сильное покраснение, увеличения температуры не происходит.
Физическая
Интенсивные тренировки могут спровоцировать развитие крапивной лихорадки. Высокие физические нагрузки сопровождаются отеком мягких тканей, который возникает в результате падения артериального давления. Воспаление вызывает дыхательную недостаточность, гипоксию, головную боль и частую одышку.
Из-за давления
Аллергия проявляется в виде волдырей по прошествии 5-10 часов с момента изменения кровяного давления. Наблюдается у людей возрастной категории от 25 до 35 лет, у которых в крови повышается концентрация интерлейкина-6. Это вещество часто провоцирует развитие воспалительного процесса, но не сопровождается гипертермией.
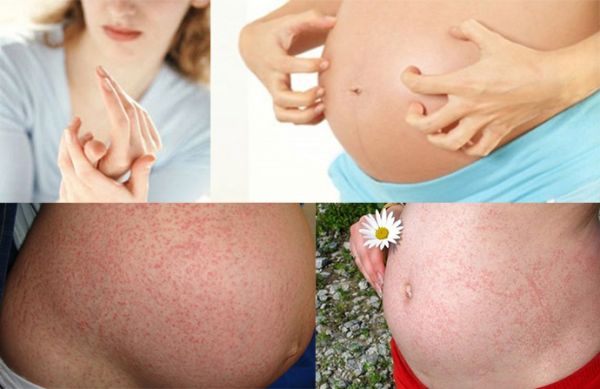
При беременности
Во время вынашивания плода у женщины происходят сильные гормональные изменения в организме. Это нередко становится причиной отека тканей и появления волдырей от крапивницы. Кожа на животе становится сухой и начинает шелушиться.
Спровоцировать развитие аллергии могут следующие факторы:
- прием медикаментов;
- яды змей и насекомых;
- вдыхание цветочной пыльцы;
- попадание шерсти животных в верхние дыхательные пути;
- продукты.
Женщине следует воздержаться от расчесывания, чтобы не спровоцировать ухудшение состояния. Наблюдается повышение температуры, из-за чего кожа начинает шелушиться и высыхать. Чтобы это предотвратить, можно смазывать эпидермис увлажняющим кремом и следить за состоянием иммунитета.
Когда и как сбивать жар?
Температура до +38°С говорит о развитии воспалительного процесса. Гипоталамус специально вызывает гипертермию, чтобы облегчить уничтожение болезнетворных организмов. Принимать препараты в этом случае не следует. Если температура повышается до +38,5…+40°С, требуются немедленный прием жаропонижающих средств, наложение холодных компрессов и принятие ванн со льдом.
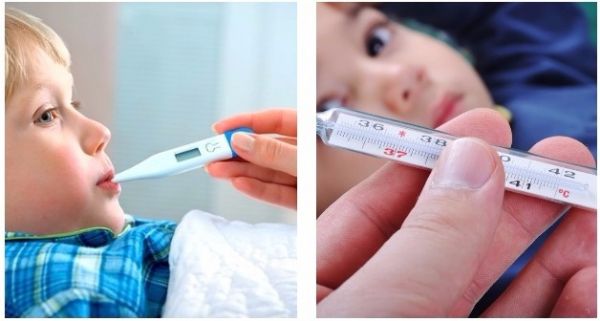
В каких случаях нужно сбивать температуру у ребенка?
При температуре на фоне крапивницы необходимо обращать внимание на причину возникновения неадекватного иммунного ответа. Если гипертермия была вызвана инфекционным агентом, не следует сбивать жар до +38°С. Когда показатель выше +37°С при простой аллергии, необходим прием жаропонижающих средств.
В последнем случае нельзя допускать увеличения показателей выше +38°С. В противном случае начнет вырабатываться интерферон, состояние больного будет ухудшаться. Организм не справится с жаром самостоятельно, так как работа иммунитета нарушена.
Что предлагает официальная медицина?
Если причиной развития высокой температуры была крапивница, назначается прием антигистаминов:
- Зиртека;
- Супрастина;
- Цитрина;
- Эриуса;
- Тавегила.
При возникновении аллергии в результате инфекции используют жаропонижающие лекарства, такие как Ибупрофен и Парацетамол. Запрещено давать детям Аспирин, чтобы избежать развития кровотечений из волдырей.

Народные способы
При температуре +38°С можно воспользоваться народными методами лечения:
- Регулярно проветривать помещение, где находится больной, чтобы обеспечить доступ к свежему воздуху.
- Давать большое количество воды. Нужно выпивать по 3-4 глотка жидкости каждые полчаса. Не рекомендуется заменять воду соками, компотами и чаем. При желании можно добавить в воду 1 ст. л. лимона или меда.
- Сбить жар помогает отвар ромашки и липы. По 1 ч. л. каждого ингредиента залить 500 мл кипятка и настаивать 2 часа. Давать больному 3 раза в день по 150 мл.
- Не заставлять человека есть насильно.
- Отказаться от использования теплых одеял. Они нарушают теплообмен.
Больному обеспечивают полный покой. Он должен соблюдать постельный режим. Физические нагрузки могут привести к повторной гипертермии.
Источник
