Отек вартонова студня отек пуповины
Отек вартонова студня возникает редко. Причины этой патологии неустановлены. Иногда возникновение отека связывают с водянкой плода. Кроме того, отек пуповины описан при гемангиомах пуповины. Опасность отека вартонова студня заключается в сдавливании сосудов пуповины и, как следствие, в нарушении кровоснабжения плода вплоть до его гибели.
В норме вартонов студень практически не визуализируется. При его отеке вокруг сосудов появляется ободок средней эхогенности. Ультразвуковая диагностика отека вартонова студня очень проста и осуществляется при поперечном и продольном сканировании петель пуповины. В зависимости от степени выраженности отека толщина пуповины может варьировать от 3,0 до 6,0 см. Отек вартонова студня чаще наблюдается во второй половине беременности и может захватывать как всю пуповину, так и ее отдельные участки.
Серьезной аномалией развития пуповины является ее абсолютная короткость. К эхографическим критериям этой патологии следует отнести чрезвычайно малое количество свободных петель пуповины в амниотической полости и близкое расположение области пупочного кольца плода к плаценте. Дефект передней брюшной стенки, характеризующийся отсутствием пупочного кольца и пуповины, носит название аномалии развития стебля тела. Частота этого порока составляет примерно 1 случай на 14000-15 000 новорожденных. При этом пороке отсутствие пуповины приводит к тому, что плод располагается непосредственно вдоль плаценты на очень небольшом расстоянии от нее. Абсолютно короткая пуповина ассоциируется также с синдромом Пена – Шокейра, синдромом бокового менингоцеле (семейный остеосклероз), синдром Ноя – Лаксовой.
Чрезмерно длинная пуповина чаще всего встречается при многоводии и характеризуется наличием множества свободных петель. Следует помнить, что установление истинной длины пуповины с помощью эхографии не представляется возможным, поэтому предлагаемые ультразвуковые критерии короткой и длинной пуповины являются вспомогательными.
Киста пуповины – редкая находка при беременности. Окончательный диагноз, как правило, ставится только после родоразрешения. Кисты пуповины чаще всего возникают в вартоновом студне. Эхографически кисты определяются как анэхогенные образования в структуре пуповины, не нарушающие хода кровеносных сосудов. Кисты могут быть единичными и множественными. Постоянно проводимый нами анализ публикуемых случаев пренатальной ультразвуковой диагностики кист пуповины в отечественной и зарубежной литературе показывает, что частота ХА при кистах пуповины высока и составляет в среднем около 50%. Необходимо подчеркнуть, что в большинстве пренатально диагностированных случаев кист пуповины эта патология сочетается с разными пороками развития плода и/или ЗВРП. Следовательно, кисты пуповины можно отнести к ЭГМ хромосомных дефектов и рекомендовать таким пациенткам пренатальное кариотипирование.
Кисты пуповины могут быть истинными и ложными. Ложные, то есть не имеющие капсулы, располагаются в толще вартонова студня, имеют, как правило, небольшой диаметр и могут определяться в любом отделе пуповины. Псевдокисты формируются вследствие ограниченного отека вартонова студня, или при разрешении гематом, однако в некоторых случаях установить истинную причину не представляется возможным.
Истинные кисты пуповины развиваются из остатков желточного или аллантоисного протоков. При ультразвуковом исследовании они характеризуются анэхогенным содержимым и наличием капсулы, толщина которой не превышает 1 мм. Размеры истинных кист варьируют в широких пределах – от 0,5 до 10 см и более. Истинные кисты пуповины обычно располагаются в непосредственной близости оттуловища плода. Дифференциальная ультразвуковая диагностика истинных и ложных кист пуповины возможна не во всех случаях.
Пупочно-брыжеечная киста представляет собой единую сообщающуюся полость между кистой пуповины и мочевым пузырем плода. Сообщение между аллантоисом и урахусом обычно прекращается в конце I триместра беременности. В тех случаях, когда этот физиологический процесс нарушается, происходит формирование единой сообщающейся полости между мочевым пузырем плода, урахусом и остатками аллантоиса с образованием кисты, содержимым которой является моча плода.
Пупочно-брыжеечная киста относится к редким аномалиям, ее частота в среднем составляет 1-2,5 случая на 100 000 родов. К настоящему времени нам удалось обнаружить описание только 10 случаев пренатальной ультразвуковой диагностики пупочно-брыжеечной кисты. Следует подчеркнуть, что в ранних публикациях все авторы первоначально ставили ложный диагноз омфалоцеле в связи со схожестью эхографической картины.
Основным отличием пупочно-брыжеечной кисты от омфалоцеле является отсутствие в грыжевом образовании петель кишечника. Кроме этого, при кисте сочетанные аномалии и ХА у плода, как правило, отсутствуют. Дифференциальный диагноз с кистой пуповины достаточно прост, так как в случаях пупочно-брыжеечной кисты образование пуповины имеет прямое сообщение с мочевым пузырем плода.
– Вернуться в оглавление раздела “пренатальная диагностика.”
Оглавление темы “Аномалии плаценты. Аномалии пуповины.”:
1. Истинное приращение плаценты. Диагностика истинного приращения плаценты.
2. Добавочная доля плаценты. Кольцевидная плацента. Экстраплацентарные аневризмы.
3. Субамниотические кисты плаценты. Хориоангиомы.
4. Отек плаценты. Диагностика внутриутробного инфицирования плода.
5. Пуповина плода. Оценка пуповины. Аномалии прикрепления пуповины к плаценте.
6. Предлежание сосудов пуповины. Аномалии прикрепления пуповины к передней брюшной стенке.
7. Аномалии количества сосудов пуповины. Единственная артерия пуповины – ЕАП.
8. Виды аномалии количества сосудов пуповины. Диагностика аномалии количества сосудов пуповины.
9. Аневризма артерии пуповины. Тромбоз сосудов пуповины. Варикозное расширение вены пуповины.
10. Отек вартонова студня. Короткая пуповина. Длинная пуповина. Киста пуповины.
Источник
- Главная
- Архив
Время: 12:24
Дата: 02 ноя
2007
Девчонки, нужна ваша помощь,
тех кто слышал про такое или кому ставили
такой диагноз…
Суть вкратце: 32-33 недели, на 24 неделе
поставлен диагноз плацентарной
недостаточности, в 27 недель после УЗИ и
доплера – норма, в 32 недели контрольное
УЗИ и как факт диагноз – отставание в
развитии животика на 2 недели и отек
вартанова студня пуповины, преждевременное
созревание плаценты. УЗИ и диагноз
поставлены мне в больнице, в которой я
лежала на сохранении. С этими данными иду в
центр, в котором ведут мою беременность и
врач “раскладывает мне все по полочкам” –
что отек этот возникает в случае, если
малыш завязал узел на пуповине, что отстает
в развитии животик как раз из-за этого –
ребенку поступает недостаточно питания
через пуповину. Надо пить сосудорасширяющие
таблетки, еженедельно делать ктг, следить
за шевелениями, чтобы отслеживать состояние
ребенка, т.к. если вдруг пойдет затихание
малыша – то придется прибегать к
оперативному вмешательству – кесарево.
Я вышла мягко сказать “в шоке”… Врач в
больнице вообще не зациклилась на этом
отеке… Врач в центре нарисовала вот такую
картину… Сегодня иду в ЦИР на КТГ, но у
меня на самом деле огромное желание пойти
на УЗИ, чтобы целенаправленно посмотрели –
на сколько серьезен этот отек, есть ли там
действительно этот узелок или причина отека
в другом…Но от последнего УЗИ прошло
только 5 дней – не опасно?
Девочки, посоветуйте – что делать, как
реагировать? у кого было подобное?
Я бы сделала УЗИ в другом
месте,если подтвердится- и как можно чаще
делала бы КТГ(залегла бы в роддом
наверное:-()
КТГ сегодня. Проверимся. А УЗИ
я уже записалась на 12-ое в другое
абсолютно/независимое место – в ЦИР. Только
как дождаться? Постоянно прислушиваюсь к
малышу…
больнице? ИМХО надо в больнице быть, потому
как только там вам смогут в случае чего
экстренное КС сделать. А если дома – пока
заметите, пока доедите, пока примут, пока
разберутся что к чему и т.д. – очень много
времени можно потерять, особенно в нашей
бюрократической медицине, которое в итоге
может оказаться бесценным…
Так что если вы дома – имхо настаивайте на
госпитализации..
На данный момент я дома. За
экстренное кесарево почему-то не переживаю
– благо в роддоме где хочу рожать все уже
подкормлены. Беспокоит больше – неужели
придется прибегнуть?! Поэтому очень и
интересует опыт уже переживших это. Всегда
ли так страшен этот диагноз?!
Сообщение 32697661. Ответ на сообщение
32656212
Автор: не понимаю
Статус:
анонимный пользователь
Время: 05:05
Дата: 04 ноя 2007
Не понимаю.Вам нужен здоровый
ребёнок? или себя жалко(ЭКС)?Я бы даже не
раздумывала-лежала бы в роддоме,на
сохранении.А дома-не смогла
бы-прислушиваться всё время…
мне на допплере-Узи, поставили
отек пуповины. но и УЗИ и допплер – все в
норме. вот тоже не пойму, что к чему. срок
– 33-я неделька.
Сообщение 32656041.
Автор: wildbee
Статус: Пользователь
Время: 13:18
Дата: 02 ноя
2007
УЗИ сделайте лишний раз – не
вредно, зато может немного
успокоитесь.
Сообщение 32781666.
Автор: Luchy
Статус: Пользователь
Время: 15:56
Дата: 07 ноя
2007
У меня последнее УЗИ было в 34
недели, больше не делали. Когда родила,
оказался нетугой узелок на пуповине – меня
поздравили, что ребенок родился живым и
здоровым, т.к. это было опасно. До сих пор,
когда представляю этот узел – страшно
становиться.
Лучше перестраховаться, лечь пораньше в
больницу и делать КТГ и хотя бы раз в
неделю УЗИ (ИМХО).
Источник

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Синдром фето-фетальной трансфузии (СФФТ), известный так же, как фето-фетальный трансфузионный синдром (ФФТС) (англ. “twin-to-twin transfusion syndrome”, TTTS; нем. “Fetofetale Transfusions syndrom”, FFTS) – серьезное осложнение многоплодной монохориальной беременности, при котором у плодов возникает диспропорциональный кровоток [1].
По данным литературы, частота ФФТС составляет 10-15% от всех монохориальных двоен. Перинатальная смертность при ФФТС достигает 60-100% [2, 3].
Причина развития ФФТС – наличие сосудистых анастомозов, которые соединяют системы плацентарной гемоциркуляции обоих плодов. Предполагается, что основным пусковым фактором формирования ФФТС служит патология развития плаценты плода-донора, в результате которой повышается периферическая резистентность плацентарного кровотока, что приводит к шунтированию крови к плоду-реципиенту [4, 5]. У реципиента развивается многоводие, гиперволемия, кардиомегалия, трикуспидальная регургитация, а в некоторых случаях – обструкция легочного ствола. Степень выраженности патологических изменений зависит от степени перераспределения крови через анастомозы.
В классификации ФФТС выделяется пять стадий:
- I cтадия: многоводие реципиента в сочетании с олигоангидрамнионом у донора.
- II cтадия: отсутствие наполнения мочевого пузыря донора.
- III cтадия: сердечно-сосудистые изменения у обоих плодов, проявляющиеся патологическими показателями допплерографии артерий пуповины и венозного протока.
- IV cтадия: водянка плода-реципиента.
- V cтадия: внутриутробная гибель одного или обоих плодов.
Ультразвуковая диагностика ФФТС становится возможной в 16-24 нед беременности и основана на установлении монохориальности плодов, выявлении дискордантности размеров и количества амниотической жидкости плода “донора ” и “реципиента”, исследовании плодово-плацентарной гемодинамики, а обнаружение повышения постнагрузки и преднагрузки свидетельствует о тяжести ФФТС [1, 2, 6, 7].
Наиболее неблагоприятный прогноз течения беременности при развитии синдрома до 25 нед.
Отсутствие какого-либо вмешательства приводит к гибели (около 80%) или тяжелой заболеваемости плодов. На сегодняшний день наиболее эффективной процедурой является фетоскопическая лазерная коагуляция плацентарных анастомозов при ФФТС. Неонатальные исходы зависят от стадии течения заболевания, на которой произведено вмешательство. Чем раньше произведена операция, тем лучше ожидаемые результаты [1, 8].
Клиническое наблюдение
Беременная И., 27 лет. Данная беременность вторая, первые роды в 2006 году, не осложненные, в срок. Данная беременность наступила самопроизвольно и протекала с угрозой прерывания. Диагноз многоплодной беременности установлен при первом скрининговом исследовании.
В 23-24 нед гестации при УЗИ впервые поставлен диагноз ФФТС. Пациентка получала лечение утрожестаном, курантилом, гинипралом, актовегином, кокарбоксилазой амбулаторно.
При контрольном ультразвуковом исследовании, проведенном в научно-консультативном отделе института в 29 нед беременности выявлено: в полости матки находятся 2 живых плода: I плод в головном предлежании 1 позиции переднем виде, женского пола, II плод в головном предлежании 1 позиции переднем виде женского пола. Данные фетометрии представлены в таблице.
Таблица. Результаты фетометрического исследования.
| Показатель | Значение, мм | Перцентильная оценка |
|---|---|---|
| I плод | ||
| Бипариетальный диаметр | 65 | 10% |
| Окружность головы | 257 | – |
| Диаметр грудной клетки плода | 55 | |
| Диаметр живота плода | 63 | – |
| Окружность живота | 198 | |
| Длина бедренной кости | 45 | Соответствует 24,5 нед |
| II плод | ||
| Бипариетальный диаметр | 64 (99*) | 10% |
| Окружность головы | 240 (353*) | – |
| Диаметр грудной клетки плода | 69 (105*) | – |
| Диаметр живота плода | 109* | – |
| Окружность живота | 345* | – |
| Длина бедренной кости | 46 | 25 нед |
Примечание. * – размеры с учетом отечности тканей.
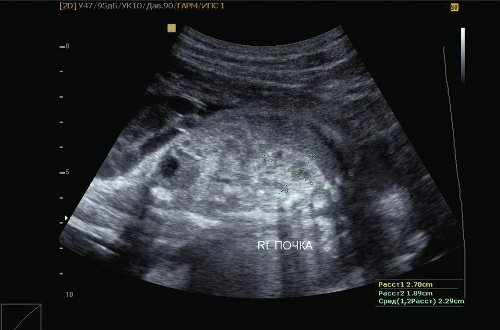
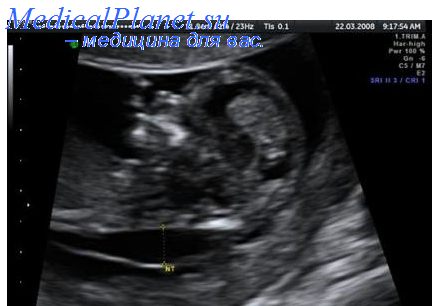
Размеры I плода соответствуют 24,6 нед беременности (4 нед от гестационного срока), что соответствует задержке внутриутробного роста плода II степени по симметричному типу. Предполагаемая масса I плода 810 г. Пороки развития не обнаружены: печень – 47х31 мм; правая почка – 27х19 мм, гиперэхогенная; левая почка – 26х17 мм; мочевой пузырь – 13х13 мм. Количество околоплодных вод: умеренное маловодие. Амниотический индекс (максимальный карман) 1,9 см (рис. 1-3).

Рис. 1. Внутренние органы I плода (маловодие).
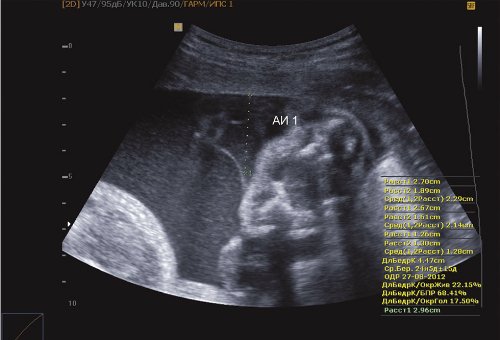
Рис. 2. Маловодие I плода (АИ 1,9 см).
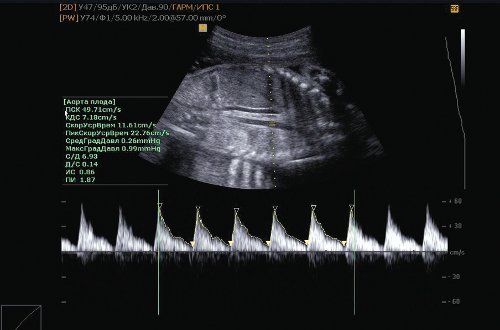
Рис. 3. Нарушение гемодинамики I плода: высокая резистентность в аорте плода.
Размеры II плода не соответствуют гестационному сроку. Предполагаемая масса II плода по автоматическим расчетам, при фетометрии по наружному контуру 3600 г (возможна существенная ошибка), при измерении по контурам костных структур 1600-1700 г. Мозговые структуры определяются нечетко. Выраженная анасарка – отек в области головы до 22 мм, в области груди – 16 мм, в области живота – 16 мм, гидроторакс, кардиомегалия, гипертрофия миокарда, асцит. Выраженное многоводие: амниотический индекс (максимальный карман) 12,0 см. Выраженный отек вартонова студня – толщина пуповины до 47 мм.
Плацента одна, по задней стенке и в дне матки, толщиной 48-57 мм. Особенности строения плаценты: выраженная дольчатость, отек (рис. 4-9).
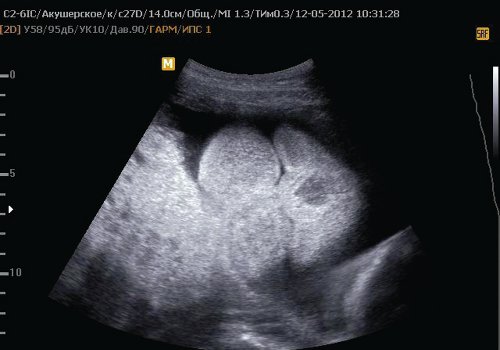
Рис. 4. Лицо II плода.
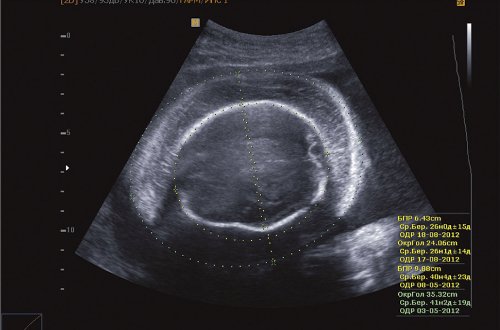
Рис. 5. Отек мягких тканей головы II плода.
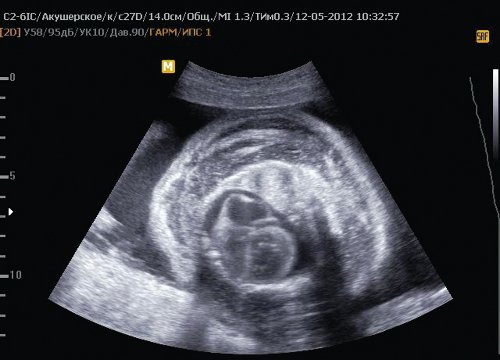
Рис. 6. Отек тканей грудной клетки II плода, кардиомегалия, гидроторакс, гидроперикард.
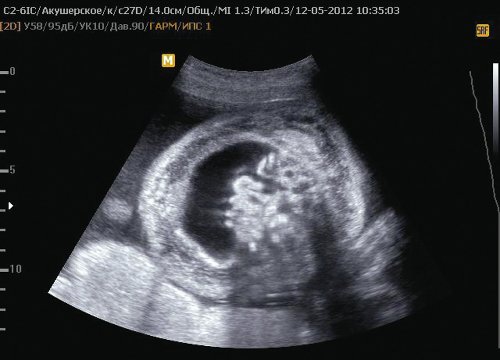
Рис. 7. Отек тканей в области живота II плода, асцит.
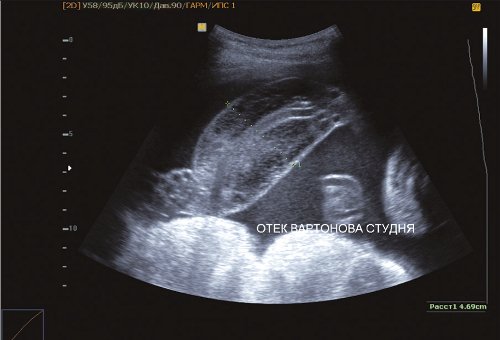
Рис. 8. Отек вартонова студня пуповины II плода.
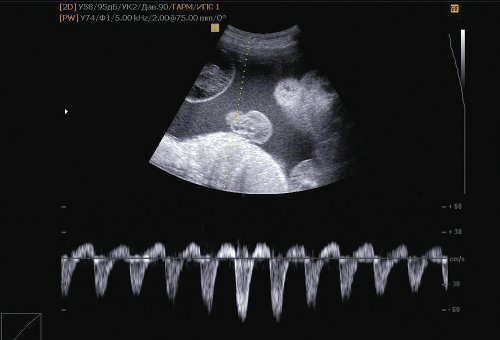
Рис. 9. Нарушение гемодинамики II плода: реверсный кровоток в артерии пуповины.
В 29 нед пациентка была направлена в перинатальный центр для родоразрешения.
Данное клиническое наблюдение демонстрирует, что лечение ангиопротекторами и корректорами микроциркуляции не эффективно и на данный момент лучшим методом лечения ФФТС является лазерная коагуляция плацентарных анастомозов в основе которой лежит эндоскопическая (фетоскопическая) техника. В клиниках с большим опытом применения этой процедуры выживаемость детей более 80% [3].
Литература
- Zach T., Ford S.P. Twin-to-Twin Transfusion Syndrome. eMedicine.com.
- Nicolaides K., Sebire N., Snijders R. / The diagnosis of Fetal Abnormalities. London, 1999. P. 149-175.
- Tciricov M. Neonatal outcome following long-distance air travel for fetoscopic laser coagulation treatment of twin-to-twin transfusion syndrome // Frauenarzt. 2009. V. 50, N 2. P. 121-128.
- Sebire N., Hyett J., Nicolaides K. / Diploma in Fetal Medicine. Course Manual. London, 2000. V. 2.
- URL: https://www.emedicine.com/med/topic3410.htm. Accessed July 22, 2006.
- Волков А.Е. Ультразвуковая диагностика в акушерстве и гинекологии. Изд-во “Феникс”, 2009. 115 с.
- Denbow L. et al. Placental angioarchitecture in monochorionic twin pregnancies: relationship to fetal growth, fetofetal transfusion syndrome, and pregnancy outcome // Am. J. Obstet. Gynecol. 2000. N 2. P. 417-425.
- Waard F., Molenaar Y. (2000). A case of twin-to-twin transfusion in 1617. Lancet 356(9232):847-8. PMID 11022944

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
