Отек при артрозе лечение

Дата публикации: 21.02.2019
Дата проверки статьи: 11.12.2019
Артроз – воспалительное заболевание коленных суставов, сопровождающееся отложением солей кальция в суставах, нарушением кровообращения, болью и отеком. Эти признаки вызывают изменения структуры хряща и деформацию костей. При отсутствии лечения хрящ может полностью исчезнуть, поэтому при первых симптомах патологии следует обратиться к врачу и пройти соответствующее лечение.
Отек колена при артрозе возникает на фоне следующих причин:
- усиленные физические нагрузки;
- избыточная масса тела;
- дефекты расположения костей;
- травмы коленного сустава;
- генетическая предрасположенность.
Наиболее склонны к появлению артроза с отеком колена такие группы лиц:
- спортсмены;
- мужчины и женщины старше 40 лет;
- пациенты с варикозной болезнью нижних конечностей;
- женщины в период климакса;
- люди, у которых в прошлом были травмы ног.
О чем говорит отек колена при артрозе
Отек колена при артрозе сигнализирует об обострении заболевания. Он может сопровождаться скованностью в колене и болевым синдромом после физических нагрузок, длительного сидения в одном положении или после сна. Во время сгибания колена больной слышит хруст. Обостриться артроз может после переохлаждения. При дальнейшем развитии патологии в период обострения пациенту становится трудно наступать на ногу, нарушается походка, деформируются коленные суставы. Он вынужден передвигаться, используя костыли или другие вспомогательные средства.
Отек колена при артрозе можно спутать с несколькими патологиями:
- Периартрит коленного сустава. Диагностируется у женщин после 40 лет. Болевые ощущения возникают при ношении тяжестей и при ходьбе по лестнице. Они локализуются непосредственно на внутренней поверхности коленей. Периартрит в отличие от артроза не вызывает ограничение подвижности колена. Человек может спокойно сгибать и разгибать колено. Курс лечения при периартрите коленного сустава включает анальгетики, нестероидные противовоспалительные препараты, гормональные лекарства и противовоспалительные мази.
- Артрит. Возникает у людей любого возраста. Может поражать как одно, так и оба колена. Болезнь характеризуется стремительным развитием, отеком и опуханием колена, усилением болевого синдрома в ночное время. Во время лечения используются поддерживающие и опорные приспособления. Также врач назначает нестероидные противовоспалительные средства и кортикостероиды.
- Менископатия и блокада коленного сустава. Обычно заболевание поражает один коленный сустав. В отличие от артроза патология развивается быстро. Причиной возникновения менископатии может стать резкое движение при ходьбе, неудачный прыжок или бег. Человека беспокоит острая боль в суставе и хруст в колене. Без правильной терапии заболевание длится годами, с периодами обострения и ремиссии. Но по сравнению с артрозом, менископатия не приводит к деформации костей сустава. Вылечить менископатию и блокаду коленного сустава можно с помощью артроскопической операции.
Как снять отек колена при артрозе?
Снять отек колена при артрозе, вызванный травмой, можно с помощью льда. Для этого следует обеспечить неподвижность конечности, принять лежачее положение, а ногу поместить на подушку. Затем лед следует положить в пакет или полотенце и приложить к колену. При отсутствии льда можно сделать компресс, используя смоченную в холодной воде ткань. Процедуру желательно проводить в первые часы после травмы и в течение 3 дней. Далее полезно прикладывать теплые грелки, делать легкий массаж и теплые ванночки. Параллельно можно смазывать поврежденное колено противовоспалительной мазью.
Для устранения боли, возникающей при отеке колена, следует принимать обезболивающий препарат. Эффективными считаются лекарства на основе ибупрофена. Если под рукой не оказалось аптечных средств, можно воспользоваться пищевой содой. Достаточно растворить ее в 20 мл кипяченой воды, смочить ею плотную ткань и обмотать колено. Оставить компресс на ночь. Эффективно к больному суставу прикладывать марлю, пропитанную соком чистотела.
Цитата от специалиста ЦМРТ
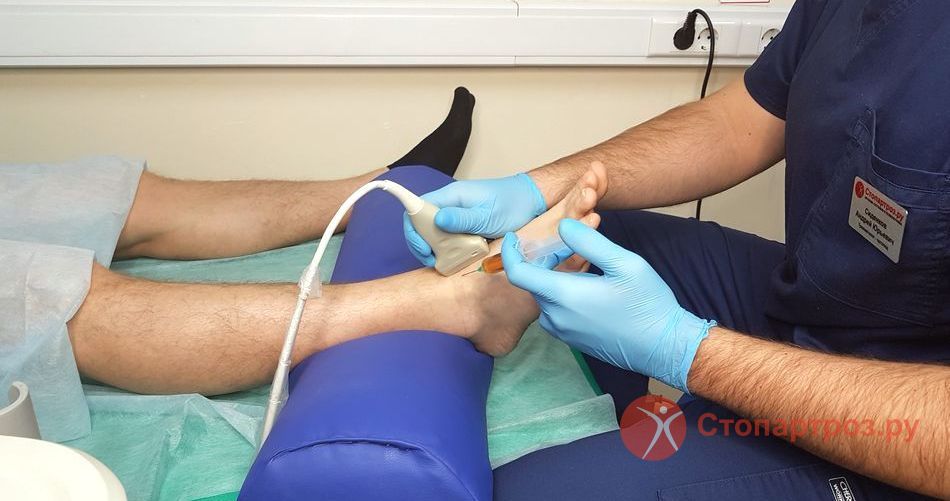
Отек – это увеличение в размерах коленного сустава за счет геморрагического либо синовиального содержимого. В первом случае отек означает, что произошел какой-то разрыв: полный или субтотальный. Допустим, разорвался мениск. Тогда это требует пункции геморрагической жидкости и немедленной госпитализации человека, иммобилизации конечности и корректировки его лечения. В случае синовиального воспаления я провожу лечебно-диагностическую пункцию, могу откачать жидкость, ввести противовоспалительный препарат, какие-то кортикостероиды. Далее назначаю компрессы и противовоспалительные внутриместно, внутримышечно или внутривенно-капельно. Таким образом, буквально в течение 7 дней я могу избавить человека от отеков. Но это симптом – дальше нужно лечить причину.
Когда и к какому врачу обращаться
Обратиться к врачу необходимо при наличии таких симптомов:
- болевой синдром в колене;
- хруст при сгибании сустава;
- боль при ходьбе.
Лечением отека коленей при артрозе занимается травматолог-ортопед. Для того, чтобы поставить диагноз, потребуется рентгенография и артроскопия коленного сустава.
Способы лечения отёков при артрозе коленного сустава
В качестве экстренной помощи при артрозе с отеком колена применяют внутрисуставные инъекции медикаментов на основе глюкокортикостероидов. Также при артрозе коленных суставов хорошо себя зарекомендовало физиотерапевтическое лечение.
Медикаментозное лечение
Для лечения артроза с отеком и болью колена врач назначает следующие лекарственные средства:
- Нестероидные противовоспалительные препараты. Предназначены для устранения болевых ощущений и воспаления в очаге. Выбирать следует селективные медикаменты, поскольку они не разрушают слизистую оболочку желудка даже при длительном применении, не вызывают тошноту и прочие диспепсические расстройства.
- Хондропротекторы. Защищают и питают ткани хрящей, способствуют восстановлению структуры хрящевой ткани, препятствуя его разрушению. Хондропротекторы нужно принимать по 2-3 курса, в течение 1-2 лет. Нерегулярное применение не принесет положительного результата.
- Согревающие мази. Улучшают кровообращение, снимают признаки воспаления и болевой синдром.
- Препараты гиалуроновой кислоты. Их вводят в полость сустава для питания хряща и замены синовиальной жидкости.
Для уменьшения воспалительного процесса полезно делать компрессы с медицинской желчью, Бишофитом и Димексидом.
Хирургическое лечение
При выраженной деформации и полной обездвиженности конечности требуется хирургическое вмешательство. В ходе операции врач удаляет избыток тканей, затрудняющих двигательную активность.
При запущенных стадиях артроза назначается эндопротезирование с применением титановых конструкций. Оно способствует восстановлению функции сустава, однако считается довольно травмоопасной процедурой. Реабилитационный период после эндопротезирования может затянуться на несколько месяцев.
Консервативная терапия
Во время лечения пациент должен придерживаться правильного питания и откоректировать вес. Рацион должен быть сбалансированным и витаминизированным. Следует исключить жареные блюда, копчености и фаст-фуд. Также следует избегать тяжелых физических нагрузок. Врачи рекомендуют ездить на велосипеде в период ремиссии артроза и заниматься плаванием.
Для снятия отека, повышения гибкости суставов и укрепления их мышечного каркаса полезно выполнять специальный комплекс упражнений лечебной физкультуры. В период обострения артроза желательно использовать поддерживающие приспособления, обеспечивающие иммобилизацию поврежденной конечности.
Избавиться от отека колена и боли при артрозе помогут физиопроцедуры:
- лазеротерапия;
- гирудотерапия;
- электрофорез;
- магнитотерапия;
- мануальная терапия;
- массаж;
- иглорефлексотерапия;
- тепловые процедуры;
- криотерапия;
- фонофорез гидрокортизона.
Гирудотерапия улучшает свойства крови, нормализует местных кровоток, увеличивает объем синовиальной жидкости и снимает отечность, улучшая хрящевое питание.
Электрофорез, магнитотерапия, ультразвук и лечение лазером улучшают микроциркуляцию и суставное питание, тормозят процессы деформации.
Мануальная терапия в комплексе с массажем оказывает спазмолитическое действие и восстанавливает двигательную активность.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Содержание
Причины опухолей
Статическая и динамическая нагрузки предельно нагружают нижние конечности. При неосторожном движении, выполнении скручивающих движений в спортзале часто случаются вывихи. Проблему может спровоцировать и компрессионный перелом пяточной, плюсневой или предплюсневой кости при падении с высоты или сильном ударе. Смещение подошвенных костей, разрыв суставной капсулы, связок приводят:
к деформации стопы;
кровоизлиянию и гематоме;
нарушению оттока жидкости;
увеличению объемов в области щиколотки.
Тендинит ахиллова сухожилия
Болезнь появляется из-за воспаления синовиальных сухожильных оболочек и дистрофии ткани после хронических перегрузок икроножных мышц. Постоянное перенапряжение ног приводит к сильному отеку в месте прикрепления сухожилия к кости. Явление характерно для профессиональных спортсменов, у которых мускулы всегда в тонусе.
У людей 40- 60 лет такое случается из-за продолжительного пребывания к неудобной позе, гиподинамии. Из-за сокращенной амплитуды движения развивается ригидность сухожилий, частичная атрофия, снижается подвижность. У начинающих спортсменов при беге или занятиях фитнесом осевая нагрузка травмирует связочных аппарат.
Подошвенный фасцит
Если опух сустав, проблема обусловлена воспалительно-дегенеративными изменениями в фиброзной ткани нижней части стопы. Она формируется из-за чрезмерного внешнего давления при беге по асфальту, пронации подошвы. Реже пяточная шпора развивается после травматизации костными разрастаниями. Явление характерно для людей с ожирением, у которых под тяжестью веса меняется анатомия предплюсны и плюсны.
Подагра
В 50 % случаев проблемы в щиколотке возникают вследствие специфических заболеваний. Наряду с растяжениями и травмами к проблеме с выводом жидкости приводят патологии обмена веществ. Воспаление большого пальца на стопе может спровоцировать высокая концентрация мочевой кислоты в крови. Вместо того чтобы уходить с мочой, она трансформируется в кристаллы, откладывается на хрящах, вызывая отечность.
Артриты
Заболевание сопровождается катаральным процессом во всем организме, вызванном инфекциями, отклонениями в работе иммунной системы или нарушении метаболизма. За редким исключением артриты разной этиологии развиваются у людей предпенсионного возраста.
Причиной может стать псориатический артрит. Он поражает пальцы на руках и на ногах, из-за избыточности жидкости в тканях провоцирует увеличение объемов.
Септический вызван попаданием этиологических агентов – Staphylococcus aureus, Neisseria gonorrhoeae, грамотрицательных и положительных аэробов, грибков.
Припухлость и долгосрочный катаральный процесс провоцирует ревматоидный артрит. Это аутоиммунное заболевание, когда из-за сбоев в защитной системе поражаются здоровые клетки.
К аномалиям такого рода относят болезнь Бехтерева, системную склеродермию. Они сопровождаются специфическими симптомами, присущими каждой из них.
Артроз
Дегенеративно-дистрофическая патология возникает из-за износа хряща. Избыточные нагрузки приводят к разрушению и воспалению тканей, синдрому гипермобильности суставов. Аномалия чаще случается у молодых людей:
после травм;
аварий;
при полиневропатии или повреждения нервов;
болезнях обмена веществ.
Только 8% всех первичных артрозов развивается без видимых причин. При подъеме со стула человек ощущает боль, пропадающая при движении. При этом суставы опухают теряют стабильность и маневренность. У человека меняется походка, во время движений слышен хруст.
Повреждение венозных клапанов и варикоз
При движениях в сосудах создается отрицательное давление. При нормальном дренировании кровь оттекает вниз, при повреждении клапанов уходит в поверхностные слои и мешковидно расширяет сосуды. Повышенное давление в венах ослабляет тонус стенок, выдавливает воду в мягкие ткани, что приводит к застою жидкости. Признаки венозных нарушений – тяжесть в конечностях, изменение цвета кожа, ночные судороги. Из-за расширения артерий появляются ноющие боли в лодыжках.
Лимфостаз
Отеки на одной или обеих ногах вызывают нарушения в оттоке лимфы от капилляров и периферических узлов до главных коллекторов. Обычно она скапливается после травматических окклюзий, операций, метастатического блока лимфатических сосудов. К заболеванию часто присоединяются инфекции. В придачу наблюдается истечение лимфы через кожные трещины, появление тропических язв. Иногда болезнь носит идиопатический характер, и ее происхождение установить не удается.
Существуют и другие патологические факторы, приводящие к набуханию тканей в области щиколотки. Они вызваны аномалиями в экскреторной, сердечно-сосудистой и эндокринной системах. Проблемы возникают из-за печеночных патологий, сердечной недостаточности, гипотиреоза. Если вовремя установить причину и начать лечение голеностопа, вероятно:
остановить воспалительный процесс;
разрушение костных тканей;
сохранить подвижность суставов;
привести показатели мочевой кислоты в норму и восстановить пуриновый обмен.
Когда нужно обратиться к специалистам клинки Стопартроз
Травму без боли можно лечить дома. При более серьезных повреждениях, сопровождающихся острой болью, гиперемией необходима срочная медицинская помощь и диагностика. Если после травмы не проходят отек и болезненные ощущения в течение 12 дней, тоже необходим осмотр профильного специалиста. При раннем обращении к ортопеду и хирургу больше шансов на полное выздоровление.
В нашей клинике работают вертебрологи, артрологи, травматологи с 15-летним стажем. Они готовы предложить пациентам около 20 эффективных методик безоперационного лечения отеков голеностопных суставов разного происхождения. В зависимости от проблемы больным назначают
консервативные схемы;
аппаратные методики;
тейпирование связок;
физиопроцедуры.
В день обращения после первичного осмотра врачи снимают острые ощущения, назначают инструментальную диагностику. Для устранения проблем у пожилых и молодых людей в каждом случае специалисты составляют индивидуальный лечебный план.
Методы диагностирования
При опухолях назначают компьютерную томографию. Сканирование мягких тканей, пяточной, большеберцовой кости, фасции и связочного аппарата подтверждают или опровергают первичный диагноз. Рентгенография с нагрузкой и без, помогает установить деформацию стопы, определить степень плоскостопия.
Если припухлость в щиколотке не спровоцирована травмой, назначают:
Биохимию крови.
ЭКГ для исследования работы сердечной мышцы.
Ультразвуковое дуплексное сканирование, флебографию, реовазографию.
Последние 3 метода позволяют оценить диаметры сосудов, проницаемость стенок, скорость кровотока, работу венных клапанов. Если месяц не проходит опухоль, для биохимического анализа проводят диагностическую пункцию. С помощью абсолютно безболезненного метода за 15 минут берут жидкость для анализа, удаляют ее из суставной сумки, снимают напряжение с ног.
 |
| Укол в голеностопный сустав при отеке |
Записаться на лечение
Источник
Причины воспаления в суставе колена
Стадии воспаления сустава колена
Как лечить воспаление сустава колена
Препараты от воспаления суставов коленей
Воспаление сустава колена – это защитный процесс организма. Спровоцировать его может как проникновение возбудителя (например, инфекции) или травмирующего фрагмента (например, отломка кости или подагрического кристалла мочевой кислоты), так и просто наличие в тканях поврежденных, разрушенных клеток (вследствие травмы, окислительного шока при стрессе).
Воспаление сустава колена мешает вести привычный образ жизни и без своевременного лечения может привезти к инвалидности.
При воспалении сустава колена иммунные клетки начинают группироваться в области поражения и уничтожать раздражитель (ведь продукты распада собственных клеток организму тоже нужно выводить).
Кажется, все прекрасно: у организма есть свои механизмы борьбы с раздражителем, и никакие препараты от воспаления суставов коленей не нужны. Если бы не несколько “но”:
- даже при высокой активности иммунных агентов погибшие клетки все равно выделяют ферменты, которые начинают повреждать близлежащие ткани (кромка воспаления как бы расползается);
- из-за того, что клетки в зоне воспаления не могут нормально функционировать, недоокисленные продукты их метаболизма приводят к скоплениям в тканях кислот – это провоцирует их дальнейшее разрушение;
- чем дальше заходит воспаление, тем больше времени займет реабилитация пораженного участка – ведь в процессе участвуют гормоны, клетки крови, патологический процесс сказывается на работе нервных окончаний, в тканях накапливаются свободные радикалы.
Поэтому оставлять свой организм один на один с врагом нельзя: он, конечно, победит, но отнюдь не малой кровью и не без последствий. Как же лечить воспаление сустава колена?
Причины воспаления в суставе колена
Воспаление в области колена не всегда связано с повреждением хряща или архитектуры сустава. Вызывать его могут изменения в нормальной работе мышечно-связочного аппарата (например, миозиты) или нервов. Также воспалительный процесс также может начаться не в суставе колена, а непосредственно в кости – например, при остеомиелите. Обычно такие патологии сопряжены с некротическими изменениями костной и хрящевой ткани.
Но самая распространенная причина “воспалительных” болей в области колена – это структурные и функциональные нарушения в коленном суставе.
Их могут вызывать:
- травмы;
- инфекционные заболевания;
- метаболические и эндокринные нарушения (подагра, сахарный диабет, гормональные сбои);
- аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка);
- сосудистые заболевания нижних конечностей (варикоз, тромбоз);
- воздействие вибрации или других источников микротравматизации;
- неправильное питание (в особенности, бедное витаминами А, В, С, Е);
- избыточный вес;
- чрезмерные нагрузки (например, при переносе тяжестей или занятиях спортом);
- отравления;
- хронические стрессы;
- переохлаждение или перегрев;
- ношение неудобной обуви.
Даже если очаг патологии находится, к примеру, в мягких тканях, воспаление всегда может “переброситься” на сустав, словно лесной пожар, даже от небольшой гематомы. Поэтому так важно лечить любые околосуставные воспаления и повреждения (суставной сумки, менисков, связок, нервов, костей, коленной чашечки) и системные инфекции (холецистит, пневмония, уретрит, эндометрит) при первых симптомах.
Воспаление сустава колена при артрозе
Артроз – это дегенеративно-дистрофическое заболевание, которое поражает суставной хрящ и головки костей. При отсутствии лечения оно приводит к сращению и полной неподвижности сустава, т.е., инвалидности.
Коленный сустав – один из наиболее уязвимых перед артрозом, поскольку он испытывает высокую нагрузку ежедневно. Даже если вы не занимаетесь бегом или прыжками, а просто работаете в неудобной позе подолгу или мало двигаетесь, риск заболевания повышается.
Явные признаки воспаления при артрозе колена – отек, горячая кожа, покраснение и скованность – как правило, появляются уже на 2-й стадии заболевания.
Поэтому обратиться к врачу следует при появлении боли и дискомфорта в колене после физической нагрузки, которые проходят по мере отдыха – тогда препараты от воспаления суставов коленей будут наиболее эффективны.
Воспаление сустава колена при артрите
Артрит коленного сустава – это воспалительный процесс, возникающий в суставной сумке вследствие травмы, инфекции или по другой причине, которая нарушает обмен веществ в колене.
Помимо боли и скованности, при артрите часто наблюдается общая слабость, повышение температуры, отеки. Кожа над коленом становится болезненной и разгоряченной, краснеет. В отличие от боли при артрозе, болевой синдром при артрите лишь усиливается в состоянии покоя – нарастает в ночное время и к моменту пробуждения, во время неподвижной работы.
Диагностика артрита требует установления его причин. Для этого врач может назначить рентген, МРТ или КТ, общий и биохимический анализ крови, пункцию синовиальной жидкости.
Воспаление сустава колена при бурситах и тендинитах
Бурсит – это воспаление суставной сумки с синовиальной жидкостью, которое зачастую возникает на фоне травмы, инфекции или подагры. Главный симптом бурсита – сильная болезненность при движении в суставе. Колено заметно опухает, может болеть при прикосновении к коже. Для точной диагностики бурсита, помимо осмотра, может потребоваться УЗИ или забор синовиальной жидкости.
Уже упомянутые причины могут вызывать и тендинит – воспалительно-дистрофическое заболевание сухожилия. Для него характерна острая или жгучая боль во время и после движения, скованность в суставе, напряженность мышц и связок. Отек с образованием характерного “узла” – характерный, но необязательный симптом этой патологии.
При отсутствии лечения бурсита и тендинита они могут перейти в периартрит – воспаление сухожилий, мышц и связок вокруг колена, которое отдает болью при любой нагрузке на сустав.
Воспаление сустава колена при хондропатиях и поражения мениска
Хондропатия – это собирательное название для ряда заболеваний, связанных с нарушением обмена веществ в хрящевой ткани. Нередко причиной хондропатий становятся болезни, связанные с нарушением синтеза коллагена, анатомические особенности строения (например, врожденные и приобретенные деформации надколенника). Из-за слабости хрящевой ткани и неправильного распределения нагрузки суставной хрящ начинает разрушаться. В суставную щель могут попадать мышечные волокна и связки, что приводит к их травмированию, появлению кровоизлияний и развитию воспаления. Для хондропатий характерно чувство трения при попытке согнуть колено, боль при нажатии, отечность сустава.
Чрезмерное сгибание или разгибание, выворотные движения в коленном суставе могут привести к воспалению мениска и его дальнейшей дегенерации. Для повреждения мениска характерна острая боль, отек, тугоподвижность сустава, щелчки и ощущение инородного тела в колене при движении.
Стадии воспаления сустава колена
Любой воспалительный процесс имеет 3 стадии:
- альтерация – собственно повреждение;
- экссудация – образование отеков в тканях;
- пролиферация – размножение клеток и восстановление пораженных тканей.
В случае с коленом этот процесс имеет свою особенность. Хрящевая ткань разрастается очень медленно, даже при условии, что околосуставной метаболизм протекает нормально. В случае же воспаления разрушенный участок хряща в коленном суставе может восстановиться лишь частично или (в пожилом возрасте) не восстановиться вовсе.
Поэтому стоит выделить также 3 стадии воспалительного процесса в коленном суставе:
1 стадия: слабые болевые ощущения, скованность движений, по утрам нужно “расходиться”, больным кажется, что суставы затекли от неудобной позы сна.
2 стадия: появляются отеки, боль усиливается, в особенности, после физических нагрузок, повышается температура кожи над суставом.
3 стадия: подвижность сустава сильно ограничена, боль мучает пациентов как в движении, так и в состоянии покоя, выполнение бытовых задач без приема сильнодействующих обезболивающих невозможно.
Воспаление в коленном суставе может быть как острым (от 3 дней до 3-х недель), так и хроническим (свыше 3-х недель). Оба эти состояния нуждаются в незамедлительном лечении и устранении причин.
Острое воспаление в колене дает о себе знать болью (иногда несильной – тянущей или распирающей, а иногда резкой, стреляющей), судорожными подергиваниями мышц, отеком, покраснением кожи над суставом, локальным повышением температуры. Часто больной сустав становится сложно сгибать или разгибать полностью. Больным тяжело подолгу стоять, появляется ощущение скованности или желание беречь колено.
Как лечить воспаление сустава колена
Лечение воспаления сустава колена направлено снятие болезненных ощущений, устранение отека и недопущение осложнений. Также важно восстановить метаболизм и микроциркуляцию крови в околосуставных тканях, защитить хрящевую ткань от разрушения и стимулировать ее восстановление.
Комплексное лечение воспаления суставов колена даст наиболее устойчивый результат в избавлении от болей.
На ранних стадиях проводится сугубо консервативное лечение воспаления в суставе колена:
- фармакотерапия;
- физиотерапия;
- диетотерапия.
При наличии в хряще крупных очагов эрозии, трещин и сколов, массивных скоплений экссудата, а также зарастании суставной щели остеофитами проводится оперативное лечение воспаления в суставе колена при помощи:
- пункции;
- шлифовки хряща;
- артроскопии;
- околосуставной остеотомии;
- частичного или полного эндопротезирования.
Также унять воспаление помогает введение в сустав протезов синовиальной жидкости.
Помимо основного лечения, нужно придерживаться рекомендаций врачей по поводу ортопедического режима:
- носите удобную обувь на низком каблуке;
- старайтесь не сидеть подолгу в позе “нога на ногу”;
- укрепляйте мышцы и разгружайте колени при помощи упражнения “велосипед” при первой возможности;
- одевайтесь по погоде.
Физиотерапия
Физиотерапевтические методики при воспалении сустава колена направлены на борьбу с отеками, болевым синдромом и трофическими нарушениями, нормализацию кровообращения и метаболизма, укрепление мышц и связок, возвращение подвижности суставу. Для этого используются:
- импульсные токи низкой частоты (амплипульс);
- УВЧ-терапия (токи ультравысокой частоты);
- электрофорез (с препаратами от воспаления суставов коленей);
- ультразвуковая терапия;
- радоновые, сероводородные ванны и другие бальнеологические процедуры;
- криотерапия;
- парафинотерапия.
Перед курсом физиотерапии нужно получить направление врача: некоторые методики могут только усилить воспаление.
Массаж
Массаж при воспалении в колене показан только после снятия обострения. Если кожа чувствительна и болезненна, имеет место невылеченная травма, любое массажное воздействие строго противопоказано!
Во остальных случаях больным рекомендовано прохождение лечебного классического и лимфодренажного массажа у специалиста-реабилитолога. Стандартный терапевтический курс составляет 10 сеансов.
С разрешения врача легкий самомассаж с наружными препаратами от воспаления в суставах коленей можно делать и дома, чтобы улучшить трофику тканей. Массировать нужно не само больное колено, а всю ногу от тазобедренного до голеностопного сустава, выполняя вращательные движения без сильного нажима в течение 10-15 минут. Даже если воспаление было диагностировано только в одном колене, массировать нужно оба. Массаж стоит выполнять 1 раз в день и прекращать при первых неприятных ощущениях.
ЛФК
Лечебная гимнастика после воспаления коленного сустава выполняется с величайшей осторожностью и под присмотром инструктора. Начинать упражнения можно при полном отсутствии болевого синдрома (в т.ч. при сгибании) и мышечной атонии, а также выпота в сустав. Нагрузки наращиваются постоянно, а реабилитация подразумевает 3 этапа.
Пассивное укрепление (до 1,5 месяцев).
- Пациент сидит на полу с ровной спиной, ноги прямые. Коленная чашечка медленно поднимается вверх напряжением бедренной мускулатуры, и фиксируется в верхней точке на несколько секунд.
- Исходное положение – лежа на спине, руки по швам, на ногах утяжелители. Сгибаем здоровую ногу (стопа стоит на полу), больную медленно поднимаем вверх (носок тянем к себе) до 45 градусов к полу. Фиксируем положение на 3-5 секунд.
- И.п. – лежа на животе, ноги прямые, руки вдоль тела. Сгибаем ногу в коленном суставе на 45-90 градусов и задерживаемся на 5 секунд.
Активная реабилитация (1,5-2 месяца).
- Выполняем неглубокие приседания, насколько позволяет состояние сустава.
- И.п. – стоя, руки на поясе. Делаем мягкие, плавные выпады вперед и назад поочередно обеими ногами.
- Желательно: махи с эспандером (закрепляем петлю на стопе, а эспандер закрепляем на уровне примерно 20 см от пола). И.п. – стоя, руки на поясе, спина прямая. При выполнении пытаемся тянуть носок на себя.
Окончательная реабилитация (до 4 месяцев).
На этом этапе рекомендованы занятия на тренажере. Если такой возможности нет, делаем следующие упражнения:
- И.п. – сидя на стуле, спина ровная. Сгибаем и разгибаем ноги до появления жжения или пульсации.
- И.п. – спиной к стенке. “Съезжаем” вниз, сгибая ноги примерно на 60 градусов и фиксируемся в этом положении на 30 секунд.
- И.п. – стоя перед стулом, руки на спинке. Держась за спинку, постепенно приседайте, так, чтобы бедро было перпендикулярно полу.
Препараты от воспаления суставов коленей
Как снять воспаление с сустава колена? Для лечения воспаления параллельно применяют местные средства, препараты для перорального приема. При генерализованном или чрезвычайно сильном воспалительном процессе врач может добавить инъекции. При инфицировании сустава назначают антибиотики, противомикробные средства, сульфаниламиды.
Существует несколько групп препаратов, которые назначают при воспалении суставов колена.
Противовоспалительные средства
Для лечения воспаления в суставе колена препаратами используются нестероидные средства и глюкокортикоиды (в тяжелых случаях).
Курсами по 10-12 дней принимают следующие НПВС:
- мелоксикам;
- кетопрофен;
- ибупрофен;
- диклофенак;
- индометацин;
- нурофен;
- нимесил.
Среди ГК для лечения суставов наиболее эффективны:
- дексаметазон;
- гидрокортизон;
- преднизолон;
- метилпреднизолон.
Хондропротекторы
Хондропротекторы при воспалении колена призваны защитить хрящевую ткань от повреждения, поставить необходимые вещества для укрепления синовиального хряща и связок. Они помогают уменьшить боль и воспаление, предотвратить обострения в дальнейшем, сохранить объем движения.
Врачи назначают для лечения воспаления в суставе колена препараты на основе хондроитин и глюкозамин сульфата:
- артракам;
- артра;
- хондрогард;
- структум;
- хондроитин комплекс;
- эльбона;
- артрадол;
- терафлекс.
Принимать их можно заранее, для профилактики – тогда вопрос как снять воспаление с сустава колена, с высокой вероятностью, обойдет Вас стороной.
Спазмолитики
Спазмы при воспалении выражаются в непроизвольных сокращениях, которые могут вызывать сильную боль, а также в непроходящем мышечном напряжении. Они ухудшают трофику тканей и подвижность сустава.
- дротаверин (но-шпа);
- папаверин;
- пенталгин;
- мидокалм;
- сирдалуд.
Местнораздражающие средства и корректоры микроциркуляции
Разогревающие и местнораздражающие средства очень важны в лечении воспаления сустава колена: они расширяют сосуды и увеличивают приток крови к пораженному участку. А значит, больше иммунных клеток и питательных веществ достигнет цели, уменьшится отек, снизятся болевые ощущения. Чтобы поддержать нагруженные сосуды (особенно, при массивном воспалении), параллельно принимают ангиопротекторы – в лечении воспаления в суставе колена препаратами они играют роль поддерживающей терапии.
Разогревающие мази, гели и кремы:
- финалгон;
- випросал и апизартрон (при отсутствии аллергии на пчелиный яд);
- капсикам или эспол;
- никофлекс;
- эфкамон;
- бальзам “Звездочка”;
- гель “Лошадиная Сила” для суставов.
Ангиопротекторные средства:
- пентоксифиллин;
- циннаризин;
- экстракт конского каштана;
- троксерутин;
- троксевазин.
Питание при воспалении сустава колена
При воспалении суставов рекомендована диета, которая нормализует выработку простагландинов и антител – главных агентов воспаления в нашем организме. Поэтому меню должно содержать большое количество витаминов А, В, С и Е, полифенолов и флавоноидов, незаменимых жирных кислот. Для этого нужно есть:
- яйца;
- рыбу;
- молочные продукты;
- овощи (кроме картофеля) и фрукты;
- бобовые;
- цельнозерновые продукты и блюда из пророщенной пшеницы.
Мясо тоже важно для восстановления сустава, но есть нужно только нежирное (желательно, птица или кролик), приготовленное на пару или в фольге. Во время воспаления лучшие избегать жареных, соленых, сладких, острых продуктов – снеков, колбасных изделий, кондитерки.
Важно не голодать: разбейте суточную норму пищи на 5-6 приемов. Обязательно пейте чистую воду – свыше 2 литров в сутки.
Теперь, когда Вы знаете все необходимое о лечении воспаления в суставе колена, рекомендуем заняться профилактикой – ведь болезнь проще не допустить!
Images deed by Freepik
Источник
