Отек на снимке гайморовых пазух
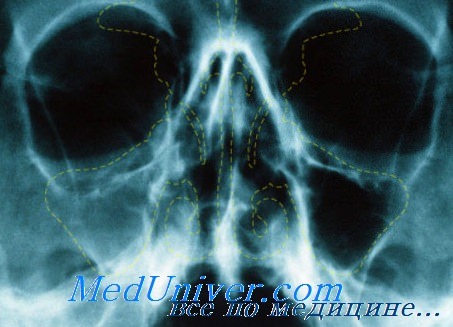
Признаки воспаления гайморовых пазух носа на рентгенограмме. Пансинусит
Гайморова полость обычно имеет форму усеченной трехгранной пирамиды, вершина которой обращена книзу, а основание кверху и кнутри. Стенки гайморовой полости бывают различной толщины, наиболее тонкая верхняя стенка образует дно глазницы. Эта стенка состоит иногда из одного фиброзного слоя, периоста, который находится в непосредственном контакте со слизистой полости.
Очень тонка также внутренняя стенка гайморовой полости, в верхне-заднем отделе она даже лишена костной основы; слизистые гайморовой и носовой полости прилегают здесь друг к другу. С носом гайморова полость сообщается через отверстие, которое находится выше дна пазухи, вследствие чего создаются неблагоприятные условия для оттока секрета из полости при воспалительном в ней процессе.
Дно гайморовой полости располагается иногда очень низко, вследствие чего корни первого и второго премоляра вдаются в полость и отграничены от нее очень тонкой стенкой. Это создает благоприятные условия для развития, гайморита зубного происхождения.
Тонкая стенка, отделяющая гайморову полость от глазницы, не оказывает почти никакого препятствия к переходу воспалительного процесса на содержимое глазницы. Этому благоприятствует еще и то, что нижняя глазничная вена образуется из сосудистой сети, в которую впадают и вены гайморовой полости. Клинически при переходе воспаления с гайморовой полости на глазницу отмечается отек нижнего века, хемоз конъюнктивы глазного яблока, выпячивание глазного яблока и смещение его кверху.
Нередко можно отметить ограничение подвижности глаза книзу. Все описанные симптомы указывают на наличие орбитального абсцесса, обусловленного гайморитом, иногда при этом образуется свищ у нижнего орбитального края.
При остром прорыве гноя из гайморовой полости в глазницу может развиться флегмона глазницы, хотя флегмона может быть и зубного происхождения, когда процесс переходит на глазницу, минуя гайморову полость. Рентгенологическое исследование в этих случаях облегчает решение вопроса о происхождении флегмоны глазницы.

Опухоли, прорастающие из гайморовой полости, вызывают экзофталм и смещение глазного яблока кверху. Однако при этом следует иметь в виду, что как экзофталм, так и смещение глазного яблока наблюдаются только тогда, когда опухоль проникает в глазницу через задний отдел нижней стенки. Если же опухоль разрушает переднюю стенку гайморовой полости и нижний орбитальный край, то отмечается только выпячивание щеки и иногда сильный отек нижнего века. При оттягивании нижнего века можно увидеть глазное яблоко, полностью сохранившее свое положение и функции или отдавленное кзади в полость глазницы.
Изменения со стороны зрительного нерва при заболеваниях гайморовой полости наблюдаются редко.
Эта полость отчетливее других выделяется на рентгенограмме. Наиболее целесообразно применять третью и четвертую проекцию по схеме В. Г. Гинзбурга. В этих проекциях она почти полностью освобождается от плотной тени пирамиды височной кости. Рекомендуют производить рентгенологическое исследование гайморовой полости в сидячем положении больного, особенно при остром воспалении, так как при этом лучше всего удается определить уровень жидкости в полости.
При воспалении гайморовой полости на рентгенограмме отмечается более или менее выраженное диффузное затемнение полости. При остром воспалении тень более нежная, контуры пазухи четко очерчены. Если при остром воспалении имеется только набухлость слизистой, то на рентгенограмме наблюдается пристеночное затемнение. По мнению В. Г. Гинзбурга, этот симптом сопровождающей тени чаще встречается при острой эмпиеме в стадии выздоровления, когда гнойная секреция прекращается. С. А. Спектор считает, что такое пристеночное затемнение гайморовой полости часто наблюдается при глаукоме.
При хроническом воспалении контуры пазухи стушевываются, затемнение бывает более интенсивным. Такую же интенсивную тень может дать и полипозное разращение слизистой, если заполнена вся полость. В гайморовой полости нередко наблюдается тень округлой формы, которая может быть обусловлена одиночным полипом или кистой. Кисты обычно располагаются на дне полости, они большей частью зубного происхождения. Увеличиваясь в размере, киста может заполнить значительную часть гайморовой полости, а иногда и всю полость целиком.
При вовлечении в процесс костной стенки и нарушении ее целости может образоваться свищ. Не всегда, однако, удается выявить на рентгенограмме костный дефект.
При наличии доброкачественной опухоли с экспансивным ростом на снимках отмечается затемнение, истончение и выпячивание стенок полости. Остеома в гайморовой полости встречается весьма редко. При злокачественной опухоли с инфильтрирующим ростом видны разрушения костных стенок и проникновение опухоли в смежную область.
Травматическое повреждение верхней челюсти, даже при отсутствии нарушения целости стенок гайморовой полости, вызывает часто ее диффузное затемнение, обусловленное кровоизлиянием (гемосинус). Заключение всегда необходимо делать осторожно, так так отек или кровоизлияние в мягкие ткани вокруг гайморовой полости могут симулировать затемнение самой полости. Такое затемнение может быть также обусловлено перенесенным уже раньше гайморитом.
Пансинусит. Заболевание придаточных полостей с обеих сторон называют пансинуситом, а заболевание придаточных полостей с одной стороны — гемипансипуситом. При этом находят более или менее интенсивное затемнение пораженных полосте. Если опухоль захватывает несколько придаточных полостей, то, наряду с интенсивным затемнением соответствующих полостей, на рентгенограмме иногда обнаруживаются довольно значительные деструктивные изменения в пограничных костных стенках глазницы. Нередко при этом глазные симптомы выступают на передний план, что заставляет больных обращаться сначала к глазному врачу.
Своевременное рентгенологическое исследование позволяет в таких случаях определить характер и протяженность процесса, что имеет большое значение для решения вопроса о возможности и целесообразности оперативного вмешательства.
– Также рекомендуем “Взаимосвязь глаз и мозга. Выявление внутричерепной опухоли по глазам”
Оглавление темы “Рентгенография придаточных пазух носа”:
- Взаимосвязь заболеваний придаточных полостей носа с болезнями слезных путей и глаза
- Техника рентгенографии околоносовых пазух
- Симптомы болезней придаточных полостей носа на рентгенограмме
- Оценка рентгенограммы лобных пазух носа: признаки воспаления
- Признаки опухоли лобной пазухи носа на рентгенограмме
- Глазные и рентгенологические признаки воспаления, опухоли решетчатой пазухи носа
- Признаки опухоли основной (клиновидной) пазухи носа на рентгенограмме
- Признаки воспаления гайморовых пазух носа на рентгенограмме. Пансинусит
- Взаимосвязь глаз и мозга. Выявление внутричерепной опухоли по глазам
- Техника и методика рентгенографии черепа
Источник
Дата публикации: 2016-06-27
Дата обновления: 2020-12-29
Болезнь характеризуется воспалением гайморовых пазух. Она сопровождается отёком, но без гнойных выделений из носа. Эту форму гайморита также называют отёчной или отёчно-катаральной. Когда воспаляется правая или левая верхнечелюстная пазуха, мы имеем дело с правосторонней или левосторонней формой болезни, если обе (что встречается значительно реже) — двусторонней. Катаральный гайморит может быть острым или хроническим При своевременной диагностике и правильном лечении, гайморит не переходит в хроническую форму, и выздоровление не заставляет себя долго ждать. В этой статье мы познакомим вас с проявлениями, причинами катарального гайморита и расскажем о том, как лечить отечную форму заболевания.
Причины возникновения катарального гайморита
Чаще болезнь протекает на фоне гриппа, ОРВИ, ОРЗ и других простудных, а также инфекционных заболеваний: кори, скарлатины и др. Но всё же основным провоцирующим фактором по прежнему остаётся острый ринит. Несложно определить сезонность недуга — начало осени-зимы, когда иммунитет, особенно у ребенка, резко ослабевает. Зачастую болезнь имеет аллергическую природу: аллергический насморк приводит к воспалительному процессу в гайморовых пазухах. Гайморит также развивается при травмах носа, аденоидах, искривлении носовой перегородки и новообразованиях в носовой полости (полипы, кисты), которые затрудняют нормальную циркуляцию воздуха. Во всех случаях возникает отек слизистой оболочки пазух. Слизистая утолщается, соответственно, слизистых масс вырабатывается больше. Когда выход этих масс становится затруднённым, происходит обострение заболевания.
Отечный гайморит
Симптомы отечного гайморита, как правило, возникают резко:
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
- больной ощущает недомогание, упадок сил, снижение работоспособности;
- повышается температура тела;
- появляется острая боль на уровне щек (в месте расположения гайморовых пазух);
- головная боль, которая становится более выраженной при наклоне или повороте головы;
- светлые выделения из носовых проходов (если они поменяли цвет на желто-зеленый, то к воспалению примкнула бактериальная инфекция, и болезнь перешла в гнойную форму);
- заложенность носа (обычно заложена сторона, где находится очаг воспаления; если заложены оба носовых прохода, значит, мы имеем дело с двусторонним гайморитом);
- отеки лица и век;
- слезоточивость;
- кашель, возникающий из-за постоянно стекающей по глотке слизи.
Лечение катарального гайморита должно осуществляться под контролем врача-оториноларинголога, чтобы не допустить перехода острой формы болезни в гнойную или хроническую. Как правило, терапия обходится без применения антибактериальных средств. При ярко выраженных признаках аллергии назначают прием антигистаминных препаратов. Очень эффективны различные виды промываний пазух и физиопроцедуры, которые проводятся в нашей клинике с использованием современного оборудования и медицинских инструментов. Редко, когда консервативный подход к лечению не приносит свои плоды. В самых крайних случаях, только когда катаральная форма гайморита перешла в гнойную, приходится обращаться к пункции (проколу). В ситуациях с выраженным искривлением перегородки носа, когда нос практически не дышит, либо в полости носа разрослись полипы, прокол может быть единственным способом облегчить состояние пациента и вылечить слизистую оболочку пазухи. И тем не менее, прокол будет предложен только в крайнем случае! Все манипуляции в «ЛОР-Клинике Доктора Зайцева» выполняются специалистами с многолетним опытом работы. Приходите на прием, и мы вам поможем!
Всегда Ваш, Доктор Зайцев.
Источник
Гайморит — неприятное воспалительное заболевание, развивающееся в верхнечелюстных пазухах. Часто такое осложнение дает недолеченный ринит, скопившаяся слизь не получает выхода, образуется гной.
Почему возникает отек
Воздействие инфекционных агентов или алергенов на слизистую оболочку, приводит к расширению сосудов, выходу жидкости из них в межклеточное пространство слизистой оболочки.
Первые признаки воспаления гайморовых пазух
Если не придавать значения обычной простуде и не лечить ринит (насморк), то в виде осложнения появится вирусный гайморит либо бактериальный в зависимости от того, чем вызвана болезнь.
Вам следует немедленно обратиться к доктору, если вы наблюдаете следующие симптомы:
- обильные носовые выделения желто-зеленого цвета;
- общая слабость, утомляемость;
- постоянно болит голова;
- высокая температура тела (выше 38ºС);
- заложенность носа, гнусавость;
- вам трудно дышать через нос;
- снижено или отсутствует обоняние.
Как снять отек слизистой гайморовой пазухи
Начав курс лечения основного заболевания, параллельно можно выполнять мероприятия по снятию отечности. Есть несколько вариантов, как снять отек при гайморите:
- сосудосуживающие препараты, имеют ограничения по частоте и длительности применения;
- кортикостероидные средства для носа;
- противовоспалительные лекарства.
Лечение отека слизистой при гнойном воспалении
Чтобы установить степень тяжести заболевания, необходима консультация врача-отоларинголога. После обследования он назначит вам нужные средства борьбы с инфекцией. Если воспалительный процесс только развивается, при надлежащем лечении таблетки и капли справятся с микробами. Но когда образовался гной, одними медикаментами не справиться, в таком случае делается промывание или прокол.
При грудном вскармливании гайморит чаще всего лечится двумя последними способами, так как антибиотики и другая фармацевтическая продукция попадает грудному ребенку через молоко, что может нанести вред малышу. Наиболее распространенный и щадящий способ — промывание в кабинете врача.
Дома можно приготовить отвар из противовоспалительных трав, сделать солевой раствор, воспользоваться готовым средством из аптеки с морской водой. Действенным является препарат для комплексной терапии Аквалор.
Опасность самолечения
Как и любое другое заболевание, лечить гайморит должен доктор. Многие любят греть больные места, но это допустимо только на ранней стадии, когда еще не образовался гной. Вы ничем не поможете организму, только спровоцируете усиленное размножение патогенов.
Заметив у себя насморк в теплое время года, не стоит недооценивать его. Может возникнуть необходимость лечения гайморита летом . Вирусы и бактерии прекрасно себя чувствуют в любой сезон.
Профилактика заболевания
Несколько рекомендаций, помогающих быть всегда здоровым:
- укреплять иммунную систему;
- часто проветривать помещения;
- одеваться в соответствии с сезоном;
- соблюдать гигиену, мыть руки, придя с улицы;
- промывать нос для профилактики.
Микробы, передающиеся воздушно-капельным способом, попадают в организм через нос при дыхании. Пока они не успели закрепиться и проникнуть глубже, надо механически удалить их с помощью изделия Аквалор.
Заключение
Отечность слизистой оболочки полости носа — это признак болезни, но лечить надо причину. Только комплексный подход поможет справиться с заболеванием навсегда. Интенсивность отеков показывает степень распространения инфекции. Гайморит может давать тяжелые осложнения на близлежащие органы: мозг, глаза, горло, корни зубов. Принимайте меры профилактики, отнеситесь к своему здоровью серьезно. Но если уж заболели, обращайтесь к профессионалам, не занимайтесь самолечением.
Источник
Дата публикации: 2018-03-07
Дата обновления: 2020-03-31
Очень часто к данному способу исследования пазухи носа прибегают при возникновении сомнения в постановке того или иного диагноза.
В нашей статье мы подробно расскажем о преимуществах рентгена, о том, в каких случаях назначается процедура, как проходит исследование и что именно можно понять по рентгеновскому снимку.
В каких случаях направляют на рентген?
Больного направляют делать рентген при наличии следующих симптомов и состояний:
- болевые ощущения в области лица;
- непроходящая заложенность носа;
- механические травмы и повреждения костей носа, лицевого и затылочного скелета;
- искривление перегородки носа;
- подозрение на наличие полипов, кист и иных новообразований;
- аденоидные вегетации у детей и подростков;
- инородные тела, попавшие в носовые ходы;
- постоянные головные боли неясной этиологии.
Чаще всего проводится рентген пазух носа при синусите. Синуситом называется воспаление, протекающее в околоносовых пазухах и сопровождающееся застоем слизистых масс и гноя. Оно может протекать как в одном, так и сразу в нескольких синусах.
Давайте разберёмся, что такое пазухи и как проявляется синусит.
Околоносовые синусы и их роль.
Синусы представляют собой полости, заполненные воздухом и соединённые с носом особыми отверстиями — соустьями.
Выделяют следующие разновидности пазух: верхнечелюстные (гайморовы), лобные, клиновидную и решетчатый лабиринт.
Все синусы играют большую роль в организме:
- они смягчают последствия травмы при ударе по лицу;
- благодаря этим полостям наш организм правильно реагирует на изменения давления в окружающей среде;
- синусы участвуют в формировании голоса;
- участвуют в терморегуляции воздуха во время дыхания, нагревают вдыхаемый воздух и увлажняют его;
- за счёт воздуха, наполняющего синусы, вес костей черепа уменьшается.
Как мы видим, синусы играют большую роль, поэтому к их состоянию нужно относиться особенно внимательно.
Разновидности и признаки синусита.
Исходя из локализации воспаления, выделяют следующие разновидности синусита: гайморит (воспаление верхнечелюстных пазух), фронтит (лобных), этмоидит (клеток решетчатого лабиринта), сфеноидит (клиновидной). Болезнь развивается на фоне других инфекционных заболеваний: ринита, скарлатины, кори и др.
К основным симптомам недуга относят:
- ощущение заложенности носа;
- густые выделения из носовых ходов, обычно зелёного или жёлтого оттенка;
- болевые ощущения в области щёк пол глазами, головные боли, боль между глазами;
- отёчность под глазами;
- отёк носа;
- кашель из-за постоянно стекающей слизи по носоглотке;
- нарушенное обоняние;
- повышение температуры тела;
- слабость, снижение работоспособности, высокая утомляемость.
Все эти признаки — веский повод, чтобы обратиться к оториноларингологу, провести диагностику и назначить эффективное лечение гайморита, фронтита или любой другой формы синусита.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Подготовка к рентгенологическому исследованию.
К преимуществам данного вида исследования следует отнести его доступность, быстроту проведения, скорость обработки результата, простоту и безболезненность. Данный способ диагностики также отличается доступной ценой.
Какой-то особой подготовки к проведению исследования не требуется. Процедура выполняется в любой день, вне зависимости от времени приёма пищи. Даже если пациент не очень хорошо себя чувствует, подобную диагностику легко провести,не дожидаясь улучшения его состояния.
Перед проведением исследования нужно снять с себя украшения и металлические предметы, в том числе очки и зубные протезы. Так как все эти предметы могут повлиять на точность исследования и помешают лор-врачу поставить верный диагноз.
Во время рентгена нужно обязательно зафиксировать голову в одном положении и не двигать ей, в противном случае, рентгенограмма получится смазанной, и придётся повторно проводить исследование.
Проведение исследования.
Исследование рекомендуется проводить, находясь в вертикальном положении. Поскольку в положении лёжа могут возникнуть сложности при распознавании жидкости в пазухах. Во время процедуры нужно держать рот открытым. На тело пациента надевается специальный защитный свинцовый фартук.
Рентгенограмму делают в нескольких проекциях:
- передняя — позволяет рассмотреть сверху лобную пазуху и решетчатый лабиринт. В этой проекции голову необходимо наклонить чуть вперёд, прислонившись к экрану носом и лбом, по-другому её называют носо-подбородочная проекция;
- боковая — позволяет рассмотреть гайморовы, лобные и клиновидные пазухи, а так же аденоиды (больной открывает рот и прижимается к экрану сначала правым, потом левым боком);
- подбородочно-черепная — помогает рассмотреть клиновидную и лобную пазухи;
- проекция Уотерса — помогает рассмотреть гайморовы синусы, глазницу и решетчатый либиринт (больной запрокидывает голову и прислоняется к экрану подбородком).
По полученным снимкам лор-врач может легко определить наличие острого воспаления, наличие хронического воспаления, инородные тела в носовой полости, наличие новообразований.
В целом, данное исследование не представляется опасным для здоровья человека, не смотря на лучевую нагрузку. Врачи рекомендуют проводить его не чаще двух — трёх раз в год. Но если того требует состояние пациента, выполняется столько раз, сколько нужно.
Противопоказанием к проведению процедуры является беременность и детский возраст до года. В этих случаях в качестве альтернативных методов используют МРТ или УЗИ.
Рентген можно проводить на любой стадии заболевания. Но, разумеется, не стоит затягивать с визитом к врачу.
При появлении первых признаков синусита, пожалуйста, запсиывайтесь на приём и приходите!
Будем рады вам помочь!
Источник
