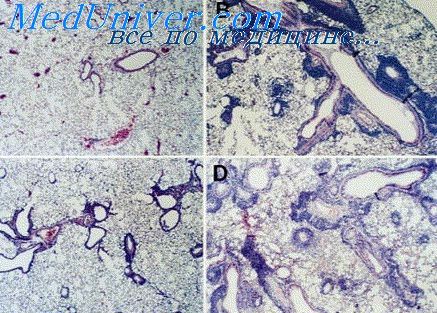
Отек легких при воспалении

Воспалительный отек легких. Механизмы отека легких при воспаленииВоспалительный отек образуется при комбинации нарушений кровообращения, нервных влияний и повреждения капилляров наряду с химическими или осмотическими нарушениями. Под влиянием инфекционного материала и его продуктов обмена или других, вызывающих воспаление, факторов, влияющих на развитие воспаления, сначала временно уменьшаются просвет капилляров и капиллярное русло. Если воспалительный фактор количественно или качественно достаточно интенсивен, то через некоторое время развивается volumen pulmonum auctum одновременно с начальным увеличением капиллярного русла. При дальнейшем процессе происходит расширение артериол и потом венул. Вследствие расширения артериол еще более ускоряется кровоток через пораженную область. При некоторых воспалениях, например при трахеите, или же при гриппозных и других пневмониях эта активная гиперемия настолько выразительна, что имеет патогномоничное значение. Дальнейшая степень — расширение капилляров в результате их расслабления, что влечет за собой замедление кровотока. При нормальном или ускоренном кровотоке красные кровяные тельца плывут по середине струи, между ними или на краю струи плывут белые кровяные тельца, а на краю — преимущественно чистая плазма. Благодаря уменьшению скорости тока крови белые кровяные тельца располагаются в периферической области капилляров и плывут медленнее; местами и время от времени они останавливаются, как будто прилипают к стенке капилляров (Cohnheim 1867, 1873).
В области замедленного кровотока происходит повреждение капиллярного эндотелия и гипоксия. Стенки капилляров становятся утолщенными и как бы взрыхленными. Проницаемость капиллярных стенок повышается из-за нарушения ферментативной системы пограничных мембран, нарушения химических медиаторов физиологической проницаемости капилляров. Стенки начинают пропускать белки кровяной плазмы. Происходит „альбуминурия в ткани” (Eppinger 1934, 1935, 1949) благодаря отделению воды и остальных составных частей плазмы. В основном Virchow (1854) и Schade (1920—1935) считали, однако, что гипертоническая гуморальная среда воспалительного очага высасывает жидкость из капилляров при помощи осмотической всасывающей силы такого напряжения, которое при физиологических условиях никогда не встречается. Продукты распада, образующиеся при воспалении и других повреждениях, являются дальнейшими раздражающими факторами, побуждающими к упомянутым процессам (Ebbecke 1917, 1923, Rossle I923, Lewis 1927, Menkin 1940, 1950, Robb-Smith 1957). Экссудация поддерживается также повышением гидростатического давления в области воспалительного стаза. При дальнейшем нарушении, разрыхлении выстилки капилляров в паракапиллярные пространства могут попасть и красные кровяные тельца. Для поддержки защитных элементов и функций, постепенно и как реакция, возникающая при повреждении клеток, происходит усиление дыхания в остальных областях легких (Marchand 1882-1924, Cajal 1890, Unna 1891, Bruce 1910, Rossle 1923, Aschoff 1936, Moon 1940, Bredt 1941, Fossel 1941, Holle 1943, Wright 1953.). – Также рекомендуем “Легочное лимфообращение. Система лимфатических сосудов легких” Оглавление темы “Легочная гипертензия. Отек легких”: |
Источник
Образование жидкости в легких является патологическим состоянием, вызванным массивным выходом транссудата (невоспалительной природы) в интерстиций легких из капилляров, а затем и в альвеолы. Скопление жидкости в легких приводит к снижению функций альвеол, нарушениям газообмена, а следовательно, и к гипоксии. В крови наблюдается изменение газового состава с повышенной концентрацией углекислого газа. На фоне гипоксии развивается угнетение функций центральной нервной системы. Когда норма жидкости в плевральной полости превышена, возникает отек легкого.
Жидкость в легких – диагноз довольно опасный и требует оказания своевременной медицинской помощи. Юсуповская больница принимает пациентов круглосуточно, семь дней в неделю. Опытные доктора в кратчайшие сроки снимут отек легкого, определят адекватный курс терапии для устранения причин такой патологии.
Накопление жидкости в легких: причины
Почему жидкость в легких накапливается, приводя к отеку легкого? В данном вопросе выделяют две основные группы причин:
- причины, вызывающие гидростатический отек легких (закупорка легочных сосудов; пороки сердца; попадание воздуха в плевральную полость, острая дыхательная недостаточность, например, при попадании инородных предметов в дыхательные пути);
- причины мембранного отека легкого (пневмонии, сепсис, вдыхание некоторых газов, аспирация и прочее).
У пациента может наблюдаться скопление жидкости в легких при раке, приводящее к отеку легкого. Также при злокачественной опухоли может скапливаться осумкованная жидкость в плевральной полости, что приводит к развитию плеврита.
Жидкость в легких при онкологии – это последствие развития злокачественных опухолей легких, груди, желудка, кишечника, поджелудочной железы, органов половой системы. При запущенных стадиях рака у больных может развиваться отек ног при отказе легких.
Современные достижения медицины, а также высокий профессионализм врачей Юсуповской больницы позволяют выигрывать борьбу с раком и возвращать пациентов к нормальной полноценной жизни. Для каждого пациента курс терапии доктора определяют в индивидуальном порядке.
Отек легких: симптомы, признаки
Диагностировать отек легких не так сложно, если знать клиническую картину этого патологического состояния. Скопление жидкости в легких имеет следующие характерные симптомы и признаки:
- болевые ощущения в области грудной клетки, чувство сдавленности – это первые признаки острого отека легких;
- затрудненное дыхание и одышка. При этом больному тяжело не только вдыхать воздух, но и выдыхать;
- синюшность кожных покровов;
- учащенное сердцебиение и холодный липкий пот;
- сухой кашель, переходящий во влажный с мокротой розового цвета;
- частое, громкое и прерывистое дыхание;
- при развитии отека легкого наблюдается снижение артериального давления, пульс при этом слабо прощупывается.
При появлении одного или нескольких вышеперечисленных признаков необходимо обращаться за консультацией к врачу. Опытная команда докторов Юсуповской больницы в кратчайшие сроки проведет обследование и назначит эффективное лечение. В отсутствие своевременной врачебной помощи отек легкого может привести к летальному исходу. Прогнозы зависят от стадии отека легких и особенностей течения основного заболевания.
Чем опасна жидкость в легких
Накопление жидкости в легких приводит к нарушениям нормальной работы клеток и сосудов. В данном случае имеет место интерстициальная форма патологии. При этом абсолютно неважно, от чего возникает отек легких. На второй стадии жидкость проникает в полость альвеол, нарушая тем самым газообменную функцию. Это альвеолярный отек легких. Затем все альвеолы заполняются жидкостью и выключаются из процесса газообмена. Человек погибает от недостатка кислорода.
На вопрос, как долго проявляется отек легких, четкого ответа дать нельзя. Все зависит от причин, спровоцировавших накопление жидкости, а также стадии развития патологии.
Первая доврачебная помощь при отеке легких
Если человек находится в сознании, прежде всего его нужно переместить в сидячее или вертикальное положение. Затем необходимо расстегнуть стесняющую одежду и обеспечить приток свежего воздуха, после чего дать больному таблетку фуросемида и нитроглицерина.
Лечение отека легких
Первоочередными при отеке легких служат следующие мероприятия:
- обеспечение проходимости дыхательных путей;
- ингаляция 100%-м кислородом через 96%-й раствор спирта для пеногашения;
- внутривенное введение морфина.
Далее проводят медикаментозное лечение. Важно понимать, что отек легких не является самостоятельным заболеванием. Что означает появление жидкости в легких, может определить только врач. Отек легких может развиваться вследствие большого числа патологий. Поэтому тактика лечения напрямую связана со спецификой основного заболевания.
Пройти диагностику, эффективный курс лечения можно в Юсуповской больнице. В клинике терапии доктора быстро определят истинную причину развития отека легких и подберут программу лечения для каждого пациента в индивидуальном порядке. Записаться на прием к врачу можно по телефону Юсуповской больницы.
Источник
Отек легких – это патологическое, очень серьезное состояние, которое характеризуется выходом транссудата в легочную ткань. В результате нарушается газообмен, что приводит к серьезнейшим последствиям вплоть до летального исхода.
Неотложная помощь при отеке легких – единственное, что может повысить риски пациента на выживание и восстановление здоровья. Человеку в такой ситуации требуется немедленное участие врачей.
Сам по себе отек легких чаще всего является уже осложнением, которое сопутствует серьезным проблемам органов и систем организма, например, сердечно-сосудистой системы, ЖКТ и т.д.
Причины
На самом деле причин отека легких очень много – для разных заболеваний они свои. Назовем для примера несколько общих предпосылок:
- кардиосклероз после инфаркта, острый инфаркт миокарда;
- гипертония, аритмия;
- сердечная недостаточность;
- врожденные либо приобретенные пороки сердца;
- хронический бронхит, крупозная пневмония, бронхиальная астма;
- осложнения на фоне ОРВИ, кори, гриппа, скарлатины, коклюша и других болезней;
- недоношенность у новорожденных детей;
- серьезные проблемы с почками;
- черепно-мозговые травмы, операции на мозге и т.д.;
- вдыхание токсических веществ.
Эти и многие другие причины не являются непосредственными факторами, способствующими развитию отека легких. Но на фоне подобных состояний он может развиваться, что обязательно учитывается при госпитализации со всем вышеперечисленным.
Разновидности
Есть разные варианты отека легких:
- молниеносный. Он развивается крайне быстро, за несколько минут – исход в данном случае только летальный;
- острый. Симптомы нарастают в течение четырех часов, риск летального исхода очень высокий. Такой отек часто встречается при инфаркте, удушье, черепно-мозговых травмах;
- подострый. Развитие симптомов чередуется то активной, то более спокойной стадиями. Встречается при печеночной недостаточности;
- затяжной. Может развиваться в течение двенадцати часов, даже нескольких суток, и не иметь яркого проявления. Проявляет себя при сердечной недостаточности, а также хронических болезней легких.
Очевидно, что для каждого варианта требуются свои действия. Если пациента еще можно спасти, скорость реагирования тут будет ключевым фактором.
Симптомы
Описывать симптомы отека легких можно только общими моментами, поскольку отдельные виды патологии протекают со смазанными характеристиками. К признакам относятся такие моменты:
- сильная слабость;
- поверхностное, очень частое дыхание;
- сухой кашель;
- сухие свистящие хрипы;
- выраженная одышка;
- одутловатость лица и шеи;
- клокочущее дыхание и влажные хрипы;
- пена изо рта с розовым оттенком;
- заторможенность, спутанность сознания;
- поверхностное дыхание;
- нитевидный пульс.
Некоторые признаки отека легких противоречат друг другу по той причине, что начинаться все может с одного состояния, а заканчиваться другим. Например, в течение нескольких минут или часов наблюдается учащенное дыхание, а затем оно ослабевает. При быстрых и наиболее опасных формах отека смерть пациента наступает от удушья (асфиксии).
Диагностика
Если симптомы отека легких не выражены, параллельно с неотложной помощью требуются дополнительные исследования:
- биохимический скрининг. Это исследование показателей крови;
- изучение газов крови;
- ЭКГ, УЗИ сердца;
- рентгенография области грудной клетки;
- катетеризация легочной артерии.
Во многих случаях диагностика отека легких возможна сразу же – только по тем признакам, которые проявляются у больного визуально и без дополнительного обследования.
Лечение
Единой программы для лечения отека легких нет и не может быть. Экстренная помощь больному включает мероприятия по уменьшению венозного возврата к сердцу, подаче увлажненного кислорода. Нередко больного переводят на ИВЛ, может выполняться трахеостомия.
Также дополнительно вводятся разные препараты: анальгетики, диуретики, средства, снижающие давление в малом круге кровообращения, препараты для сердца, антибактериальные средства и многое другое. Далее лечение отека легких, если приступ снят, сводится к тому, чтобы лечить основное заболевание, вызвавшее эту патологию.
Прогнозы при отеке очень серьезные. В зависимости от причин отека легких, смертность может составлять от 20 до 90%. Чем раньше будет выявлена проблема, тем выше шансы на выздоровление. Но во многих случаях пациента может спасти только своевременное лечение тех заболеваний, которые способствуют возникновению патологии – такая профилактика отека легких, например, единственная возможность снизить риски молниеносной формы болезни, которая сама по себе уже смертельная и не поддается лечению.
Вопросы-ответы
Из-за чего происходит отек легких?
Факторов, которые способствуют развитию этой патологии, десятки. Они связаны с другими заболеваниями разных систем организма. Клинические рекомендации при отеке легких во многом обуславливаются ситуацией.
Может ли отек легких привести к смерти?
Да, риск летального исхода в случае такой патологии очень высок, а для молниеносной формы он является единственным возможным исходом событий. Это крайне опасное состояние, требующее немедленной профессиональной помощи.
Как лечить отек легких?
Это делают исключительно в медицинских учреждениях, чаще всего в реанимации. Все, что нужно знать про симптомы и лечение отека легких у взрослых либо детей, знают только врачи – патологию невозможно устранить без специальных знаний и навыков.
В чем особенности отека легких у детей?
В отличие от взрослых, у детей эта патология возникает намного реже по причине других болезней. Обычно в основе лежит аллергия или контакт с токсинами. Либо же причиной могут стать врожденные аномалии разных систем организма.
Не нашли ответа на свой вопрос?
Наши специалисты готовы проконсультировать вас по телефону:
Источник
Коронавирусная инфекция стала самой обсуждаемой темой
последнего времени. Это респираторное заболевание, а особенно его угрожающие
последствия, стали основной страшилкой современности, хотя в 80% случаев оно
протекает легко и относительно без последствий. Только у 20% заболевших
«корона» протекает в тяжелой форме. Как известно, вызывающий ее вирус может
провоцировать возникновение пневмонии, т. е. воспаления легких, в 2—5% случаев
приводящей к тяжелым осложнениям, уносящим жизни.
Особенности пневмонии при коронавирусе
Для коронавирусной инфекции типично развитие вирусной
атипичной пневмонии, которая может развиваться как практически сразу же после
заражения, так и уже после возникновения основных симптомов заболевания. При
ней в легких и бронхах, а точнее в их мельчайших составляющих, альвеолах и
бронхиолах, возникает острый воспалительный процесс, но часто это
сопровождается смазанной клинической картиной, что и отличает атипичную
пневмонию.
Развитие пневмонии опасно не только при коронавирусе, но и в целом. Ведь, несмотря на весь прогресс медицины, она остается опасным заболеванием, входящим в первую десятку болезней, приводящих к смерти больных даже в самых развитых странах.

Пневмония после коронавируса может быть первичной и
вторичной. В первом случае она вызывается самим вирусом SARS-CoV-2 и, как правило, протекает атипично. Во втором случае она
носит вирусно-бактериальную природу и может сочетаться с первичным воспалением
легких или же выступать его поздним осложнением, то есть такая пневмония
развивается уже после перенесения коронавирусной инфекции. Замечено, что
бактериальная флора чаще всего присоединяется к вирусу на 4—7 день и может
выступить главной причиной воспаления легких.
Вызывать пневмонию после коронавируса могут и другие виды вирусов, в том числе гриппа, парагриппа, кори, аденовирус и пр., если после выздоровления от «короны» человек столкнулся с этими инфекциями.
При попадании вируса из носовой или ротовой полости в бронхи
возникает отек слизистых оболочек, изменяется рН, что нарушает движение
ресничек, ответственных за естественное очищение нижних дыхательных путей. Постепенно
бронхи отекают все больше, а их просветы перекрываются слизью, что серьезно
затрудняет прохождение воздуха. В результате сильно страдает газообмен легких, в
кровь поступает меньше кислорода, что приводит к возникновению гипоксии. Это
отрицательно сказывается на работе всего организма, в том числе головного
мозга, а не только легких. Кроме того, при поражении легких SARS-CoV-2 наблюдается нарушение синтеза сурфактанта – особого вещества,
призванного обеспечивать правильную работу альвеол и защищает их от образования
рубцовой ткани, т. е. развития фиброза. В результате развивается вирусная пневмония.
Вирусные частицы проникают в клетки альвеол, там
размножаются и впоследствии высвобождаются в легкие, а клетка погибает. Таким
образом, одновременно поражается большое количество альвеол, нарушается их целостность
и повышается проницаемость стенок. Это приводит к тому, что в них нарушаются
обменные процессы, жидкость проникает в межклеточное пространство, что приводит
к нарушению водно-солевого обмена. Поскольку в пораженных альвеолах скапливаются
разрушенные элементы клеток, лейкоциты, эритроциты, это приводит к отеку
легких. При разрушении поврежденных клеток стенки альвеол спадаются, что провоцирует
развитие нарушений дыхания, тяжесть которых зависит от объема поражения легких.
Как правило, начало развития коронавирусной инфекции
плавное. Изначально поднимается температура до субфебрильных значений, т. е. до
37,5°С,
и возникает слабость. Это может сопровождаться незначительным першением в
горле, покраснением, слезоточивостью глаз. Обусловленная вирусом SARS-CoV-2 пневмония обычно развивается на
8—9 день от начала заболевания. Во многих случаях это протекает бессимптомно, в
чем и заключается основное коварство воспаления легких такого типа. Иногда
пневмония возникает уже на 5—6 день от начала заболевания. У ряда больных это
сопровождается нарушениями работы ЖКТ, в том числе тошнотой, диареей, реже
рвотой, а иногда и появлением сыпи на коже. По собранным данным, подобное
протекание заболевания характерно для перенесения «короны» в менее тяжелой
форме.
На более поздних этапах развития пневмонии возникает
надсадный сухой кашель, боль в груди и одышка. Появление подобных признаков
является поводом для немедленного обращения за медицинской помощью, поскольку
характерное для коронавируса воспаление легких может приводить к тяжелым
последствиям, в том числе необратимому фиброзу, что существенно снизит качество
жизни, станет причиной инвалидности или даже смерти больного.

При прогрессировании воспалительного процесса в легких
наблюдается возникновение острого дистресс-синдрома, что сопровождается:
- повышением температуры тела до высоких значений,
вплоть до 39°С; - снижением артериального давления;
- учащением сердцебиения (тахикардией);
- прогрессированием дыхательной недостаточности, в
том числе усилением одышки, цианозом (посинением) носогубного треугольника,
задействованием в дыхании вспомогательной мускулатуры (мышц живота, шеи) и т.
д.
При тяжелой одышке больные стараются принять вынужденное положение тела: сидя, уперев руки перед собой в стул, кровать или колени.
Если в это время сделать КТ легких, на полученных снимках
будут видны обусловленные вирусным поражением двусторонние изменения в легких в
виде затемнений округлой формы, склонных сливаться между собой и формировать
так называемый рентгенологический признак «эффект матового стекла». После
разрешения воспалительного процесса, отмершие участки легких заменяются
фиброзными рубцами. Рентген не дает такой исчерпывающей информации, как КТ, и в
легких ситуациях при незначительном объеме поражений легких может вовсе
оказаться бесполезным, так как изменения не будут видны.

Также обусловленная коронавирусом пневмония сопровождается
поражением стенок сосудов легких с нарушением свертываемости крови. Это
приводит к образованию тромбов и резкому увеличению риска развития
тромбоэмболии.
Но если заболевание осложняется присоединением бактериальной
флоры, т. е. развитием вторичной вирусно-бактериальной пневмонии, клиническая
картина становится значительно ярче уже с первых дней. В таких ситуациях
больным будет досаждать сначала приступообразный сухой кашель, постепенно
сменяющийся влажным с отхождением густой, слизисто-гнойной мокроты.
Выраженная лихорадка – типичный признак бактериальных
инфекций. При этом она может сохраняться достаточно долго и плохо поддаваться
купированию жаропонижающими средствами. Нередко наблюдаются боли в груди разной
интенсивности, усиливающиеся при кашле, чихании, движениях.
В целом вирусная пневмония при адекватном лечении длится от 2-х недель до 4—6 недель.
Пневмония особенно опасна для пожилых людей старше 65—70
лет, а также лиц, имеющих сопутствующие заболевания, в частности:
- патологии сердечно-сосудистой системы, поскольку
их наличие повышает риск тяжелого течения заболевания и летального исхода; - сахарный диабет, как хроническое эндокринное
заболевание, сопровождающееся поражением мелких кровеносных сосудов, в том
числе легких, высокими концентрациями сахара в крови; - бронхиальную астму, хроническую обструктивную
болезнь легких, так как уже присутствует постоянный воспалительный процесс в
легких; - ВИЧ, онкозаболевания, в том числе пациентов, проходящих
лучевую терапию или химиотерапию, поскольку это снижает сопротивляемость
организма инфекциям и повышает риск протекания пневмонии в тяжелой форме.
Диагностика
Диагностика пневмонии после коронавируса в целом
осуществляется так же, как и в других случаях, т. е. включает сбор анамнеза, в
рамках чего врач выясняет, когда появились первые признаки заболевания, как оно
протекало, когда наступило ухудшение и т. д. Обязательно проводится
аускультация легких, во время которой можно услышать характерные хрипы,
заметить учащение сердцебиения и дыхания. Также обязательно измеряют сатурацию,
т. е. определяют уровень насыщения крови кислородом. Эта неинвазивная процедура
занимает меньше минуты и осуществляется с помощью пульсоксиметра, надеваемого
на палец больного.

Непременно проводится ПЦР тест на SARS-CoV-2, а также рентгенография органов грудной клетки или
компьютерная томография. В рамках диагностики пневмонии также обязательно выполняется:
- ОАК – показывает СОЭ, рост концентрации
лейкоцитов и лимфоцитов, лейкоцитарную формулу, а также ряд других параметров,
что позволяет установить наличие бактериальной инфекции, хотя не дает данных о
ее природе; - ОАМ – помогает установить характер
воспалительных изменений; - биохимический анализ крови – дает возможность обнаружить
наличие метаболических нарушений; - посев мокроты – позволяет уточнить диагноз и
точно определить возбудителя пневмонии или исключить присоединение
бактериальной или грибковой микрофлоры; - анализ крови на присутствие lg M и lg G на микоплазмы и хламидии;
- анализ крови на lg M и lg G COVID-19.
Все эти анализы крайне важны, поскольку позволяют установить
причину развития воспаления легких, его возбудителя и чувствительность к
различным лекарственным средствам. Это позволяет разработать наиболее
эффективную тактику лечения пневмонии.
Лечение пневмонии после COVID-19
Воспаление легких легкой степени тяжести может лечиться дома
под строгим контролем терапевта или педиатра. При этом важно обеспечить
максимальную изоляцию больного от остальных членов семьи. Если это возможно, и больной
способен сам себя обслуживать, стоит на время переехать в другое жилье для
полной самоизоляции. При отсутствии такой возможности больному следует
постараться выделить отдельное помещение, посуду, полотенце и т. д. Также
обязательно нужно регулярно проветривать комнату и проводить влажную уборку во
избежание заражения других членов семьи.

Больному, проходящему лечение пневмонии при коронавирусе в
домашних условиях, необходимо обеспечить обильное питье, причем желательно
отдавать предпочтение теплым напиткам, например, компоту, воде, морсу. Но от
кофеинсодержащих напитков, в частности кофе, чая, энергетиков, лучше
отказаться, так как они оказывают стимулирующее действие на нервную систему,
повышая активность и «отвлекая» организм от борьбы с инфекцией.
Обязательной госпитализации подлежат:
- больные в тяжелом состоянии с признаками острого
дистресс-синдрома; - дети младше 2-х лет;
- пожилые люди старше 65 лет;
- беременные женщины;
- больные, имеющие так же сахарный диабет,
бронхиальную астму, ХОБЛ, ИБС и другие тяжелые сопутствующие заболевания; - онкобольные, в особенности проходящие курс химиотерапии
или лучевой терапии.
При диагностировании изолированной вирусной пневмонии, т. е.
при получении отрицательных результатов анализов на бактериальную микрофлору,
пациентам назначаются препараты 4-х групп:
- противовирусные средства;
- интерфероны;
- дезинтоксикационные препараты;
- средства симптоматической терапии;
- витамины.
Таким образом, специфического лечения вирусной пневмонии не существует, а все мероприятия направлены на поддержание организма, пока иммунная система ведет борьбу с вирусом и вызванными им изменениями в легких.
При присоединении вторичной бактериальной инфекции
обязательно назначаются антибиотики. Но при пневмонии после коронавируса их
нередко назначают даже при отсутствии подтверждений наличия бактериальной
микрофлоры с целью снижения риска осложнения течения и без того опасного
воспаления легких. Поэтому антибиотики часто назначаются всем больным с
подтвержденным диагнозом COVID-19
и при пневмонии после него.
В особенно тяжелых случаях в состав медикаментозной терапии включают кортикостероиды, обладающие выраженными противовоспалительными свойствами и помогающие защитить стенки сосудов альвеол от повреждения. Их вводят внутривенно короткими курсами.

При развитии дыхательной недостаточности и низком уровне
сатурации пациентов лечат в отделении интенсивной терапии с применением
экстракорпоральной мембранной оксигенации, т. е. искусственного введения в легкие
кислорода за счет использования зондов и других средств. В особенно сложных
случаях больных вводят в искусственную кому и подключают к аппарату
искусственной вентиляции легких до стабилизации состояния больного и устранения
риска летального исхода.
Противовирусные препараты
Пневмония, обусловленная SARS-CoV-2
– новое явление для современной медицины, которое стало вызовом для нее и
поставило задачу подобрать и синтезировать новые эффективные по отношению
именно к этому штамму вируса препараты. Так, сегодня для лечения воспаления
легких в таких ситуациях применяются лекарственные средства на основе
ингибиторов протеаз, в которых действующим веществом выступает лопинавир,
ритонавир, авифавир.
Также достаточно хорошо себя зарекомендовали в борьбе с SARS-CoV-2 противомалярийные препараты, в
частности хлорохин и дезоксихлорохин. Но они отрицательно сказываются на работе
сердечно-сосудистой системы, поэтому решение об их применении, особенно у
пациентов с заболеваниями сердца и сосудов, принимается строго индивидуально
после тщательного взвешивания рисков и ожидаемой пользы.

В последние годы на фармацевтическом рынке появилась масса противовирусных средств общего назначения: Арбидол, Амиксин, Оциллококцинум и пр. Еще до появления COVID-19 они часто назначались педиатрами и терапевтами при ОРВИ, гриппе и других вирусных инфекциях. Их эффективность была подтверждена в ходе проведения клинических исследований и доказано, что препараты такого рода способствуют повышению естественных защитных сил организма, а также останавливают или как минимум замедляют размножение вируса. Поэтому их также нередко рекомендуют принимать при пневмонии при коронавирусной инфекции или возникшей уже после ее перенесения.
Интерфероны
Интерфероны – естественные биологически активные вещества,
вырабатывающиеся в организме человека в ответ на вирусную инвазию. Сегодня их чаще
всего получают генно-инженерными методами. Препараты на основе интерферонов
нередко назначают с самых первых дней перенесения вирусных инфекций, в том
числе спровоцировавших развитие воспаления легких, так как они обладают
противовоспалительными и иммуномодулирующими свойствами. Но пока что нет
убедительной доказательной базы их эффективности.

Дезинтоксикационная терапия
Поскольку при пневмонии организм испытывает интоксикацию,
особенно при тяжелом ее течении, пациентам нередко назначают средства,
очищающие его от вредных веществ. В подавляющем большинстве случаев
дезинтоксикационная терапия проводится в стационаре, так как предполагает внутривенные
инфузии глюкозы, физиологического раствора, полиглюкина, а также введение
гепарина для снижения риска развития сосудистых нарушений.
Средства симптоматической терапии
Обязательно при пневмонии после коронавируса назначаются
препараты, улучшающие самочувствие больного. Это:
- муколитики – группа лекарственных средств,
которые способствуют уменьшению вязкости мокроты, что приводит к облегчению ее
выведения из легких и бронхов без увеличения секрета в объеме; - отхаркивающие – препараты, которые оказывают раздражающее
действие на рецепторы бронхов, провоцируя кашлевой рефлекс, что способствует
очищению дыхательных путей от мокроты; - жаропонижающие – лекарственные средства, призванные
снизить температуру тела; - бронхолитики – группа препаратов, обеспечивающих
расширение бронхов и уменьшение бронхоспазма, что способствует устранению
одышки и облегчению дыхания; - ингаляционные кортикостероиды – лекарственные средства,
призванные быстро купировать воспалительный процесс в бронхах и легких.

Витамины
При вирусной, как и вирусно-бактериальной пневмонии после
коронавируса лечение включает использование витаминов. В первую очередь показан
прием витамина D, С, А,
а также группы В. Они способствуют ускорению восстановления поврежденных
слизистых оболочек легких, синтезу гемоглобина, улучшения кровообращения, укреплению
стенок сосудов, нормализации течения обменных процессов.
Антибиотики
При диагностировании вторичной вирусно-бактериальной
пневмонии а?