Отек легких при отравлении пульмонотоксикантами
Токсический отек легких – это острое ингаляционное поражение легких, обусловленное вдыханием химических веществ, обладающих пульмонотоксичностью. Клиническая картина разворачивается постадийно; возникает удушье, кашель, пенистая мокрота, боль в груди, одышка, резкая слабость, коллапс. Может наступить остановка дыхания и сердечной деятельности. При благоприятном сценарии токсический отек легких претерпевает обратное развитие. Диагноз подтверждается данными анамнеза, рентгенографии легких, исследования крови. Первая помощь состоит в прекращении контакта с пульмонотоксикантом, проведении кислородотерапии, введении стероидных противовоспалительных, мочегонных, онкотически активных средств, кардиотоников.
Общие сведения
Токсический отек легких – тяжелое состояние, вызванное ингаляционными пульмонотропными ядами, вдыхание которых вызывает структурно-функциональные нарушения со стороны органов дыхания. Возможны случаи как единичных, так и массовых поражений. Отек легких является самой тяжелой формой токсического поражения дыхательных путей: при интоксикации легкой степени развивается острый ларинготрахеит, средней степени – бронхит и трахеобронхит, тяжелой степени – токсическая пневмония и отек легких. Токсический отек легких сопровождается высоким процентом летальности от острой сердечно-сосудистой недостаточности и сопутствующих осложнений. Изучение проблемы токсического отека легких требует координации усилий со стороны клинической пульмонологии, токсикологии, реаниматологии и других специальностей.
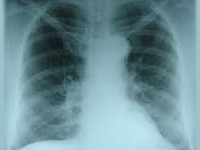
Токсический отек легких
Причины
Развитию токсического отека легких предшествует вдыхание пульмонотоксикантов – газов и паров раздражающего (аммиака, фтористого водорода, концентрированных кислот) или удушающего действия (фосгена, дифосгена, хлора, оксидов азота, дыма от горения). В мирное время такие отравления чаще всего происходят по причине несоблюдения техники безопасности при работе с данными веществами, нарушения технологии производственных процессов, а также при техногенных авариях и катастрофах на промышленных объектах. Возможно поражение боевыми отравляющими веществами в условиях военных действий.
Патогенез
Непосредственный механизм токсического отека легких обусловлен повреждением альвеолярно-капиллярного барьера веществами-токсикантами. Вслед за первичными биохимическими изменениями в легких происходит гибель эндотелиоцитов, альвеоцитов, бронхиального эпителия и др. Повышению проницаемости капиллярных мембран способствует освобождение и образование в тканях гистамина, норадреналина, ацетилхолина, серотонина, ангиотензина I и др., нервно-рефлекторные нарушения. Альвеолы заполняются отечной жидкостью, что вызывает нарушение газообмена в легких, способствует нарастанию гипоксемии и гиперкапнии. Характерно изменение реологических свойств крови (сгущение и увеличение вязкости крови), накопление кислых продуктов метаболизма в тканях, сдвиг рН в кислую сторону. Токсическому отеку легких сопутствуют системные нарушения функции почек, печени, ЦНС.
Симптомы
Клинически токсический отек легких может протекать в трех формах – развитой (завершенной), абортивной и «немой». Развитая форма включает в себя последовательную смену 5 периодов: рефлекторных реакций, скрытого, нарастания отека, завершения отека и обратного развития. При абортивной форме токсического отека легких отмечается 4 периода: начальных явлений, скрытого течения, нарастания отека, обратного развития отека. «Немой» отек обнаруживается только на основании рентгенологического исследования легких, клинические проявления при этом практически отсутствуют.
В течение ближайших минут и часов после ингаляции поражающих веществ возникают явления раздражения слизистых оболочек: першение в горле, кашель, слизистые выделения из носа, резь в глазах, слезотечение. В рефлекторную стадию токсического отека легких появляются и нарастают ощущения стеснения и боли в груди, затруднение дыхания, головокружение, слабость. При некоторых отравлениях (азотной кислотой, окисью азота) могут отмечаться диспепсические расстройства. Данные нарушения не оказывают значительного влияния на самочувствие пострадавшего и вскоре стихают. Это знаменует переход начального периода токсического отека легких в скрытый.
Вторая стадия характеризуется как период мнимого благополучия и продолжается от 2-х часов до одних суток. Субъективные ощущения минимальны, однако при физикальном обследовании выявляется тахипноэ, брадикардия, снижение пульсового давления. Чем короче скрытый период, тем неблагоприятнее исход токсического отека легких. В случае тяжелого отравления данная стадия может отсутствовать.
Через несколько часов на смену периоду мнимого благополучия приходит период нарастания отека и выраженных клинических проявлений. Вновь возникает приступообразный мучительный кашель, затрудненное дыхание, одышка, появляется цианоз. Состояние пострадавшего быстро ухудшается: усиливается слабость и головная боль, нарастает боль в грудной клетке. Дыхание становится частым и поверхностным, отмечается умеренная тахикардия, артериальная гипотония. В периоде нарастания токсического отека легких появляется обильная пенистая мокрота (до 1 л и больше), иногда с примесью крови; клокочущее, слышимое на расстоянии дыхание.
В период завершения токсического отека легких патологические процессы продолжают прогрессировать. Дальнейший сценарий может развиваться по типу «синей» или «серой» гипоксемии. В первом случае больной возбужден, стонет, мечется, не может найти себе места, жадно ловит ртом воздух. Изо рта и носа выделяется розоватая пена. Кожные покровы синюшные, сосуды шеи пульсируют, сознание помрачено. «Серая гипоксемия» прогностически более опасна. Она сопряжена с резким нарушением деятельности дыхательной и сердечно-сосудистой систем (коллапс, слабый аритмичный пульс, урежение дыхания). Кожа имеет землисто серый оттенок, конечности холодеют, черты лица заостряются.
Осложнения
При тяжелых формах токсического отека легких смерть может наступить в течение 24-48 часов. При своевременном начале интенсивной терапии, а также в более легких случаях патологические изменения претерпевают обратное развитие. Постепенно стихает кашель, уменьшается одышка и количество мокроты, ослабевают и исчезают хрипы. В самых благоприятных ситуациях выздоровление наступает в течение нескольких недель. Однако период разрешения может осложняться вторичным отеком легких, бактериальной пневмонией, миокардиодистрофией, тромбозами. В отдаленном периоде после стихания токсического отека легких нередко формируется токсический пневмосклероз и эмфизема легких, возможно обострение туберкулеза легких. Сравнительно часто развиваются осложнения со стороны ЦНС (астеноневротические расстройства), печени (токсический гепатит), почек (почечная недостаточность).
Диагностика
Физикальные, лабораторные и рентгеноморфологические данные меняются в зависимости от периода токсического отека легких. Объективные изменения наиболее выражены в стадии нарастания отека. В легких выслушиваются влажные мелкопузырчатые хрипы и крепитация. Рентгенография легких выявляет нечеткость легочного рисунка, расширение и нечеткость корней.
В периоде завершения отека аускультативная картина характеризуется множественными разнокалиберными влажными хрипами. Рентгенологически усиливается размытость легочного рисунка, появляются пятнистые фокусы, которые, чередуются с очагами просветления (эмфиземы). При исследовании крови обнаруживается нейтрофильный лейкоцитоз, увеличение содержания гемоглобина, усиление свертываемости, гипоксемия, гипер- или гипокапния, ацидоз.
В периоде обратного развития токсического отека легких исчезают хрипы, крупные а затем и мелкоочаговые тени, восстанавливается четкость легочного рисунка и структурность корней легких, нормализуется картина периферической крови. Для оценки поражения других органов производится ЭКГ, исследование общего анализа мочи, биохимического анализа крови, печеночных проб.
Лечение токсического отека легких
Всем пострадавшим первая помощь должна быть оказана незамедлительно. Больному необходимо обеспечить покой, назначить успокаивающие и противокашлевые средства. Для устранения гипоксии производятся ингаляции кислородно-воздушной смеси, пропущенной через пеногасители (спирт). Для уменьшения притока крови к легким применяется кровопускание или наложение венозных жгутов на конечности.
В целях борьбы с начавшимся токсическим отеком легких вводятся стероидные противовоспалительные препараты (преднизолон), мочегонные (фуросемид), бронходилататоры (аминофиллин), онкотически активные средства (альбумин, плазма), глюкозу, хлористый кальций, кардиотоники. При прогрессировании дыхательной недостаточности производится интубация трахеи и ИВЛ. Для профилактики пневмонии назначаются антибиотики в обычных дозировках, в целях предупреждения тромбоэмболических осложнений используются антикоагулянты. Общая продолжительность лечения может занимать от 2-3 недель до 1,5 месяцев. Прогноз зависит от причины и тяжести токсического отека легких, полноты и своевременности медицинской помощи. В острый период летальность очень высока, в отдаленные последствия нередко приводят к инвалидизации.
Источник
: 4 : 119 : 188-284 : 2003 . . . -, 2002 . 7. 7.3. – , – . , , . , , . , , ( ) (). , . , , , . , , ( , , , ..). , (, – ) . , , , , , , . , , . , , ( , , .), , . , . , , , , , ( – ), ( – ) .. , . , . : ; ; () , – ; . . , , . . 1. : ( , , ), (, , ), ( , , , , ). , (). 40 , – , , . 1.1. , , , 900, . . 5 – 10 . , . 1.2. . . , , , , . , . (, , ). 1 – 4 / . – . : , , , , . ” “, . 0,5 . , , , , , . 1.3. . , , . (). , , . , , . . , . . . , . – – , , . . , . , . , , , , . , . , , . – , , , . , , – , ; ; – , , .. 1.4. . , , . . vv. azygos hemiazygos. . ˸ . , , , , . , , . , , . , . . , . . . . , , . , . , , . , , . () . , . , . 2. . , , . 2.1. – , (), . , , , . , , : – -. , -. – (, ) , ( , , , , ..). , “”. – . ( , , ..) ( , ) , ( , ). “”. – . , ( ), . , , , . 2.1.1. , , , (ƨ) ( 1). , , . (). ƨ (˨). , – ( – ), ƨ. (Ψ). , , : . 1. , . , , . ˨ Ψ. , (, ) ˨ . . , ( ), . 2.1.2. , . 1870 , ( , , ) . , . , , , . , 1928 . . . 1974 . . 1868 , . . , , . . . ( ) , . , . , , 1. 1.
(D.M. Aviado, H. Salem, 1987) 2.1.3. . 2- (, .) – () . , (), . (). , , (. ) . – . , , , () , . , (, ). 2. 2. 2.2. . . ( 2). 2. , , , . , . , – . (, , .), (), (). , . , , , . : – ; – ; – . , , . , – . . . . . . 2.3. . : , . , . , , , . , , (, -450- ) , , , . . , –450 10 – 20% , . , – 2- . ( ). , , . , , -1, -11. , , . (), , . , , . 2.4. . , , ( 3). 3. ( ) , . , , . , . , , , . , , . – , , . , , . . : (. ), , . . 50 , 10 – ( 80%), 0,5 – 3 – ( 80%). , , ( 0,25 – 0,30 ). ( 0,1 ) . . . , , , . , . , (. ), , – . , , . , . , . , , . , : , , , , , . . ( 3). 3. ,
, , . . , , , . , , , , – , , , , .. . , . , , , . 3. ( ), , (, , ..). , , , : , , , . , : (, , , ), , , , , , , , . 3.1. . , . . , , , , – . . , , , , , . , (. ” “). . , , , . . – , . , (). , . ” ” – , , , , . – . – , . , (, , ). (, ) , () . – . , , . , . ( – ). , , . . . . . . , . ; , ( ), . , , . , , . , , , . 1 ( – ). , , ( ). . , . , , , – ( ), . , (). . ( 4). 4. , . , , , , ( ), . 3.1.1. , , ( ), . , , . , , . , , , . , . , , , . . , , . 3.1.1.1. , : ) , , ( Kratschmar), ( Salem-Aviado), , , , , , (. ); ) – , . – , , . , ( ) . , , , , , . , , . , , 4. 4. , 3.1.1.2. – ( , ..), ( ) ( ). , , , . , , , , . ( ). , ( ), , – (, , ). , ( ), . , 8 – 24 . 48 – 72 , , . , , . . , . , ( ) ( ), ( ), – 0,5 – 1 (0,5 – 1 0,1% ) , (, ), , , , . 3.1.1.3. 3.1.1.3.1. , , . , , , (). , 5. 5. , , (, ), ( ) ( , , , ). (), ( ), (, ). . , , . , . . , , , – . 3.1.1.3.2. . – , . – , ” “. : – , ( 30 Hg) , – ; – , – , ( 12 Hg); – , – , .. , 6. 6. ,
, – . , , , . – (). , . . . 5. 5. , , : (, -, ), (, ), , . . ( 7). 7.
(M. Lippmann, 1988) , , . , , 5 -10 %, 3 80 % . , ( ), . ˸ per os . , , , . , . . . 3.1.2. , . 60 Hg ( 98), 50 Hg ( 40). (, ), 2. , . , : – , , ( , , ); – – ( , ); – . , : ( ) ® ® ® (, ) ® ® ® ® ® ® ® . ( : , ; ) , ( – 350 3). : – , , . 98 Hg. (, ) . , . 2 15 – 20 3 2/mmHg/. 4 . : – , ( , ). , . – ( , ). , , 0,8 (4 5 ). , , . , . (2 20 mmHg ), , , , , . 3.1.3. , , . , ( ), ( ). . , , . ; – . , . : , , .. , ( ) . , , (. ). ( ). . , , . . – ( , , , , ..). , (, .). . 8. 8.
3.1.4. , , . , , , : , , ( ), . : 1. (, , ); 2. ( , , ); 3. ( , S- : , ; ); 4. , ( ; ; ; ; ); 5. ( ); 6. (; ); – 15 – 20 , – 45 – 55 . (, ) , . , , – , , . 3.1.5. 3.1.5.1. – – , 2,5 , . . . . (10 /3) , , . .. (1931) () LCT50 70 /3 ( 15 – 30 ). , . 22 1915 ( 70 ), , , . 1- . . – . ( 20 – 30 ) . . , , – . , . , . , . , . , , , . , . . . ( ), ( ) : , . ( ) , ( 40 ), , , . . ( 1 ). , . . . . , ( 48) , . – , . , , 24 , . , . . . 3.1.5.2. . 1955 . , , , , . 130 . – , . ; 300 ( ). (300-600 ). . . , , . . ( 9). 3-5 /. 9. (50 , /)
. . – 20% . . , (, , ). : – , , . . . – (1 – 3 ) – 1- 2- , , . – – , . , . , , – . I . , , . . , , , . . – (, ..) ( 8-12 ). , , : (500 /), (14,4 /), (30 /), (3000 ) .. . . (2 40 Hg) . . 3.1.5.3. – , II . 5000 , . (), 15 . 7 . . . . , , , , . . , , . , ZnO 600 /3 45 , , , . , . , , . , -, , – , ” “. : , , , , , , , 4 – 12 . 400. 20000. 1 – 3 . , . – 24-48 . . ( ) , (1-2 ) . . , . , – ” “. , . – – . 3.2. , , , , , , , . – 10. 10. ,
3.2.1. , . . : – ; – , , , (. “”). : ) ; ) ; ) ; ) ; ) , , , . 2 15% – . , , , , “” , (, , ..). , , , , (, , : , , , ..), , , (IgE, IgG). , ( ), ( – , ), , , -, , – , . , . , , , , , ( – ). , , . , , . . , , , , . , , , ( ), . , . , . , , , , . , , 24 . . , , , , . , – , . , , , . , , , . , , IgA. – , -, . , . 15 . , , , , , . 4. . (, ..) . , , , , ( ), . . , . . ( ), . , . , . () , , . , (0 – /3) . 5-20 . 1-2 (t). , , : Ct = ( + t) t /2 , Ct – , /3; t – , . () , . : – – 25 /.; – – 50-75 /; – 150-250 /. ( – /3). . , , : Ct = C t , Ct – , /3; C – , /3; t – , . , , , 2-4 . : 1. ; 2. (- ), ; 3. , ; 4. ; 5. . (, , , ) (, , , ..) . 5. – , , , . 11. 11.
5.1. , , , , , . . , : , (), .. ( ). 5.2. – , , , -, . , , 12. 12. ,
5.3. – . , , . , , , , . , , , , – . , . , . , . , . | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
