Отек головки малоберцовой кости
Опухоли костей – группа злокачественных и доброкачественных новообразований, возникающих из костной либо хрящевой ткани. Чаще в эту группу относят первичные опухоли, но ряд исследователей называет опухолями костей и вторичные процессы, которые развиваются в костях при метастазировании злокачественных новообразований, расположенных в других органах. Для уточнения диагноза используется рентгенография, КТ, МРТ, УЗИ, радионуклидные методы и биопсия тканей. Лечение доброкачественных и первичных злокачественных опухолей костей обычно оперативное. При метастазах чаще используются консервативные методики.
Общие сведения
Опухоли костей – злокачественное или доброкачественное перерождение костной либо хрящевой ткани. Первичные злокачественные новообразования костей встречаются редко и составляют около 0,2-1% от общего числа опухолей. Вторичные (метастатические) костные опухоли являются распространенным осложнением других злокачественных новообразований, например, рака легких или рака молочной железы. У детей чаще выявляются первичные опухоли костей, у взрослых – вторичные.
Доброкачественные опухоли костей обнаруживаются реже злокачественных. Большинство новообразований локализуется в области трубчатых костей (в 40-70% случаев). Нижние конечности поражаются вдвое чаще верхних. Проксимальная локализация считается прогностически неблагоприятным признаком – такие опухоли протекают более злокачественно и сопровождаются частыми рецидивами. Первый пик заболеваемости приходится на 10-40 лет (в этом периоде чаще развивается саркома Юинга и остеосаркома), второй – на возраст после 60 лет (чаще возникают фибросаркомы, ретикулосаркомы и хондросаркомы). Лечением доброкачественных опухолей костей занимаются ортопеды, травматологи и онкологи, злокачественных – только онкологи.

КТ левого бедра. Объемное образование (оссифицированная энхондрома) в нижней трети диафиза бедренной кости.

Опухоли костей
Доброкачественные опухоли костей
Остеома
Одна из самых благоприятно текущих доброкачественных опухолей костей. Представляет собой нормальную губчатую или компактную кость с элементами перестройки. Чаще остеома выявляется в подростковом и юношеском возрасте. Растет очень медленно, может годами протекать бессимптомно. Обычно локализуется в костях черепа (компактная остеома), плечевых и бедренных костях (смешанные и губчатые остеомы). Единственная опасная локализация – на внутренней пластинке костей черепа, поскольку опухоль может сдавливать мозг, вызывая повышение внутричерепного давления, эпиприпадки, расстройства памяти и головные боли.
Представляет собой неподвижное, гладкое, плотное безболезненное образование. На рентгенограмме костей черепа компактная остеома отображается в виде овального или округлого плотного гомогенного образования с широким основанием, четкими границами и ровными контурами. На рентгенограммах трубчатых костей губчатые и смешанные остеомы выявляются, как образования, имеющие гомогенную структуру и четкие контуры. Лечение – удаление остеомы в сочетании с резекцией прилегающей пластинки. При бессимптомном течении возможно динамическое наблюдение.
Остеоид-остеома
Опухоль кости, состоящая из остеоида, а также незрелой костной ткани. Характерны малые размеры, хорошо заметная зона реактивного костеобразования и четкие границы. Чаще выявляется у молодых мужчин и локализуется в трубчатых костях нижних конечностей, реже – в области плечевых костей, таза, костей запястья и фаланг пальцев. Как правило, проявляется резкими болями, в отдельных случаях возможно бессимптомное течение. На рентгенограммах выявляется в виде овального или округлого дефекта с четкими контурами, окруженного зоной склерозированной ткани. Лечение – резекция вместе с очагом склероза. Прогноз благоприятный.

КТ коленного сустава. Остеоид-остеома большеберцовой кости.
Остеобластома
Опухоль кости, по строению похожая на остеоид-остеому, но отличающаяся от нее большими размерами. Обычно поражает позвоночник, бедренную, большеберцовую и тазовые кости. Проявляется выраженным болевым синдромом. В случае поверхностного расположения может выявляться атрофия, гиперемия и отек мягких тканей. Рентгенологически определяется овальный или округлый участок остеолиза с нечеткими контурами, окруженный зоной незначительного перифокального склероза. Лечение – резекция вместе со склерозированным участком, расположенным вокруг опухоли. При полном удалении прогноз благоприятный.
Остеохондрома
Другое название этой опухоли – “костно-хрящевой экзостоз”, локализуется в зоне хряща длинных трубчатых костей. Состоит из костной основы, покрытой хрящевым покровом. В 30% случаев остеохондрома выявляется в области колена. Может развиваться в проксимальной части плечевой кости, головке малоберцовой кости, позвоночнике и костях таза. Из-за расположения вблизи сустава нередко становится причиной реактивного артрита, нарушения функции конечности. При проведении рентгенографии выявляется четко очерченная бугристая опухоль с негомогенной структурой на широкой ножке. Лечение – резекция, при образовании значительного дефекта – костная пластика. При множественных экзостозах ведется динамическое наблюдение, операция показана при быстром росте или сдавлении соседних анатомических образований. Прогноз благоприятный.
Хондрома

КТ левого бедра. Оссифицированная энхондрома бедренной кости (этот же пациент).
Доброкачественная опухоль кости, развивающаяся из хрящевой ткани. Может быть одиночной либо множественной. Локализуется хондрома в костях стопы и кисти, реже – в ребрах и трубчатых костях. Может располагаться в костномозговом канале (энхондрома) или по наружной поверхности костей (экхондрома). Озлокачествляется в 5-8% случаев. Обычно течет бессимптомно, возможны неинтенсивные боли. На рентгеновских снимках определяется округлый либо овальный очаг деструкции с четкими контурами. Отмечается неравномерное расширение кости, у детей возможна деформация и отставание роста сегмента конечности. Лечение хирургическое: резекция (при необходимости с эндопротезированием или костной пластикой), при поражении костей стопы и кисти иногда требуется ампутация пальцев. Прогноз благоприятный.
Злокачественные опухоли костей

КТ таза. Метастатическая карцинома подвздошной кости слева с деструкцией костной ткани (красная стрелка) и обширным мягкоктанным компонентом (зеленая стрелка)
Остеогенная саркома
Опухоль кости, возникающая из костной ткани, склонная к бурному течению, быстрому образованию метастазов. Развивается преимущественно в возрасте 10-30 лет, мужчины страдают вдвое чаще женщин. Обычно локализуется в метаэпифизах костей нижних конечностей, в 50% случаев поражает бедро, затем следуют большеберцовая, малоберцовая, плечевая, локтевая кости, кости плечевого пояса и таза. На начальных стадиях проявляется тупыми неясными болями. Затем метаэпифизарный конец кости утолщается, ткани становятся пастозными, образуется видимая венозная сеть, формируются контрактуры, боли усиливаются, становятся невыносимыми.
На рентгенограммах бедра, голени и других пораженных костей на начальных стадиях выявляется очаг остеопороза со смазанными контурами. В последующем образуется дефект костной ткани, определяется веретенообразное вздутие надкостницы и игольчатый периостит. Лечение – оперативное удаление опухоли. Раньше применяли ампутации и экзартикуляции, теперь чаще выполняют органосохраняющие операции на фоне пред- и послеоперационной химиотерапии. Дефект кости замещают аллопротезом, имплантатом из металла или пластика. Пятилетняя выживаемость – примерно 70% при локализованных опухолях.
Хондросаркома
Злокачественная опухоль кости, образующаяся из хрящевой ткани. Встречается редко, как правило – у пожилых мужчин. Обычно локализуется в ребрах, костях плечевого пояса, костях таза и проксимальных отделах костей нижних конечностей. В 10-15% образованию хондросаркомы предшествуют экхондромы, энхондромы, остеохондроматоз, солитарные остеохондромы, болезнь Педжета и болезнь Олье.
Проявляется интенсивными болями, затруднением движений в прилегающем суставе и отечностью мягких тканей. При расположении в позвонках развивается пояснично-крестцовый радикулит. Течение обычно медленное. На рентгенограммах обнаруживается очаг деструкции. Кортикальный слой разрушен, периостальные наложения выражены нерезко, имеют вид спикул или козырька. Для уточнения диагноза могут назначаться МРТ, КТ, остеосцинтиграфия, открытая и проникающая игольчатая биопсия. Лечение чаще комплексное – химиохирургическое или радиохирургическое.
Саркома Юинга
Третья по распространенности злокачественная опухоль кости. Чаще поражает дистальные отделы длинных трубчатых костей нижних конечностей, реже выявляется в области костей плечевого пояса, ребер, таза и позвоночника. Описана в 1921 году Джеймсом Юингом. Обычно диагностируется у подростков, мальчики страдают в полтора раза чаще девочек. Является чрезвычайно агрессивной опухолью – еще на этапе постановки диагноза у половины больных обнаруживаются метастазы, выявляемые при помощи обычных методов исследования. Частота микрометастазирования еще выше.
На ранних стадиях проявляется неясными болями, усиливающимися по ночам и не стихающими в покое. В последующем болевой синдром становится интенсивным, нарушает сон, препятствует повседневной активности, вызывает ограничение движений. На поздних стадиях возможны патологические переломы. Характерны также общие симптомы: снижение аппетита, кахексия, повышение температуры, анемия. При осмотре выявляется расширение подкожных вен, пастозность мягких тканей, местная гипертермия и гиперемия.
Для уточнения диагноза может назначаться рентгенография, КТ, МРТ, позитронно-эмиссионная томография, ангиография, остеосцинтиграфия, УЗИ, трепанобиопсия, биопсия опухоли, молекулярно-генетическое и иммуногистохимическое исследования. На рентгеновских снимках определяется зона с участками деструкции и остеосклероза. Кортикальный слой нечеткий, расслоен и разволокнен. Выявляется игольчатый периостит и выраженный мягкотканный компонент с однородной структурой.
Лечение – многокомпонентная химиотерапия, лучевая терапия, при возможности осуществляется радикальное удаление опухоли (включая мягкотканный компонент), при этом в последние годы часто применяются органосохраняющие операции. При невозможности удалить новообразование полностью выполняется нерадикальное вмешательство. Все операции проводятся на фоне пред- и послеоперационной лучевой и химиотерапии. Пятилетняя выживаемость при саркоме Юинга – около 50%.
Источник
Малоберцовая кость расположена в голени. Имеет тонкую трубчатую структуру, состоит из двух концов и тела. Оно имеет форму трехгранной призмы, которая скручена по продольной оси и изогнута сзади. Поверхности этой кости (задняя, медиальная и латеральная) отделены гребнями. На задней – расположено питательное отверстие, а на медиальной – межкостный канал.

Малоберцовая кость работает над вращением стопы и голени.
Тендинит – это воспалительный процесс, дистрофия сухожилия малоберцовой кости.
Малоберцовая кость – одна из составляющих костной основы голени. Дистальные концы соединены между собой межберцовым синдесмозом, боковые отделы укрепляются тремя связками, которые идут от наружной лодыжки к пяточной и таранной кости. С внутренней стороны она прикрепляется сильной дельтовидной связкой. Именно такое строение дает объяснение тому, что тендиниты чаще всего появляются в области голеностопного сустава.
Когда вы подворачиваете стопу, может случиться вывих сухожилия длинной и короткой малоберцовой мышцы. Если борозда сзади наружной лодыжки слишком маленькая, они смещаются на переднюю поверхность (привычный вывих). Если не устранять такой вывих начинает развиваться артроз. Также функции могут быть нарушены и при системных заболеваниях, параличе мышц из-за чрезмерного приема лекарств.
Эти причины могут быть развитием воспалительного и деструктивного процесса.
Тендинит малоберцовой кости может возникнуть по многим причинам
Основные из них:
- большие физические нагрузки;
- механические повреждения (частые или сильные удары нарушают целостность тканей, вследствие чего может начаться воспалительный процесс);
- неправильный обмен веществ (происходит недостаточное насыщение кальцием, из-за чего в структуре костей возникают дистрофические процессы);
- возраст (старея, организм теряет свою устойчивость и те нагрузки, которые он до этого нормально переносил, теперь могут стать причиной развития патологии);
- инфекции (некоторые инфекции, которые развиваются рядом с сухожилиями, либо могут попасть в них и начать воспалительный процесс);
- прием некоторых лекарств (гормональные и другие препараты могут вымывать полезные вещества или вызывать отложения солей, разрушать костную ткань).
Симптомы
- тендинит отличается локальной болью. Она проявляется при движении и со временем нарастает;
- на этом месте может образоваться отек;
- кожа будет краснее и более чувствительной, возможно, более горячей на ощупь;
- при движении может слышаться хруст, или пощелкивания;
- при пальпации пациент будет чувствовать боль.
Лечение
 Лечение заключается в иммобилизации пораженного участка. Больному следует как можно меньше ходить и пребывать в состоянии полного покоя. Эффективны холодные компрессы.
Лечение заключается в иммобилизации пораженного участка. Больному следует как можно меньше ходить и пребывать в состоянии полного покоя. Эффективны холодные компрессы.
Врач должен назначить прием нестероидных средств против воспаления. Долго их принимать нельзя, чтобы не вызвать обратный эффект.
Также могут прописать обезболивающее, если человек страдает от сильных болей.
Эффективны процедуры физиотерапии: фонофорез, электрофорез, магнитотерапия, криотерапия, лазерная терапия.
После снятия острого состояния человек должен начать занимать лечебной физкультурой, чтобы растянуть мышцы и вернуть им тонус.
При легкой форме человек может вернуться к нормальному состоянию примерно за месяц, если состояние более серьезное может потребоваться два-три месяца.
Некоторые средства народной медицины могут помочь ускорить процесс, однако следует проконсультироваться с врачом, прежде чем использовать их.
Источник
Вывих головки малоберцовой кости. Диагностика и лечение
Вывихи головки малоберцовой кости довольно редки и встречаются, как правило, у парашютистов или у лиц, пострадавших при падении со значительной высоты. Необходимо напомнить, что малоберцовый нерв проходит как раз ниже головки малоберцовой кости и охватывает ее шейку. Lyle разработал следующую классификацию:
– передний вывих — наиболее частый,
– задний вывих — иногда называемый заднемедиальным вывихом,
– верхний вывих — всегда сопровождается смещением наружной лодыжки вверх
Передний вывих обычно возникает при падении на согнутую и приведенную ногу. Вторичный механизм заключается в резко скручивающем движении. Задний вывих обычно является следствием прямого удара по согнутому коленному суставу. Кроме того, сильное скручивание также может привести к разрыву связок и вывиху.
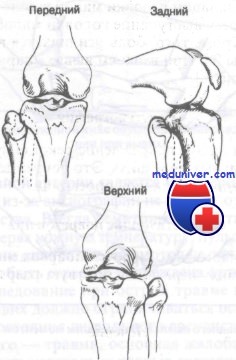
Вывихи в проксимальном межберцовом суставе
У больного могут быть лишь минимальные клинические проявления и характерный анамнез. При обследовании отмечается локализованное усиление боли при инверсии или эверсии стопы. Боль также усиливается при пальпации головки малоберцовой кости. При переднем вывихе отмечается выступание головки малоберцовой кости при сгибании голени. Кроме того, боль усиливается при тыльном сгибании и эверсии стопы. При верхнем вывихе наружная лодыжка смещается проксимально.
При подозрении на это повреждение рекомендуется сделать серию снимков в сравнительных проекциях. Это повреждение лучше всего выявляется в переднезадней и боковой проекциях.
Задние вывихи часто осложняются повреждением малоберцового нерва. Верхнему вывиху нередко сопутствует разрыв межкостной мембраны.
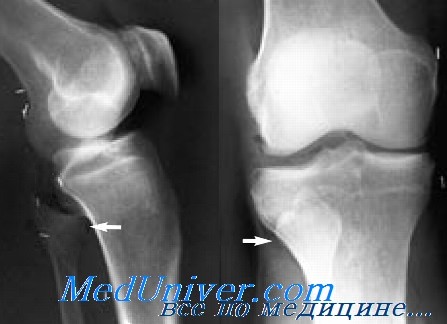
Лечение вывиха головки малоберцовой кости
Этот вид вывиха подлежит репозиции прямой манипуляцией при согнутом коленном суставе. Когда головка малоберцовой кости становится на место, нередко слышен щелчок. Задние вывихи с интерпозицией мягких тканей требуют оперативного лечения. После репозиции больной должен передвигаться на костылях с полной разгрузкой конечности в течение 2 нед. Затем ему разрешают постепенную нагрузку на конечность в течение последующих 6 нед.
Осложнения вывиха головки малоберцовой кости
В 5% вывихов в проксимальном межберцовом сочленении происходит повреждение малоберцового нерва, которое также может встречаться как осложнение в период выздоровления. Задний вывих имеет тенденцию оставаться нестабильным и переходить в рецидивирующий подвывих. После любого из этих видов вывиха может развиться дегенеративное заболевание сустава.
– Вернуться в раздел “травматология”
Оглавление темы “Травмы коленного сустава”:
- Механизмы повреждения связок коленного сустава. Патогенез травмы
- Классификация травм связок коленного сустава. Диагностика повреждений
- Лечение повреждений связок коленного сустава. Первая помощь
- Повреждение мениска коленного сустава. Диагностика и лечение
- Рассекающий остеохондрит коленного сустава – болезнь Кенига. Диагностика и лечение
- Хрящевые переломы коленного сустава и хондромаляция надколенника. Диагностика и лечение
- Хондромаляция надколенника – синдром смещения надколенника. Диагностика и лечение
- Болезни Ларсена—Юхансона и Осгуда-Шлаттера. Диагностика и лечение
- Вывих коленного сустава. Диагностика и лечение
- Вывих головки малоберцовой кости. Диагностика и лечение
Источник
Малоизвестная причина боли в колене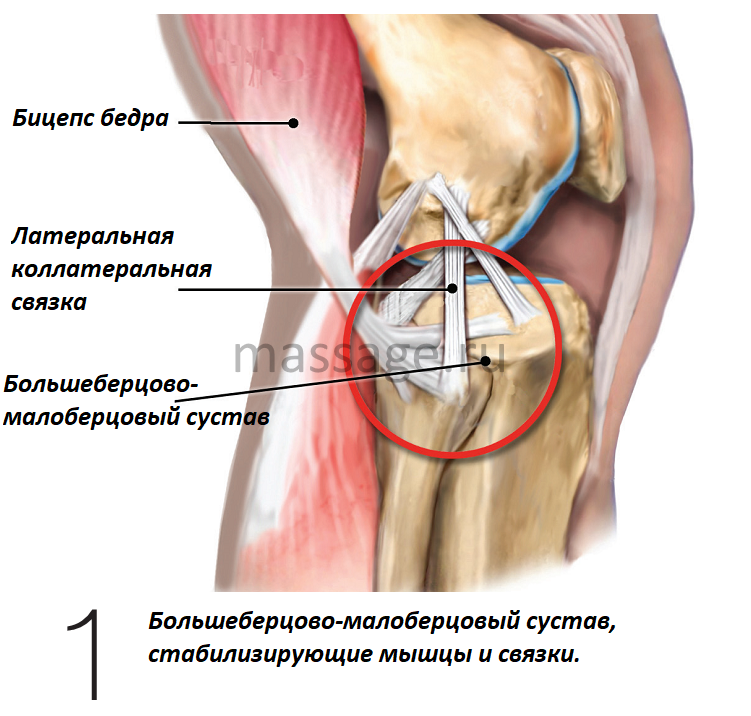
Боль в боковой части коленного сустава – весьма распространённая жалоба среди клиентов. Этот симптом чаще всего связывают с синдром подвздошно-большеберцового тракта, повреждением наружного мениска и так называемым «коленом бегуна» – надколенно-бедренным болевым синдромом. Однако у этого симптома может быть ещё одна причина, которую нередко оставляют без внимания – гипомобильность или нестабильность проксимального большеберцово-малоберцового сустава (Рис.1). В этой статье я опишу биомеханику и механизмы травм этого сустава, а затем разберу историю одного из моих клиентов, который страдал от хронической боли в колене после неудачного падения во время занятий дзюдо.
БИОМЕХАНИКА БОЛЬШЕБЕРЦОВО-МАЛОБЕРЦОВОГО СУСТАВА
Одна из основных функций синовиального большеберцово-малоберцового сустава – рассеивать напряжение при кручении голени при ходьбе. Когда колено выпрямлено, связки бицепса бедра, подколенной мышцы и латеральные коллатеральные связки обеспечивают хорошую стабильность сустава. Но когда колено находится в согнутом состоянии, эти соединительные ткани теряют значительную часть своей способности оказывать поддержку суставу. Именно поэтому травмы большеберцово-малоберцового сустава так часто встречаются в видах спорта, в которых на лодыжки и коленные суставы спортсменов воздействуют скручивающие силы – футбол, реслинг, футбол, дзюдо, спортивная гимнастика, прыжки в длину, а также лыжный спорт.
По моему опыту, если у человека, не занимающегося спортом, диагностирована травма большеберцово-малоберцового сустава, виной всему являются чрезмерные нагрузки на работе, которая требует повторяющихся движений. На практике я работал с множеством клиентов, страдавших от боли в боковой части коленного сустава из-за травмы большеберцово-малоберцового сустава, которую они получили вследствие чрезмерных повторяющихся нагрузок, у которых в добавок ко всему присутствовали различные структурные нарушения – например, чрезмерная пронация стоп или вальгусная деформация коленных суставов. В этих случаях силы, возникающие при кручении голени, не рассеиваются должным образом или, что ещё хуже, перенаправляются в области, которые не рассчитаны на такую нагрузку – подобное мы увидим чуть позже в разборе истории одного из моих клиентов.
Наиболее распространённые симптомы дисфункции большеберцово-малоберцового сустава включают в себя:
• Боль в колене, возникающая при определённых движениях в лодыжке
• Крепитация (хруст) при движениях в коленном суставе
• Трудности или невозможность полностью разогнуть ногу в колене
• Боль с наружной части коленного сустава, которая усиливается при прямом давлении на головку малоберцовой кости
• Боль при переносе веса тела на одну ногу
• Визуальная деформация
ПАЛЬПАЦИЯ И ДИАГНОСТИКА
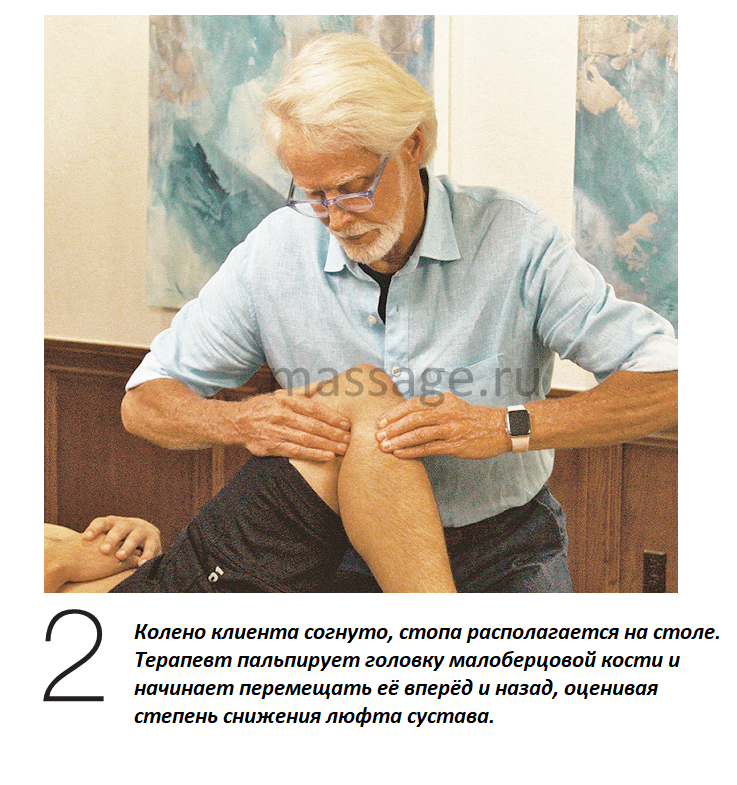
Исследователь из Йельского университета доктор Джон Оджен первый провел исследования, посвященные оценке переднезаднего движения
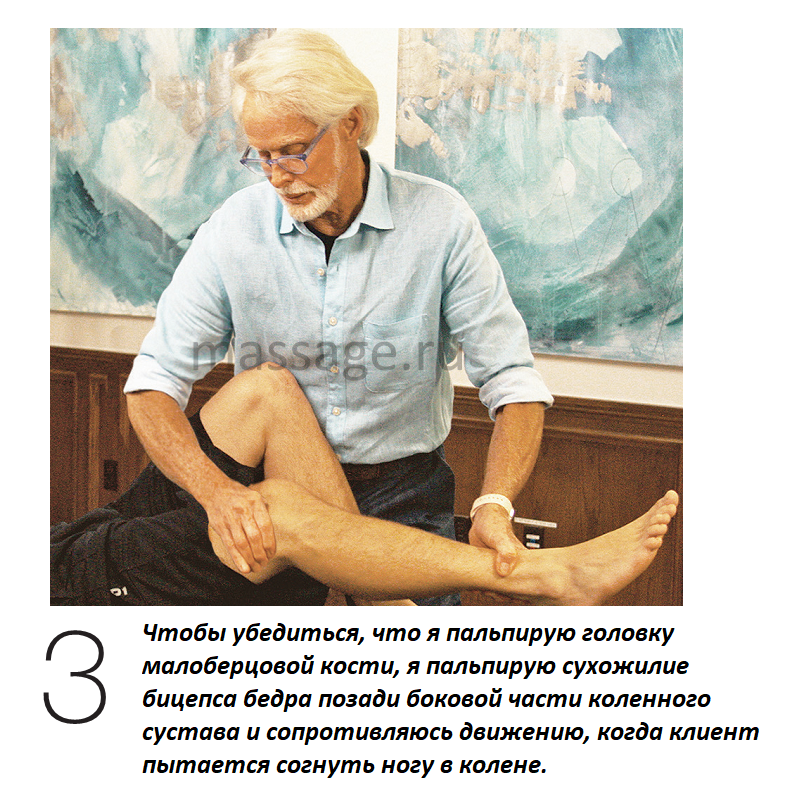
проксимальной части малоберцовой кости и связанные с ним позиционные изменения коленного сустава. 1 Он обнаружил, что при сгибании ноги в коленном суставе проксимальная головка малоберцовой кости движется кпереди, а при разгибании ноги в коленном суставе малоберцовая кость перемещается кзади (примерно на один сантиметр в обоих направлениях). На рис.2 я демонстрирую диагностическую версию теста Оджена на переднезаднее скольжение на правом колене моего клиента. Указательным я большим пальцем я определяю месторасположение средней величины бугорка на боковой поверхности его ноги, примерно на пять сантиметров ниже коленного сустава. Чтобы убедиться, что я пальпирую проксимальную головку малоберцовой кости, я просто сгибаю колено клиента до угла 90 градусов, определяю месторасположение сухожилия бицепса бедра (чуть ниже боковой поверхности коленного сустава), а затем прилагаю сопротивление, когда клиент пытается согнуть ногу в колене (Рис.3). Если я чувствую, что сухожилие бицепса бедра напряглось, значит, я все определил верно.
ИСТОРИЯ МОЕГО КЛИЕНТА
При оценке переднезаднего скольжения моего клиента я отметил наличие ограничения при переходе малоберцовой кости вперёд на большеберцовую, что сопровождалось болевыми ощущениями и лёгкой крепитацией. Я вспомнил, что при сборе анамнеза клиент рассказал, что у него было достаточно серьёзное инверсионное растяжение связок голеностопного сустава и ушиб подколенного сухожилия вследствие неудачного падения во время тренировки по дзюдо. Из-за этой травмы клиент некоторое время хромал, у него появилась перемежающаяся боль в боковой части коленного сустава, а также наблюдалась потеря чувствительности голени.
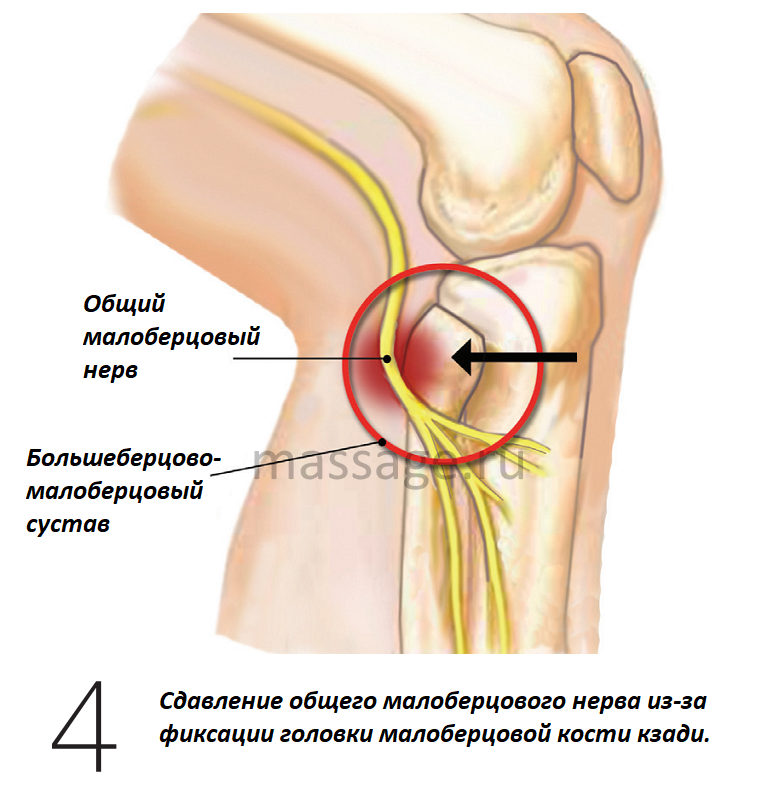
Собрав всё воедино, я решил, что его головка малоберцовой кости может быть «зафиксирована» кзади вследствие укорочения бицепса бедра, которое произошло из-за падения на дзюдо. Далее я предположил, что перемежающаяся парестезия в голени может являться следствием раздражения общего малоберцового нерва из-за фиксации головки малоберцовой кости кзади (Рис.4). Чтобы подтвердить мои предположения, я попросил клиента встать, оперевшись на больную ногу, и согнуть ногу в колене под углом 30 градусов. Это движение вызвало обострение всех симптомов в коленном суставе и голени, что подтвердило дисфункцию большеберцово-малоберцового сустава. На рис.5 я применяю постепенную растяжку мышц задней поверхности бедра, используя движения-помощники, о которых я говорил в одной из своих статей

(https://www.massage.ru/articles/dvizheniya-pomoshchniki ), чтобы снять тянущее кзади напряжение сухожилия бицепса бедра с малоберцовой кости клиента. Такая растяжка отлично подходит для тех травм бицепса бедра, при которых образуется рубцовая ткань, а мозг начинает защищать этот участок рефлекторным спазмом. После того, как я улучшил гибкость мышц задней поверхности бедра моего клиента, я использовал простую мышечно-скелетную технику, чтобы переместить малоберцовую кость вперёд относительно большеберцовой кости, а затем снова провел тест на подвижность большеберцового-малоберцового сустава (Рис.6).
ЗАКЛЮЧЕНИЕ
 Если вы работаете с клиентом, страдающим от боли в колене, описание которой подходит под то, о чём мы говорили выше, есть смысл подозревать дисфункцию большеберцово-малоберцового сустава. В таком случае сначала нам необходимо определить тип и степень повреждения тканей, основываясь на анамнезе, истории получения травм, диагностике и клинических наблюдениях. При отсутствии должного лечения фиксация большеберцово-малоберцового сустава может привести к серьёзным проблемам, например, хронической боли, нарушениям походки, снижению спортивных результатов, и так далее. Полное понимание этой проблемы снижает вероятность клинической ошибки и, конечно же, улучшает прогнозы наших клиентов. Удачи вам!
Если вы работаете с клиентом, страдающим от боли в колене, описание которой подходит под то, о чём мы говорили выше, есть смысл подозревать дисфункцию большеберцово-малоберцового сустава. В таком случае сначала нам необходимо определить тип и степень повреждения тканей, основываясь на анамнезе, истории получения травм, диагностике и клинических наблюдениях. При отсутствии должного лечения фиксация большеберцово-малоберцового сустава может привести к серьёзным проблемам, например, хронической боли, нарушениям походки, снижению спортивных результатов, и так далее. Полное понимание этой проблемы снижает вероятность клинической ошибки и, конечно же, улучшает прогнозы наших клиентов. Удачи вам!
Эрик Дэлтон
Читайте также:
Источник
