Опухло наружное ухо у ребенка
Наиболее часто причины покраснений и отеков в области уха заключаются в ушных инфекциях (воспалительных процессах), которые чаще всего встречаются у детей в возрасте от 6 месяцев до 1 года. Впоследствии такие проблемы возникают все реже и минимизируются до достижения ребенком 5 лет. Другие причины покраснений и отеков – экземы, аллергические реакции – сохраняются до взрослого возраста, периодически проявляясь и доставляя дискомфорт.
Причины красноты ушей и их отеков
Факторов, вызывающих неприятные проявления в области уха, много. Ниже представлены наиболее распространенные.
Воспаление среднего уха – отит
Воспаление среднего уха (средний отит) возникает, когда бактериальная или вирусная инфекция проникает внутрь по евстахиевой трубке, соединяющей его с глоткой. Обычно, речь идет об осложнении ранее возникшего воспаления в горле.
Также проблема возникает, если застудить ухо. Инфекции в среднем ухе очень болезненны, поскольку гнойные выделения из этого небольшого пространства не могут свободно выходить. Если воспаление преобразуется в хроническое, оно способно привести к глухоте.
Воспаление ушного канала (внешнего уха)
Другим источником неприятностей является наружное ухо, известное, как «ухо пловца». Это прозвище воспаления ушного канала возникло в результате частых воспалений из-за воды, попадающей во внешний слуховой проход. Воспаление наружного слухового канала обычно сопровождается жжением, отеком и зудом. Вода в ухе создает теплую и влажную среду, которая способствует росту патогенов.
Другими причинами, способными вызвать воспаление в наружном ухе, являются костные инфекции у основания черепа. А также присутствие посторонних предметов, которые травмируют ухо, раздражение от неправильной очистки.
Воспаление наружного слухового прохода может вызывать аллергия на металлические серьги или различные кожные заболевания, такие, как экзема в области ушной раковины. Не менее частый причинный фактор – инсектная аллергия, реакция, возникающая вследствие контакта с метаболитами и насекомыми.
Паротит (свинка)
Речь идет об инфекционном вирусном заболевании, вызываемом парамиксовирусами, поражающем слюнные железы, особенно, параноидальные.
Болезнь может поразить, как детей (обычно, в возрасте от 2 лет), так и взрослых. Передача осуществляется по воздуху при тесном контакте с инфицированным человеком (речь идет о капельной инфекции).
Согласно утверждениям специалистов, передача через предметы, свежезараженные инфицированной слюной, исключительна. Поскольку инкубационный период составляет 14–23 дней, инфекции нельзя избежать. После заражения остается постоянный иммунитет.
Пансинусит
Синусит – это воспаление носовых пазух, которые есть несколько. Две – в верхней челюсти, две – в лобной кости, одна (соответственно, 3 взаимосвязанные) – в осевой кости и две – в клиновидной кости. Все эти полости соединены с носовой полостью (внутри носа) с ее выходами.
Все выстланы слизистой оболочкой, так же, как и нос. Пансинусит – это воспаление всех пазух. Ввиду обширной локализации воспалительного процесса, наряду с болезненностью назальной области, возникает боль в ухе.
Ушная пробка
Накопление ушной серы вызывает различные проблемы, прежде всего, и временное нарушение слуха.
Непригодные предметы – спички, шпильки – кроме того что травмируют ухо, продвигают серу в более узкую часть ушного канала, который она полностью забивает.
Скопление серы является причиной раздражения, отеков и жужжания в ухе, нередко вызывает острую боль.
Другие причины
Красное ухо и боль могут быть признаками серьезной инфекции, и в этой ситуации важно проконсультироваться с врачом. Если боль в ухе сопровождается болезненность в костях, а также припухлостью мочки и целой раковины, может иметь место инфекция костей или узлов.
Красное ухо и боль может быть вызвано травмой, сопровождающейся гематомой. Нередко причиной неприятности является фурункул, образовавшийся в ушном канале и вызывающий сильную болезненность на ощупь.
Характерные симптомы
Признаки очень разнообразны и зависят от причины. У маленьких детей их можно не заметить.
Воспаление обычно сопровождает боль в ушах и температура 38–39°С. Боль – пульсирующая и усиливающаяся при глотании, кашле или плаче, ее максимальные проявления приходятся на ночное время. Ребенок не может спать, становится беспокойным, плачет, трогает мочку уха или ушную раковину на пораженной стороне. Старшие дети осознают временное ухудшение слуха или ощущение присутствия постороннего предмета.
Если распухло ухо и появилась сильная болезненность, скорее всего, речь идет о гнойном воспалении. В настоящее время ввиду возможностей антибиотического лечения к такому курсу доходит редко.
Симптомы воспаления уха:
- локальная боль;
- покалывание;
- выделения;
- повышенная температура тела;
- залегание ушей;
- нарушение слуха;
- лихорадка;
- головная боль;
- рвота.
Симптомы поражения экземой:
- корочки или чешуйки снаружи уха;
- наличие сыпи и покраснения;
- гнойные или водянистые выделения;
- покраснение и отек;
- ухо может быть теплым на ощупь;
- локальная боль.
Признаки аллергической реакции:
- чихание;
- насморк;
- опухшие глаза;
- умеренная или высокая температура.
Симптомы пансинусита:
- заложенный нос;
- усталость;
- головная боль;
- боль в горле;
- гнусавость;
- мышечная боль;
- снижение аппетита;
- повышенная температура тела;
- насморк;
- потеря обоняния;
- боль, отдающая в околоушную область.
Симптомы паротита:
- опухшие околоушные железы;
- боль в околоушной железе;
- повышенная температура тела;
- тошнота;
- снижение аппетита;
- лихорадка;
- рвота;
- боль в животе;
- головная боль;
- анализы показывают повышение уровня сахара в крови;
- набухание яичек;
- нарушение слуха.
Первая помощь
Облегчить ребенку первые проявления заболеваний можно различными способами. Существуют специальные капли для ушей, снимающие боль. Вместе с тем необходимо очищать полость носа, используя носовые капли и аспираторы. В случае повышенной температуры рекомендуется принимать лекарства, предназначенные для детского возраста (Парацетамол, Ибупрофен). Вместе со снижением температуры, они уменьшают боль.
Если состояние ребенка не улучшается, а температура сохраняется или повышается, обязательно нужно обратиться к врачу, который выберет подходящий терапевтический подход. Повторное воспаление может привести к нарушению слуховых функций, поэтому своевременное посещение врача – необходимость.
Методы лечения
Применение фармацевтических препаратов необходимо обсудить с врачом, который, согласно состоянию воспаления, назначит подходящее лекарство. Антибиотики могут быть использованы в сочетании с некоторыми дополнительными лекарствами для лечения ушных инфекций.
Лечение воспаления зависит от его типа. В случае гнойного воспаления требуется немедленный полный терапевтический курс – 10-дневный – с использованием антибиотиков (сиропы или таблетки). При негнойном воспалении в наружном или среднем ухе врач может принять решение повременить с приемом антибиотиков.
Препараты, содержащие Парацетамол, используются для подавления боли и облегчения других признаков ввиду его противовоспалительного действия. Ограничение использования антибиотиков необходимо из-за повышения устойчивости бактерий ко многим часто используемым лекарственным средствам. Если распухло ухо, но не обнаруживаются симптомы гнойного воспаления, целесообразно подождать с применением антибиотиков, и дождаться результатов последующих обследований.
Лечение инфекционных заболеваний уха
При обнаружении инфекции уха, обычно рекомендуется один из следующих видов препаратов:
- антибиотики;
- болеутоляющие;
- компрессы.
Антибиотики, действующие против бактерий, являющихся причиной ушных инфекций. Если врач назначает антибиотик, внимательно следуйте инструкциям и убедитесь, что ребенок принимает полную дозу. В противном случае некоторые бактерии выживают и вызывают другие инфекции.
Болеутоляющие средства, такие, как Парацетамол или Ибупрофен, облегчают боль и неприятные ощущения.
Боль также уменьшат теплые или холодные компрессы (индивидуально), приложенные к пораженному уху. Детям до 12 лет не рекомендуются компрессы во время сна – они могут задохнуться.
Терапия пансинусита и паротита
Для того чтобы вылечить пансинусит, необходимо принимать во внимание причину заболевания. Недуг вирусного происхождения требует спокойного режима и дополнительной поддерживающей терапии, направленной на повышение иммунитета. НПВС используются для облегчения симптомов. Другие лекарства, которые может назначить врач, включают:
- муколитики – для выведения слизи;
- антигистамины – от аллергии;
- местные кортикостероиды – для облегчения воспаления.
Лечение паротита включает в себя постельный режим наряду с приемом лекарств, снижающих температуру и боль (жаропонижающие средства, анальгетики), компрессы. В случае осложнений (воспаление яичек), назначаются глюкокортикоиды (лекарства, препятствующие воспалению). Терапевтический курс – 5–14 дней.
Профилактика
Защита ребенка от всех инфекций, чтобы он не поддался атаке патогена и не застудил ухо, невозможна и неправильна. Тем не менее известно, что долгосрочное грудное вскармливание снижает риск инфекций или развитие осложнений заболеваний, включая ушные инфекции. Основные меры предосторожности включают защиту ребенка от неблагоприятного воздействия табачного дыма.
Если у детей с повторными респираторными инфекциями чаще возникают воспаления среднего уха, важно искать причины рецидивов. К таким причинам относятся нарушения защитных сил организма, незрелость иммунной системы, некоторые врожденные аномалии или чрезмерная микробная нагрузка.
Одной из очень эффективных профилактических мер является (в оправданных случаях) вакцинация. Детям с рецидивирующими ушными инфекциями требуется повышенное внимание и консультации с несколькими врачами (педиатр, врач ЛОР, аллерголог, иммунолог).
Выберите город, чтоб найти лор врача
Полезная информация
Источник
- Опубликовал(а): Лайма Янсонс
Уши у детей воспаляются нередко. Ребенок плачет, капризничает, постоянно трогает больное ухо, отказывается от еды, иногда даже повышается температура. Красное и опухшее ухо не является нормой, поэтому родители должны предпринять своевременно меры.
 Фото 1. Покраснение уха у ребенка – серьезный симптом, требующий внимания. Источник: Flickr (Toshiyuki IMAI).
Фото 1. Покраснение уха у ребенка – серьезный симптом, требующий внимания. Источник: Flickr (Toshiyuki IMAI).
Почему у ребенка краснеют и опухают уши
Покрасневшее и опухшее ухо ребенка – симптом, который всегда настораживает внимательных родителей. Обычно это требует немедленного обращения к специалисту, но каждая мама и самостоятельно может проанализировать состояние здоровья своего ребенка и предпринять необходимые срочные меры, если будет знать, чем вызвано подобное состояние.
Покраснение может быть результатом трения, когда малыш постоянно трогает свои ушки руками. Если при этом ребенок чувствует себя хорошо, то беспокоиться не стоит. В случае, когда при прикосновении к уху он выражает отрицательные эмоции, стоит показать его врачу.
Иногда покрасневшее и опухшее ухо может появиться из-за аллергии на еду или внешний аллерген. В этом случае организм реагирует выработкой гистамина, что выражается в появлении отечности. С трехмесячного возраста может появиться диатез, покраснение и шелушение щек, красные образования за ушами.
У малышей бывает инсектная аллергия, когда припухлость мягких тканей появляется после укуса насекомого.
Подобный симптом также может появляться в период, когда у малыша режутся зубы.
Виды и характер опухоли
Причину можно определить по виду и характеру опухоли. При этом важно
обращать внимание на локализацию покраснения и отека и учитывать дополнительные симптомы.
Опухла мочка
Мочка уха краснеет у детей наиболее часто. Причины могут быть следующие:
- Травма;
- Укусы животных или насекомых;
- Аллергии.
Обратите внимание! Если симптомы не исчезают через 2 часа и сопровождаются болью и зудом, необходимо обратиться к врачу.
Опухла ушная раковина
При покраснении раковины следует понаблюдать за дополнительными проявлениями, такими как:
- Болевые ощущения;
- Повышенная температура;
- Общее самочувствие;
- Аппетит;
- Уровень слуха.
Раковина может покраснеть и припухнуть по следующим причинам:
- Попадание жидкости;
- Травма;
- Воспалительный процесс;
- Прорезывание зубов;
- Укус насекомого;
- Липома;
- Киста.
Ухо нужно тщательно рассмотреть под освещением. Если ребенок получил травму, стоит применить обеззараживающее средство с целью обработки. При обнаружении сильных разрывов необходимо посетить врача.
 Фото 2. Осмотр у врача начинается с отоскопии. Источник: Flickr (Olga Parker).
Фото 2. Осмотр у врача начинается с отоскопии. Источник: Flickr (Olga Parker).
Опухоль слухового прохода
Боль и покраснение внутри слухового прохода в большинстве случаев является признаком инфекционного процесса. Иногда причина в повреждении барабанной перепонки из-за громкого звука.
Такой же симптом могут вызвать:
- Падения и удары;
- Отит;
- Гайморит;
- Серная пробка;
- Полипы;
- Длительное нахождение на холоде;
- Новообразования.
Обратите внимание! Цель родителей – оказать первую помощь, которая не может навредить ребенку. Это может быть обрабатывание раны обеззараживающим средством, применение жаропонижающего при высокой температуре, закрытие уха стерильным тампоном при повреждении барабанной мембраны.
Дополнительные симптомы
Инсектная аллергия выражается в покраснении и отеке. Если аллерген проник вместе с едой, может появиться сыпь. При любых заболеваниях наблюдается зуд.
Характерные симптомы свинки – покраснение и отечность. У старших детей наблюдается боль вокруг ушей и в горле, особенно при пережевывании пищи и глотании. Температура сначала невысокая, но после повышается.
При липоме и кисте – опухоль твердая, склонна к подвижности, немного перемещается вместе с кожей при прощупывании.
Диагностика
Своевременная диагностика необходима для успешного лечения.
Помимо визуального осмотра необходимы следующие методы:
- Отоскопия – безболезненное обследование ушного прохода и барабанной перепонки специальной трубкой;
- КТ внутреннего уха;
- Исследование жидкости в ушах.
Визуальный осмотр помогает выявить гнойные нарывы в ушной раковине, определить наличие внешнего отита. Дальнейшая диагностика требует и лабораторных исследований мочи и крови, чтобы выявить или отклонить воспаление.
В определенных случаях доктор выдает направление к хирургу или к инфекционисту.
Гомеопатическое лечение
Гомеопатия помогает укрепить и гармонизировать все системы организма, в частности иммунитета, вследствие чего снижается риск инфекций. Она помогает избавиться от проблемы без антибиотиков. Основной принцип гомеопатии – лечить подобное подобным.
Гомеопат поможет подобрать ребенку препарат, основываясь на индивидуальных особенностях ребенка. Лекарства могут быть следующими:
- Апис меллифика (Apis mellifica) назначают, когда наблюдается воспаление и покраснения уха, выраженные болевые ощущения;
- Белладонна (Belladonna). Выписывают в случае, когда наблюдается покраснение и набухание барабанной перепонки. У малыша краснеет горло, холодные руки и ноги, давящие болевые ощущения в ухе. Часто симптомы наблюдаются при прорезывании зубов;
- Хамомилла (Chamomilla). Болевые ощущения в ухе связаны с неприятными симптомами в зубах. Течет прозрачная жидкость из носа, стул зеленого цвета. Также назначают лекарство при прорезывании зубов;
- Феррум фосфорикум (Ferrum phosphoricum). Симптомы: повышенная температура, интенсивная жажда, покраснение лица и барабанной перепонки;
- Гепар сульфурис (Hepar sulphuris). Выписывают при очень болезненном отите, сопровождающемся выделениями из ушей в виде гноя желтого цвета;
- Пульсатилла (Pulsatilla). Инфекция уха сопровождается инфекцией верхних дыхательных путей и выделениями из носа. Симптомы: потребность в открытом воздухе, капризность, слезливость.
Обратите внимание! Гомеопат должен индивидуально подбирать лекарственное средство для ребенка, основываясь на подробном анализе не только проявления симптоматики, но и реакций и поведения ребенка, его особенностей восприятия и характерных черт.
Профилактические меры
Чтобы предотвратить покраснения и отечность тканей ушей у ребенка, нужно соблюдать следующие меры:
- Избегать переохлаждения;
- Регулярное промывать уши ребенка водой;
- Своевременное лечить ОРВИ, грипп, синусит и ангину, так как именно эти заболевания вызывают осложнения на уши;
- Регулярное посещение ЛОРа в целях профилактического осмотра.
Не стоит игнорировать тревожные симптомы. Своевременная диагностика способствует качественному и быстрому лечению.
Источник
Обзор
Наружный отит представляет собой воспаление (покраснение и отек) наружного слухового прохода — канала между наружным ухом и барабанной перепонкой.
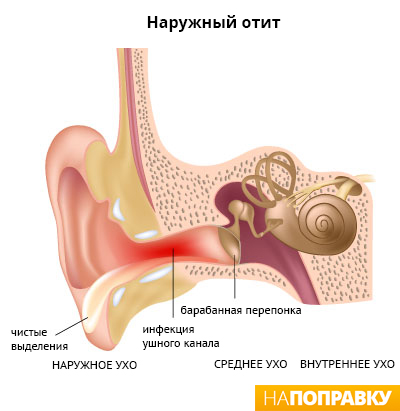
Наружный отит достаточно распространен. Считается, что около 10% людей рано или поздно сталкиваются с этим заболеванием. Это заболевание чуть чаще встречается у женщин, чем у мужчин. Люди, страдающие определенными хроническими заболеваниями, такими как экзема, бронхиальная астма или аллергический ринит, более подвержены наружному отиту
Кроме того, наружный отит часто называют «ухо пловца», так как из-за регулярного контакта с водой ушной канал может стать более подверженным воспалению. Наружный отит является наиболее распространенным заболеванием среди профессиональных пловцов.
Симптомы наружного отита знакомы многим. Это: боль в ушах, выделения из уха, а также временное снижение слуха в той или иной степени. Обычно болезнь затрагивает только одно ухо. При лечении эти симптомы должны пройти в течение 2-3 дней.
В некоторых случаях симптомы сохраняются в течение нескольких месяцев. Это состояние называют хроническим наружным отитом. Симптомы хронического наружного отита обычно гораздо менее выражены.
Риск развития наружного отита увеличивает регулярный контакт с водой. Это связано с тем, что вода может вымывать ушную серу, обладающую защитными свойствами из наружного слухового прохода. Если вы пытаетесь почесать в ухе пальцем, возникает риск повредить чувствительную кожу ушного канала, и там может появиться инфекция. Вода в ухе также создает влажную среду, благоприятную для развития бактерий.
К другим причинам относят:
- прыщи внутри уха;
- грибковая инфекция;
- что-либо, непосредственно раздражающее ушной канал, например, слуховой аппарат или беруши.
Ничего не засовывайте в уши
Почти все это делают, зачастую неосознанно, но по возможности вам следует избегать засовывания чего бы то ни было в уши. В том числе:
- ватные палочки — их следует использовать лишь для протирания кожи вокруг наружного уха;
- ручки и карандаши;
- собственный палец.
Кожа наружного ушного канала очень чувствительна и ее легко повредить, сделав уязвимой к инфекции.
При подозрении на наружный отит обратитесь к врачу, так как при отсутствии лечения он может длиться несколько недель. Для лечения воспаления и инфекции применяются обезболивающее в сочетании с ушными каплями. При особо тяжелой инфекции могут быть прописаны антибиотики.
Осложнения при наружном отите редки, но иногда могут быть очень серьезными.Редким и потенциально смертельным осложнением при наружном отите является распространение инфекции на расположенную ниже кость. Это осложнение называется злокачественный наружный отит и для его лечения может потребоваться операция.
Симптомы наружного отита
Большинство случаев наружного отита вызваны воспалением наружного ушного канала и характеризуются следующими симптомами:
- боль в ухе;
- ощущения давления и заложенности внутри уха;
- покраснение и опухание наружного уха и ушного канала, которое может быть очень болезненным;
- шелушащаяся кожа внутри ушного канала и вокруг него, которая может облезать;
- выделения из уха, могут быть либо слизистыми и водянистыми, либо гнойными;
- зуд и раздражение внутри ушного канала и вокруг него;
- болезненные ощущения при движении уха или челюсти;
- опухшие и болезненные гланды (лимфоузлы) в горле;
- частичная потеря слуха.
Наружный отит может развиться в результате бактериальной инфекции волосяной луковицы, которая перерастает в прыщик, а иногда в фурункул. Это состояние называется ограниченным наружным отитом. Возможно, вы будете способны разглядеть прыщик или фурункул в зеркало: как правило, в его центре имеется белый или желтый гной (не пытайтесь выдавить прыщик или фурункул, так как это может привести к распространению инфекции).
Прочие симптомы:
- сильная боль в ухе, особенно при движении вашего уха;
- в отдельных случаях — потеря слуха, которая может произойти, если прыщик или фурункул перекрывает ушной канал;
- повышенная чувствительность и боль в лимфатических узлах за ушами.
Симптомы хронического отита
В некоторых случаях по не всегда понятным причинам симптомы наружного отита могут не проходить по нескольку месяцев, а иногда и лет. Это хронический наружный отит, при котором наблюдаются различные симптомы:
- постоянный зуд внутри ушного канала и вокруг него, зачастую это основной симптом;
- дискомфорт и боль в ухе, усиливающаяся при движении уха — боль обычно гораздо легче по сравнению с другими типами наружного отита;
- слизистые и водянистые выделения из уха;
- отсутствие ушной серы;
- нарост толстой сухой кожи в ушном канале, так называемый стеноз, который может сузить ваш ушной канал и негативно сказаться на слухе.
Причины наружного отита
Существует несколько различных причин возникновения наружного отита, а также ряд факторов, увеличивающих предрасположенность к этому заболеванию. Они описаны ниже.
Бактериальная инфекция является распространенной причиной острого наружного отита. Обычно бактериями, вызывающими инфекцию, являются либо синегнойная палочка (Pseudomonas aeruginosa), либо золотистый стафилококк (Staphylococcus aureus). В случае с хроническим наружным отитом причиной может быть постоянная легкая инфекция, которая сложно поддается диагностике.

Себорейный дерматит — это распространенное кожное заболевание, при котором раздраженными и воспаленными становятся участки вашей кожи, на которых развиты сальные железы (секретирующие жировое вещество), например — на носе, на лбу и на голове. Это может способствовать развитию наружного отита.
Инфекция среднего уха, например, средний отит, может сопровождаться длительными выделениями из уха. В некоторых случаях эти выделения могут вызвать наружный отит.
Грибком, вызывающим наружный отит, могут быть аспергиллы (Aspergillus) и кандида белая (Candida albicans), которые также вызывают стоматит. Если вы долго использовали антибактериальные ушные капли или ушные кортикостероиды (препарат для уменьшения опухоли ушей) для лечения другой инфекции, у вас может развиться вторичная грибковая инфекция, которая может привести к наружному отиту.
Аллергическая реакция и реакция раздражения. Наружный отит иногда может быть вызван аллергической реакцией или раздражением в ответ на что-либо, вступающее в контакт с вашими ушами, например, на пипетку для закапывания ушных капель, беруши или шампунь. Если вы носите слуховой аппарат, из-за него у вас могут потеть уши, что иногда может вызвать наружный отит.
Незавершенное лечение. Если вы проходите лечение от острого наружного отита и не завершаете его, у вас может развиться хронический наружный отит.
Диагностика наружного отита
При подозрении на наружный отит обратитесь к врачу. Врач расспросит вас о ваших симптомах и о том, используете ли вы какие-либо предметы, располагаемые в области ушей, например, слуховой аппарат или беруши.
Врач может осмотреть наружное ухо и ушной канал с помощью отоскопа — специального инструмента с лампочкой на конце. Он проверит ваше ухо на предмет покраснения и воспаления. Во время осмотра врач также может проверить ухо на наличие шелушащейся кожи, видимых признаков грибковой инфекции и перфорации (образования отверстия) барабанной перепонки.
При появлении повторных случаев наружного отита или при отсутствии лечебного действия от ранее прописанного препарата, врач может взять мазок из вашего уха с помощью специального ушного тампона. Это поможет определить, является ли ваша инфекция бактериальной или грибковой, чтобы назначить соответствующий препарат.
Лечение наружного отита
Существуют различные варианты лечения наружного отита, которые можно разбить на три основные категории:
- методы лечения, которые вы можете использовать для снятия симптомов на дому;
- методы лечения, которые может предоставить ваш врач-терапевт;
- методы лечения, которые может предоставить специалист по данному заболеванию.
Как облегчить боль в ухе самостоятельно
Приведенные ниже советы помогут вам облегчить симптомы (в определенной степени) и предупредить осложнения.
- Избегайте попадания воды в больное ухо. Рекомендуется надевать шапочку для душа в душе и ванне. Удаляйте любые выделения или грязевые частицы, осторожно протерев вашу ушную раковину кусочком ваты, избегайте повреждения уха; не засовывайте вату или ватную палочку внутрь вашего уха, так как это может повредить его.
- Освободите больное ухо от всего, что может вызвать аллергическую реакцию, например — от слухового аппарата, беруш или серег.
- Примите обезболивающее, например парацетамол или ибупрофен, чтобы облегчить боль в ухе. Не принимайте ибупрофен, если у вас астма или проблемы с желудком, например, язва желудка (была или есть сейчас). Если вы не уверены, стоит ли вам принимать обезболивающее, проконсультируйтесь со своим врачом или фармацевтом. Детям до 16 лет аспирин принимать не следует.
- Также боль можно облегчить, положив на больное ухо теплую ткань или полотенце.
- Воздержитесь от плавания, пока инфекция не пройдет полностью.
Лечение наружного отита у врача
Наружный отит может пройти сам собой, но без лечения это может занять несколько недель. Ваш врач может прописать лечебные ушные капли, которые ускорят процесс выздоровления. Для лечения наружного отита используются четыре основных вида ушных капель:
- антибиотики — могут вылечить бактериальную инфекцию, вызвавшую отит;
- кортикостероиды — помогают снять воспаление;
- противогрибковые — могут вылечить грибковую инфекцию;
- кислотные — кислота может помочь уничтожить бактерии.
В некоторых случаях вам могут прописать лечение, которое является комбинацией вышеперечисленных средств, например антибиотики и кортикостероиды.
При неправильном закапывании эффективность ушных капель может быть снижена. Лучше, если кто-то поможет вам капать в уши. Вам (или вашему помощнику) нужно будет сделать следующее:
- Аккуратно удалите какие-либо выделения, ушную серу или грязевые частицы из вашего наружного уха и ушного канала с помощью ватного тампона (не используйте ватные палочки).
- Согрейте ушные капли, подержав бутылочку в руках пару минут — от холодных капель у вас может закружиться голова.
- Лягте на бок больным ухом вверх и закапайте капли прямо в наружное ухо, а затем осторожно потяните и потеребите ушную раковину, чтобы капли затекли глубже в ухо и из него вышел воздух, оставшийся под каплями.
- Полежите в таком положении 3-5 минут для обеспечения того, чтобы капли не вытекли обратно из ушного канала.
- Не закрывайте ушной канал, чтобы дать ему высохнуть.
Среди других методов лечения, которые может предложить врач:
- обезболивающие препараты, отпускаемые строго по рецепту, например кодеин, — в тяжелых случаях;
- антибиотики в таблетках или капсулах для лечения тяжелой инфекции — обычно наилучшим вариантом в таком случае считается флуклоксациллин;
- лечение основных заболеваний кожи, которые могут ухудшить течение наружного отита, таких как себорейный дерматит, псориаз или экзема;
- если внутри уха образуется фурункул, ваш врач может решить проколоть его стерильной иглой и откачать гной; ни в коем случае не пытайтесь сделать это самостоятельно.
Чтобы повысить эффективность лечения, врач может удалить ушную серу. Это можно сделать несколькими способами, например:
- спринцевание или промывание, когда вода вводится в ушной канал шприцем без иглы, чтобы вымыть имеющуюся в ухе серу;
- микроотсасывание, когда при помощи небольшого отсасывающего устройства наружное ухо и ушной канал освобождаются от серы, выделений и грязевых частиц;
- сухое протирание, при котором сера аккуратно удаляется из ушного канала.
Иногда, для лучшего действия лекарства, его вводят в ухо на небольшом марлевом тампоне — турунде. Турунда обеспечивает глубокое проникновение лечебного средства. Ее следует менять каждые 2-3 дня.
Осложнения наружного отита
Осложнения при наружном отите мало распространены. Однако в некоторых случаях возможны.
Абсцессы — это обычно болезненные, наполненные гноем образования, возникающие внутри и вокруг больного уха после инфекции. Обычно они проходят сами по себе, но в некоторых случаях врачу может понадобиться откачать из них гной.
Стеноз (сужение) ушного канала — нарост толстой сухой кожи в ушном проходе, который может образоваться при хроническом наружном отите. Это может ослабить ваш слух, так как из-за кожного нароста ваш ушной канал становится уже. В редких случаях это может привести к глухоте. Стеноз ушного канала лечится с помощью ушных капель.
Воспаление или перфорация барабанной перепонки. Любая инфекция может распространиться на вашу барабанную перепонку. В некоторых случаях инфекция может привести к скоплению гноя во внутреннем ухе, из-за чего ваша барабанная перепонка может перфорироваться (прорваться). Это называется перфорация барабанной перепонки. Симптомы:
- временная потеря слуха;
- боль или дискомфорт в ухе;
- выделение слизи из уха;
- звон или жужжание в ухе («тиннитус»).
Во многих случаях поврежденная барабанная перепонка зарастает без лечения примерно за 2 месяца. Если за это время не наблюдается никаких признаков улучшения, вам может потребоваться операция.
Гиподермит — это бактериальная кожная инфекция, которая может развиться после наружного отита. Это происходит, когда бактерии, которые обычно живут на поверхности вашей кожи и не причиняют никакого вреда, проникают в более глубокие слои кожи через поврежденные участки, например, в результате наружного отита.
Затронутые гиподермитом участки кожи краснеют, болят, становятся воспаленными и чувствительными к прикосновениям. Прочие симптомы включают:
- тошнота;
- дрожь;
- озноб;
- общее чувство недомогания.
Большинство случаев гиподермита вылечиваются 7-дневным курсом антибиотиков. Если гиподермит обнаруживается у человека, уже имеющего серьезное заболевание или чрезвычайно подверженного влиянию инфекции, его могут положить в больницу в качестве меры предосторожности.

Злокачественный наружный отит — тяжелое, но очень редкое осложнение при наружном отите, при котором инфекция распространяется на кость, окружающую ушной канал.
Злокачественный наружный отит чаще встречается у взрослых, чем у детей. Особенно подвержены этому заболеванию взрослые с ослабленным иммунитетом (имеющие ослабленную иммунную систему). К ним относятся люди, прошедшие курс химиотерапии или имеющие хроническое заболевание, например, диабет, ВИЧ или СПИД.
При злокачественном отите вы можете обнаружить у себя один или несколько из нижеперечисленных симптомов:
- сильная боль в ушах и головные боли;
- оголенная кость, которую видно через ушной канал;
- паралич лицевого нерва, когда обвисает кожа лица со стороны больного уха.
Без лечения злокачественный наружный отит может привести к смертельному исходу. Однако его можно эффективно лечить антибиотиками и хирургическим путем.
Профилактика наружного отита
Вы можете предпринять некоторые меры, чтобы не допустить появления наружного отита и предотвратить его повторное возникновение. Эти меры описаны ниже.
Избегайте травм ушей. Не засовывайте в уши ватные палочки или другие предметы. Выделение серы из ушей является естественным процессом и ватные палочки должны использоваться лишь для протирания кожи вокруг наружного уха.Если вас беспокоит скопление серы, обратитесь к ЛОР-врачу для ее удаления.
Следите, чтобы уши были сухими и чистыми. Во время мытья избегайте попадания в уши воды, мыла или шампуня. В душе и ванне надевайте шапочку для душа. После мытья высушите уши феном на низкой мощности. Никогда не вытирайте уши, засунув в них уголок полотенца, так вы можете этим повредить их. Если вы регулярно плаваете, надевайте купальную шапочку или используйте беруши.
Лечите другие кожные заболевания и занимайтесь их профилактикой. Если у вас развился наружный отит и вы имеете предрасположенность к аллергии, скажите об этом своему врачу. Ушные капли, содержащие определенные компоненты, такие как неомицин или пропиленгликоль, с большей вероятностью могут вызвать аллергическую реакцию, чем другие. Ваш лечащий врач или фармацевт могут порекомендовать вам капли, которые лучше всего вам подходят.
Если у вас возникла аллергическая реакция на что-либо, соприкасающееся с вашими ушами, например, слуховой аппарат, беруши или серьги, снимите их. Легкая аллергическая реакция, как пр
