Опухло лицо и грудная клетка
Миозит мышц грудной клетки — воспалительный процесс в мышцах груди, при котором возникают болезненные уплотнения (представляют собой очаги воспаления) и боли. Грудная клетка — это анатомическое образование, которое состоит из грудины, ребер, позвоночника, а также связанных с ними мышц. Миозит — воспалительный процесс, который по определению затрагивает мышечную ткань. Хотя, в некоторых случаях он может распространяться и в другие места, например, на плевру — пленку из соединительной ткани, выстилающую грудную клетку изнутри.
Почему возникает миозит грудных мышц?
К воспалительному процессу могут приводить разные заболевания. Основные причины:
- Инфекции, среди которых лидируют грипп и ОРВИ. В данном случае миозит рассматривают как осложнение инфекционного заболевания.
- Паразитозы. Паразиты, которые живут в организме, также могут стать причиной грудного миозита. Но это случается редко.
- Отравления некоторыми веществами. Еще одна достаточно редкая причина.
- Особенности профессии. Некоторые люди вынуждены подолгу находиться в позах, которые способствуют повреждению грудных мышц и развитию в них воспаления. К этой категории относятся скрипачи, пианисты, водители.
- Травмы мышц. Распространенные причины: механические травмы, частые судороги.
- Бактериальная инфекция. Вызывает самую тяжелую форму миозита, когда в мышечной ткани возникает очаг гнойного воспаления. Это проявляется сильными болями, повышением температуры, ухудшением состояния, недомоганием. Инфекция может перекинуться на плевру, легкие, другие органы. Заболевание может развиваться после ранений, несоблюдения правил асептики и антисептики во время медицинских процедур.
Когда беспокоят боли в груди — сложно сразу понять, в чем их причина. Часто в первую очередь подозрение падает не на миозит грудных мышц, а на проблемы с сердцем, позвоночником, межреберную невралгию. Опытный врач сможет разобраться, почему возникли симптомы, и назначит правильное лечение.
Какие бывают формы грудного миозита?
Миозит грудного отдела может протекать в острой или хронической форме. При острой форме заболевания беспокоят довольно сильные боли в груди. Если не лечиться, со временем течение патологии приобретает хронический характер. Боль становится не такой сильной, и человек зачастую вообще перестает её замечать. Обострение происходит во время простуды, долгого пребывания в неудобной позе, смены погоды.
Миозит грудной клетки может возникать слева или справа, или с двух сторон. При левосторонней локализации он может имитировать болезни сердца.
Также существуют две специфические хронические формы заболевания, при которых поражаются разные группы мышц: полимиозит и дерматомиозит.
Лечение миозита грудной клетки
Врач-невролог назначает лечение болезни индивидуально для каждого пациента.
В первую очередь нужно выявить и устранить причину. Если виноваты вирусы — как правило, специфического противовирусного лечения не требуется. Проводят стандартные мероприятия при простуде, через некоторое время происходит выздоровление. С бактериями борются при помощи антибиотиков, с паразитами — при помощи противопаразитарных средств. При хронической травматизации рекомендуют покой, затем — правильную организацию труда и отдыха.
Общие принципы лечения разных форм миозита грудной клетки:
- При острой форме болезни нужно обеспечить покой. Поврежденные мышцы необходимо держать в тепле, обычно грудную клетку оборачивают шерстяной тканью.
- Для облегчения болей применяют обезболивающие препараты из группы нестероидных противовоспалительных средств: такие как диклофенак, ибупрофен.
- При некоторых формах миозита хорошим эффектом обладает финалгон и другие разогревающие мази.
- При повышении температуры применяют жаропонижающие препараты.
- Также применяют физиотерапию, массаж, лечебную физкультуру.
При гнойной форме заболевания нередко приходится прибегать к хирургическому лечению: гнойник вскрывают и очищают.
Мы вам перезвоним
Оставьте свой номер телефона
Основные проявления миозита мышц грудной клетки — боль в пораженных мышцах и болезненные уплотнения, которые соответствуют очагам воспаления. Заболевание может протекать в двух формах:
- При остром миозите симптомы возникают быстро, внезапно, обычно во время инфекции, после длительного напряжения мышц, травмы.
- При хронической форме проявления нарастают постепенно, она может стать итогом нелеченого острого воспаления в мышцах.
Характерные симптомы миозита грудной клетки
Основной признак миозита грудной клетки — боль. Её интенсивность постепенно нарастает. Болевые ощущения усиливаются во время неловких движений, глубокого вдоха, длительного пребывания в напряженной неудобной позе. При ощупывании грудной клетки в области пораженных мышц отмечается болезненность.
Иногда в месте поражения можно обнаружить припухлость, отечность, покраснение кожи. Этот признак наиболее характерен для гнойного миозита. При этом больной чувствует слабость, недомогание, у него повышается температура тела.
Возникает защитное напряжение мышц — оно помогает ограничить движения и уменьшить боль.
Болевые ощущения в мышцах могут пройти на несколько дней, но затем происходит рецидив, чаще всего его провоцируют инфекции, переохлаждения, травмы, напряжение.
Пораженные мышцы становятся слабыми, при хроническом течении со временем уменьшаются в размерах — развивается их атрофия.
Как проводится диагностика миозита грудной клетки?
Обычно в первую очередь пациент попадает на прием к терапевту, так как не знает, почему его стали беспокоить боли в груди и другие симптомы. Заподозрив неврологическую природу заболевания, врач направляет больного на консультацию к неврологу.
Врач-невролог расспросит вас о ваших симптомах, о том, когда и как они возникли, как изменялись со временем, чем вы болели в течение жизни, какими хроническими заболеваниями страдаете на данный момент. Будет проведен неврологический осмотр. Доктор нажмет на определенные точки на вашей груди, чтобы определить болезненность.
Далее для уточнения диагноза и исключения других заболеваний, будет назначено обследование, которое может включать следующие методы диагностики:
- Анализ крови на ферменты, повышение уровня которых свидетельствует о повреждении мышечной ткани.
- Магнитно-резонансная томография, компьютерная томография, рентген — помогают обнаружить очаги патологических изменений в мышцах, костях, органах груди.
- Электромиография — исследование, во время которого оценивают проведение электрических импульсов в мышцах.
- Биопсия мышц — врач забирает фрагмент подозрительной ткани и отправляет на анализ в лабораторию. Это помогает диагностировать отдельные формы миозита, например, дерматомиозит.
С какими болезнями проводят дифференциальную диагностику признаков миозита грудной клетки?
Похожие боли в груди и прочие описанные выше симптомы могут возникать и при других заболеваниях, таких как:
- стенокардия и другие болезни сердца;
- болезни легких и плевры — пленки из соединительной ткани, которая их покрывает;
- межреберная невралгия;
- остеохондроз грудного отдела позвоночника.
Источник
Доброкачественными опухолями называют такие новообразования, которые не имеют в своей структуре раковых клеток и не являются смертельными для человека. Тем не менее, всегда существует определенный риск развития доброкачественной опухоли в злокачественную. Чтобы избежать негативных последствий, врачи рекомендуют удалять опухоли, находящиеся в пределах доступа хирурга. Опухоли, расположенные в труднодоступных для резекции участках, должны постоянно наблюдаться с учетом динамики роста и возможного изменения структуры.
- Средостение. Опухоли средостения, их локализация и причины
- Симптомы, диагностика, лечение опухолей средостения
- Доброкачественные опухоли сердца – виды, симптомы
- Доброкачественные опухоли тимуса (вилочковой железы)
Средостение. Опухоли средостения, их локализация и причины
Средостение — это область груди, отделяющая легкие от остальных органов грудной клетки. Она окружена грудиной спереди и окружает легкие с передней стороны и со стороны позвоночника. Область средостения состоит из сердца, аорты, пищевода, трахеи и тимуса.
Опухоли средостения состоят в основном из половых клеток и развиваются чаще всего в тимусе, нервной, лимфатической и мезенхимальной ткани. Встречаются такие новообразования довольно редко, средний возраст пациентов составляет 30-50 лет, однако теоретически появиться такие опухоли могут в любом возрасте. Им подвержена любая ткань в пределах средостения или проходящая через грудную клетку.
Расположение опухоли в средостении также варьируется в зависимости от возраста пациента. У детей опухоли обычно встречаются в задней части (на стенке) средостения. Эти опухоли часто развиваются из нервных клеток, и, как правило, являются доброкачественными. У взрослых такие опухоли локализуются в передней части, и чаще являются злокачественными (лимфомы, тимомы). Несмотря на доброкачественность новообразований, их необходимо удалять, поскольку все они имеют тенденцию роста, а значит, могут «проникать» сквозь соседние ткани или даже прорастать в органы, в том числе в перикард (оболочку сердца), саму сердечную мышцу, крупные сосуды (в аорту и полую вену). Опухоли, расположенные в задней части средостения, могут вызвать компрессию спинного мозга.
Что вызывает опухоли средостения?
В зависимости от места расположения, опухоли могут иметь разную причину возникновения. На передней стенке новообразования формируются из зародышевых клеток (около 70% опухолей). Тимомы и кисты тимуса и вилочковой железы чаще всего имеют фиброзную природу и содержатся в «капсуле», что облегчает их удаление. Однако примерно 30% из них могут переродиться в злокачественные опухоли.
Опухоли средней части, например, бронхогенная киста, имеют доброкачественную структуру и респираторное происхождение, то есть формируются из клеток трахей, бронхов. Киста перикарда образуется при чрезмерном росте тканей перикарда, а трахеальные опухоли и сосудистые нарушения вызваны либо генетической предрасположенностью, либо неблагоприятными внешними условиями, неправильным питанием.
Симптомы, диагностика, лечение опухолей средостения
Около 40% людей с опухолями средостения не имеют никаких симптомов. Большинство новообразований часто обнаруживаются на рентгене грудной клетки, выполняемом по другой причине. Если симптомы всё же присутствуют, они вызваны сжатием окружающих органов и тканей, например спинного мозга, сердца или перикарда (внутренняя оболочка сердца).
Возможные симптомы:
- кашель, сбивчивое дыхание;
- боль в груди, лихорадка;
- озноб, ночная потливость;
- кашель с кровью;
- охриплость;
- необъяснимая потеря веса;
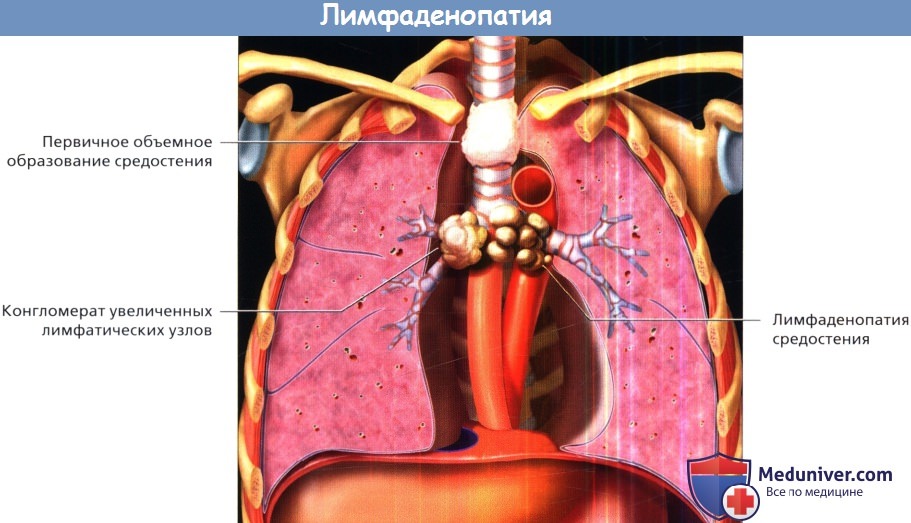
- лимфаденопатия (опухшие или чувствительные лимфатические узлы);
- стридор (частое, шумное дыхание, которое может быть признаком дыхательной обструкции, особенно в трахее или гортани).
Диагностика опухолей органов грудной клетки
Для выявления опухолей органов грудной клетки используют такие виды тестов:
- рентгенограмма грудной клетки;
- компьютерная томография (КТ) или КТ-управляемая биопсия;
- медиастиноскопия с биопсией (проводится под общим наркозом, через небольшой разрез под грудной костью вставляется трубка, далее берется образец ткани для определения того, есть ли раковые клетки). Медиастиноскопия с биопсией позволяет врачам точно диагностировать от 80 до 90% опухолей средней части средостения, и от 95 до 100% опухолей передней части.
Лечение опухолей средостения
Лечение опухолей средостения зависит от типа опухоли и ее расположения. Все злокачественные опухоли лечат при помощи облучения, химиотерапии и менее известных методов, например, торакоскопии, медиастиноскопии и торакотомии.
Доброкачественные опухоли должны наблюдаться с целью отслеживания их динамики роста и увеличения. По сравнению с пациентами, подвергающимися традиционной хирургической процедуре удаления опухоли, пациенты с минимально инвазивным вмешательством, таким как торакоскопия или медиастиноскопия, испытывают умеренные послеоперационные боли, меньше находятся в больнице, быстрее восстанавливаются и возвращаются к привычной жизни и работе.
Возможные осложнения малоинвазивного хирургического лечения:
- повреждение окружающих тканей, в том числе сердца, перикарда или спинного мозга;
- плевральной выпот (сбор жидкости между тонкими слоями ткани оболочки легких и стенки грудной полости, или плевры);
- послеоперационные инфекции или кровотечения.
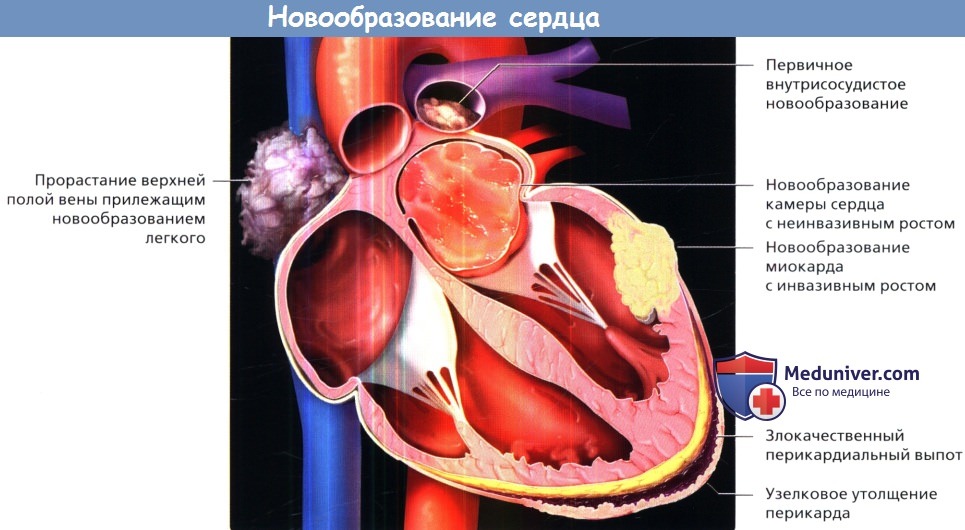
Доброкачественные опухоли сердца – виды, симптомы
Первичные доброкачественные опухоли сердца встречаются крайне редко, примерно в 0,002-0,15% случаев всех опухолей грудной клетки. И хотя онкологической угрозы они не несут, большинство из них приводит к нарушению сердечной функции (например, застойной сердечной недостаточности).
Наиболее распространенной первичной доброкачественной опухолью является миксома.
Миксомы имеют размеры от 1 до 20 см, подавляющее большинство образуется в левом предсердии, а остальные – в правом.
Также распространены рабдомиомы, поражающие желудочки, фибромы, которые образуются на межжелудочковых перегородках или стенках сердца. В отличие от миксом, эмболизация рабдомиом происходит редко.
Рост опухоли может сместить митральный и аортальный клапан и привести к клапанной регургитации или стенозу. Миксомы являются наиболее распространенными опухолями у взрослых. А рабдомиома чаще встречается у детей (вторая по частоте доброкачественная опухоль сердца).
Симптомы доброкачественных опухолей сердца:
- аритмия;
- боли в сердце.
Опухоль может не причинять никакого беспокойства, прогноз благоприятен. После полного иссечения риск внезапной смерти или другое опасное состояние исключаются. Неполные резекции могут привести к повторному образованию опухоли.
Доброкачественные опухоли тимуса (вилочковой железы)
Самые распространенные новообразования тимуса, или вилочковой железы, — это кисты. Другие опухоли: тимомы, нейроэндокринные опухоли тимуса, вилочковая гиперплазия, тимолипома.
Тимомы образуются из коры или из мозговых эпителиальных клеток тимуса. Они считаются гистологически доброкачественными опухолями даже при клинически инвазивном поведении.
Карциномы тимуса образуются из коры или из мозговых эпителиальных клеток тимуса. Они считаются гистологически доброкачественными опухолями даже при клинически инвазивном поведении.
Карциномы тимуса имеют эпителиальное происхождение, встречаются редко и имеют низкий злокачественный потенциал. Первичные нейроэндокринные опухоли тимуса крайне редки. Считается, что они образуются из эндодермальной ткани.
Гиперплазия тимуса — это аномальный рост тканей вилочковой железы. Фолликулярная или лимфоидная гиперплазия тимуса часто встречается при аутоиммунных нарушениях, особенно у пациентов с миастенией. Обширная или идиопатическая гиперплазия характеризуется увеличением тимуса и доброкачественной пролиферацией. Гиперплазия может возникать у детей в ответ на прекращение химиотерапевтического лечения болезни Ходжкина или других злокачественных опухолей.
Кисты вилочковой железы могут быть врожденными и приобретенными. Врожденные кисты тонкостенны и появляются в основном на поверхностных слоях ткани железы. Приобретенные кисты могут появляться в тимусе в связи с тимомой или другими опухолевыми или воспалительными процессами переднего средостения.
Тимолипома — доброкачественное новообразование, состоящее из хорошо дифференцированной жировой ткани. Из-за большой доли жировой ткани в этих опухолях они иногда классифицируются как мезенхимальные опухоли.
Существует и ряд новообразований, имеющих отношение к тимусу, но появляющихся за ее пределами. Это гарматомная тимома, карцинома тимуса и эпителиальная опухоль.
Источники статьи:
https://www.mskcc.org
https://theoncologist.alphamedpress.org
https://my.clevelandclinic.org
https://www.merckmanuals.com
https://www.urmc.rochester.edu
По материалам:
© 2015 Memorial Sloan Kettering Cancer Center
Copyright © 2015 by AlphaMed Press
Trupiano JK, Rice TW, Herzog K, Barr FG, Shipley J,
Fisher C, and Goldblum JR. Mediastinal synovial sarcoma:
report of two cases with molecular genetic analysis,
Ann. Thorac. Surg. 2002; 73: 628-630.
Rice et al. Superficial adenocarcinoma of the esophagus,
J Thorac Cardiovasc Surg.2001; 122: 1077-1090
Strollo DC, Rosado de Christenson ML and Jett JR.
Primary mediastinal tumors. Part 1: tumors of the
anterior mediastinum, Chest 1997; Vol 112, 511-522.
© Copyright 1995-2011 The Cleveland Clinic Foundation. All rights reserved.
© 2015 Merck Sharp & Dohme Corp., a subsidiary of Merck & Co.,
Inc., Kenilworth, NJ., USA.
© 2015 University of Rochester Medical Center
Смотрите также:
У нас также читают:
Источник
Терминология опухолей органов грудной клеткиТермин «новообразование» представляет собой перевод с греческого языка слова «neoplasma». Данным термином обозначают нарушение тканевого роста вследствие патологической пролиферации клеток. При этом может наблюдаться избыточное деление клеток, отсутствие гибели клеток или их сочетание. Некоторые неоплазмы могут характеризоваться ростом in situ, т. е. отсутствием распространения новообразования за пределы его локализации. Однако во многих случаях при росте опухоли происходит формирование объемного образования, состоящего из патологической ткани. При этом возникают определенные симптомы, которые и приводят пациента к врачу. В качестве синонима термина «неоплазма» широко используется термин «опухоль». Это слово происходит от латинского «tumere», означающего «опухать», «увеличиваться в размерах». Таким образом, опухолью можно называть любое объемное образование вне зависимости от его этиологии. Так, увеличение тканей в объеме при воспалительном процессе также можно назвать опухолью, и это не будет ошибкой. Новообразования делят на злокачественные и доброкачественные. Доброкачественные опухоли могут расти с формированием объемного образования, но при этом обычно отсутствует распространение их в другие органы или лимфатические узлы. Злокачественные опухоли состоят из клеток, способных инвазировать и разрушать прилежащие органы, а также распространяться в отдаленные органы и лимфатические узлы. Фактически, способность к метастазированию представляет собой одну из основных особенностей злокачественного новообразования. а) Терминология. В зависимости от ткани, из которой сформирована опухоль, различают несколько типов новообразований. 1. Рак представляет собой злокачественное новообразование, которое возникает из эпителиальных клеток, выстилающих просвет различных органов или покрывающих их снаружи. Среди множества подтипов рака выделяют аденокарциному, плоскоклеточный рак, мелкоклеточный рак и крупноклеточный рак. 2. Саркома представляет собой злокачественное новообразование, которое возникает в мезенхимальных тканях, не участвующих в гемопоэзе. Включает в себя новообразования, растущие из костной, хрящевой, жировой, мышечной ткани, из кровеносных сосудов, а также из соединительной ткани. 3. Лимфомы представляют собой гетерогенную группу злокачественных опухолей, которые возникают из клеток иммунной системы в крови и лимфоидной ткани. Обычно их делят на ходжкинские и неходжкинские лимфомы. Однако к данной группе новообразований также относят множественную миелому и лимфопролиферативные заболевания. 4. Лейкозы представляют собой группу злокачественных онкологических заболеваний, при которых происходит поражение костного мозга и формирование большого количества аномальных лейкоцитов. 5. Метастазы представляют собой скопления клеток новообразования в органах, лимфатических узлах и тканях, расположенных в других анатомических областях. Хотя в некоторых случаях распространение опухоли в смежные структуры рассматривается как метастатический процесс, более правильно его называть местной инвазией. Распространение многих метастазов происходит гематогенным путем, однако в органы грудной клетки они могут попадать и вследствие лимфогенной диссеминации, распространения по ходу трахеобронхиального дерева и обсеменения плевральной полости и полости перикарда.
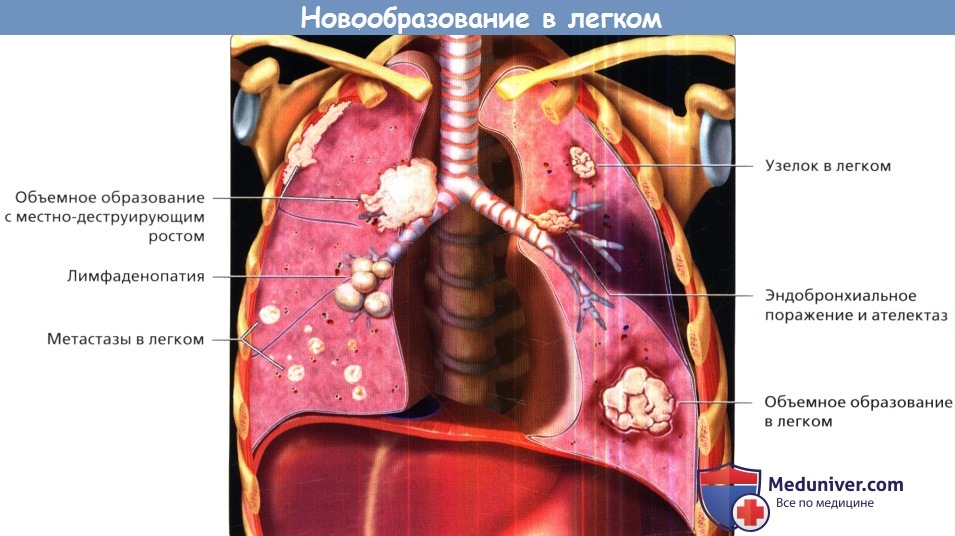
б) Новообразования органов грудной клетки. Новообразования органов грудной клетки представляют собой гетерогенную группу, состоящую из доброкачественных и злокачественных опухолей. Первичный очаг опухоли может располагаться в различных структурах грудной клетки, в том числе в легких, дыхательных путях, плевре, средостении, сердце и сосудах, а также в костях и мягких тканях грудной стенки. Хотя особенное внимание часто уделяют первичным опухолям, следует отметить, что чаще приходится сталкиваться с метастазами первичных опухолей, расположенных как в грудной клетке, так и за ее пределами. в) Новообразования легких. Легкие поражает большинство новообразований, встречаемых в клинической практике. Как правило, это злокачественные опухоли с агрессивным ростом, которые характеризуются целым рядом признаков, выявляемых методами лучевой диагностики. Наиболее частыми новообразованиями легких являются метастазы. Наиболее распространенным первичным новообразованием легких является рак, который в зависимости от клеточного строения делят на четыре типа: аденокарциному, плоскоклеточный рак, мелкоклеточный рак и крупноклеточный рак. Рак легких тесно связан с курением сигарет и воздействием различных канцерогенов. Последнее может быть обусловлено профессиональной деятельностью или влиянием окружающей среды. Бронхогенный рак представляет собой термин, который ранее использовался как синоним рака легких. Так называют злокачественные новообразования легких, растущие из эпителия бронхов или бронхиол. Поскольку множество типов рака легких локализуются в бронхах, которые методами лучевой диагностики не визуализируются, этот термин не совсем точен. Однако он по-прежнему используется для обозначения первичных злокачественных новообразований легких у лиц, в анамнезе которых есть сведения о курении сигарет и воздействии ингаляционных канцерогенов. г) Новообразования дыхательных путей. Дыхательные пути поражает множество первичных злокачественных опухолей легких. Фактически они растут из выстилающего дыхательные пути эпителия или вовлекают его в опухолевый процесс. Таким образом, первичный рак легких может возникать в центральных дыхательных путях и при увеличении размеров опухоли прорастать прилегающую легочную паренхиму. С другой стороны, злокачественные опухоли паренхимы легких могут инвазировать центральные дыхательные пути и распространяться вдоль них. При этом преимущественное поражение дыхательных путей характерно для таких первичных злокачественных опухолей, как карциноидные опухоли и новообразования бронхиальных желез (цистаденоидные и мукоэпидермоидные карциномы). К первичным доброкачественным образованиям дыхательных путей относят гамартомы, липомы и другие мезенхимальные опухоли. В дыхательных путях могут формироваться и метастазы. В том случае если дыхательные пути являются единственным местом, где были обнаружены метастазы, последние часто принимают за первичные опухоли легких.
д) Новообразования средостения. Вовлечение средостения в опухолевый процесс обычно проявляется лимфаденопатией. Увеличиваться в размерах могут как внутригрудные лимфатические узлы, в том числе корней легких, так и экстраторакальные лимфатические узлы. Неопластическая лимфаденопатия часто отражает распространение метастазов рака легких поздней стадии, ходжкинских и неходжкинских лимфом или других злокачественных опухолей, расположенных как в грудной клетке, так и за ее пределами. Эти заболевания приходится дифференцировать от различных доброкачественных инфекционных и неинфекционных воспалительных процессов, которые также характеризуются увеличением лимфатических узлов средостения. Вовлечение средостения в опухолевый процесс также может быть результатом роста опухоли в таких органах средостения, как пищевод и тимус. Кроме того, в средостение могут распространяться опухоли и опухолевидные образования прилежащих к средостению органов, например щитовидной железы. е) Опухоли сердца и сосудов. Вторичные (метастазы) и первичные новообразования, хотя и не так часто, как в легких и средостении, могут локализоваться в сердце, перикарде, сосудах большого и малого кругов кровообращения. Наиболее распространенными новообразованиями сердца и перикарда являются метастазы опухолей. Однако также встречаются доброкачественные, и злокачественные первичные новообразования, которые поражают камеры и клапаны сердца и миокард. Первичные новообразования сосудов большого и малого кругов кровообращения, как правило, злокачественные. Крупные сосуды и их ветви часто поражаются при центральном раке легких поздней стадии вследствие прямого врастания опухоли.
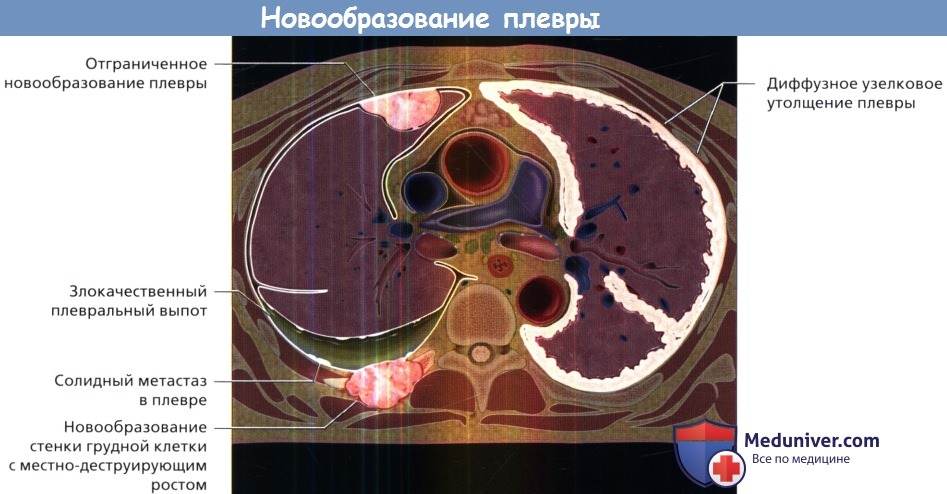
ж) Новообразования плевры. Наиболее распространенными новообразованиями плевры являются метастазы опухолей, формирование которых обычно сопровождается злокачественным плевральным выпотом. Также метастазы плевры могут проявляться в виде солидных узелков и объемных образований. Во многих случаях причиной злокачественного плеврального выпота были именно солидные метастазы. Первичные новообразования плевры достаточно редки. Чаще всего можно встретить злокачественную мезотелиому плевры, характеризующуюся весьма агрессивным ростом. Вторым по частоте первичным новообразованием плевры является локализованная фиброзная опухоль плевры. Большинство локализованных фиброзных опухолей являются доброкачественными, однако примерно в 20% случаев выявляются злокачественные формы. з) Опухоли грудной стенки. Опухоли могут возникать в различных компонентах грудной стенки, в том числе в костях, хрящевых структурах и мезенхимальных тканях. Наиболее распространенными новообразованиями данной области являются метастазы, источником которых обычно служат первичные злокачественные новообразования легких, молочной железы и предстательной железы. Первичные новообразования грудной стенки могут быть как доброкачественными, например липомы, так и злокачественными с крайне агрессивным ростом, например хондросаркомы и множественная миелома. Кроме того, грудную стенку, особенно ее костные структуры, может поражать множество опухолей и опухолевидных образований, которые могут имитировать злокачественные новообразования.
и) Лучевая диагностики новообразований органов грудной клетки. Всемирная организация здравоохранения (ВОЗ) констатирует, что диагностическая визуализация имеет «решающее значение в каждом медицинском учреждении и на всех уровнях медико-санитарной помощи». Особенно это верно в отношении обследования пациентов с подозрением на наличие опухоли. Медицинская визуализация представляет собой важный инструмент не только для первичной диагностики опухолевого процесса, но и для дифференциальной диагностики доброкачественных и злокачественных новообразований. У пациентов со злокачественной опухолью именно методы лучевой диагностики позволяют отслеживать эффективность терапии и осуществлять контроль над течением заболевания после курса лечения. Диагностическая визуализация представляет собой неотъемлемый этап обследования пациентов с новообразованиями органов грудной клетки. Пациенты с такими опухолями часто предъявляют лишь неспецифические жалобы, например, на кашель, одышку и боль в груди. Обследование данных пациентов, как правило, начинается с проведения рентгенографии грудной клетки. При выявлении патологических признаков часто назначают дополнительные и более технологичные методы исследования, например компьютерную томографию (КТ) грудной клетки. Магнитно-резонанснуютомографию (МРТ) целесообразно применять для выявления новообразований с местно-деструирующим ростом и оценки степени вовлечения в опухолевый процесс органов сердечно-сосудистой системы. Кроме того, неоспоримо значение позитронно-эмиссионной томографии (ПЭТ) и ПЭТ/КТ с фтордезоксиглюкозой (ФДГ) для стадирования злокачественных новообразований. Таким образом, врач лучевой диагностики играет важную роль в определении направления диагностического процесса. В его задачи входит дифференциальная диагностика новообразований и связанных с ними осложнений, в том числе инфекционных и неинфекционных воспалительных изменений, а также выявление нарушения анатомических соотношений и физиологических процессов, вызванных лечением. На основании симптомов, данных анамнеза и лабораторных анализов врач лучевой диагностики определяет тактику дальнейшего обследования пациента. Рентгенографический анализ патологии грудной клетки часто представляет собой сложную задачу, учитывая суперпозицию многочисленных анатомических структур, характеризующихся различным морфологическим строением и рентгенографической плотностью. Первым шагом при анализе рентгенографического изображения является выявление патологического образования. Затем определяется его локализация и соотношение с другими анатомическими структурами, что позволяет сформулировать дифференциальный диагноз. Если подозревается наличие в органах грудной клетки опухоли, то с целью уточнения характера образования проводится дальнейшее обследование пациента с использованием более технологичных методов лучевой диагностики и проведением гистологического исследования тканей. Так, проводят биопсию под контролем методов визуализации, бронхоскопическую биопсию, медиастиноскопию, медиастинотомию и взятие хирургическим методом образца ткани из самого образования и из лимфатических узлов и органов, где могут формироваться метастазы. Тактика дальнейшего обследования пациента зависит от типа клеточного строения новообразования и характера его роста. Доброкачественные опухоли не требуют дообследования, если их локализация и особенности роста не приводят к появлению симптомов. При злокачественных опухолях часто необходимо проводить стадирование образования и осуществлять наблюдение за пациентом после выполненного лечения. Кроме того, врачу лучевой диагностики приходится сталкиваться с патологическими изменениями, которые могут быть вызваны не только резидуальной или рецидивирующей опухолью, но часто и последствиями лечения, в том числе инфекциями, реакцией на препараты или осложнениями хирургического вмешательства. к) Роль врача лучевой диагностики. Врач лучевой диагностики на практике должен быть знаком с целым рядом доброкачественных и злокачественных новообразований, которые возникают в различных органах грудной клетки. Знание наиболее распространенных опухолевых процессов и их характерных признаков, выявляемых методами визуализации, имеет большое значение для точной интерпретации диагностических данных. Данное пособие представляет собой всесторонний обзор особенностей диагностики новообразований органов грудной клетки. В нем подробно обсуждаются различные методы лучевой диагностики, их сильные и слабые стороны и показания к их применению. Также приводится соответствующая терминология, применяемая при описании и интерпретации изображений у пациентов с опухолями. Проиллюстрированы характерные признаки, по которым можно заподозрить наличие новообразований. В пособии кратко описаны различные подходы к лечению, и сделан акцент на особенностях лучевой картины после его проведения. В заключение нами приводятся различные методики оценки эффективности лечения и терминология, которой пользуются онкологи. Мы считаем, что в каждом конкретном случае не только соответствующие специалисты, но и врачи лучевой диагностики должны участвовать в оценке состояния пациента и оказывать влияние на выбор тактики лечения пациентов с новообразованиями органов грудной клетки. Это позволит оказывать более эффективную помощь пациенту, сделает работу врачей лучевой диагностики более заметной и даст им возможность развиваться и самореализовываться в профессиональном плане. – Также рекомендуем “Методы лучевой диагностики опухоли органов грудной клетки и их особенности” Редактор: Искандер Милевски. Дата публикации: 20.1.2019 |
Источник