Опух лобок с одной стороны у ребенка

Лимфоузлы – неотъемлемая часть лимфатической системы. Всего у человека насчитывается около 600 подобных образований. Они выполняют жизненно важные функции и остро реагируют на любые патологические изменения в организме.
Почему у мальчиков или девочек увеличиваются и воспаляются паховые лимфатические узлы, насколько это опасно? Какие симптомы проявляются у малышей и как диагностируется патология? Какие методы лечения при этом применяются?
Роль лимфатических узлов и причины их увеличения
Простыми словами, лимфатические узлы исполняют роль своеобразного сита или фильтра. Они дренируют лимфу, которая проходит через них, задерживая все патогенные вирусы, бактерии и другие микроорганизмы. Таким образом, инфекционный агент не распространяется по всему организму, а уничтожается белыми кровяными клетками.
К тому же, сами лимфоузлы вырабатывают особенные соединения, которые воздействуют на вирусы и бактерии. Также они являются «хранилищем» или «вместилищем» для лимфоцитов — самых главных клеток иммунной системы.
Паховые лимфатические узлы – это группа образований, которые находятся в области паха, откуда и пошло название. Если точнее, они размещаются в складочках бедер как у мальчиков, так и у девочек. Они состоят из лимфоидной ткани, по размеру напоминают горошину и фасоль (5-15 мм). Увеличение лимфоузлов называется лимфаденитом. Это свидетельствует о развитии воспалительного процесса и снижении иммунологической функции организма. Иммунная система не способна задержать инфекцию, поэтому она беспрепятственно распространяется по всему организму, приобретая системный характер.
Обычно у детей наблюдаются сразу две патологии – увеличение и воспаление лимфоузлов. Причинами становятся не только проблемы с мочевыделительной системой, но и другие системные заболевания, дерматологические патологии и влияние внешних факторов.
Основные причины воспаления и увеличения лимфоузлов в паху:
- инфекционные воспалительные заболевания мочевыделительной системы (цистит, нефрит, пиелонефрит, сальпингоофорит и др.);
- реакция на вакцину против туберкулеза (прививку делают в ножку);
- дерматологические патологии (запущенный дерматит, который сопровождается язвами, фурункулы на попе и бедрах);
- гнойно-воспалительные болезни, затрагивающие нижние конечности (абсцессы, флегмона, гнойные воспаления пальцев или ногтевой пластины);
- болезнь кошачьих царапин (острая или хроническая инфекционная патология, которая развивается после царапины или укуса больной кошкой);
- экзема;
- болезни крови;
- аллергическая реакция;
- укусы насекомых (ребенок может сильно расчесать место укуса, куда попадает инфекция);
- болезнь Кавасаки;
- вирусный мононуклеоз;
- патологии суставов.
В некоторых случаях припухшие круглые шишки в области паха имеют не воспалительный характер, то есть отсутствуют признаки инфекции. Подобное состояние сигнализирует о развитии опухолевого процесса в области мочеполовой системы и ног. Это может быть онкология мочевого пузыря, почек, репродуктивных органов у мальчиков или девочек, остеосаркома, хондробластома, лимфогранулематоз.
Симптомы, сопровождающие паховый лимфаденит
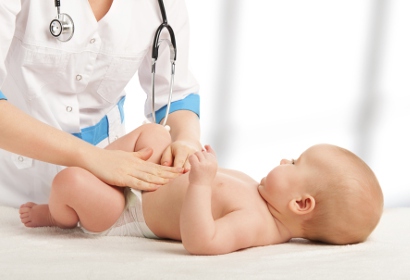
Когда паховые лимфоузлы у детей воспалены и увеличены, патология сопровождается определенными характерными признаками. Симптоматика в конкретных случаях может отличаться. Это зависит от первичного заболевания, которое спровоцировало увеличение узла.
Самый главный и очевидный симптом – внешнее проявление недуга. Воспаленные лимфоузлы легко определяются визуально, что видно на фото. Увеличенный лимфатический узел заметен на поверхности кожи. Он выглядит как круглая объемная шишка или шарик. В здоровом состоянии образования не выходят на поверхность кожных покровов и прощупываются только при пальпации.
Второй тип симптоматики – интоксикационные признаки. Именно они указывают на определенное заболевание.
Симптомы интоксикации, которые сопровождают лимфаденит:
- общая слабость и недомогание;
- утомляемость;
- повышенная температура;
- болевой синдром (при пальпации воспаленный узелок болит);
- головная боль;
- плохой аппетит;
- лихорадка, озноб;
- кожа в патологической области чешется или зудит;
- нарушение сознания (иногда встречается в детском возрасте).
Лимфаденит может протекать в острой и хронической форме. Характер протекания патологии в данном случае различается. При хронической форме отсутствует явно выраженный болевой синдром, возможна вялотекущая боль. Очаг воспаления обычно распространяется за пределы пахового узла.
Симптомы острого лимфаденита:
- повышение температуры (до 40 градусов);
- воспаление локализуется только в капсуле лимфоузла;
- при нажатии на шишку появляется сильная боль.
Методы диагностики
Диагностика имеет комплексный характер. Такой подход позволяет не только оценить степень воспаления, но и точно определить причину недуга. Диагностические меры включают в себя лабораторные и аппаратные процедуры.
Диагностические мероприятия при лимфадените:
- анализ крови (общий, клинический, бактериологический посев);
- биопсия воспаленного лимфоузла;
- изучение образцов патологической ткани (цитологическое и гистологическое);
- УЗИ;
- рентгенография пораженного участка;
- компьютерная или магнитно-резонансная томография (позволяет детально обследовать весь организм).
Особенности лечения лимфаденита в паху
Лимфаденит в паху обычно носит инфекционный характер, что подтверждают лабораторные анализы крови. Врачи назначают курс антибиотиков широкого спектра действия. Если ребенку делали пункцию, по образцу биологического материла определяется инфекционный возбудитель. При этом назначается препарат узкого спектра действия.
Антибактериальные препараты, которые обычно назначают детям:
- Вильпрафен или Вильпрафен солютаб;
- Макропен;
- антибиотики пенициллиновой группы (Амоксициллин, Флемоксин, Амоксиклав, Ампициллин, Аугментин);
- Азитромицин;
- Сифлокс;
- Сумамед;
- Суметролим.
Заболевание у детей часто протекает с признаками интоксикации. При наличии высокой температуры и болевого синдрома показан прием жаропонижающих противовоспалительных препаратов.
Чаще всего при температуре используют Ибупрофен, Нурофен, Парацетамол, Панадол, Эффералган и др. Для ребенка эти лекарства выпускают в удобной форме сиропа или ректальных свечей.
Иногда консервативное лечение уже неэффективно. При запущенном воспалительном процессе врачи прибегают к хирургическому вмешательству. При этом пораженный лимфоузел вскрывают, очищают от гнойного экссудата и обрабатывают антисептическими растворами. Затем полость дренируют и зашивают. Для положительного результата ребенку назначают курс антибиотиков.
Профилактические меры
Инфекционная природа патологии и способы заражения свидетельствуют о том, что часто можно предупредить развитие воспалительного процесса при помощи простых профилактических мер:
- тщательно следить за состоянием здоровья малыша и вовремя лечить любые заболевания;
- соблюдать правила гигиены;
- сразу обрабатывать царапины, раны и ссадины, предотвращая попадание инфекции;
- следить за состоянием кожи ребенка, не допускать появление сыпи, пузырьков или язв;
- если дома есть кошка, удостовериться в ее здоровье, а также исключать слишком тесный контакт животного с ребенком;
- при первых тревожных симптомах сразу обращаться к врачу, не давать заболеванию прогрессировать (в легкой форме патология лечится быстрее и проще).
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
Уплотнения в области паха у детей обычно являются симптомами таких заболеваний, как паховая грыжа и паховый лимфаденит.
Паховая грыжа – патологическое образование, при котором через паховый канал в клетчатку живота может выходить содержимое брюшной полости. Как правило, содержимым грыжевого мешка являются петли кишечника. У девочек -яичник и маточная труба.
Паховый лимфаденит – заболевание, сопровождающееся воспалением лимфатических узлов в паховой области.
Почему возникает уплотнение в области паха у детей?

Паховая грыжа – это врожденное заболевание, патология развития влагалищного отростка брюшины.
Паховый лимфаденит как правило возникает вследствие инфекционной болезни (бактериальной, грибковой или вирусной природы), травмы паховых тканей с занесением инфекции. Также это возможный признак онкологического процесса.
Симптомы заболеваний
Основной симптом паховой грыжи – небольшая опухоль в середине паховой складки. Как правило, припухлость увеличивается при натуживании и легко вправляется внутрь, также опухоль со временем может увеличиться и достигнуть мошонки или половых губ.
Неосложненная паховая грыжа сопровождается болью, недомоганием. Если произошло ущемление, возникают сильные боли, тошнота и рвота.
Симптомы пахового лимфаденита: увеличение и уплотнение лимфоузлов в паху, высокая температура, боли внизу живота и промежности, которые возникают при движении, кожа над воспалением становится красной, возникает общее недомогание.
Диагностика в клинике Фэнтези
Диагностика паховой грыжи осуществляется детским хирургом при осмотре и пальпации. Внешне визуально наблюдается грыжевое выпячивание. После установки диагноза проводится оценка паховой грыжи: ее содержимого, консистенции, подвижности. Также проводится УЗИ-исследование грыжевого мешка и мошонки.
Диагностика пахового лимафадентита проводится врачом при визуальном осмотре лимфатических узлов в паховой области. Также назначается общий анализ крови. По итогам всей собранной информации врач ставит диагноз и определяет схему лечения.
Лечение заболеваний, которым сопутствует уплотнение в области паха
Лечение паховой грыжи проводится хирургическим путем, как только заболевание выявлено – операции возможны в любом возрасте, с 0 лет. Если грыжа обнаруживается у новорожденного, врачи стараются по возможности держать ребенка под наблюдением до 2 месяцев и сделать операцию в этом возрасте.
Лечение пахового лимфаденита начинается с выяснения точной причины его появления и зависит от стадии и сложности заболевания. Как правило, на ранних стадиях заболевания применяется медикаментозная терапия. В случае гнойной формы болезни необходимо хирургическое вмешательство.
Если нужна операция в стационаре, мы дадим направление. После операции мы продолжаем вести пациента: корректируем терапию, наблюдаем, приглашаем на контрольные осмотры.
Записать ребенка на прием к детскому хирургу в клинику Фэнтези можно по телефону:
+7 (495) 106-79-99
Стоимость
Консультация узкого специалиста категории “профи” в клинике | от 4000 руб. |
Консультация узкого специалиста первой категории в клинике | от 4500 руб. |
Консультация узкого специалиста высшей категории в клинике | от 5 500 руб. |
Доктора клиники Фэнтези
Абрамов Караман Сергеевич
– детский уролог, кандидат медицинских наук, врач высшей категории. Опыт работы 33 года. Член Союза педиатров России. Специалист по диагностике и лечению всех частых урологических заболеваний у детей. Все назначения – по принципам доказательной медицины: только те методы лечения, которые доказали свою эффективность в ходе серьезных научных исследований.
Чундокова Мадина Арсеновна
– детский хирург, гинеколог, проктолог. Доктор медицинских наук. Стаж работы: 28 лет. Специалист в области: детской хирургии (удаление бородавок, лечение вросшего ногтя, вскрытие панарициев и гнойников). Специалист в эндоскопической хирургии. Соавтор национального руководства “Детская хирургия”, атласа “Гнойно-воспалительные заболевания мягких тканей и костей у детей”.
Источник
Одной из самых распространенных хирургических патологий брюшной полости в детском возрасте является паховая грыжа. Она представляет собой выпячивание из брюшной полости органа или тканей (петля кишечника, яичник, прядь сальника) через паховый канал. Чаще недуг диагностируется у мальчиков и проявляет себя в первые 2 года жизни.
Нередко паховая грыжа у детей сочетается с другой патологией, например, водянкой яичка, кистой семенного канатика, дисплазией тазобедренных суставов.
Итак, почему возникает эта патология, как проявляется и что с ней делать.
Причины появления
Чаще паховая грыжа наблюдается у новорожденных мальчиков, чем у детей старшего возраста. Объясняется это особенностями внутриутробного развития. На определенном этапе развития яички у плода располагаются в брюшной полости, затем, они начинают опускаться в мошонку, прихватывая за собой небольшой кусочек брюшины. Так в мошонке появляется кармашек из соединительной ткани. К рождению ребенка этот кармашек должен зарасти, если этого по каким-либо причинам не происходит, то через него начинают выпячиваться органы или ткани брюшной полости.
Паховая грыжа у детей также может быть приобретенной:
- слабая соединительная ткань брюшины;
- травмы брюшной стенки;
- повышенное внутрибрюшное давление (сильный и частый плач);
- повышенные физические нагрузки (поднятие тяжести).
Симптомы патологии
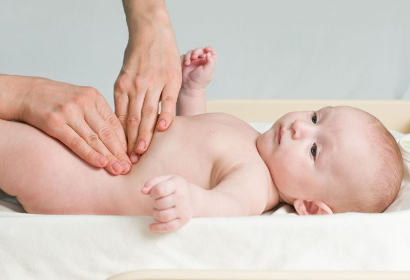 Паховая грыжа у детей становится заметной при кашле, плаче или физических нагрузках. В паховой области над лобком слева (справа) или одновременно с двух сторон возникает припухлость. Если на нее слегка надавить, она уйдет внутрь брюшной полости, издавая булькающий звук. При пахово-мошоночной грыже видна заметная асимметричность с одной стороны мошонки.
Паховая грыжа у детей становится заметной при кашле, плаче или физических нагрузках. В паховой области над лобком слева (справа) или одновременно с двух сторон возникает припухлость. Если на нее слегка надавить, она уйдет внутрь брюшной полости, издавая булькающий звук. При пахово-мошоночной грыже видна заметная асимметричность с одной стороны мошонки.
Паховая грыжа у девочек всегда имеет округлую форму. В некоторых случаях она может быть очень большого размера, в результате чего опускается в большую половую губу.
Как правило, припухлость небольшого размера не беспокоит малыша.
Лечение заболевания
Паховая грыжа лечится исключительно хирургическим путем. Плановая операция назначается детям старше 6 месячного возраста, проводится под общим наркозом. Длительность операции составляет около 15 минут.
Временно в качестве консервативного лечения назначается ношение бандажа. Он не дает содержимому грыжевого мешка выпадать и удерживает его в брюшине. Надевать его следует на ребенка только в положении лежа. Обычно носят его в период бодрствования.
Ослабленным, недоношенным деткам врачи пытаются вправить содержимое грыжевого мешка консервативными способами: назначают специальные растворы, теплую грелку, теплые ванны. Если не наблюдается положительного эффекта, проводится экстренная операция. Экстренная операция проводится также и при ущемлении грыжи.
Ущемление
 Ущемление грыжи у ребенка происходит в результате пережатия паховым каналом грыжевое образование. В этом случае, наступает критическая ситуация. Ущемленный орган или его часть может погибнуть, поэтому требуется срочное хирургическое вмешательство.
Ущемление грыжи у ребенка происходит в результате пережатия паховым каналом грыжевое образование. В этом случае, наступает критическая ситуация. Ущемленный орган или его часть может погибнуть, поэтому требуется срочное хирургическое вмешательство.
Чаще содержимым грыжевого мешка является петля кишечника. При ее ущемлении происходит нарушение венозного оттока, затрудняется артериальное кровообращение, появляется отек. У девочек, в грыжевой мешок могут попасть яичник и маточная труба, что может привести к бесплодию в будущем.
Симптомы ущемления
Припухлость не вправляется в брюшную полость, становится твердой, болит при ощупывании. Ребенок испытывает резкую боль, плачет и кричит. Нередко возникают тошнота, рвота, запоры. Симптомы ущемления паховой грыжи нарастают постепенно, позже боль стихает, появляется вялость.
При подозрении на ущемление паховой грыжи следует незамедлительно отвезти ребенка в больницу для постановки диагноза и проведения экстренной операции.
Просмотров: 15426.
Источник
Опухоли в области живота
Опухоли (выпячивания) в области живота у детей обычно безвредны, хотя и вызывают тревогу у родителей.
Пупочная грыжа— самая распространенная причина. Это значит, что ребенок родился со щелью в слое мышц и сухожилий передней стенки живота в районе пупка.
Брюшина, жесткая мембранная выстилка внутри живота ребенка, выпячивается в виде круглой опухоли под кожей. Обычно в этот брюшинный пузырь может войти часть кишечника ребенка.
Пупочная грыжа часто встречается у афро-карибских детей. Она безвредна и обычно никогда не ущемляется (см. Опухоли паховые и яичек, где дано описание ущемленной грыжи).

Симптомы пупковой грыжи— это просто опухоль вокруг пупка, которая увеличивается или уменьшается, становясь больше и тверже, когда ребенок плачет или напрягается, а часто исчезает совсем, если ребенок лежит спокойно. Ее можно вправить, если надавить сверху пальцем, она с булькающим звуком исчезнет. Небольшие грыжи представляют собой просто припухший или выступающий пупок.
Лечение почти никогда не требуется, так как пупковые грыжи исчезают сами обычно к 18 месяцам.
Другие опухоли живота— липомы и атеромы (см. Опухоли кожные).
Гораздо реже встречаются опухоли внутри живота, причиной чаще всего являются запоры. Нужно обратиться к врачу, если вы подозреваете у ребенка опухоль в животе.
Опухоли в области шеи у ребенка
У детей часто встречаются сразу несколько опухолей в области шеи, они обычно связаны с увеличенными лимфатическими узлами (см. Опухоли паховые и яичек). Обычно причиной является простуда или больное горло, и железы при этом могут быть увеличены с обеих сторон шеи. Они могут вызывать боль и ригидность затылочных мышц (см. Боли в области шеи, ограничение движения).
Лимфатические железы, обычно гладкие, немного мягкие и болезненные при пальпации, обычно появляются с задней стороны шеи ниже основания черепа, направлены вперед к основанию шеи за ключицей и могут стать огромными. Как правило, они уменьшаются через несколько дней или недель. Постоянно увеличенные железы бывают у детей, восприимчивых к инфекции.
Увеличение желез с одной стороны может быть признаком инфекции в близлежащей области: язвы рта или кожи, воспаление уха.
Опухшие железы являются признаком инфекции, а не самой болезнью. Опухоль желез в паху и подмышечной области свидетельствует о таком общем заболевании, как грипп.
Если нет явной причины, то опухшим железам можно не придавать значения. Но через 2 недели, если опухоль не проходит, обратитесь к врачу.
Единичная опухоль на шее тоже может оказаться лимфатической железой. При более тщательном осмотре вы обнаружите, что и другие железы опухли, но не так сильно.

Если опухоль находится не там, где расположена лимфатическая железа, то это может быть липома или атерома (см. Опухоли кожные).
Обычно кожные опухоли довольно подвижны и двигаются вместе с кожей; лимфатические узлы расположены глубже и поэтому менее подвижны.
Обычно причиной единичной увеличенной лимфатической железы является инфицирование окружающей области, гораздо реже это может быть туберкулез или лимфома (разновидность рака лимфатических желез). Поэтому единичная опухоль в области шеи, не проходящая более 10 дней, должна быть осмотрена врачом.
Опухоли в области шеи с рождения— обычно врожденные кисты. Это круглые кистозные образования, заполненные текучей или тягучей жидкостью, образовавшиеся в результате небольших аномалий развития ребенка в утробе матери.
Обычно они безвредны и не свидетельствуют о серьезном заболевании. Их надо показать врачу, поскольку, хотя и очень редко, встречается гигрома, которая свидетельствует о нарушениях в системе лимфатических желез и лимфатических сосудов.
Большая опухоль или вздутие с одной стороны шеи вместе с ригидностью затылочных мышц может означать грудинно-сосцевидную опухоль (см. Боли в области шеи, ограничение движения). Иногда ключ к разгадке лежит в обнаружении местонахождения опухоли.
Опухоль ниже уха может быть связана с увеличением околоушной железы, одной из слюнных желез, которые поддерживают влажность во рту.
Эндемический паротит — наиболее вероятная причина опухоли у детей. Обычно ребенку нездоровится, при этом может не быть симптомов. За день или два до появления опухоли у ребенка может подняться температура, появиться головная боль, ухудшиться общее самочувствие. Лечение состоит в тщательном уходе за ребенком, изоляции его от других детей на 7-10 дней, пока не исчезнет опухоль.
Эндемический паротит вызывается вирусной инфекцией. Если ребенок переболел один раз, то у него выработается иммунитет, и он никогда повторно не заболеет. Прививка против кори, краснухи, паротита делается в возрасте 12-15 месяцев. Иногда прививка может вызвать небольшую опухоль околоушной железы .
Красные опухшие околоушные железы могут означать закупорку или воспаление желез, поэтому надо обратиться к врачу.
Подчелюстная опухоль может быть результатом увеличение подчелюстных желез. Как и околоушные железы, они вырабатывают слюну. Их две — по одной с каждой стороны под челюстью, обычно вы их не чувствуете. Паротит вызывает опухание одной или двух желез. Он может затронуть также околоушные железы, и тогда все лицо кажется опухшим.
В отдельных случаях у детей старшего возраста опухоль подчелюстной железы может вызвать образовавшийся в ней камень. При таком подозрении, особенно если железа продолжает опухать, например, во время еды, а затем сокращается, а также если она краснеет и болит, обратитесь к врачу.
Опухоль передней части горла, которая двигается при глотании, иногда указывает на увеличение щитовидной железы. Она находится под кожей перед трахеей, под самым Адамовым яблоком. Если вы подозреваете опухоль щитовидной железы, обратитесь к врачу, иногда у этой железы понижена функция, и необходимо лечение.
Существует много других причин образования опухолей в области шеи у детей, но они редко встречаются. Обратитесь к врачу, если единичная опухоль не пройдет через 10 дней.
Кожные опухоли у детей
Опухоли под кожей или внутри появляются при распухании лимфатических желез, атероме, липомах и по другим причинам.
Опухшие лимфатические железы обычно поражают шею, подмышечную или паховую область (см. Опухоли паховые и яичек и Опухоли в области шеи). Иногда они появляются в других местах: локтях, коленях. Вы можете перекатывать их пальцем, так как они скорее под кожей, чем внутри, но не сможете двигать их вместе с кожей.
Атерому иногда называют эпидермальной кистой. Она образуется при закупорке волосяного мешочка, пора кожи, из которой растет волос, заполняясь тягучей белой воскообразной массой. Они мо¬гут появиться в любом месте, кроме ладоней и ступней ног, но чаще всего на волосистой части головы, лице, шее, туловище. Обычно они имеют диаметр от 1 до 2 см, иногда увеличиваются до нескольких сантиметров. Атеромы имеют вид гладких круглых опухолей, часто с ямочкой или небольшим черным пятном в центре — это закупоренное отверстие поры. Киста должна быть напряженной, но не твердой, двигаться под кожей, но не быть болезненной.
Атеромы безвредны. Иногда они воспаляются от инфекции и могут превратиться в фурункул (см. Фурункулы), и тогда для предотвращения распространения инфекции может потребоваться хирургическое вмешательство. Но оно обычно бывает продиктовано косметическими соображениями.
Липомы по внешнему виду напоминают атеромы, хотя у них нет характерной ямочки в центре. Они состоят из жировой ткани под кожей и могут появляться где угодно — особенно на шее, верхней части туловища, руках и ногах. Они безвредны, но если портят внешний вид или доставляют неудобство, то их удаляют хирургическим путем.
Ганглий можно по ошибке принять за кисту или липому. Он появляется только на сухожилиях, обычно вокруг запястья и лодыжки. Сухожилие — жесткая ткань, покрытая оболочкой, соединяющая мышцу о костью. В месте ослабления оболочки происходит ее выпячивание, заполненное желеподобным веществом. Это вздутие и есть ганглий. Оно располагается над сухожилием, но не смещается при его движении. Не двигается оно и с кожей. Обычно ганглии не вырастают больше 1 см в диаметре. Они безвредны и часто исчезают сами по себе. В противном случае их удаляют хирургическим путем, но иногда и после этого они возвращаются.
Красная мясистая опухоль, появляющаяся после пореза или травмы — пиогенная гранулема. Чаще всего поражаются кисти рук и ступни ног, иногда губы и челюсти. Она появляется в том месте, где в кожу проник шип или заноза. Гранулема состоит из шрама и воспаленной ткани. По каким-то причинам заживляющий механизм тела вышел из-под контроля. Надо обратиться к врачу, он может прижечь ее или удалить хирургически.
Твердая опухоль вокруг шрама — результат келоидного рубцевания, т. е. образовалась более твердая ткань, чем обычно. У некоторых людей повышенная склонность к келоидным шрамам, безвредным, хотя и портящим внешний вид.
Многие предпочитают ждать, пока шрам сам не рассосется. Однако можно обратиться к врачу, так как иногда помогают стероидные инъекции или лейкопластырь, реже применяется хирургическое лечение.
Опухоль под кожей века — ячмень (см. Глаза красные, болезненные или гноящиеся).

Если вас беспокоит какая-нибудь опухоль, то обращайтесь к врачу. Он окажет необходимую помощь.
Опухоли яичек и паховые опухоли
Иногда люди не знают, где находится пах. Это кожная складка в области соединения ног с остальной частью туловища спереди. Она не включает яички или мошонку у мальчиков, хотя опухоли этих частей тела и упоминаются в названии.
Опухоли паховые обычно являются результатом опухоли лимфатических желез или грыжи.
Лимфатические железы расположены по всему телу, некоторые сразу под кожей, другие глубже внутри. Они являются частью защитной системы организма против бактерий. Инфекция вызывает опухоль этих желез, так как они препятствуют дальнейшему распространению инфекции. Обычно при простуде, гриппе или больном горле вы замечаете опухоль желез на шее.
Распухшие лимфатические железы — тяжелое заболевание, напоминающее грипп, может вызвать опухоль лимфатических желез по всему телу ребенка: в подмышечной области, паху, на шее. Распухшие железы с одной стороны в паху или вокруг этой области обычно означают инфекцию. Например, кожную инфекцию на одной ноге. Иногда это бывает реакция на инъекцию в ягодицу. Опухшие железы при пальпации обычно немного мягкие и болезненные. Как правило, в паху их сразу несколько, хотя одна может быть значительно больше других.
Единичная опухоль в паху может быть паховой грыжей, т. е. часть брюшины, жесткой мембранной выстилки внутренней стороны живота ребенка, выходит через щель в слое мускулов и сухожилий передней стенки живота. Этот пузырь брюшины образует подкожную опухоль. Она может быть пустой, т.е. содержать лишь небольшое количество жидкости, или заключать часть кишечника ребенка.
У взрослых этот тип грыжи обычно является результатом перенапряжения, но у детей она бывает врожденной. Опухоль то увеличивается, то уменьшается. Ухудшение наступает во время плача ребенка и напряжения. Она может совсем исчезнуть, если ребенок лежит спокойно. Иногда бывают поражены обе паховые области.
Опухоль машонки. Паховые грыжи гораздо чаще встречаются у мальчиков, чем у девочек, и могут распространяться на мошонку, которая тоже опухает. Эта мошоночная опухоль может содержать жидкость (водянка), а также часть кишечника. Водянка обычно случается сразу после рождения и обычно проходит сама. Позднее она может быть признаком грыжи. Водянку нужно показать врачу. Возможно, потребуется хирургическое вмешательство.
Паховые грыжи у детей сами не проходят, при этом есть риск ущемления. Это означает, что часть кишечника зажимается так плотно, что нарушается приток крови. Ущемленная часть кишечника отмирает, могут возникнуть серьезное воспаление и непроходимость кишечника. По этом причине паховые грыжи лечат хирургическим путем. Грыжа, которую вы не можете вправить, болит в течение нескольких часов и затвердевает, может стать ущемленной, поэтому немедленно обращайтесь к врачу.

Опухоль в паху у мальчика может быть вызвана не опущением яичек, которые не вошли в мошонку, как это должно быть.
Если вы заметили, что у вашего мальчика отсутствуют яички в мошонке, обратитесь к врачу. Часто это бывает у очень активных мальчиков, когда мышцы подтягивают яички к верхней части мошонки. Это нормально; но если одно или оба яичка не опускаются и не попадают в мошонку, когда ребенку 4-5 лет, потребуется хирургическое вмешательство.

Другие причины опухолей в паху — липомы и атеромы. Они безвредны и не нуждаются в лечении, но при необходимости их удаляют хирургическим путем.
Обращайтесь к врачу в следующих случаях:
- у вашего ребенка односторонняя опухоль в паху;
- по непонятной причине очень распухли лимфатические железы;
- опухла мошонка;
- симптомы грыжи.
Источник
