Местный отек при венозной гиперемии
Венозная гиперемия – это состояние повышенного кровенаполнения органа или ткани, обусловленное затрудненным оттоком крови по венам.
Венозное полнокровие может быть местным и распространенным. Местное венозное полнокровие возникает при затруднении оттока крови по некрупным венозным стволам вследствие закупорки их тромбом, эмболом или при сдавлении вены извне опухолью, рубцом, отеком и т.п.. Особой разновидностью местного венозного полнокровия является коллатеральная гиперемия, например, при циррозе печени, тромбозе воротной или печеночной вен, вследствие чего развивается сброс венозной крови, оттекающей от кишечника, в обход печени через портокавальные анастомозы (вены желудка, передней брюшной стенки, пищевода, таза).
Условием, способствующим венозному застою, является длительное не физиологическое положение той или иной части тела, неблагоприятное для местного оттока крови. При этом формируется гипостаз – гравитационная венозная гиперемия. Так, гипостаз легко возникает в венах нижних конечностей при малоподвижной работе стоя, в венах задних отделов легких – у больных, находящихся на постельном режиме и т.д.
Наиболее частыми причинами распространенного венозного полнокровия являются сердечная недостаточность вследствие ревматических и врожденных пороков клапанов сердца, миокардитов, инфаркта миокарда, декомпенсации гипертрофированного сердца, а также уменьшения присасывающего действия грудной клетки при экссудативном плеврите, гемотораксе и т.д. При этом венозное полнокровие распространяется на бассейн большого или малого кругов кровообращения. Так, при правожелудочковой сердечной недостаточности венозная гиперемия возникает в сосудах большого круга кровообращения, при левожелудочковой – в малом круге, при тромбозе и стенозе воротной вены – в системе v.porta.
По темпу развития и длительности существования данная патология может носить острый и хронический характер. Длительная венозная гиперемия возможна только при недостаточности коллатерального венозного кровообращения.
Микроциркуляторные расстройства при венозной гиперемии характеризуются:
· расширением капилляров и венул;
· замедлением кровотока по сосудам микроциркуляторного русла вплоть до стаза;
· утратой деления кровотока на осевой и плазматический;
· повышением внутрисосудистого давления;
· маятникообразным или толчкообразным движением крови в венулах;
· уменьшением интенсивности кровотока в области гиперемии;
· нарушением лимфообращения;
· увеличением артериовенозной разницы по кислороду.
К внешним признакам венозной гиперемии относятся:
· увеличение, уплотнение органа или ткани;
· развитие отека;
· возникновение синюшности, то есть цианотичной окраски.
В данном случае цианоз по механизму развития является периферическим. При застое в венах малого круга возможен центральный цианоз, то есть синюшность теплой кожи и видимых слизистых оболочек, обусловленная нарушением артериализации крови в легких. Периферический цианоз сопровождается местным снижением температуры, что связано с венозным застоем. Венозные сосуды при длительном застое не просто расширяются, а приобретают извитой характер.
Венозная гиперемия ухудшает состояние организма, поскольку сопровождается гипоксическим повреждением тканей, сдавлением их отечной жидкостью. При остром венозном полнокровии может наблюдаться выход эритроцитов из мелких сосудов в окружающие ткани. Скопление значительного их количества в слизистых и серозных оболочках, коже формирует мелкие, точечные кровоизлияния. Вследствие усиления транссудации в тканях накапливается отечная жидкость. Количество ее может быть весьма значительным в подкожной клетчатке (анасарка), плевральных полостях (гидроторакс), брюшной полости (асцит), перикарде (гидроперикард), желудочках мозга (гидроцефалия). В условиях гипоксии в клетках паренхиматозных органов развиваются зернистая и жировая дистрофия, мукоидное набухание межуточного вещества. Эти изменения носят, как правило, обратимый характер, и при устранении причины острая венозная гиперемия завершается полным восстановлением структуры и функции тканей.
Острое венозное полнокровие сосудов малого круга кровообращения ведет к возникновению отека легких и острой дыхательной недостаточности: обильная пенистая мокрота с примесью крови, влажные хрипы, притупление перкуторного звука; при рентгенологическом исследовании выявляются расширение корней легких, признаки гидроторакса.
При хроническом венозном полнокровии происходят развитие дистрофических процессов в тканях, атрофия паренхиматозных элементов с одновременным заместительным разрастанием клеток стромы и накоплением в ней коллагеновых волокон. Необратимое склерозирование и уплотнение органа сопровождается нарушением ею функций и называется цианотической индурацией. Особенно тяжелые последствия возникают при затруднении оттока крови из бассейна воротной вены при циррозе печени, что ведет к стойкой венозной гиперемии органов брюшной полости и нарастающему асциту. Так, хроническая венозная гиперемия формирует картину «мускатной печени». Характерный мускатный рисунок среза печени зависит от того, что высокоаэробные центролобулярные гепатоциты атрофируются, некротизируются в условиях гипоксии, а периферические клетки претерпевают стеатоз. Развивается застойный фиброз печени. Уплотнение легких при хроническом венозном полнокровии сопровождается накоплением гемосидерина, образующегося из гемоглобина эритроцитов и придающего легочной ткани бурый, ржавый цвет, что послужило основанием обозначить это явление как «бурое» уплотнение легких. При этом мокрота приобретает «ржавую» окраску за счет значительного количества сидерофагов.
Последствиями длительной венозной гиперемии могут быть и варикозное расширение вен, и нарушение лимфообращения.
ОТЕКИ
Отек – это типовой патологический процесс, который характеризуется увеличением содержания воды во внесосудистом межклеточном пространстве. В основе его развития лежит нарушение обмена воды между плазмой крови и периваскулярной жидкостью. Отек наиболее часто встречающаяся форма нарушения обмена воды в организме.
Отеки различных органов и тканей получили соответствующее название: анасарка – отек подкожной клетчатки, асцит – скопление жидкости в брюшной полости, гидроторакс – скопление жидкости в плевральной полости и т.д.
Обмен жидкости между капиллярами и тканями происходит через эндотелий микроциркуляторного русла. На артериальном конце капилляра гемодинамическое давление (в норме 35-45 мм рт.ст.) выдавливает через стенку капилляра ультрафильтрат плазмы в ткань, несмотря на онкотическое давление в крови в 25 мм рт.ст. (в тканях – около 10-12 мм рт.ст.), которое препятствует выходу ультрафильтрата. На венозном конце капилляра гидростатическое давление падает до 10-15 мм рт.ст., а осмотическое остается неизменным. Поэтому тканевая жидкость поступает через стенку капилляра в его просвет. В нормальных условиях объем ультрафильтрата должен соответствовать объему реабсорбции. Но, если и есть избыток жидкости сверх объема ультрафильтрата, то он возвращается в кровеносное русло через лимфатические капилляры и сосуды.
Выделяют несколько патогенетических механизмов формирования отеков, что послужило основанием для их патогенетической классификации: 1) гидростатические; 2) онкотические; 3) осмотические; 4) мембраногенные; 5) лимфогенные; 6) нейроэндокринные .
1. Роль гидростатического (гемодинамического) фактора. Повышение гидростатического давления на артериальном конце капилляра сопровождается ростом давления и площади фильтрации при одновременном снижении давления и объема реабсорбции из-за роста давления на венозном конце капилляра. Наступает задержка жидкости в ткани. По такому механизму развивается отек при тромбофлебитах, беременности, сердечные отеки и другие.
2. Роль онкотического фактора. Изменения онкотического давления (уменьшение онкотического давления в крови, например, в результате гипопротеинемии или его повышения в тканях) ведут к формированию онкотических отеков. Гипопротеинемия может возникнуть в результате действия многих факторов:
1) дефицит белка в пище,
2) нарушение синтеза альбуминов печенью,
3) избыточная потеря белка почками (протеинурия), с кровью (геморрагии), лимфой (плазморея и лимфорея при ожогах и обширных раневых поверхностях и т.д.).
Гиперонкия – повышение онкотического давления в тканях может быть обусловлена диспротеинемией (нарушение соотношения альбуминов и глобулинов в крови – в норме 2:1). Альбумины могут возмещаться избытком глобулинов, а общее содержание белка остается нормальным. Следует, однако, иметь в виду, что именно альбумины определяют уровень онкотического давления. Гиперонкия межклеточной жидкости, как правило, носит локальный характер, что и определяет регионарную форму отеков. Гиперонкия может возникнуть в результате следующих патологических состояний:
1. Перемещение части белков плазмы в ткань при патологическом повышении проницаемости стенки сосудов;
2. Выход белков из цитоплазмы при альтерации клеток;
3. Повышение гидрофильности белков в межклеточных пространствах под влиянием гипер- -ионии, гипер- -ионии, гистамина, серотонина или дефицита тироксина, ионов кальция.
Описанные механизмы играют важную роль в формирования почечных, печеночных и кахектических отеков (нефроз, туберкулез, злокачественные опухоли, болезни эндокринной системы, желудочно-кишечного тракта).
3. Роль осмотического фактора. Отек может возникать вследствие понижения осмотического давления в крови или повышения его в межклеточной жидкости. В принципе, гипоосмия крови возникать может, но быстро формирующиеся при этом тяжелые расстройства гомеостаза опережают развитие отека. Гиперосмия тканей, как и их гиперонкия, носит ограниченный характер. Гиперосмия тканей может возникать в следующих случаях:
1. Нарушение вымывания электролитов из тканей вследствие расстройств микроциркуляции;
2. Снижение активности транспорта ионов через клеточные мембраны при тканевой гипоксии;
3. Массивной утечки ионов из клеток при их альтерации;
4. Увеличение степени диссоциации солей при ацидозе.
В ряде случаев возможно постепенное увеличение осмотического давления в интерстициальном пространстве. Подобное наблюдается при длительной активной задержке ионов натрия в организме с последующим накоплением его, а затем и воды в тканях. Активная задержка натрия обычно возникает вследствие расстройства нейроэндокринной регуляции обмена натрия, в частности при избытке альдостерона. Сигналом для запуска цепочки взаимосвязанных изменений – альдостерон ® задержка натрия ® гиперосмия крови ® секреция вазопрессина ® задержка воды – служит снижение объема циркулирующей крови. Наиболее частой причиной острой гиповолемии является кровопотеря, и данный механизм носит компенсаторный характер. Однако подобный сигнал возникает при острой сердечной недостаточности как реакция на снижение систолического выброса. Этот, по сути, ложный сигнал, тем не менее, заставляет срабатывать вышеуказанную цепь событий, приводящих к формированию стойкой гипернатриемии и гиперволемии.
4. Мембраногенный механизм развития отека. Этот вид отека формируется вследствие значительного повышения проницаемости сосудистой стенки. Главными факторами изменения проницаемости могут быть:
1. Перерастяжение стенок микроциркуляторного русла (например, артериальная гиперемия);
2. Повышение порозности эндотелия под действием медиаторов воспаления и аллергии;
3. Повреждение эндотелия токсинами, гипоксией, ацидозом и т.п.;
4. Нарушение структуры базальной мембраны при активации ферментов.
Повышение проницаемости стенок сосудов облегчает выход из крови жидкости, меняет соотношение площадей фильтрации и реабсорбции в капиллярах. Кроме того, при повышении проницаемости эндотелия белки плазмы получают возможность выходить из плазмы в тканевую жидкость.
5. Лимфогенный фактор. Лимфогенные отеки возникают вследствие значительного снижения оттока жидкости по лимфатическим сосудам. Последнее носит регионарный характер и обусловлено повреждением лимфатических сосудов или лимфузлов (воспаление, тромбоз, паразиты). Частным вариантом таких отеков является слоновость – отек конечности (увеличение их до гигантских размеров), возникающий в результате поражения регионарных лимфузлов паразитами филляриями (филляриоз). В таких случаях отечная жидкость богата белками, которые в норме реабсорбируются лимфатическими капиллярами.
Обычно в формировании отека принимает участие не один, а несколько или все перечисленные факторы, включаясь последовательно по мере нарушения водно-электролитного баланса. Однако среди этих факторов выделяют такой, который выполняет центральную организующую роль. В связи с этим все отеки по их патогенезу условно делят на гемодинамические, онкотические и другие (см. выше). По причинам происхождения выделяют следующие виды отеков:
1) застойные,
2) печеночные,
3) почечные,
4) воспалительные,
5) аллергические,
6) токсические,
7) кахектические,
8) нейроэндокринные.
1. Сердечные отеки. Причиной возникновения сердечных отеков является сердечная недостаточность, которая проявляется, в первую очередь, снижением минутного объема сердца (МОС). На первом этапе вследствие нарастания центрального венозного давления (гемодинамический фактор) снижается реабсорбция жидкости в капиллярах. Клинически на этом этапе отек еще не проявляется, избыток межтканевой жидкости связывается тканевыми коллоидами. Параллельно включается последовательная цепочка нейроэндокринных реакций «волюм-рефлекс ® осмо-рефлекс», запускаемая сигналом с волюм-рецепторов (снижение сердечного выброса) и приводящая к задержке натрия и воды. Этот результат, целесообразный в случае падения объема циркулирующей крови, в данном случае становится основой дальнейшего развития отека.
Гиперволемия усиливает перегрузку пораженного миокарда, способствуя дальнейшему повышению центрального венозного давления. Избыток натрия накапливается в тканях, куда он перемещается из сосудистого русла. Это изменение означает начало второго (собственно отечного) этапа развития отека – скопления избытка свободной воды в межклеточном пространстве, выявляемого клинически. Одновременно активируется почечное звено развития отека: снижение почечного кровотока (обусловленного сердечной недостаточностью) служит сигналом для активации ренин-ангиотензин-альдостеронового механизма, усиливающего задержку воды в организме, и, следовательно, потенцирующего развитие отека.
Недостаточность кровообращения обусловливает развитие гипоксии (вначале гемического, в дальнейшем смешанного типа) и ацидоза. В результате этого усиливаются проницаемость стенок сосудов и выход из них воды в ткани вместе с белками плазмы. С повышением центрального венозного давления нарушается лимфоток, что означает подключение лимфогенного фактора развития отека. Венозный застой в печени и возникающие в ней дистрофические процессы вызывают нарушения ее белково-синтетической функции, что обуславливает гипоонкию крови. Таким образом, сердечный отек в процессе его развития превращается из первоначально гемодинамического в смешанный (Табл.1).
2. Почечные отеки (нефритические и нефротические). Нефритический отек развивается при аллергических и воспалительных заболеваниях почек с преимущественным диффузным поражением клубочкового аппарата. Нарушения кровообращения в корковом слое почек обуславливает усиление секреции ренина юкстагломерулярными клетками. В связи с этим включается осмотический фактор развития отека, связанный с активацией системы ренин-ангиотензин-альдостерон-антидиуретический гормон (АДГ), что сопровождается задержкой в организме избытка натрия и воды. Важно иметь в виду, что для диффузного гломерулонефрита характерно повреждение мембран микрососудов и, прежде всего, капилляров во многих органах и тканях организма. Повышение их проницаемости является важным механизмом развития нефритических отеков (Табл. 2).
Нефротический отек. Он возникает вследствие преимущественного поражения тубулярного (канальцевого) аппарата почек. Для нефроза характерна длительная массивная потеря белка с мочой (протеинурия), которая ведет к гипопротеинемии и соответственно гипоонкии и, как следствие, увеличение фильтрации и снижение реабсорбции воды в капиллярах органов и тканей. В силу этого избыток воды в тканях сочетается с увеличением клубочковой фильтрацией в почках. При значительном выходе жидкости из сосудистого русла в ткани развивается гиповолемия, что служит сигналом для включения нейроэндокринных механизмов регуляции объема жидкости (волюм-рефлекс – осмо-рефлекс) и приводит к задержке в организме натрия и воды. Однако ограничение выведения воды с мочой приводит к дальнейшему потенцированию почечного отека, поскольку гипоонкия крови сохраняется (и даже может увеличиваться в связи с гемодилюцией). “Сэкономленная” почками жидкость не удерживается в крови и переходит в ткани (Табл. 3).
Таблица 1
Патогенез сердечного отека.
Таблица 2.
Патогенез нефритических отеков.
Источник
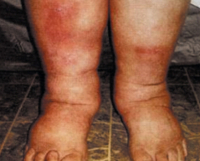
Хронический венозный отек – это избыточное накопление тканевой жидкости, ассоциированное с хронической венозной патологией нижних конечностей. Клинически проявляется увеличением объема голени, образованием ямок при пальпации, изменением кожной окраски на фоне телеангиэктазий, расширения и варикозной трансформации поверхностных вен. Диагноз устанавливают при физикальном обследовании, в случае необходимости дополняя его результатами инструментальных процедур (УЗДС, КТ, МРТ вен и окружающих тканей, волюметрии). Пациенты нуждаются в комплексном лечении с использованием консервативных (фармакотерапии, эластической компрессии) и инвазивных методик.
Общие сведения
Венозные отеки на нижних конечностях выявляют у 7,2–63,8% флебологических пациентов. В общей популяции показатель может варьироваться от 7 до 20%. Это связано с различными методами анализа, особенностями этнокультурной среды, возрастом, образом жизни обследованных лиц и другими факторами. Патологическому состоянию свойственна географическая неоднородность: если в европейских странах уровень распространенности достигает 17,2%, то у жителей дальневосточных регионов он не превышает 10,7%. Как и венозная патология в целом, ассоциированные с ней хронические отеки чаще встречаются у женщин. Их распространенность увеличивается с возрастом, достигая пика у пожилых людей.

Хронический венозный отек
Причины
Появление хронического отека обусловлено длительной внутрисосудистой гипертензией и свидетельствует о прогрессирующей несостоятельности венозной сети. Затруднение оттока крови наблюдается из-за нарушений на различных уровнях – дефектов клапанного аппарата, обструкции поверхностного или глубокого русла, дисфункции мышечного насоса, внешней компрессии. Наиболее значимыми причинами подобного состояния выступают:
- Варикозная болезнь. Является наиболее распространенным этиофактором венозных отеков. В варикозно расширенных сосудах депонируется большое количество крови, что провоцирует повышение гидростатического давления и выход жидкости в межтканевые пространства.
- Посттромботический синдром. Окклюзия сосудистого просвета и клапанная деструкция являются основными факторами развития хронического отека у пациентов, перенесших тромбоз глубоких вен. Его выраженность определяется степенью реканализации стеноза и развитием коллатералей.
- Беременность. Венозную обструкцию в третьем триместре связывают со сдавлением нижней полой и подвздошных вен увеличенной маткой, а высокие уровни прогестерона снижают тонус сосудов. При повторных беременностях относительный риск венозной недостаточности и ХВО возрастает в 3 раза.
- Иммобилизация. Длительное (более трех суток) обездвиживание конечностей или всего тела сопровождается нарушением функционирования мышечно-венозной помпы и замедлением кровотока. Такая ситуация возникает после травм, хирургических вмешательств, при параличах.
- Синдром Мея-Тернера. Анатомическая особенность в виде сдавления левой общей подвздошной вены одноименной правой артерией является причиной одностороннего отека для 9% пациентов с венозным рефлюксом. Внешняя компрессия затрудняет отток крови, приводя к отечности.
- Врожденные аномалии клапанов. Источником клапанной недостаточности могут быть врожденные дефекты – гипо- или аплазия створок, атипичное и асимметричное прикрепление, полное недоразвитие либо отсутствие. Анатомические аномалии провоцируют функциональную недостаточность клапанов с развитием застойных явлений.
Причинами хронического венозного отека также могут выступать травмы нижних конечностей, опухоли малого таза. Факторами, провоцирующими гипертензию в поверхностной и глубокой сосудистой сети, являются гиподинамия, продолжительные статические нагрузки, некоторые заболевания (бронхолегочная патология с длительным кашлем, запоры, сердечная недостаточность). Риск отечности возрастает у лиц с избыточным весом и принимающих оральные контрацептивы.
Патогенез
Возникновение хронического венозного отека определяется длительным стазом и повышением внутрисосудистого давления. Как результат, увеличивается проницаемость стенки вен, нарастает градиент транскапиллярной диффузии. Это дополняется экстравазацией крупномолекулярных плазменных белков (фибриногена, фрагментированного гемоглобина) и разрушенных форменных элементов, что ведет к нарастанию онкотического интерстициального давления. Под влиянием указанных изменений в периваскулярных тканях накапливается избыток жидкости.
Сначала снижение интенсивности интерстициального отека достигается включением компенсаторных механизмов. Выведение жидкости осуществляется путем активизации лимфодренажной системы, что соответствует транзиторным симптомам. Но сохраняющаяся венозная гипертензия с постоянно высоким уровнем гидростатического давления усугубляет изменения микроциркуляторного русла и приводит к декомпенсации механизма оттока. В тканях скапливается все больше жидкости, что делает отеки интенсивными и постоянными.
Находясь в паравазальной ткани, фибриноген трансформируется в фибрин, инициируя асептическое воспаление, участвуя в образовании соединительнотканных тяжей и «муфт», сдавливающих капилляры. Микроангиопатия усугубляет гипоксические расстройства, поддерживает формирование индуративного целлюлита, что в сочетании с лимфангоитом провоцирует окклюзию путей лимфооттока. В результате развивается флеболимфедема, создаются условия для возникновения и прогрессирования трофических расстройств.
Классификация
Согласно международной классификации CEAP, используемой в практической флебологии, отечный синдром относится к 3 клиническому классу (C3), являясь начальным и основным признаком венозной недостаточности. В рамках этой диагностической системы предлагают использовать шкалу оценки тяжести хронического венозного отека (VCSS):
- 1 балл. Отеки отсутствуют.
- 2 балла. Отечность наблюдается вокруг лодыжек вечером.
- 3 балла. Сохраняется в дневное время и распространяется выше лодыжек.
- 4 балла. Утренние отеки локализуются выше лодыжек, нарушают повседневную активность.
Сам по себе отек не является отдельной нозологической единицей и имеет вторичный характер, но он отражает развитие локальных нарушений в системе сосудов голени и бедра. Наличие и выраженность венозного отека обязательно указывают при постановке клинического диагноза.
Симптомы ХВО
Развитие хронического венозного отека происходит постепенно, по мере нарастания признаков недостаточности оттока. Визуально определяются увеличение объема одной или обеих конечностей, преимущественно над лодыжками и в нижней трети голени, бледность или цианоз кожных покровов. Важным признаком становится наличие телеангиэктазий, расширенных ретикулярных или варикозно измененных подкожных вен. Субъективно пациенты ощущают тяжесть в ногах, утомляемость. Иногда возникают онемение и боли, связанные с нарастающей интравенозной гипертензией. Но с прогрессированием флебопатологии субъективные жалобы ослабевают.
Выраженность симптомов зависит от ряда внешних и внутренних факторов. Начальные стадии патологии характеризуются транзиторным отеком, возникающим обычно к концу дня после длительного стояния или сидения, исчезающим утром или при ходьбе. В дальнейшем симптомы становятся постоянными, но связь с провоцирующими условиями не утрачивается. Помимо статических нагрузок, количество тканевой жидкости увеличивается при повышении окружающей температуры, во второй фазе менструального цикла у женщин.
Венозные отеки выявляют по образованию ямки после надавливания пальцем на переднюю поверхность голени, длительному сохранению отпечатков от носков. Но воспалительная индурация, возникающая на более поздних сроках заболевания, делает следы от давления незаметными. Присоединившаяся лимфедема сопровождается отечностью стопы и определяется невозможностью сформировать кожную складку на тыльной поверхности основной фаланги второго пальца (симптом Стеммера).
Осложнения
Изолированный отек нижних конечностей встречается лишь на ранних стадиях хронической венозной недостаточности. Прогрессирование микроциркуляторных и тканевых расстройств способствует возникновению трофических нарушений: гиперпигментации, застойного дерматита, липодерматосклероза. Частым осложнением являются кожные язвы – вероятность ульцерации в дистальных участках характерна для 60–90% пациентов. Но в условиях усугубляющегося стаза наиболее значимым и опасным состоянием считаются тромбозы в поверхностных и глубоких венах, возникающие впервые либо рецидивирующие.
Диагностика
Учитывая достаточно типичные клинические признаки, выявление ХВО обычно не представляет сложностей. Однако для подтверждения его генеза, осуществления дифференциальной диагностики и планирования лечебной тактики необходимы результаты инструментальных исследований:
- УЗДС вен. Ультрасонография считается наилучшим способом оценки проходимости периферической венозной сети нижних конечностей. Позволяет выявить рефлюксы, определить состоятельность мышечной помпы, измерить толщину и эхографическую плотность подкожных тканей.
- Водно-иммерсионная волюметрия. Считается «золотым стандартом» в динамической оценке хронического венозного отека. Волюметрия измеряет объемно-весовые характеристики вытесненной и сохраненной в различных условиях тканевой жидкости (утром и вечером, стоя и лежа, при физических нагрузках и после отдыха, в динамике лечения).
- Томография сосудов и мягких тканей. Томографические методики полезны для точной верификации причины отечного синдрома и его локализации (суб- или эпифасциальной). По данным КТ-флебографии выявляют дефекты сосудистой стенки и оценивают степень обструкции. Анализировать изменения мягких тканей и состояние вен голени с высокой информативностью позволяет МРТ.
Для установления причин венозной недостаточности иногда приходится использовать инвазивные диагностические методики, в частности, контрастную флебографию. При поражении поверхностных сегментов проводится плетизмография, в неясных ситуациях прибегают к радиоизотопной сцинтиграфии.
Диагностикой хронического отека занимаются хирурги-флебологи. Учитывая вероятность иных причин патологии, а также полиморбидность, характерную для пожилых пациентов, локальные изменения венозного генеза приходится дифференцировать с нефротическими, кардиальными, лимфостатическими отеками. Необходимо исключать травматические, воспалительные, гипоонкотические и иные механизмы, не участвующие в развитии флебогенных нарушений.
Лечение хронического венозного отека
Успех лечения заключается в комплексной коррекции, каждый элемент которой имеет важное значение. Общережимные мероприятия требуют исключения продолжительных статических нагрузок, постурального дренажа – положения лежа с приподнятыми на 20–25° ногами. Параллельно осуществляют активные действия, направленные на ликвидацию застойных явлений:
- Компрессионная терапия. Признана основным компонентом консервативного лечения венозного отечного синдрома, предполагает создание положительного внесосудистого давления. Выполняется с помощью медицинских изделий – эластических бинтов средней растяжимости (в начале лечения), трикотажа 2–3 класса (колгот, чулок), переменной аппаратной пневмокомпрессии (одно- или многокамерными манжетами).
- Фармакотерапия. Главный аспект медикаментозной терапии – применение флебопротекторов или венотоников (микронизированной очищенной флавоноидной фракции, экстракта иглицы, гидроксиэтилрутозиды). В некоторых случаях системное лечение потенцируется диуретиками и полиферментными средствами. Местная терапия обычно осуществляется гелями, содержащими гепарин или венотоники.
- Хирургическая коррекция. В фазу выраженной отечности любые хирургические вмешательства противопоказаны. После курса консервативной терапии рассматривают вопрос об эндовенозной облитерации (склеротерапии, ЭВЛК, радиочастотной коагуляции), щадящей флебэктомии (криогенной, инвагинационной, PIN-стриппинге). Но ни один из них не может гарантировать полного исчезновения отечного синдрома, требуя дальнейшей поддерживающей терапии.
Послеоперационная реабилитация включает эластическую компрессию и прием флебопротекторов. Прямое воздействие на мышечно-венозную помпу нижних конечностей оказывает сравнительно новая лечебная методика – электромышечная стимуляция, позволяющая уменьшить отечность и другие признаки венозной недостаточности.
Прогноз и профилактика
Выраженность хронического венозного отека хорошо коррелирует со степенью функциональных расстройств в сосудистой системе нижних конечностей. От его адекватной терапии во многом зависит конечный исход флебопатологии. Отсутствие полноценной коррекции чревато развитием осложнений, но при комплексном подходе прогноз для жизни и трудоспособности вполне благоприятный. Профилактические рекомендации включают устранение факторов риска (борьбу с гиподинамией, ожирением, ограничение статических нагрузок), своевременное лечение начальных стадий хронической венозной патологии и сопутствующих заболеваний.
Источник
