Лимфатический отек после операции

Лимфостаз в настоящее время рассматривается как самостоятельное заболевание, обладающее своим кодом в классификации МКБ и характеризующееся патологическим накоплением лимфы в межклеточном пространстве, которое происходит из-за нарушения естественного оттока лимфы и сопровождается увеличением объёма поражённого органа.
Причин развития лимфостаза на данный момент известно достаточно много, и одна из них – хирургическое вмешательство по поводу онкологического заболевания, включающее удаление регионарных по отношению к опухоли лимфоузлов. В данной статье будет рассмотрен частный случай лимфостаза – лимфостаз верхней конечности после мастэктомии.
Причины развития лимфостаза верхней конечности
Первопричина развития отёка верхней конечности после выполненной мастэктомии, а также радикальной резекции молочной железы, – удаление подмышечных лимфатических узлов, являющихся регионарными для молочной железы. Таким образом нарушается естественный отток лимфы, а восстановление его может быть нарушено в связи с формированием рубцовой соединительной ткани и последующим сдавлением ею как лимфатических, так и кровеносных сосудов в прооперированной области.
Другие компоненты комплексного лечения рака молочной железы (лучевая терапия, химиотерапия), проводимые после операции, также могут спровоцировать развитие лимфостаза или усилить уже существующий отёк. Другими факторами, способными спровоцировать развитие лимфостаза, могут быть инфекционные процессы, повышенная физическая нагрузка на верхнюю конечность с прооперированной стороны, ожирение.
Симптомы лимфостаза
Лимфостаз может развиться как в ранние сроки после проведенного хирургического лечения, так и в поздние. Основной симптом, на который обращают внимание пациентки, – увеличение в объёме верхней конечности с прооперированной стороны по сравнению с противоположной. Другим важным симптомом является ограничение амплитуды как активных, так и пассивных движений руки в плечевом суставе. Кроме того, могут возникнуть такие симптомы заболевания, как снижение мышечной силы, нарушения чувствительности, появление болей, чувства стянутости, тяжести. В случае прогрессирования лимфостаза возможны нарушения трофики кожи, появление трофических изменений на коже (вплоть до изъявления), лимфоррея (выход лимфы наружу через кожу), гиперкератоз, присоединение вторичных инфекций (например, стрептококка, в результате чего развивается рожистое воспаление).
Диагностика
Как и при любом патологическом состоянии, диагностика лимфостаза начинается со сбора анамнеза, при котором особое внимание уделяется объёму проведенного хирургического вмешательства, срокам его выполнения, а также срокам и объёму лучевой терапии, если она была проведена. Проводится физикальный осмотр, включающий:
- измерение окружности отечной конечности в месте максимального отека;
- измерение окружности обеих конечностей в трех местах (на расстоянии 10 см над латеральным надмыщелком плечевой кости, 10 см под латеральным надмыщелком плечевой кости, в центральной части пясти) со сравнительной целью;
- измерение амплитуды движений в плечевом суставе;
- оценка мышечной силы с помощью динамометра.
Из методов инструментальной диагностики применяются следующие:
- ультразвуковая диагностика кровеносных сосудов верхней конечности;
- лимфосцинтиграфия с технецием, применяемая для непосредственной оценки состояния лимфатических сосудов;
- более информативным методом по сравнению с предыдущим является флуоресцентная лимфография с использованием индоцианина зелёного в качестве контрастного вещества.
Кроме того, исследуются возможности магнитно-резонансной томографии в диагностике лимфостаза и поражении окружающих мягкотканных структур.
Стадии лимфостаза
Выделяют четыре стадии процесса в зависимости от того, насколько выражены лимфостаз и изменения кожи и мягких тканей верхней конечности:
- Нулевая (субклиническая). Отек выражен незначительно, может самопроизвольно появляться и исчезать. Разницы в окружности верхних конечностей практически нет.
- Первая. Лимфостаз захватывает кисть и предплечье, разница в окружности верхних конечностей составляет менее 4 см. Сглаживается рисунок кожи.
- Вторая. Лимфостаз поражает всю верхнюю конечность, разница в окружности здоровой и больной руки составляет от 4 до 6 см. На этой стадии наблюдаются изменения трофические кожного покрова в виде сухости и изменения цвета кожи, уменьшения волосяного покрова, также возможно присоединение вторичной инфекции (например, грибковое поражение ногтей).
- Третья. Разница между здоровой и пораженной конечностью составляет более 6 см. Кожа значительно изменена, возможно появление трофических язв и лимфорреи, жировая ткань уплотнена.
Профилактика лимфостаза
В настоящее время, несмотря на совершенствование хирургических техник и введение в клиническую практику методики биопсии сторожевого лимфатического узла, позволяющего выполнять удаление подмышечных лимфатических узлов только при достоверном наличии их метастатического поражения, лимфостаз верхней конечности после мастэктомии встречается по-прежнему довольно часто (от 38% до 89%, по данным литературы).
Дальнейшее широкое внедрение современных методик хирургического лечения рака молочной железы и их совершенствование способно выступить в качестве профилактики лимфостаза верхней конечности. Так, перспективной выглядит методика BRANT (Breast Reconstruction And Node Transplantation) – операция, при которой одновременно выполняют реконструкцию молочной железы и пересадку лимфатических узлов в подмышечную область.
Активную профилактику лимфостаза необходимо начать в кратчайшие сроки после выполнения радикальной мастэктомии. Так, верхнюю конечность следует укладывать в положении сгибания в локтевом суставе под углом 80-90 градусов с ротацией кнаружи. Также следует как можно раньше, когда того позволит состояние пациентки, начинать лечебную гимнастику, направленную на восстановление лимфооттока; при неосложненном течении послеоперационного периода осторожные движения можно начинать спустя 3-4 дня после операции.
Так как лимфостаз может развиться и спустя годы после проведенного лечения, необходимо постоянное бережное отношение к верхней конечности, включаая следующее:
- Исключение физических нагрузок на руку с прооперированной стороны, например, не переносить в ней тяжести;
- Соблюдение гигиенических мероприятий, направленных на исключение заноса инфекции – выполнение хозяйственных работ в перчатках;
- Коррекция диеты, сохранение оптимальной массы тела;
- Ведение активного образа жизни, занятия спортом – плавание, выполнение лечебных упражнений;
- Избегать перегрева;
- Уход за кожей верхней конечности – увлажнение кожи косметическими средствами;
- Избегать медицинских манипуляций на конечности с прооперированной стороны – забор крови из пальца и вены, внутривенные введения лекарственных препаратов, измерение артериального давления;
- Регулярное выполнение рекомендованного комплекса упражнений для верхней конечности;
- Раннее обращение к врачу-реабилитологу с целью решения вопроса о ношении компрессионного трикотажа, а также при появлении симптомов лимфостаза и жалоб, указывающих на его развитие.
Отдельно хотелось бы отметить, что появление лимфостаза в отдалённые сроки после завершения лечения может быть вызвано в том числе и возникновением и дальнейшим ростом рецидивной опухоли в прооперированной области, поэтому рекомендуется обследование для исключения этой причины застоя лимфы.
Лечение лимфостаза
Лимфостаз нулевой и первой стадии может быть успешно излечен с помощью консервативных методов лечения.
Целями консервативного лечения являются улучшение работы поверхностных лимфатических сосудов, уменьшение объема конечности и улучшение её функционального статуса, предупреждение дальнейшего прогрессирования патологии и развития осложнений. В первую очередь это ношение компрессионного трикотажа, который может иметь вид рукава, закрывающего верхнюю конечность от подмышечной впадины до запястья, или же перчатки, надеваемой на кисть. Трикотаж имеет разные степени компрессии, поэтому требуемый в конкретной клинической ситуации тип рукава подбирается индивидуально врачом-реабилитологом. Ношение компрессионного рукава может быть рекомендовано и профилактически, и очень желательно при перелетах. Следует отметить, что рукав рекомендуется надевать рано утром, подняв верхнюю конечность вверх под углом 90 градусов к телу.
Кроме ношения компрессионного рукава, в лечении лимфостаза используют следующие методики:
- Лимфодренажный массаж. Он направлен на поддержку дренажной функции лимфатических сосудов, то есть улучшение оттока лимфы и отвод её скопления из мягких тканей.
- Аппаратный массаж с пневматической компрессией, представляющий собой попеременное умеренное сдавление разных участков поражённой верхней конечности.
- Магнитотерапия. Данный метод способствует улучшению кровообращения и тока лимфы.
- Электростимуляция лимфатических сосудов с целью повышения тонуса их стенок.
Стоит отметить, что вышеперечисленные методы применяются в рамках комплексной терапии.
Наконец, в дополнение к физиотерапевтическим процедурам назначают медикаментозную терапию, включающую препараты, направленные на укрепление сосудистой стенки, повышение её тонуса, улучшение микроциркуляции, противовоспалительные препараты и витамины.
Более выраженные стадии лимфостаза требуют уже хирургического лечения. В ситуациях, когда основной причиной лимфостаза верхней конечности является скопление лимфы в окружающих тканях, возможно формирование лимфовенозного анастомоза – операции по сшиванию отдельных лимфатических и небольших венозных сосудов, расположенных подкожно, позволяющей осуществлять отток лимфы посредством последних. Это микрохирургическая операция, которую проводят под контролем микроскопа и флуоресцентной лимфографии (до операции – для выявления собственно лимфатических сосудов, после операции – для контроля сформированного анастомоза и его функционирования). В раннем послеоперационном периоде назначают массаж и лечебную физкультуру, в позднем, спустя три недели после выполнения операции, – ношение компрессионного трикотажа.
При второй и третьей стадии лимфостаза в силу изменений кожи и подкожно-жировой клетчатки создание лимфовенозного анастомоза значительно затруднено, поэтому таким пациенткам может быть показана пересадка лимфатических узлов. Чаще всего применяются паховые, подбородочные и шейные лимфоузлы. Выбор донорских лимфоузлов также требует проведения ультразвукового исследования и флуоресцентной лимфографии, что является в том числе и профилактикой развития лимфостаза в донорской области. Группа из двух или трёх лимфоузлов переносится в подмышечную область вместе с питающими их сосудами. Эффект от операции наступает спустя довольно длительное время (вплоть до полугода) в связи с долгим формированием новых путей лимфооттока.
Лимфостаз верхней конечности после мастэктомии в настоящее время рассматривается не только как отдельное патологическое состояние, вызванное проведением радикальной операции, но и как часть постмастэктомического синдрома, который проявляется, помимо отёка верхней конечности, длительным болевым синдромом, чувством онемения, нарушением чувствительности кожи и ограничением объема движений в плечевом суставе, а также психологическими нарушениями, вплоть до тяжелой депрессии.
Развитие постмастэктомического синдрома безусловно снижает качество жизни пациентки и причиняет ей страдания, и, таким образом, невозможно говорить, что пациентка полностью исцелена. Врачи Европейской клиники готовы прийти вам на помощь и предпринять все усилия по лечению лимфостаза верхней конечности.
Список литературы
- О. В. Андрианов и соавт. К вопросу о реабилитации больных раком молочной железы. Вестник РОНЦ им. Н. Н. Блохина РАМН, 2003, стр. 8-9.
- К. А. Блинова, Н. П. Лапочкина. Восстановительное лечение больных, перенесших радикальное лечение по поводу рака молочной железы. Re’n Practical Medicine Journal, 2016, с. 39-40.
- Mihara M. et al. Indocyanine Green (ICG) Lymphography Is Superior to Lymphoscintigraphy for Diagnostic Imaging of Early Lymphedema of the Upper Limbs. PLoS One. 2012; 7(6): e38182.
- М. Л. Ярыгин и соавт. Постмастэктомический синдром после радикальных операций при сохранении ветвей n. Intercostobrachialis. Хирургия, 2003, № 8, с. 25-27.
- В. Ф. Байтингер и соавт. Профилактика лимфатических отёков верхних конечностей после радикальной мастэктомии по Маддену. Вопросы реконструктивной и пластической хирургии, 2017, № 2(61), с. 15-23.
Источник
Застой лимфы из-за нарушения ее оттока называется лимфостазом. В тяжелых случаях он приводит к отеку и раздуванию ноги или руки до гигантских размеров – лимфедеме, или слоновости, результатом которой становится инвалидность.

Наш эксперт в этой сфере:
Врач-онколог, химиотерапевт, терапевт
Позвонить врачу
Лимфостазы относятся к распространенным заболеваниям. По данным ВОЗ, этой патологий в той или иной степени страдает до 10% взрослого населения нашей планеты. Застой лимфы в легкой форме имеет преходящий характер, он возникает в конце дня и самостоятельно исчезает к утру. Такие состояния сами по себе не представляют угрозы здоровью, но опасны дальнейшем развитием.
На поздних стадиях заболевания нарушается нормальная работа конечности (ноги или руки), возникает серьезный эстетический дефект, снижается местный иммунитет. Это создает условия для развития инфекционных заболеваний.
В 90% случаев лимфостаз возникает в ноге. Застой лимфы в руке редко возникает самостоятельно. Как правило, он развивается вследствие операции по поводу рака молочной железы.
Причины
Лимфатическая система выполняет в организме дренажную функцию. Она состоит из разветвленной системы, от мельчайших капилляров до мелких, средних и крупных каналов.
В отличие от системы кровеносных сосудов, лимфатическая система не имеет собственного насоса, которым служит сердце для кровообращения. Поэтому она крайне уязвима для любых травмирующих воздействий.
Лимфа движется значительно медленнее, чем кровь по кровеносным сосудам. Любое препятствие этому движению вызывает ее застой. Из-за этого происходит накопление жидкости в тканях, их отек и увеличение в размерах (гипертрофия).
Лимфатическая система и венозное кровообращение взаимосвязаны, поэтому лимфостазы нередко возникают на фоне сосудистых заболеваний:
- хронической венозной недостаточности,
- варикозной болезни,
- тромбофлебита.
Причиной развития заболевания может быть сердечная недостаточность или нарушение работы почек, от которых зависит кровообращение нижних конечностей.
Другие возможные причины лимфостаза – сдавление лимфатических сосудов опухолью или нарушение их проходимости при воспалении:
- инфекционные, паразитарные заболевания,
- травмы,
- доброкачественные или злокачественные лимфомы.
Наиболее частая причина лимфостаза руки – хирургическое лечение рака молочной железы, при котором удаляются подмышечные лимфоузлы, что нарушает движение лимфы и приводит к ее застою. Это осложнение развивается в трети случаев мастэктомии с иссечением регионарных лимфоузлов.
Удаление паховых, тазовых (подвздошных), забрюшинных, бедренных лимфоузлов при хирургическом лечении шейки, тела матки, яичка и других злокачественных опухолей органов малого таза, половой системы приводит к развитию лимфостаза в ногах.
Лучевая терапия злокачественных опухолей также может стать причиной нарушения проходимости лимфатических каналов и развития лимфостаза.
Классификация
Лимфостазы бывают первичными и вторичными.
Первичные связаны с врожденными аномалиями лимфатических каналов, недостаточностью клапанов. В этом случае симптомы заболевания появляются уже в раннем детстве и далее прогрессируют. Это редкие случаи заболевания (не более 6%).
Вторичные лимфостазы возникают намного чаще, более чем в 90% случаев. Они имеют травматическую, воспалительную, сосудистую, инфекционную, постхирургическую причину.
В развитии заболевания врачи-флебологи различают несколько стадий.
- Первая стадия называется спонтанным обратимым отеком. Отек возникает к вечеру, при надавливании пальцем на нем остается вмятина. Конечность увеличена. К утру отек самостоятельно спадает.
- Вторая стадия – спонтанный необратимый отек. Отек становится плотным и не проходит к утру. Кожа натягивается, грубеет, твердеет, в области отека ощущается боль.
- Третья стадия – необратимый отек. Конечность значительно увеличена, теряет нормальные контуры, развивается слоновость. На коже появляются язвы, свищи, объем движений в суставе ограничен.
Лимфостаз при мастэктомии
Хирургическое лечение рака молочной железы, как правило, предполагает удаление не только самой опухоли, части молочной железы или всей груди полностью, но также иссечение регионарных лимфоузлов.
Такое хирургическое вмешательство называется лимфодиссекцией. Его цель – снижение риска рецидива заболевания. Раковые клетки легко проникают в лимфатические узлы, и если их оставить, злокачественная опухоль возникнет снова.
Иссечение подмышечных лимфоузлов нарушает ток лимфы, из-за этого развивается отек руки.
- На нулевой стадии отек самопроизвольно возникает и исчезает, толщина рук остается одинаковой.
- На первой стадии отек распространяется от кисти до плеча, пораженная рука увеличивается в размерах (на 4 см в окружности).
- Вторая стадия означает увеличение пораженной руки на 6 см в обхвате (окружности). Появляются кожные симптомы – натяжение, сухость, огрубение, изменение цвета.
- На третьей стадии пораженная лимфостазом рука значительно утолщается (более чем на 6 см в окружности), кожа утолщается и грубеет, на ней появляются трофические язвы, трещины, подкожная жировая клетчатка становится плотной.
Профилактика
Для профилактики развития лимфостаза после хирургического лечения рака молочной железы в клинике «Медицина 24/7» применяется тактика «сторожевых узлов».
В опухоль вводится контрастное вещество. После этого с помощью рентгенографии врач выясняет, в какой ближайший узел поступает лимфа.
Из этого лимфоузла делается забор образца ткани посредством пункции. Образец исследуется под микроскопом. Если в нем обнаруживаются раковые клетки, он подлежит иссечению.
Далее аналогичным образом исследуется следующий за ним узел и так до тех пор, пока гистологическое исследование не покажет отсутствие раковых клеток в лимфоузле. Это и есть необходимые и достаточные границы лимфодиссекции.
Такая практика позволяет не удалять все регионарные лимфоузлы, а ограничиться лишь теми, которые действительно содержат раковые клетки.
Если исследование «сторожевого» лимфоузла показывает, что раковых клеток в нем нет, удалять лимфатические узла вообще нет никакой надобности. И причин развития лимфостаза в этом случае не возникает.
Если лимфатические узлы все-таки приходится удалить, есть возможность их пересадки из других областей. Обычно для этого используются единичные лимфоузлы из паховой, шейной, подбородочной области.
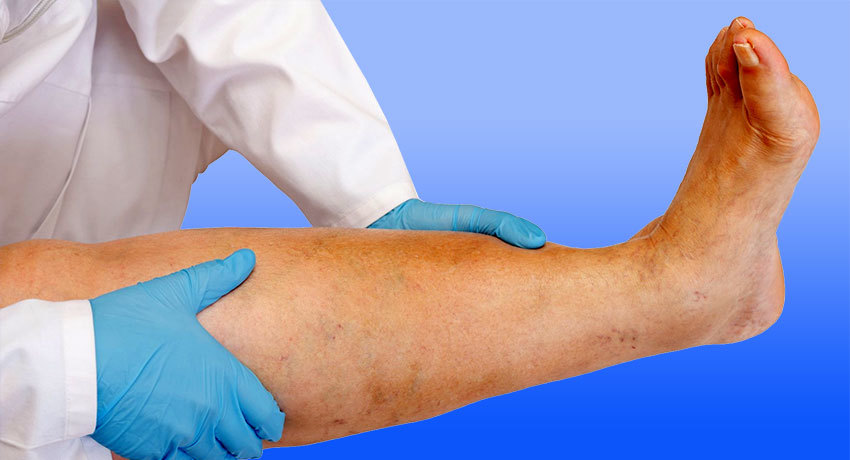
Осложнения
Застой лимфы вызывает обменные нарушения, снижает местный иммунитет, нарушает функции сустава и конечности.
Наиболее часто развиваются такие осложнения, как:
- экзема,
- рожистое воспаление,
- трофические язвы,
- флегмона,
- остеоартроз сустава.
Кроме того, застой лимфы создает условия для развития лимфосаркомы – онкологического заболевания.
Диагностика
На первичном приеме врач клиники «Медицина 4/7» проводит внешний (физикальный) осмотр, измеряет окружность конечности (руки, ноги) в месте максимального отека и с отступом на 10 см вверх и вниз, оценивает объем сгибательно-разгибальных движений в суставе, мышечную силу (динамометром).
После этого проводится комплекс обследований:
- УЗИ органов малого таза и брюшной полости. Проводится при лимфостазах нижних конечностей.
- Рентгенография грудной клетки. Выполняется при лимфатических отеках рук.
- Ультразвуковая допплерография (УЗДГ). Показывает сопутствующие венозные патологии.
- Лимфосцинтиграфия. Показывает состояние лимфатических каналов.
- Флуоресцентная лимфография. Применение контрастного вещества дает более подробную, детальную информацию о работе лимфатических каналов, изменениях русла, нарушении проходимости, клапанной недостаточности.
- МРТ. Показывает состояние окружающих мягких тканей.
Лечение
На основе данных диагностики врач клиники «Медицина 24/7» выбирает лучшую тактику лечения лимфостаза, консервативную или хирургическую.
Лечение может проводиться в условиях стационара клиники или амбулаторно.
Мы вам перезвоним
Оставьте свой номер телефона
Хирургические операции
Хирургическое лечение лимфостаза состоит в создании лимфовенозных анастомозов – сшивании отдельных лимфатических и венозных сосудов. Эта микрохирургическая операция требует от хирурга виртуозной точности, особенно высокой квалификации.
Благодаря созданию анастомозов отток лимфы происходит через венозные сосуды, и отек спадает.
Если причиной лимфостаза стало удаление лимфоузлов, применяется пересадка лимфатических узлов из другой области тела. В этом случае для восстановления нормального лимфотока требуется до полугода.
Для лечения тромбофлебита, выраженной варикозной болезни на фоне лимфедемы в клинике «Медицина 24/7» проводятся малоинвазивные операции флебэктомии – удаления пораженного тромбами венозного сосуда.
Если причиной сдавления лимфатических сосудов стала опухоль, проводится операция по ее удалению. Таким образом, устраняется причина образования лимфедемы.
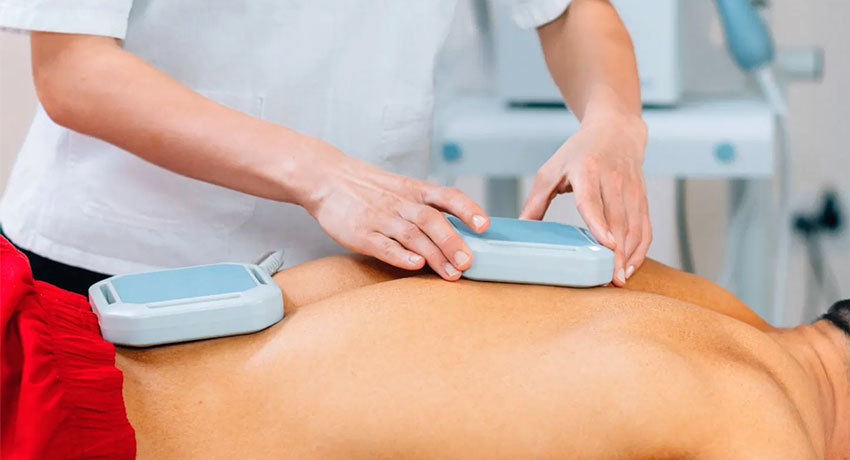
Физиотерапия
- Лимфодренажный массаж. Для улучшения оттока лимфы применяются разные техники массажа, как ручного, так и аппаратного (пневматического). Эти процедуры помогают устранить отек, уменьшить размеры конечности, снизить риск развития осложнений лимфедемы.
- Магнитотерапия. Воздействие магнитного поля оказывает противоотечное действие, улучшает движение жидкостей тела, лимфы, крови.
- Лазеротерапия. Воздействие лазерного излучения оказывает противовоспалительное действие. Этот метод особенно эффективен при воспалительных, инфекционных причинах лимфостаза.
- Электростимуляция. Электрические импульсы повышают тонус стенок лимфатических каналов и венозных сосудов.
Медикаментозная терапия
Медикаментозное лечение лимфостазов назначается индивидуально и, как правило, включает комплекс препаратов – флеботоников, ангиопротекторов, противовоспалительных, венотропных средств, энзимов, бензопиронов, диуретиков, антиагрегантов, др.
Эффективность медикаментозной терапии зависит от того, насколько правильно врач подберет комплекс препаратов, исходя из причины и особенностей заболевания.
Врачи клиники «Медицина 24/7» имеют большой опыт консервативного и хирургического лечения лимфостазов различного происхождения, что обеспечивает успешные результаты.
После хирургического лечения, а также во время курса физиотерапии, медикаментозной терапии рекомендуется ношение компрессионного трикотажа, который назначит врач клиники.
Материал подготовлен врачом-онкологом, химиотерапевтом, терапевтом клиники «Медицина 24/7» Шогенцуковым Бесланом Фуадовичем.
Источник
