Как начинается отек легких при воспалении легких
При воспалении в альвеолах скапливается жидкость.
Наиболее грозным осложнением пневмонии является отек легких. Состояние относится к угрожающим жизни, поэтому важно знать, как его выявить и лечить.
Пневмония – это довольно распространенное заболевание, как правило, встречаемое осенне-зимний период и характеризуемое значительным поражением легочной ткани. У этой патологии может развиться целый ряд осложнений, в их число входит абсцесс, эмпиема плевры, сепсис, инфекционный эндокардит и собственно отек легких. Данное осложнение носит особо опасный характер, т. к. при несвоевременно оказанной медицинской помощи приводит к летальному исходу.
Отек легких при пневмонии обусловлен выходом жидкой части крови из сосудистого русла в легочную ткань, что будет сопровождаться острой дыхательной недостаточностью, снижением содержания кислорода в крови, нарастающей одышкой и цианозом.
Патогенез
Стенка легочных альвеол обладает определенным уровнем проницаемости. При развитии воспалительных процессов в легочной ткани проницаемость альвеолярной стенки начинает повышать, что приводит к выходу жидкой части плазмы из кровяного русла.
На начальном этапе патологического процесса усиленное движение транссудата нивелируется обратным всасыванием жидкости стенками альвеол и поступлением её обратно в кровеносное русло. Данный этап описывается как интерстициальная фаза отека.
Альвеолярная стадия. Дальнейшее попадание коллоидной части плазмы в просвет альвеол и её контакт с воздухом приводит к формированию пены, которая мешает поглощению кислорода и приводит к нарушению газообмена.
Из-за снижения содержания кислорода в крови компенсаторно развивается одышка, из-за которой снижается внутригрудное давление, а это, в свою очередь, ведет к повышению притока крови в правые отделы сердца. Повышенное давление в малом круге кровообращения усиливает транссудацию в просвет альвеол, что замыкает порочный круг данного патологического процесса.
Причины
Пневмония – это полиэтиологическое заболевание, вызываемое целым рядом патогенных факторов (Подробней читайте тут). Чаще всего этот процесс развивается при пневмококковой инфекции. Пневмококк обладает высокой тропностью к легочной ткани и, как правило, при бактериальном анализе мокроты большинства пациентов больных высеивается именно эта бактерия.
Среди менее распространенных возбудителей необходимо отметить стафилококк, клебсиелу пневмонии, синегнойную палочку, легионеллу, хламидии или микоплазму.
Особую опасность для пациентов представляет аспирационная пневмония. Эта разновидность заболевания наблюдается у психически больных пациентов, алкоголиков и наркоманов.
Когда человек находится в бессознательном состоянии, вследствие наркотического и алкогольного опьянения существует высокая вероятность заброса желудочного сока в дыхательные пути. Соляная кислота крайне негативно воздействует на легочную ткань и способствует развитию тяжелой формы пневмонии, которая плохо поддается лечения.
Необходимо добавить, что иногда пневмония и отек легких меняются своими ролями. Например, при развитии кардиального отека легких может вторично присоединяется инфекция, поражающая легочную ткань и развивающаяся в пневмонию.
Симптомы
Отек легких при пневмонии развивается не сразу, ему могут предшествовать ряд других симптомов, которые характерны для острой легочной инфекции. Больные, страдающие от пневмонии, в основном, жалуются на повышение температуры, кашель с отхождением мокроты, чувство дискомфорта в груди. По мере прогрессирования инфекционного процесс добавляются признаки дыхательной недостаточности.
Затруднение дыхания обусловлено и сужением бронхов.
При острой пневмонии больной может не сразу заметить нарушения респираторной функции. Дыхательная недостаточность развивается постепенно, начинается с кашля, чувство удушья и дискомфортом в груди. Чтобы снизить нагрузку на дыхательные мышцы и обеспечить себе большое поступление кислорода, больной принимает сидячее положение с опорой руками на колени или спинку стула.
При физикальном обследовании можно зафиксировать повышение частоты дыхательных движений до 40 и более в минуту, учащенный сердечный ритм, повышение артериального давления. Аускультативно в легких в интерстициальной фазе отека выслушиваются сухие хрипы.
Когда патологический процесс переходит в альвеолярную стадию начинает нарастать одышка, визуально пациент начинает синеть, сначала губы, уши, кончик носа, а остальные участки кожных покровов. В связи с нарастанием давления в малом круге кровообращения можно увидеть пульсацию шейных вен.
Хрипы приобретают влажный характер, и их удается услышать на расстоянии от пациента. Во время акта дыхания или при кашле изо рта больного отходит розовая пена. Специфический оттенок обусловлен выходом эритроцитов из кровяного русла в альвеолярную полость.
Интоксикационный синдром, характерный для этого заболевания, проявляется резким повышением температуры до фебрильных цифр, ознобом, общей слабостью тошнотой и потливостью. При распространении инфекции могут наблюдаться симптомы менингита, энцефалита, миокардита и т. д.
При выраженной дыхательной недостаточности развивается общая гипоксия. Из-за сниженного поступления кислорода в ткани начинают страдать жизненно важные органы (головной мозг, сердце), что может приводить к необратимым осложнениям с их стороны. Резкое снижение мозгового кровообращения приводит к головокружению, потере сознания и летальному исходу.
Диагностика
Правильная диагностика отека легких возможна только при комбинированном подходе с использованием физикальных, инструментальных и лабораторных методов исследований. В зависимости от стадии прогрессирования отека характеристика газового состава крови будет меняться.
На начальном этапе в крови будет фиксироваться невыраженная гиперкапния, затем по мере нарастания дыхательной недостаточности парциальное давление углекислого газа в крови будет расти.
На фото рентгеновских снимок, на котором легкие с воспалением.
При оценке кислотно-основного состояния в крови отмечаются признаки респираторного алкалоза. При катетеризировании магистральных вен можно также зафиксировать повышение давления в венозном русле. При нарастающем отеке легких центральное венозное давление будет повышать более 11 см. вод .ст.
При общем анализе крови можно увидеть признаки характерные для острого инфекционного процесса. У таких больных будет повышение уровня лейкоцитов, СОЭ и сдвиг лейкоцитарной формулы влево.
При повышении давления в малом круге кровообращения рентгенологически будет отмечаться расширение размеров сердца, особенно. Также на рентгенограмме можно обнаружить участки затемнения, соответствующие очагу инфекции.
На видео в этой статье подробно рассказано про воспаление легких и про меры профилактики отека.
Лечение
Необходимо понимать, что отек легких – это тяжелое осложнение пневмонии, угрожающее жизни, поэтому цена промедления может стоить человеку жизни. Лечение данного состояния должно проводиться в условиях отделения интенсивной терапии.
Врач первым делом придает больному сидячее положение или приподнять головной конец кровати. В старых руководствах по лечению рекомендовалось надевать жгут на конечности, чтобы снизить поступление крови в легочную ткань, а также применять кровопускание. На сегодняшний день от этой тактики было решено отказать в пользу более современных методов лечения.
Поскольку при отеке легких наблюдается выраженная гипоксия, крайне важно обеспечить пациенту адекватное поступление кислорода. Для здорово человека дыхание чистым кислородом может неблагоприятно воздействовать на организм, однако, в условиях неотложной помощи с больным с выраженной гиперкапнией это жизненно необходимо.
Для снижения выраженности пенообразования использую этиловый спирт. Его можно добавлять в небулайзер или просто смочить вату, а затем положить её в дыхательную маску.
Наркотические анальгетики используют для снижения активности дыхательного центра и урежения частоты дыхания. Если цифры давления позволяют, то можно назначить пациенту диуретические препараты. Согласно инструкции, диуретики по типу фуросемида позволяют быстро снизить объем циркулирующей крови и уменьшить давление в венозном русле.
Нужно помнить, что при развитии первых симптомов отека легких следует сразу вызывать бригаду скорой помощи, так как пациент подлежит лечению в отделении реанимации.
Источник
Образование жидкости в легких является патологическим состоянием, вызванным массивным выходом транссудата (невоспалительной природы) в интерстиций легких из капилляров, а затем и в альвеолы. Скопление жидкости в легких приводит к снижению функций альвеол, нарушениям газообмена, а следовательно, и к гипоксии. В крови наблюдается изменение газового состава с повышенной концентрацией углекислого газа. На фоне гипоксии развивается угнетение функций центральной нервной системы. Когда норма жидкости в плевральной полости превышена, возникает отек легкого.
Жидкость в легких – диагноз довольно опасный и требует оказания своевременной медицинской помощи. Юсуповская больница принимает пациентов круглосуточно, семь дней в неделю. Опытные доктора в кратчайшие сроки снимут отек легкого, определят адекватный курс терапии для устранения причин такой патологии.
Накопление жидкости в легких: причины
Почему жидкость в легких накапливается, приводя к отеку легкого? В данном вопросе выделяют две основные группы причин:
- причины, вызывающие гидростатический отек легких (закупорка легочных сосудов; пороки сердца; попадание воздуха в плевральную полость, острая дыхательная недостаточность, например, при попадании инородных предметов в дыхательные пути);
- причины мембранного отека легкого (пневмонии, сепсис, вдыхание некоторых газов, аспирация и прочее).
У пациента может наблюдаться скопление жидкости в легких при раке, приводящее к отеку легкого. Также при злокачественной опухоли может скапливаться осумкованная жидкость в плевральной полости, что приводит к развитию плеврита.
Жидкость в легких при онкологии – это последствие развития злокачественных опухолей легких, груди, желудка, кишечника, поджелудочной железы, органов половой системы. При запущенных стадиях рака у больных может развиваться отек ног при отказе легких.
Современные достижения медицины, а также высокий профессионализм врачей Юсуповской больницы позволяют выигрывать борьбу с раком и возвращать пациентов к нормальной полноценной жизни. Для каждого пациента курс терапии доктора определяют в индивидуальном порядке.
Отек легких: симптомы, признаки
Диагностировать отек легких не так сложно, если знать клиническую картину этого патологического состояния. Скопление жидкости в легких имеет следующие характерные симптомы и признаки:
- болевые ощущения в области грудной клетки, чувство сдавленности – это первые признаки острого отека легких;
- затрудненное дыхание и одышка. При этом больному тяжело не только вдыхать воздух, но и выдыхать;
- синюшность кожных покровов;
- учащенное сердцебиение и холодный липкий пот;
- сухой кашель, переходящий во влажный с мокротой розового цвета;
- частое, громкое и прерывистое дыхание;
- при развитии отека легкого наблюдается снижение артериального давления, пульс при этом слабо прощупывается.
При появлении одного или нескольких вышеперечисленных признаков необходимо обращаться за консультацией к врачу. Опытная команда докторов Юсуповской больницы в кратчайшие сроки проведет обследование и назначит эффективное лечение. В отсутствие своевременной врачебной помощи отек легкого может привести к летальному исходу. Прогнозы зависят от стадии отека легких и особенностей течения основного заболевания.
Чем опасна жидкость в легких
Накопление жидкости в легких приводит к нарушениям нормальной работы клеток и сосудов. В данном случае имеет место интерстициальная форма патологии. При этом абсолютно неважно, от чего возникает отек легких. На второй стадии жидкость проникает в полость альвеол, нарушая тем самым газообменную функцию. Это альвеолярный отек легких. Затем все альвеолы заполняются жидкостью и выключаются из процесса газообмена. Человек погибает от недостатка кислорода.
На вопрос, как долго проявляется отек легких, четкого ответа дать нельзя. Все зависит от причин, спровоцировавших накопление жидкости, а также стадии развития патологии.
Первая доврачебная помощь при отеке легких
Если человек находится в сознании, прежде всего его нужно переместить в сидячее или вертикальное положение. Затем необходимо расстегнуть стесняющую одежду и обеспечить приток свежего воздуха, после чего дать больному таблетку фуросемида и нитроглицерина.
Лечение отека легких
Первоочередными при отеке легких служат следующие мероприятия:
- обеспечение проходимости дыхательных путей;
- ингаляция 100%-м кислородом через 96%-й раствор спирта для пеногашения;
- внутривенное введение морфина.
Далее проводят медикаментозное лечение. Важно понимать, что отек легких не является самостоятельным заболеванием. Что означает появление жидкости в легких, может определить только врач. Отек легких может развиваться вследствие большого числа патологий. Поэтому тактика лечения напрямую связана со спецификой основного заболевания.
Пройти диагностику, эффективный курс лечения можно в Юсуповской больнице. В клинике терапии доктора быстро определят истинную причину развития отека легких и подберут программу лечения для каждого пациента в индивидуальном порядке. Записаться на прием к врачу можно по телефону Юсуповской больницы.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- «Болезни органов дыхания». Руководство под ред. акад. РАМН, проф. Н.Р.Палеева. М., Медицина, 2000г.
- Дыхательная недостаточность и хроническая обструктивная болезнь легких. Под ред. В.А.Игнатьева и А.Н.Кокосова, 2006г., 248с.
- Илькович М.М. и др. Диагностика заболеваний и состояний, осложняющихся развитием спонтанного пневмоторакса, 2004г.
Профильные специалисты
Консультация врача-онколога, к.м.н., первичная
5 150 руб.
Консультация врача-онколога, к.м.н., повторная
3 600 руб.
Консультация врача-онколога, д.м.н./профессора
10 000 руб.
Консилиум врачей
10 300 руб.
Консультация врача-онколога, повторная
2 900 руб.
Онкологический консилиум
9 800 руб.
Проведение внутрибрюшной химиотерапии
5 670 руб.
Проведение гормонотерапии
5 670 руб.
Проведение химиотерапии менее 3 часов (без стоимости лекарств.препаратов)
12 430 руб.
Проведение химиотерапии от 3 до 6 часов (без стоимости лекарств. препаратов)
12 930 руб.
Проведение химиотерапии от 6 до 9 часов (без стоимости лекарств. препаратов)
13 590 руб.
Цены на диагностику отека легких
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Пневмония – это воспаление лёгких, опасное заболевание, которое может стать причиной летального исхода. Воспаление чаще всего вызывается бактериями и вирусами. Отсутствие лечения грозит серьезными последствиями. Поэтому так важно знать все признаки, которыми проявляется болезнь.
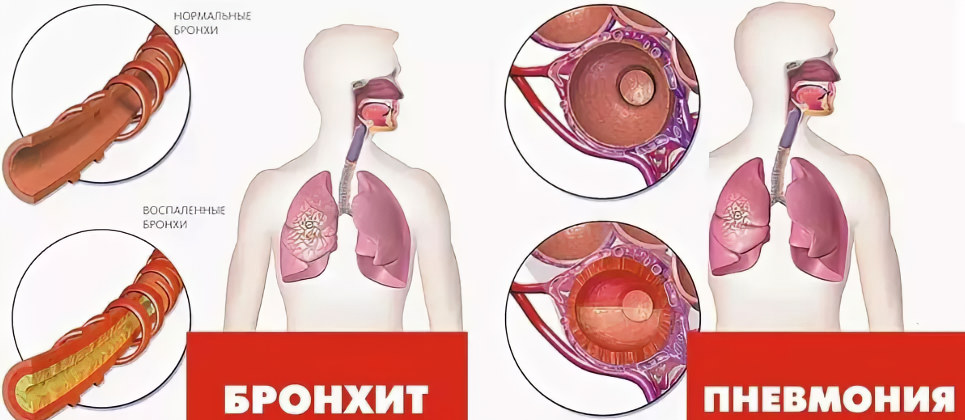
Причина пневмонии – это инфекция, попавшая в легкие. Патогенная флора может быть представлена вирусами, бактериями или грибками. Органы дыхания реагируют на атаку воспалением, в ходе которого в альвеолах начинает скапливаться жидкость. Нормальное прохождение потока воздуха становится невозможным, что обуславливает появление первых симптомов пневмонии.
МКБ-10: J12, J13, J14, J15, J16, J17, J18, P23.
МКБ-9: 480-486, 770.0
Основной путь передачи инфекции, вызывающей пневмонию – воздушно-капельный. Распространитель выделяет вирусы и бактерии в воздух во время разговора, кашля или чихания. Эти невидимые невооруженным взглядом частицы попадают на слизистые оболочки здорового человека, после чего достигают легких.
Не исключен гематогенный путь передачи болезни. В этом случае инфекция распространяется по крови из других источников воспаления, имеющихся в организме. Причиной воспаления легких могут стать бактерии, проживающие в носоглотке.
У взрослых людей самыми частыми возбудителями пневмонии являются стрептококки и микоплазмы. Они могут существовать на дерме и в дыхательных путях. Стрептококки – главные виновники развития пневмонии у людей пожилого возраста. У пациентов с заболеваниями почек пневмония может быть вызвана энтеробактериями. У курильщиков чаще высеивается гемофильная палочка.
Как распознать самые первые признаки начинающейся пневмонии?
На ранней стадии развития болезни симптомы могут иметь разную интенсивность. Значение имеет возраст человека, состояние его иммунной системы, особенности организма в целом. Пневмония может манифестировать остро, при этом самочувствие больного резко ухудшается. В других клинических случаях болезнь развивается медленно, в течение нескольких дней или даже недель.
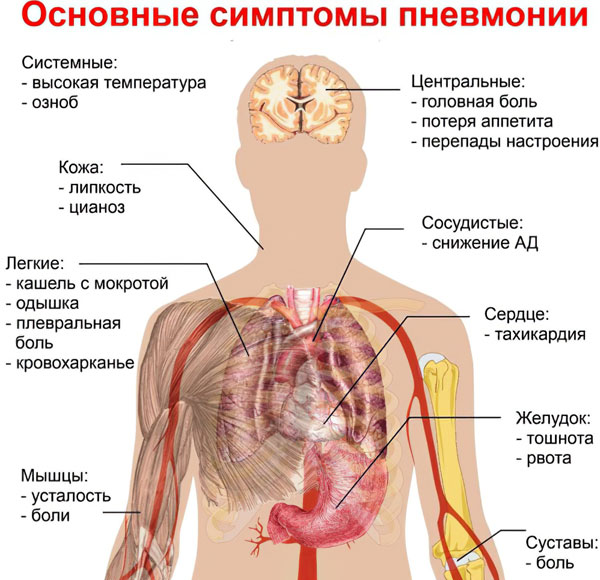
Первые симптомы, позволяющие заподозрить пневмонию:
Кашель, сохраняющийся в течение нескольких дней или недель. С течением времени он не прекращается, а набирает силу. Кашель может быть разным: с мокротой или без, частым и редким.
Гипертермическая реакция. Не исключена лихорадка с повышением температуры тела до 39-40 градусов. В других случаях она сохраняется на уровне субфебрилитета (37 – 37,5 градусов).
Одышка, чувство нехватки воздуха.
Повышенная утомляемость.
Хрипота.
Ринит, боль и першение в горле.
Спутанность сознания.
Нежелание принимать пищу, тошнота, разжижение стула.
С момента заражения и до появления первых симптомов может пройти от 2 до 4 дней. Когда инкубационный период завершится, появятся первые признаки заболевания. Чтобы не допустить его прогрессирования, необходимо сразу же обратиться к специалисту.
Врач аллерголог-иммунолог Ильинцева Н. В. в МЦ Аллегрис: кашель или пневмония?
Симптомы пневмонии у взрослого человека
Факторами, спровоцировавшими развитие болезни у взрослого человека, могут стать:
Снижение иммунитета.
Переохлаждение организма.
Инфекционные заболевания: грипп, воспаление бронхов и пр.
На первый план выходит сильный кашель. Именно он является главным симптомом болезни. Кашель может быть сухим, но чаще всего он сопровождается отделением мокроты. Слизь вязкая, может иметь желтоватый или зеленоватый оттенок. При повреждении альвеол в мокроте видны прожилки крови.
Чуть позже к кашлю присоединяются другие симптомы:
Боль в груди.
Повышение температуры тела.
Невозможность совершить глубокий вдох.
Озноб.
Учащенное сердцебиение и пр.
Клиническая картина пневмонии может различаться, в зависимости от конкретной истории болезни.
Специалисты выделяют 4 возможных варианта ее течения:
Начало заболевания напоминает обычное ОРЗ или грипп. У человека резко повышается температура тела, он чувствует слабость, боль в мышцах. Сначала появляется сухой кашель, который позже становится влажным. Больного знобит, начинают беспокоить боли в грудной клетке, одышка, ощущение нехватки воздуха.
Болезнь манифестирует с незначительного повышения температуры на 0,5 градуса. Кашель влажный, в грудной клетке слышны хрипы. Человек испытывает слабость, у него болит голова.
Заболевание может протекать скрыто. При этом температура тела остается в норме, кашель не беспокоит. Единственным симптомом является недомогание, которое можно принять за обычную усталость. Пневмонию обнаруживают случайно, при проведении ежегодной флюорографии.
Пневмония может иметь затяжной характер, при котором острая фаза сменяется ремиссией. Когда болезнь приглушается, человека беспокоит только сухой кашель. При обострении повышается температура тела, начинает отделяться мокрота, появляется боль в груди.
Самостоятельно дифференцировать воспаление легких от других болезней органов дыхательной системы сложно. Натолкнуть на мысль о пневмонии должен кашель с мокротой, который не проходит с течением времени, а становится лишь сильнее. Также должно настораживать повышение температуры тела, озноб, сильная слабость.
Определяющим симптомом развивающейся пневмонии является невозможность набрать полную грудь воздуха. Каждый глубокий вдох сопровождается кашлем или болью. Выставить диагноз при обычном осмотре невозможно. Для подтверждения пневмонии необходима качественная диагностика.
Симптомы пневмонии определяются возбудителем болезни. Тяжелее всего протекает пневмония на фоне гриппа H1N1 и при поражении легких легионеллами. Такая пневмония протекает в острой форме, сопровождается осложнениями, которые плохо поддаются лечению.
Отличительные признаки пневмонии у подростков
Причины пневмонии у подростков не отличаются от тех, которые вызывают болезнь у взрослых людей. Спровоцировать ее могут вирусы или бактерии, вероятность воспаления выше на фоне сниженного иммунитета.
Главным симптомом, который должен настораживать, является кашель. Чаще всего он сухой с небольшим количеством мокроты, имеющей цвет ржавчины.
К другим признакам заболевания относятся:
Резкое ухудшение самочувствия.
Повышение температуры.
Одышка и затрудненное дыхание.
Боль в области грудной клетки, которая усиливается при кашле и при попытке совершить глубокий вдох.
Упадок сил, немотивированная усталость.
Ночная потливость.
Симптомы воспаления легких будут отличаться, в зависимости от источника инфекции:
Если пневмония спровоцирована стрептококками или стафилококками, у больного на первый план выходит сильный кашель. Температура тела повышается до субфебрильных отметок, усиливаются боли в грудной клетке.
Когда болезнь – это следствие поражения легких вирусами, температура тела повышается внезапно. Чаще всего наблюдается лихорадка, с сильным кашлем и пенистой кровянистой мокротой.
Незначительное повышение температуры тела, озноб, суставные и мышечные боли, повышенная потливость и бледность кожи – все это признаки атипичной пневмонии. Ее возбудители: микоплазмы, легионеллы, хламидии.
У детей в возрасте от 13 до 17 лет пневмония протекает легче, чем у взрослых и пожилых. Как правило, прогноз благоприятный, но он значительно ухудшается при ослаблении организма хроническими болезнями или иммунодефицитными состояниями.
Отличия у пожилых людей

Пневмония у пожилых людей диагностируется часто, что связано с ослаблением иммунитета и ухудшением защитных функций дыхательной системы. Чем старше пациент, тем больше он уязвим перед инфекциями.
Первым признаком болезни становится кашель. Он сухой, мокрота отделяется в минимальных количествах.
Особую опасность пневмония представляет для пациентов с болезнью Альцгеймера, со слабым иммунитетом, с инсультом в анамнезе. У них кашлевой рефлекс ослаблен, из-за чего болезнь может долгое время оставаться недиагностированной.
Ярким симптомом воспаления легких у людей в возрасте является выраженная одышка. Она беспокоит человека даже после минимальной физической нагрузки, может появиться в состоянии покоя. Температура тела чаще всего повышена, но в 20% случаях она может оставаться в пределах нормы.
Иногда первым признаком болезни становится апатия, которая сопровождается хронической усталостью, дневной сонливостью, отказом от пищи. Человек перестает интересоваться происходящими вокруг него событиями, теряет интерес к волновавшим раньше делам. Нередко к перечисленным симптомам добавляется недержание мочи. В такой ситуации часто выставляется неверный диагноз – старческое слабоумие. Врача должны насторожить обострения хронических заболеваний, прогрессирование сахарного диабета или сердечной недостаточности.
Если у больного отсутствует кашель, не повышается температура тела, прогноз менее благоприятный. Несвоевременно выставленный диагноз приводит к развитию осложнений.
Пневмония у пожилых лежачих больных – серьезная проблема, с которой сталкиваются во всем мире. Риск развития отека легких повышается на фоне сердечной недостаточности, эмфиземы легких и ХОБЛ.
Как распознать пневмонию у детей?

У детей пневмония редко развивается как первичная патология. Чаще она является следствием перенесенной простуды, гриппа, бронхита и пр. Родители должны внимательно следить за самочувствием ребенка, чтобы вовремя обнаружить у него симптомы воспаления легких и начать лечение.
Пневмония у детей начинается с недомогания и слабости. Позже присоединяется температура, усиливается потливость, пропадает аппетит. Дыхание становится учащенным. В минуту количество вдохов-выдохов может достигать 50 и более, при норме в 20-40.
Симптомы, по которым у ребенка можно заподозрить пневмонию:
После перенесенного ОРВИ или гриппа наступает временное улучшение, сменяющееся резким ухудшением со скачком температуры и слабостью.
У ребенка появляется одышка.
На фоне кашля и насморка наблюдается необычная бледность кожных покровов.
Температура повышена, а жаропонижающие препараты дают кратковременное облегчение.
Дети младше года становятся вялыми, капризными, спят дольше, чем обычно, отказываются от еды.
Отличительные симптомы разных видов пневмонии
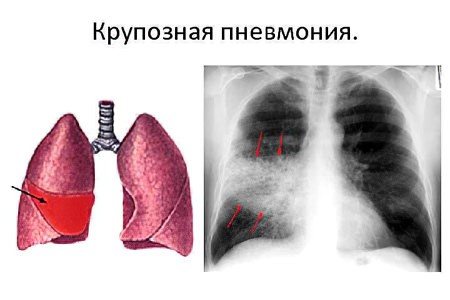
В зависимости от типа пневмонии, будут отличаться ее симптомы. Крупозная пневмония одна из самых опасных. При этом типе воспаления страдает целое легкое. Высок риск развития одно- или двусторонней пневмонии.
Симптомы крупозной формы:
Лихорадка.
Односторонняя боль в грудной клетке, которая усиливается при вдохе.
Появление на шее пятен красного цвета. Они локализуются со стороны воспаленного легкого.
Одышка и сухой кашель, который все время усиливается.
Посинение губ.
Изменение цвета мокроты на желтый или коричневый, с кровью. Это происходит через несколько дней от начала болезни.
Симптомы интоксикации организма. В тяжелых случаях больной находится в бессознательном состоянии или бредит.
Симптомы атипичной формы, вызванной различными возбудителями:
Микоплазмы. У больного появляется насморк и боль в горле, кашель сухой. В дальнейшем присоединяется боль в суставах и мышцах, лимфатические узлы увеличиваются в размерах, периодически случаются носовые кровотечения.
Хламидии. Температура тела повышается до 38-39 градусов, набухают лимфатические узлы. В дальнейшем присоединяется дерматит и бронхит, больной начинает страдать от аллергии, которой ранее не наблюдалось.
Легионеллы. Заболевание сопровождается резким скачком температуры до 40 градусов, ознобом, головной болью, кашлем без мокроты. Эта разновидность пневмонии чаще остальных приводит к гибели пациента. Смертность достигает 60%.
Симптомы хронической формы:
Кашель с мокротой, беспокоящий больного время от времени. В слизи могут присутствовать гнойные включения.
Тахикардия, одышка.
Тяжелое дыхание.
Ринит.
Ослабление иммунитета, слабовыраженные симптомы интоксикации.
Похудание, отсутствие желания принимать пищу.
Ночная потливость.
Периодические обострения болезни, при которых повышается температура тела, появляется сильный кашель.
Симптомы очагового воспаления:
Болезнь манифестирует незаметно, симптомы нарастают волнообразно.
Легкое течение очаговой пневмонии сопровождается колебаниями температуры тела, но она редко превышает отметку в 38 градусов. Больные отмечают усиленную потливость, учащенное сердцебиение.
Среднетяжелое течение сопровождается повышением температуры тела до 39 градусов. Человек страдает от сильной одышки, боли в груди. Кожные покровы становятся цианотичными.
В последнее время все чаще наблюдается очаговая пневмония, имеющая атипичное течение и минимальный набор симптомов.
Отличия пневмонии от бронхита
Бронхит и пневмония – это разные заболевания, поражающие ограны дыхания. Они имеют схожие симптомы, поэтому дифференцировать их бывает сложно.
Основные отличия:
В 90% случаев бронхит вызывают вирусы, а пневмонию – бактерии.
Температура тела при воспалении бронхов редко повышается до лихорадочных отметок.
Мокрота при бронхите светлая. У больных пневмонией она отдает зеленью или желтизной, возможно появление в ней крови.
При бронхите хрипы в легких сухие, а при пневмонии влажные.

Самостоятельно отличить пневмонию и бронхит невозможно, необходима консультация специалиста.
Может ли быть пневмония без симптомов?
Пневмония без симптомов, либо с минимальным набором признаков может развиваться у людей с ослабленным иммунитетом. Такая же клиническая картина наблюдается при атипичном течении болезни.
Часто симптомы пневмонии отсутствуют у пожилых людей. Однако полное отсутствие каких-либо признаков – большая редкость. Организм все равно дает сигналы о развивающейся болезни. Это может проявляться потливостью, утомляемостью, снижением иммунитета, одышкой, учащенным сердцебиением. Главное, следить за своим здоровьем и не затягивать с обращением к доктору.
Симптомы, при которых нужно вызвать врача
Врача необходимо вызвать на дом при появлении следующих симптомов:
Кашель начал проходить, но потом внезапно усилился.
Дыхание участилось, появилась одышка.
При глубоком вдохе беспокоят боли в груди.
Мокрота имеет желтый, зеленый или коричневый цвет.
Температура тела не сбивается лекарственными средствами, держится на отметке в 38 градусов и выше.
Кожные покровы бледнеют.
Поводом для вызова специалиста должно стать сочетание 3 и более симптомов.
Симптомы, при которых нужно звонить в скорую
Звонить в скорую помощь нужно в следующих случаях:
Сознание спутано, больной бредит, у него нарушена координация.
Дыхание тяжелое, учащенное.
Верхнее давление опускается ниже 90 мм. рт. ст.
Нижнее давление опустилось до 60 мм. рт. ст.
Если у человека имеется хотя бы 1-2 признака из перечисленных, необходимо вызывать бригаду медиков. Пневмонию расценивают как тяжелую, если пациент истощен, страдает от алкоголизма, сахарного диабета, патологий головного мозга, хронических болезней легких. Отягощающим фактором является возраст старше 60 лет.
Диагностика
Диагностика пневмонии включает в себя следующие этапы:
Первичное посещение врача, во время которого он собирает анамнез, осматривает пациента, слушает его дыхание.
Прохождение рентгенографии легких. Затемнение на снимках позволяет визуализировать воспаленные участки.
Сдача крови, мочи и мокроты на анализ. Эти исследования позволяют оценить степень выраженности воспаления (по уровню лейкоцитов и СОЭ). Изучение мокроты дает информацию о возбудителе инфекции.
Прохождение КТ или МРТ легких, фибробронхоскопии. Эти исследования назначают в том случае, когда у врача остаются сомнения в точности диагноза.
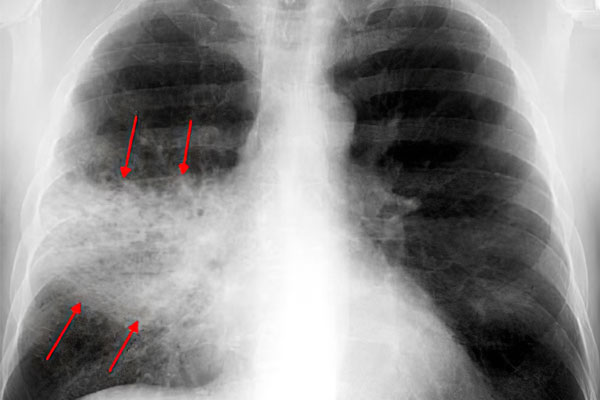
Диагностировать пневмонию может только врач, на основании ряда исследовательских процедур. Ее симптомы имеют определенную схожесть с бронхитом и другими болезнями легких. Поэтому медлить с обращением к специалисту не следует.
Лечение
Если заболевание протекает в легкой форме, то госпитализация не требуется. В стационар направляют только тех пожилых пациентов, у которых помимо пневмонии обостряются хронические заболевания.
Бактериальная пневмония требует терапии антибиотиками широкого спектра действия. Вирусная или грибковая инфекция лечится противовирусными и противогрибковыми препаратами. Обязательно проводится терапия, направленная на облегчение симптомов. Пациенту назначают препараты для снижения температуры тела, муколитики, обезболивающие средства.
Больной должен придерживаться постельного режима, правильно питаться, получать блюда богатые белком и витаминами, пить достаточное количество воды. Ускорить выздоровление помогают витамины и иммуностимуляторы.
Хорошо зарекомендовали себя физиотерапевтические процедуры: электрофорез, массаж, ингаляции, магнитотерапия и пр. Лечение пневмонии дома возможно, но только в качество вспомогательной терапии.
Видео: врач-фтизиатр высшей категории Молодая О. Ю. – симптомы пневмонии, как распознать заболевание:
