Изменения глазного дня при отеке мозга
Общие и глазные признаки высокого внутричерепного давления (внутричерепной гипертензии)
Причинами внутричерепной гипертензии (raised intracranial pressure — RICP) могут быть объемные процессы, в том числе внутричерепные опухоли, обструкция путей циркуляции и нарушение реабсорбции цереброспинальной жидкости (cerebrospinal fluid, CSF), вызывающие гидроцефалию или синдромы псевдотумора головного мозга. Зачастую эти состояния ставят перед офтальмологами непростые клинические вопросы. Например, пациенты при первичном приеме у офтальмолога уже могут иметь симптомы повышенного внутричерепного давления и нуждаться в неотложном неврологическом обследовании; врачи других специальностей часто назначают обследование у офтальмолога при наличии или подозрении на внутричерепную гипертензию, а пациенты, получающие лечение по поводу внутричерепной гипертензии, должны находиться под пристальным наблюдением для оценки динамики зрительных функций.
а) Общие проявления внутричерепной гипертензии:
1. Головная боль. Головная боль — на момент госпитализации является наиболее частым симптомом опухоли головного мозга, вызывающей внутричерепную гипертензию. Поскольку головная боль — очень частая жалоба, она нередко является поводом для направления на обследование офтальмологом вследствие высокой вероятности внутричерепной гипертензии. Головные боли при опухолях головного мозга могут быть периодическими, неспецифическими и неотличимыми от головных болей напряжения. На наличие внутричерепной гипертензии указывают следующие особенности:
– Пациент просыпается ночью из-за головной боли, или головная боль усиливается при пробуждении.
– Головная боль, сопровождающаяся ухудшением зрения при изменении позы.
– Супратенториальные опухоли обычно вызывают лобные головные боли.
– Опухоли задней ямки обычно вызывают затылочные головные боли или боли в шее.
– Тошнота и рвота могут быть симптомами внутричерепной гипертензии (или опухолей четвертого желудочка).
Существует несколько разных механизмов развития внутричерепной гипертензии при опухолях головного мозга. Опухоль может расти очень быстро, достигать больших размеров и вызывать растяжение внутричерепных структур, обладающих болевой чувствительностью, либо вследствие прямого эффекта объемного образования, или воздействуя на микрососудистое русло и вызывая отек головного мозга. Также внутричерепная гипертензия может развиваться вследствие появления крупных опухолевых кист. Опухоли меньшего размера, особенно локализующиеся в задней ямке, могут вызывать головные боли вследствие обструкции путей циркуляции цереброспинальной жидкости и развития гидроцефалии.
Мигренозные головные боли на фоне опухолей наблюдаются редко. Опухоли затылочной области могут вызывать затылочные припадки, некоторыми особенностями напоминающие мигрень.
Внутричерепная гипертензия может вызывать постепенную деградацию когнитивных функций, периодическую сонливость, и, в конечном итоге, кому. Прогрессирующее вклинение средней части височной доли в намет мозжечка вызывает ипсилатеральный паралич третьей пары нервов; вклинение миндалин мозжечка в foramen magnum приводит к развитию комы и к смерти.
2. Неофтальмологические признаки внутричерепной гипертензии. У младенцев и маленьких детей патология может манифестировать неспецифическими симптомами, такими как плохой аппетит, колебания настроения, заторможенность, раздражительность и вялость. Другие симптомы включают в себя медленный набор веса, нарушения поведения, сонливость, ригидность мышц и судорожные припадки. При физикальном обследовании могут отмечаться выбухание родничков, быстрое увеличение окружности головы и расширение вен волосистой части кожи головы. У детей постарше и подростков патологические проявления могут ограничиваться глазной симптоматикой.
б) Глазные проявления внутричерепной гипертензии:
1. Зрачки. Исследование зрачков при помощи источника яркого света помогает исключить частичный паралич третьей пары нервов и отсутствие реакций зрачков на свет с сохранением реакций на конвергенцию и аккомодацию при претектальном синдроме.
2. Движения глаз. Изменения могут включать в себя надъядерные параличи взора вверх и вниз при претектальных синдромах, параличи горизонтального взора и нистагм при объемных образованиях задней ямки и косую девиацию при претектальном синдроме. Изолированные инфрануклеарные параличи черепных нервов при повышении давления могут вводить в заблуждение относительно локализации поражения, особенно параличи шестого или четвертого нервов; паралич третьего нерва развивается при вклинении крючка гиппокампа. Содружественная эзотропия у детей с большим отклонением при взгляде вдаль, чем вблизи, может наблюдаться при поражениях центральной нервной системы.
Опухоли, поражающие передние зрительные пути (например глиома зрительных путей или краниофарингиома), могут манифестировать сенсорной девиацией одного глаза вследствие выраженного ухудшения зрения и атрофии зрительного нерва вызванных внутричерепной гипертензией.
3. Офтальмоскопия. Следует очень внимательно осматривать глазное дно, особенно при наличии затрудняющих офтальмоскопию факторов пациентов с выраженными аномалиями рефракции и при погруженных в ткань диска друзах ДЗН.
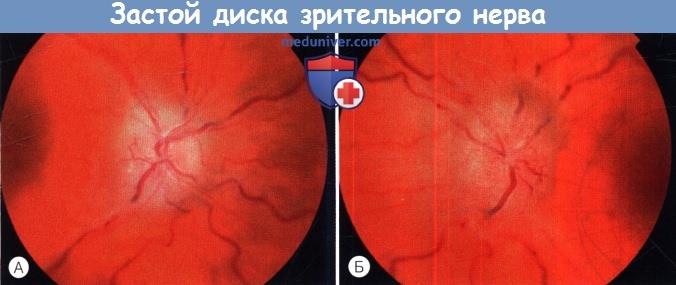
4. Зрительные функции. Острый застой диска зрительного нерва обычно не сопровождается ухудшением зрения (за исключением увеличения слепого пятна), но с развитием вторичной атрофии возникают периферические дефекты полей зрения с сохранением остроты центрального зрения. Острота зрения снижается только после развития обширных дефектов поля зрения; обычно эти изменения необратимы. Обязательным является контроль полей зрения, наблюдения только динамики отека ДЗН недостаточно.

Глазное дно правого и левого глаза, развитой застой диска зрительного нерва.
Учебное видео – анатомии ликворной системы и желудочков головного мозга
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Гидроцефалия и шунты при внутричерепной гипертензии”
Оглавление темы “Внутричерепная гипертензия.”:
- Общие и глазные признаки высокого внутричерепного давления (внутричерепной гипертензии)
- Гидроцефалия и шунты при внутричерепной гипертензии
Источник
Изменения на глазном дне принадлежат к наиболее важным объективным симптомам опухоли головного мозга. В основном они состоят в застое или атрофии сосков зрительных нервов и в кровоизлияниях в околососковых отделах сетчатки. Из этих изменений наиболее частым является застойный сосок.
Единой точки зрения на патогенез застойного соска не существует. Среди теорий наибольшим распространением пользуется ретенционная теория Бэра, рассматривающая застойный сосок как результат повышения внутричерепного давления. С этой теорией хорошо согласуется факт обратного развития застойного соска после снижения внутричерепного давления, достигаемого удалением опухоли или декомпрессивной трепанацией.
Клиническая картина начинающегося застоя соска зрительного нерва весьма напоминает ту, которая отмечается при истинном воспалении зрительного нерва, и в этой стадии его развития иногда очень трудно решить вопрос, имеет ли место начальное явление застойного соска или воспаление нерва. Лишь дальнейшее наблюдение или обнаружение других признаков повышения внутричерепного давления позволяет уточнить этот вопрос. Важным дифференциально-диагностическим подспорьем является исследование остроты зрения. При неврите зрение начинает падать рано; при застойных сосках, даже резко выраженных, оно по крайней мере в первое время может оставаться неизмененным.
Конечной стадией застойного соска является его атрофия, называемая в отличие от первичной атрофии (при спинной сухотке, воспалительных процессах) вторичной атрофией или атрофией после бывшего застоя. Атрофию сосков после застоя офтальмологически представляется возможным определить спустя много месяцев.
В противоположность первичной атрофии сосок при вторичной атрофии долго сохраняет свой грязноватый оттенок, размеры его несколько больше, чем в норме, форма часто неправильная, границы не столь отчетливы, как при первичной атрофии, вены более извиты и еще долго остаются несколько расширенными. Однако по прошествии многих лет офтальмологически картины вторичной и первичной атрофии становятся столь схожими, что различить их почти невозможно.
Застойные соски возникают обычно в тот период, когда на фоне повышенного внутричерепного давления уже появились головные боли, эпизодическая рвота или головокружения. Но в некоторых случаях, особенно у детей, они могут выступить в качестве первого симптома, во всяком случае до появления головных болей, и представлять собой неожиданную находку при офтальмоскопическом обследовании.
Темп нарастания застоя сосков определяется быстротой повышения внутричерепного давления. При медленном повышении внутричерепного давления картина застоя развивается постепенно, на протяжении нескольких недель и даже месяцев; но в случаях острого повышения внутричерепного давления застой сосков может достигнуть полного развития в течение нескольких дней.
Наличие застоя сосков устанавливается офтальмоскопией. Однако существуют субъективные ощущения, которые позволяют заподозрить наличие застоя. К ним в первую очередь должно быть отнесено преходящее ослабление зрения. Больные определяют его обычно словами: «глаза точно заволакивает туман», «перед глазами точно появляется пелена, которая все скрывает» и т. д. Зрение ослабевает обычно внезапно, а восстанавливается постепенно — туман медленно рассеивается. Затуманивание зрения продолжается от 30—40 секунд до нескольких минут, реже до 20—30 минут, причем оно может повторяться несколько раз в течение дня, особенно кратковременное.
Кратковременное затуманивание, подобно головной боли, чаще наблюдается по утрам. В этом отношении затуманивание зрения представляет полную противоположность «куриной слепоте», возникающей, как известно, вечером. Нередко больной просыпается с затуманенными глазами или почти слепым; «только постепенно туман проходит» и больной опять начинает видеть. Такое преходящее ослабление зрения волнует и пугает больных, и они сами обычно обращают на это внимание врача. Если даже больной с подозрением на опухоль мозга и не жалуется на подобное затуманивание, то врач обязан выяснить, имеется ли у него это нарушение. При жалобах на затуманивание обязательно следует проводить офтальмоскопию, которая часто выявляет отчетливый, а нередко и тяжелый застой сосков.
Второй жалобой, говорящей в пользу застоя и, возможно, начинающейся атрофии сосков зрительных нервов, является указание на стойкое ослабление зрения. Естественно, что при таких жалобах, а также при постоянном или преходящем ослаблении зрения и при малейшем подозрении на опухоль головного мозга или вообще повышение внутричерепного давления необходимо исследовать глазное дно.
Постоянное консультирование с окулистом, а еще лучше овладение техникой офтальмоскопирования могут оказать значительную помощь невропатологу в ранней диагностике опухолей головного мозга.
Помимо вторичной атрофии зрительных нервов, при опухолях мозга может наблюдаться и первичная атрофия. Последняя имеет место в тех случаях, когда опухоль оказывает непосредственное давление на зрительные нервы, хиазму или начальные отделы зрительных трактов (при опухолях супрапараселлярных, бугорка турецкого седла и т. д.). При офтальмоскопии обнаруживается, что она ничем не отличается от обычной первичной атрофии.
Частота застойных сосков и вторичных атрофий при опухолях головного мозга, по данным различных авторов, колеблется в довольно широких пределах.
Так, М. П. Никитин из 103 больных с опухолями мозга застойные соски отмечал у 74%, Л. М. Пуссеп из 182 — у 90%, И. Я. Раздольский из 365 — у 78%, Е. Ж. Трон — у 64%.
Причина расхождения данных различных авторов зависит от ряда обстоятельств: преобладания больных с локализацией опухолей в отделах мозга, для которых характерно раннее повышение внутричерепного давления (опухоли задней черепной ямки) или, наоборот, позднее (опухоли лобных долей), и, наконец, пробладанпя больных, опухоли которых могут быть диагностированы до повышения внутричерепного. давления (область центральных извилин). Помимо того, некоторые из вышеупомянутых авторов включают в свой материал опухоли мозгового придатка, другие нет.
Далее существенное значение имеет для этой статистики своевременность направления больных в соответствующие лечебные учреждения, а также то обстоятельство, как рано ставится топический диагноз и производится операция.
Большинство авторов указывает, что субтенгориальные опухоли чаще приводят к возникновению застойных сосков, чем супратенториальные. Например, И. Я. Раздольский из 129 случаев доказанных субтенториальных опухолей застойные соски или атрофию после застоя обнаружил в 87%, а из 235 случаев супратенторнальных опухолей — в 67%. Однако при субтенториальных и супратенториальных опухолях частота застойных сосков зависит от локализации опухоли в том или другом отделе мозга.
Патологический процесс, приводящий к возникновению повышения внутричерепного давления, лежащего в основе застойных сосков, может оказывать и прямое воздействие на зрительные пути, следствием чего являются наряду с застойным соском различного рода гемианопсии, резкое снижение остроты зрения на один глаз. Е. Ж. Трон обозначил такого рода застойные соски как осложненные. Осложненные застойные соски наблюдаются сравнительно часто. Е. Ж. Трон нашел их у 18,8% из 350 больных с застойными сосками. Наиболее часто застойные соски осложнялись изменением полей зрения (13%).
Выделение среди застойных сосков группы осложненных застойных сосков имеет весьма важное практическое значение: оно облегчает распознавание локализации опухоли и служит показанием к раннему оперативному вмешательству.
Застойные соски обычно возникают с обеих сторон более или менее одновременно и бывают выражены одинаково. Реже застой проявляется сначала на одном глазу (чаще на стороне опухоли) и лишь спустя несколько недель — на другом; еще реже наблюдается застой соска на одном глазу, а на другом -— первичная атрофия (синдром Фостер-Кеннеди). Разница в степени застоя сосков у одного и того же больного наблюдается нередко.
Наличие застойных сосков в первую очередь должно вызывать мысль об опухоли мозга. Но они, являясь лишь признаком повышения внутричерепного давления, могут наблюдаться и при ряде других интракраниальных заболеваний. Оппенгейм полагал, что у 90% больных застойные соски обусловливаются опухолями и у 10% — другими заболеваниями мозга. Однако эти данные преувеличены. Так, из 420 больных с застойными сосками, длительное время находившихся под нашим наблюдением, опухоли головного мозга имелись у 73—75%, у остальных же 27—25% больных были абсцессы, водянка мозга, паразитарное заболевание мозга, цереброспинальный сифилис, хронически протекающие менингиты, заболевания придаточных полостей носа, ушей, тромбозы синусов, уремия, арахноидиты, башенный череп, энцефалиты, полицитемия, диабет, раковые поражения желудка, артериосклероз, гипертоническая болезнь и др. Утгоф установил, что из 200 больных с застойными сосками только у 65% они зависели от опухоли.
Таким образом, в каждом случае застойных сосков, особенно не сопровождающихся отчетливо выраженными гнездными симптомами, должна проводиться дифференциация опухоли с вышеперечисленными заболеваниями.
В диагностическом отношении заслуживает особого внимания сочетание застойного соска на одном глазу и атрофия его на другом. Подобное сочетание возникает в тех случаях, когда опухоль развивается из самого зрительного нерва или по соседству с ним и, оказывая на него давление, в то же время приводит к повышению внутричерепного давления. При этих условиях в нерве, на который непосредственно воздействует опухоль, развивается атрофия, а в нерве с противоположной стороны — застой соска (синдром Фостер-Кеннеди). К указанным изменениям на глазном дне могут привести и опухоли ольфакторной ямки, растущие в среднюю черепную ямку, пара-супраселлярные опухоли, в частности, малых крыльев и бугорка турецкого седла.
Преобладание застойного соска на одном глазу или появление его сначала только на этом глазу также имеет некоторое топико-диагностическое значение. Рядом авторов было высказано предположение, что опухоль локализуется на той стороне, на которой застойный сосок возникает раньше и бывает выражен резче. Однако это совпадение наблюдается не столь часто, чтобы возводить его в правило и строить на нем топико-диагностические заключения.
Источник
Изменения глазного дна при черепно-мозговой травме. Особенности
При боевых травмах черепа и мозга очень часто наблюдаются изменения со стороны глазного дна. О. И. Шершевская видела их в 46% случаев подобных травм. Эти изменения встречаются в ранние и поздние сроки после ранения и отличаются большой пестротой. Наряду с изменениями, локализующимися в какой-либо одной из оболочек, могут иметь место множественные изменения, затрагивающие ряд отделов глаза.
Попытки связать характер изменений на дне глаза с локализацией черепной травмы не могут считаться убедительными. Строгой зависимости между ними установить не удалось. Играют роль не столько локализация ранения, сколько глубина и обширность поражения. Преобладают изменения в области соска зрительного нерва и вокруг него (П. И. Гапеев, О. И. Шершевская, 3. А. Каминская-Павлова, Я. С. Шейн, Т. И. Самсонова и др.). Офталмоскопическая картина нередко имеет важное значение для диагностики повреждений мозга и их прогноза.
При черепномозговой травме часто наблюдаются на дне глаза сосудистые расстройства: расширение вен сетчатки, сужение ее артерий, гиперемия сосков зрительного нерва. Расширенные вены имеют отчетливый рефлекс; рефлекс на артериях несколько усилен.
Сосок зрительного нерва выделяется своим красным цветом. Вокруг гиперемированного соска в некоторых случаях можно наблюдать нерезкий перипапиллярный отек сетчатки. Отек этот напоминает застойный сосок, но в отличие от последнего появляется в ранние сроки, не сопровождается кровоизлияниями в ткань соска и быстро подвергается обратному развитию. Сосок при этом незначительно выстоит над уровнем остального дна. Эти изменения со стороны глазного дна напоминают картину, наблюдаемую при гипертонической болезни. О. И. Шершевская расценивает их как гипертоническую реакцию на травму черепа («ретиноцеребральная гипертония»).
Наряду с перипапиллярным отеком при свежих травмах черепа (особенно при переломах основания его) может иметь место и истинный застойный сосок на почве острого отёка мозга или сдавления зрительного нерва кровоизлиянием в межоболочечном пространстве и костными отломками, а также, по-видимому, на почве острого отека мозга. Кровоизлияние может быть обусловлено либо разрывом сосудов в оболочках самого нерва, либо затеканием крови из полости черепа.
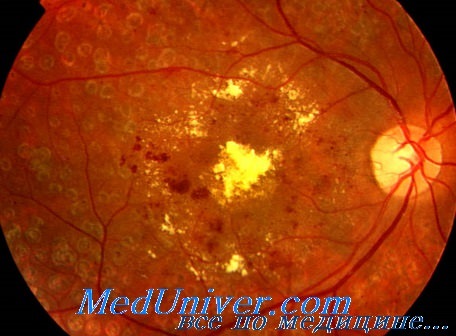
Относительно часто при свежей черепномозговой травме наблюдаются на дне глаза кровоизлияния. Они могут быть точечными или более обширными, имеют разную форму, располагаются в различных слоях сетчатки или преретинально, локализуются в центральных ее отделах или на периферии. Зрительная функция страдает в зависимости от локализации кровоизлияний и их размеров.
Своеобразные скопления крови в форме конусовидных «колпачков», располагающихся перед соском зрительного нерва вершиной к стекловидному телу, были описаны при субарахноидальных кровоизлияниях после черепных травм. Сосуды сетчатки сохраняют при этом свой нормальный вид, что свидетельствует о внеглазном происхождении этой крови.
При свежих тупых травмах черепа и при тяжелых сдавлениях грудной клетки могут иногда иметь место кровоизлияния по ходу сосудов сетчатки в виде разной величины полос и пятен. Наряду с ними в этих случаях бывают видны белые облачковидные очаги, располагающиеся во внутренних слоях сетчатки.
Кровоизлияния на дне глаза с течением времени рассасываются без следа или на месте их остаются скопления пигмента и атрофические очаги. После обширных кровоизлияний может развиться пролиферирующий ретинит.
Офталмоскопическое исследование желательно производить у всех раненных в череп. Судить об изменениях глазного дна и, в частности, о калибре сосудов не всегда удается после однократного офталмоскопического исследования. Обычно требуется повторный осмотр. Последний весьма полезен также для наблюдения за динамикой изменений на дне глаза. Офталмоскопировать следует при расширенном зрачке, пользуясь лупой в 8,0—10,0 диоптрий.
При свежей черепномозговой травме следует рассматривать сосудистые изменения со стороны глазного дна как реакцию на повреждение мозга. В поздние периоды после черепной травмы появление изменений на дне глаза обычно связано с развитием осложнений (воспалительные процессы на почве инфекции или дегенеративные изменения на почве сосудистых расстройств) .
Так, появление в поздние сроки после черепной травмы гиперемии соска зрительного нерва может навести на мысль о начинающемся развитии абсцесса мозга. Появление застойного соска заставляет думать об осложнении травмы менингоэнцефалитом или абсцессом мозга. Развитие неврита зрительного нерва может быть связано с переходом воспалительного процесса с мозговых оболочек на оболочки зрительного нерва. Однако наличие изменений на глазном дне не всегда сопутствует менингиту и абсцессу мозга. Бывают случаи, когда этих изменений не наблюдается. Как исход внутричерепного поражения периферического зрительного нейрона может наступить атрофия зрительного нерва.
Изменения глазного дна на почве указанных выше осложнений чаще бывают двусторонними. Иногда они неодинаково выражены на обеих сторонах. Большая выраженность изменений на одной стороне не позволяет еще утверждать, что обусловивший их процесс локализуется именно на этой стороне. В то же время односторонние изменения на глазном дне заставляют подумать о наличии местного внутриглазного процесса, обусловившего их появление.
Как уже упоминалось, одни и те же симптомы со стороны глазного дна должны быть по-разному трактуемы, в зависимости от времени их появления.
– Также рекомендуем “Поля зрения при черепно-мозговой травме. Особенности”
Оглавление темы “Поражения глаз”:
- Термохимические и химические ожоги глаз: первая медицинская помощь, лечение
- Ожоги глаз световым излучением: признаки, лечение
- Сортировка, эвакуация глазных раненых в военно-полевых условиях
- Изменения глаз при черепно-мозговой травме. Особенности
- Изменения глазного дна при черепно-мозговой травме. Особенности
- Поля зрения при черепно-мозговой травме. Особенности
- Поражение глаз боевыми отравляющими веществами (БОВ). Слезоточивые отравляющие вещества (лакриматоры)
- Поражение глаз отравляющими веществами раздражающего действия, удушающего действия. Особенности
- Поражение глаз отравляющими веществами кожно-резорбтивного действия. Особенности
- Поражение глаз отравляющими веществами общетоксического действия. Особенности
- Лечение поражений глаз отравляющими веществами. Рекомендации
Источник
