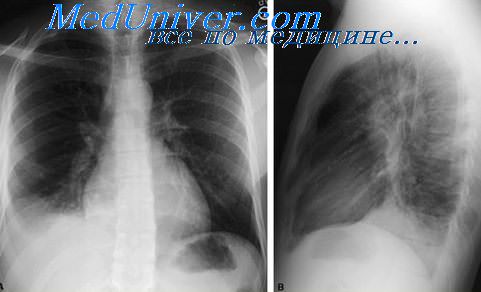
Геморрагический отек легких при лептоспирозе
Лептоспироз является природно-очаговым зоонозным инфекционным заболеванием, характеризующимся поражением печени, а также – почек и нервной системы на фоне общей интоксикации. Нередко сопровождается геморрагическим симптомом и желтухой. Возбудитель лептоспироза может проникнуть в организм через слизистые оболочки или травмированные кожные покровы. От заражения до первых клинических проявлений лептоспироза может пройти от нескольких дней до месяца. В ранней диагностике лептоспироза большую роль играет микроскопическое обнаружение лептоспир в препарате крови, результаты бакпосева зачастую носят ретроспективное значение.
Общие сведения
Лептоспироз является природно-очаговым зоонозным инфекционным заболеванием, характеризующимся поражением печени, а также – почек и нервной системы на фоне общей интоксикации. Нередко сопровождается геморрагическим симптомом и желтухой.
Характеристика возбудителя
Лептоспироз вызывает Leptospira interrogans. Это грамотрицательная аэробная подвижная спиралевидная палочка, напоминающая спирохету. В настоящее время выделено более 230 сероваров лептоспиры. Бактерии обладают умеренной устойчивостью в окружающей среде, патогенные лептоспиры погибают при воздействии солнечного света, высоких температур. В воде разные штаммы могут существовать от нескольких часов до месяца. В сухой почве жизнеспособность лептоспиры сохраняется 2 часа, в заболоченной – до 10 месяцев. Могут переносить замораживание, во влажной почве и водоемах способны пережить зиму. На пищевых продуктах лептоспиры сохраняются 1-2 дня. Погибают с течение 20 минут при воздействии однопроцентной хлороводородной кислотой и полупроцентным раствором фенола.
Основным резервуаром лептоспироза в природе являются грызуны (мыши, крысы, серые полевки) и насекомоядные млекопитающие (ежи, землеройки). Резервуаром и источником инфекции также являются сельскохозяйственные животные (свиньи, овцы, коровы, козы, лошади), пушные звери на зверофермах, собаки. Животное контагиозно на протяжении всего периода заболевания. Грызуны страдают хроническим лептоспирозом, выделяя возбудителя с мочой. Передача лептоспироза от человека крайне маловероятна.
Лептоспироз распространяется с помощью фекально-орального механизма преимущественно водным путем. Кроме того, можно отметить вероятность передачи контактным и пищевым (кормовым) путем. Человек заражается лептоспирозом через слизистые оболочки или микротравмы кожных покровов. Заражение может произойти при купании в загрязненных бактериями водоемах (и заглатывании воды), работе с сельскохозяйственными животными.
Человек обладает высокой естественной восприимчивостью к этой инфекции. После перенесения лептоспироза иммунитет стойкий и длительный, но специфичный для данного серовара бактерий и возможно повторное инфицирование лептоспирами с иной антигенной структурой.
Патогенез лептоспироза
Воротами инфекции для лептоспир являются слизистые оболочки пищеварительного тракта, носоглотки, иногда – половых органов и мочевыводящих путей, а также повреждения кожных покровов. В области внедрения возбудителя никаких патологических изменений не отмечается. Лептоспиры распространяются с током лимфы, оседая в лимфоузлах, размножаясь там, и по кровеносной системе рассеиваясь по органам и системам. Лептоспиры тропны к макроцитарным фагоцитам, склонны накапливаться в тканях печени, селезенки и почек (иногда – в легких) вызывая местное воспаление.
Симптомы лептоспироза
Инкубационный период лептоспироза колеблется в пределах от нескольких дней, до месяца, составляя в среднем 1-2 недели. Заболевание начинается остро, с резкого повышения температуры до высоких цифр, с потрясающим ознобом и выраженной симптоматикой интоксикации (интенсивные головные боли, миалгии, в особенности в икроножных и брюшных мышцах, слабость, бессонница, анорексия). При осмотре отмечается гиперемированность и отечность лица, возможно появление герпетиформной сыпи на губах и крыльях носа, содержимое везикул имеет геморрагический характер. Конъюнктива раздраженная, склеры инъецированные, умеренная гиперемия слизистой оболочки зева, ротоглотки, могут отмечаться кровоизлияния в подслизистом слое.
Кореподобные или петехиальные высыпания на туловище, конечностях появляются спустя 2-4 дня. Сыпь может сохраняться от нескольких часов до нескольких дней. Геморрагический синдром (петехии и кровоизлияния) может дополнять клинику лептоспироза уже с первых дней заболевания. Тяжелое течение может сопровождаться геморрагической сыпью в подмышечных впадинах и на локтевых сгибах, гематурией (вплоть до видимой примеси крови в моче), носовыми, маточными, желудочно-кишечными кровотечениями, кровохарканьем (вплоть до геморрагического отека легких).
Нарушения работы дыхательной системы в первые дни обычно не отмечаются, возникают при прогрессировании инфекции и в разгар заболевания при среднетяжелом и тяжелом течении чаще всего имеют патогенетическую связь с геморрагическим синдромом. Нарушения сердечной деятельности (изменения ритма, глухие сердечные тоны, падение периферического артериального давления) связывают с интоксикационным синдромом.
Кроме того, больные могут отмечать нарушения со стороны пищеварительной системы: боль в животе, тошнота и рвота, гепато- и спленомегалия, тяжесть и болезненность при пальпации в правом подреберье. Иногда развивается желтуха печеночного характера: желтеют склеры, кожные покровы окрашиваются в интенсивный шафрановый цвет, кал обесцвечивается, моча приобретает пивной оттенок. Больных может беспокоить кожный зуд.
При поражении почек больные жалуются на боль в поясничной области, отмечается олигурия (вплоть до анурии), моча приобретает темный цвет, нередко с примесью крови. Симптом Пастернацкого – положительный. Со стороны нервной системы отмечаются расстройства сна, головные боли, повышенное беспокойство, возбуждение. Могут отмечаться менингеальные симптомы (в 10-15% случаев в разгар заболевания больные демонстрируют клинику серозного менингита).
Лихорадка при лептоспирозе сохраняется до недели, после чего происходит критическое снижение температуры. Иногда возникает повторная волна лихорадки. Далее следует период реконвалесценции, в который происходит постепенное стихание симптоматики и восстановление функций органов. В случае своевременного оказания медицинской помощи и умеренной тяжести заболевания выздоровление обычно наступает через 3-4 недели. В 20-30% случаев могут отмечаться рецидивы инфекции, при которых характерна меньшая выраженность лихорадки и полиорганных нарушений, продолжительность приступов составляет обычно несколько дней. В целом рецидивирующая инфекция может длиться до 2-3 месяцев.
Осложнения лептоспироза
Диагностика лептоспироза
Для общего анализа крови при лептоспирозе характерна картина бактериальной инфекции – лейкоцитоз с нейтрофильным преобладанием, повышение СОЭ. Период разгара может снижаться содержание эритроцитов и концентрация эозинофилов и тромбоцитов.
В качестве анализа состояния органов и систем применим биохимический анализ крови (отмечают признаки функциональных нарушений в работе печени), анализ мочи (может обнаруживаться микрогематурия, признаки желтухи). При геморрагическом синдроме проводят исследование свертываемости – коагулограмму. При поражении почек больного лептоспирозом консультирует нефролог, проводится УЗИ почек. Менингиальные симптомы являются показанием к люмбальной пункции.
Специфическая диагностика заключается в бакпосеве крови (лептоспиры могут обнаруживаться в капле крови при микроскопии), в некоторых случаях производят выделение возбудителя и бакпосев на питательных средах. Ввиду длительного роста культуры лептоспиры посев имеет значение для ретроспективного подтверждения диагноза. Серологическая диагностика производится с помощью РНГА и HCR в парных сыворотках. Титр антител начинает нарастать в разгар заболевания, второй анализ берут в период реконвалесценции. Высокоспецифичной и чувствительной методикой диагностики лептоспироза является выявление ДНК бактерий с помощью ПЦР. Диагностика может проводиться с первых дней заболевания.
Лечение лептоспироза
Больные лептоспирозом подлежат госпитализации при вероятности развития тяжелых осложнений и с целью клинико-лабораторного контроля состояния организма в динамике. Больным показан постельный режим на весь период лихорадки и 1-2 дня после нормализации температуры. В случае появления симптомов почечной недостаточности больные также остаются в постели. Ограничения в рационе назначаются в соответствии с имеющими место функциональными нарушениями работы печени и почек.
Этиотропная терапия подразумевает использование антибиотиков. При лептоспирозе хорошо зарекомендовал себя бензилпенициллин, назначаемый внутримышечно. В качестве альтернативы возможно применение ампициллина внутривенно. Тяжело протекающий лептоспироз лечат доксициклином. В комплекс терапевтических мер включают применение специфического противолептоспирозного гетерологичного иммуноглобулина.
К мероприятиям неспецифической терапии относится дезинтоксикация, симптоматические средства, контроль состояния дыхательной и сердечно-сосудистой системы и реологических свойств крови. В случае возникновения острой печеночной недостаточности, почечной или сердечной недостаточности, отека легких прибегают к обычным мерам интенсивной терапии.
Прогноз и профилактика лептоспироза
Обычно лептоспироз имеет благоприятный прогноз, летальные случаи связаны в основном с недостаточной или несвоевременно оказанной медицинской помощью и ослабленным состоянием организма. В настоящее время смертность от лептоспироза не превышает 1-2%. Повышение этого показателя до 15-20% возможно в периоды массовых эпидемий.
Профилактика лептоспироза подразумевает в первую очередь контроль над заболеваемостью сельскохозяйственных животных, а также ограничение размножения грызунов (дератизация городских объектов, сельских хозяйств). Санитарно-гигиенические мероприятия включают контроль состояния водных источников (как мест забора воды для нужд населения, так и общественных пляжей), сельскохозяйственных угодий. Меры специфической вакцинации подразумевают введение убитой лептоспирозной вакцины лицам, работающим с животными, либо гражданам, находящимся в эпидемическом очаге в период вспышек лептоспироза.
Источник
Пневмония при лептоспирозе. Гриппозные пневмонииПо наблюдениям Б.Л. Угрюмова, поражение легких возможно при лептоспирозе. Оно варьирует от слабовыраженного катара дыхательных путей до тяжелых геморрагических пневмоний. Больные жалуются на боль в груди, одышку. Температура высокая, кашель с кровянистой мокротой. Отмечается снижение артериального давления. При этой форме лептоспироза особенно часто наблюдается летальный исход. У небольшой части больных брюшным тифом возникают специфические брюшнотифозные пневмонии, вызываемые S. typhi. Это дало основание известному украинскому инфекционисту Б.Я. Падалке выделить самостоятельную форму брюшного тифа – пневмотиф, для которого наряду с поражением легких характерно наличие других симптомов брюшного тифа. У больных наблюдаются лихорадка, чаще постоянного типа, познабливание, головная боль, бессонница, бред. При брюшнотифозной пневмонии больные бледны, несмотря на высокую температуру, пульс замедлен (стойкая относительная брадикардия). Язык обложен только по спинке, живот вздут, стул чаще задержан. В периферической крови лейкопения с относительным лимфоцитозом. Брюшнотифозная пневмония протекает в виде очаговой, сегментарной, лобарной и плевропневмонии. В мокроте, чаще слизистой, иногда с примесью крови обнаруживают брюшнотифозную палочку. Внедрение в клиническую практику в последние годы методов серологической и микробиологической диагностики хламидиоза позволило выявлять не только весьма распространенные урогенитальные формы этой инфекции, но и другие ее локализации: суставные, легочные и пр. Своеобразие поражения легких при хламидийной инфекции может быть иллюстрировано недавним нашим наблюдением.
В терапевтическом отделении на консилиуме обсуждалась больная, 62 лет, с неясной, неправильного типа лихорадкой, продолжавшейся в течение 4 мес, с жалобами на слабость, кашель со слизисто-гнойной мокротой, одышку в покое (ЧДД 36 в мин), летучие боли в суставах и в позвоночнике. Подмышечные лимфоузлы увеличены Дыхание поверхностное, проводится с обеих сторон равномерно. Укорочения перкуторного звука над легкими нет, хрипы не выслушиваются. Печень увеличена. Селезенка не пальпируется. Пациентка поступила из сельской местности горного района Чечни. Имела повседневные контакты с животными (уход за скотом, доение коровы, приготовление молочных продуктов и др.). Памятуя о возможности заражения хламидиозом не только половым путем, но и от сельскохозяйственных животных теми же путями, которыми передается бруцеллез, было проведено обследование больной не только на бруцеллез, но и на хламидиоз. Серологические реакции на бруцеллез, туберкулез, иерсиниоз оказались отрицательными. В динамике болезни обнаружены антитела к хламидиям в титрах 1 : 16 х 1 . 64. На рентгенограммах легких усиление легочного рисунка в средних и нижних полях за счет гиповен-тиляции и элементов интерстициального отека с обеих сторон, множественные лентовидные тени дисковидных ателектазов. В нижнебоковых отделах линии Кэрли, корни легких расширены, массивные перибронхиальные уплотнения крупных бронхов, которые сужены и деформированы. При компьютерной томографии легких определяются перибронхиальные уплотнения, расширение корней легких за счет сосудистого компонента, деформация легочного рисунка с участками фиброза. Плеврального выпота нет. При определении функции внешнего дыхания выражены рестриктивные и умеренные обструктивные изменения на уровне всего бронхиального дерева; трахеобронхиальная дискинезия. В крови: лейкоциты 9,6×109/л: РОЭ 48 мм/ч. Проведенное лечение тетрациклином к концу 3-й недели от его начала привело к стойкой нормализации температуры и исчезновению изменений в легких. Наиболее часто поражение органов дыхания наблюдается у больных ОРВИ, особенно при осложненных формах. Наиболее часты бронхиты и пневмонии. Особой тяжестью течения отличаются гриппозные пневмонии. Этиологически они чаще всего вирусно-бактериальные. В отдельные эпидемии гриппа, особенно в период пандемий, пневмонии могут быть чисто вирусными, геморрагическими. Такие гриппозные пневмонии отличаются скоротечностью и часто заканчиваются летальным исходом (молниеносные формы гриппа по Ф. Г. Эпштейну). При них резко выражены явления интоксикации головная боль, ломота во всем теле, слабость, боль при движении глазных яблок, тошнота, рвота, нарушение сознания, бред Кашель мучительный, особенно по ночам, со слизистой мокротой и примесью крови, с непроходящим чувством саднения за грудиной При перкуссии над зоной воспаления отмечается укорочение перкуторного звука, на непораженных участках легких тимпанический звук. Аускультативные изменения динамичны: ослабленное дыхание сменяется жестким и бронхиальным, на фоне которого выслушиваются сухие, влажные и крепитирующие хрипы. Возможны «немые формы» гриппозной пневмонии Рентгенологически на стороне поражения наблюдаются усиление, деформация легочного рисунка, своеобразная его сетчатость. При вирусно-бактериальных пневмониях поражения паренхимы легких носят очаговый, сегментарный или долевой характер. Нередко развиваются отек легких, обструктивный синдром, абсцедирование. – Вернуться в оглавление раздела “Микробиология.” Оглавление темы “Изменения ротоглотки. Причины пневмоний”: |
Источник
Лептоспироз — инфекционное заболевание (зооноз), вызываемое лептоспирами, характеризуется тяжелым течением, интоксикацией, лихорадкой, желтухой и поражениями различных органов и систем, включая почки, печень, легкие, головной мозг. Несмотря на применение современных методов лечения (гемодиализ, плазмоферез) летальность от данного заболевания остается высокой от 15 до 30 % (1).
Полиморфизм клинических проявлений, тяжесть состояния больных, поздняя диагностика нередко приводят к несвоевременно начатому лечению и летальному исходу. Патоморфологическая диагностика в случае установленного при жизни этиологического диагноза достаточно проста. Тем не менее, при отсутствии клинических данных о возбудителе нередко возникают трудности при постановке патологоанатомического диагноза. В таких случаях придается большое значение бактериоскопическому, бактериологическому и серологическому методам исследования. Одним из основных методов выявления лептоспир является имрегнация серебром по Левадити (2).
Целью настоящего исследования явилось изучение морфологических изменений во внутренних органах при лептоспирозе различные периоды болезни, непосредственных причин смерти и различных осложнений в терминальном периоде.
Проанализированы материалы аутопсий 10 умерших в период с 1984 по 2008 годы. Возраст умерших – от 18 до 45 лет. Умерших мужчин было 8, женщин – 2.
Заболевание начиналось с острого озноба, повышение температуры тела до 40 С°, сильных мышечных болей. При тяжелом течении отмечалась желтушность склер, появление сыпи, признаки ДВС-синдрома, увеличение печени и почек. Далее в клинической картине заболевания доминировали олигоанурия, циркуляторный коллапс, увеличение концентрации остаточного азота и креатинина. На этой стадии заболевания преобладали жалобы на слабость, потерю аппетита, рвоту, жажду.
Морфологические изменения на аутопсиях в ранние сроки заболевания выражались в характерном для лептоспироза геморрагическом синдроме, желтухе. Сыпь на коже была множественной точечной, иногда напоминала скарлатинозную с мелкоточечными папулами, размеры ее нередко варьировали от петехий до экхимозов, одновременно при этом наблюдались массивные кровоизлияния в различные органы и системы. Гистологически отмечалась вакуолизация эпителия и паракератоз с последующим некрозом, гиперкератозом, периваскулярные лимфомакрофагальные инфильтраты. Нередко наряду с кровоизлияниями отмечались мелкие очаги некрозов мышц живота. Микроскопически в скелетной мускулатуре выявлялся глыбчатый распад, очаги некрозов, исчезновение поперечно-полосатой исчерченности в мышечных волокнах.
Поражение печени на нашем материале отмечалось во всех случаях. При этом наблюдалась умеренная гепатомегалия, масса органа при этом составляла от 1800 -2300 г, цвет его был желтый, на разрезе без долькового рисунка, консистенция дряблая, с мелкими множественными или сливающимися кровоизлияниями.
Гистологически в случае смерти до 7 дней болезни отмечено венозное полнокровие, дискомплексация печеночных балок, расширение синусоидов, желчные тромбы. В гепатоцитах мутное набухание цитоплазмы, белковая и жировая дистрофия, полиморфизм ядер. В перипортальных зонах и трактах очаговые лимфогистиоцитарные инфильтраты с примесью ПМЯЛ, плазматических клеток. В более поздний период до 2 недель отмечалось нарастание дискомлексации печеночных балок, гиперплазии клеток Купфера, некротические и дистрофические изменения гепатоцитов, очаговая инфильтрация портальных трактов. В 2 наблюдениях на 31 день болезни выявлено очаговое утолщение глиссоновой капсулы, развитие перивенулярного склероза.
Во всех случаях нами было отмечено поражение почек. Макроскопически в период до 10 дней от начала болезни, отмечено увеличение размеров и массы почек до 300 – 450 грамм, консистенция их была дряблая. Ткань почки набухшая, капсула снималась легко, на разрезе корковый слой расширен от 0,8 до 1,3 см, светло-коричневого и желтого цвета. В мозговом слое и паранефральной клетчатке встречались кровоизлияния. В последующие сроки заболевания от 11 до 20 суток и более масса почек достигала 450 – 540 грамм. В части наблюдений развивались кортикальные некрозы как следствие отека, нарушения кровообращения, ДВС-синдрома. Макроскопически обнаруживались участки светло-серого или желтого цвета с кровоизлияниями, располагающимися как в корковом, так и в мозговом слоях почки.
В большинстве наблюдений патоморфологические повреждения затрагивали, прежде всего, тубуло-стромальный компонент почек и представляли собой различной степени выраженности некротические и дистрофические изменения в эпителии ПК и ДК канальцев почек, с отеком и кровоизлияниями в интерстиции. В просвете канальцев встречались детрит, эритроциты, гиалиновые цилиндры. По мере увеличение сроков болезни отмечались скопления лимфоидно-макрофагальных инфильтратов, плазматических клеток, нередко с примесью ПМЯЛ, а иногда и эозинофилов в строме коркового и мозгового вещества. Изменения в клубочках характеризовались увеличением количества мезангиоцитов, расширением мезангиальных областей, некрозами петель капилляров и их деформацией, наличием фибрина, эритроцитов, зернистой эозинофильной массы. В более поздние периоды болезни до 20 суток и выше помимо экссудативно-некротических изменений нарастали признаки атрофии канальцев, процессы дисрегенерации эпителия и склеротических изменений, как в тубуло-интерстициальном компоненте почек, так и в клубочках виде сегментарного гиалиноза и склероза петель капилляров. Такие изменения в почках нами были расценены как острый тубуло-интерстициальный нефрит.
Довольно часто при лептоспирозе наблюдалось развитие острой сердечной недостаточности (ОСН) в период разгара болезни, которая проявляется острой сердечной правожелудочковой (ОСПН) и острой левожелудочковой недостаточностью (ОСЛН). Наиболее распространенными причинами ОСЛН при данном заболевании являлись очаговые повреждения миокарда, венозное полнокровие и стазы в капиллярах, интерстициальный отек, очаговые лимфоидно-гистиоцитарные инфильтраты в строме, фрагментация и сегментарный распад мышечных волокон. В поляризационном свете в субэпикардиальных, субэндокардиальных слоях миокарда и межжелудочковой перегородке в кардиомиоцитах наблюдались исчезновение поперечной исчерченности, контрактурные изменения, глыбчатый распад миофибрилл.
Дыхательная недостаточность, как ведущая причина наступления летального исхода при лепстоспирозе, развивалась при первичном поражении бронхолегочной системы. Это комплексное понятие, своеобразный синдром, включающий в себя дыхательную недостаточность, интоксикацию, гипоксию и энцефалопатию смешанного генеза. Из клинических проявлений был характерен диффузный цианоз, наличие центральной венозной гипертензии.
При морфологическом исследовании, в разгар болезни выявлялось увеличение массы легких за счет отека (от 900 до 1050 г), множественных субплевральных, и реже — массивных паренхиматозных кровоизлияний. При гистологическом исследовании легких отмечена пестрота морфологических изменений: найдены участки очаговой серозно-геморрагической лептоспирозной бронхопневмонии, признаки респираторного дистресс-синдрома взрослых (РДСВ), венозного полнокровия, отека легких. При этом выявлялись очаги гемодинамических дистелектазов, выраженный серозно-геморрагический отек с формированием гиалиновых мембран. В плевральных полостях выявлялась жидкость серозного типа, иногда с примесью крови.
Поражение головного мозга сопровождалось кровоизлияниями в твердую мозговую оболочку. Вещество головного мозга и мягкая мозговая оболочка были отечны, полнокровны. Отек ткани мозга сочетался с признаками дислокации и вклинения ствола мозга в большое затылочное отверстие. В части случаев обнаруживались парциальные некрозы ткани мозга, захватывающие как серое, так и белое вещество.
Микроскопически, в коре больших полушарий и подкорковых базальных ганглиях определялись дистрофические изменения нейронов в виде кариорексиса, кариопикноза, образование клеток-теней, и, нередко, очаговое скопление глиальных клеток. В гипоталамусе, в области супраоптических и паравентрикулярных ядер – выраженный отек с образованием вакуолей. В области моста и продолговатого мозга также отмечены дистрофические и некротические изменения нейронов. В мозжечке выявлялись кариоцитолизис нейронов, кариорексис, выпадение клеток Пуркинье.
Морфологические изменения в гипофизе при лептоспирозе носили стереотипный характер. В ранние сроки болезни отмечены набухание, увеличение массы гипофиза, полнокровие, кровоизлияния в капсулу. Макроскопически выявлялись кровоизлияния, участки некрозы в передней доле в гипофизе, они имели желатинозный вид, серо-желтого цвета. При обзорной микроскопии, также отмечались отек, кровоизлияния и некрозы в паренхиме, нередко они носящие сливной характер. При детальном изучении выявлены некрозы питуицитов, полнокровие синусоидов, нередко – нарушение трабекулярного строения аденогипофиза. Встречались псевдофолликулярные структуры. В промежуточной зоне встречались кисты, содержащие коллоид, отек стромы, кровоизлияния. В нейрогипофизе — отек, полнокровие сосудов. Отмечено утолщение капсулы за счет отека и кровоизлияний.
Надпочечники у погибших от лептоспироза были увеличенными, на разрезах выявлялись кровоизлияниями, некрозы и неравномерное кровенаполнение ткани под капсулой. Гистологически наряду с участками кровоизлияний, некрозов отмечены дискомплексация эпителиальных тяжей, атрофия коркового вещества преимущественно в клубочковой и сетчатой зонах. Многие клетки теряли способность к суданофилии, размеры их уменьшались, имелись признаки лизиса, пикноза ядер. Кроме того, в отдельных надпочечниках обнаруживались клеточные инфильтраты, состоящие из лимфоцитов, макрофагов, плазматических клеток в глубине коркового слоя.
Поражение поджелудочной железы характеризовались увеличением ее массы и размеров (140-165 г), в паренхиме выявлялся отек, множественные кровоизлияния. В одном случае кровоизлияние носило характер массивного, то есть локализовалось и в головке, и теле органа. В жировой клетчатке, покрывающей поджелудочную железу, и в клетчатке сальника отмечены отек, кровоизлияния. Микроскопически изменения преимущественно локализовались в лобулярном и ацинарном отделах паренхимы органа. В этих участках выявлялся очаговые панлобулярные некрозы с отеком и кровоизлияниями в строму, с полнокровными сосудами. Клетки панкреатических островков (ацидофильные и базофильные инсулоциты) имели округлую или овальную форму, частично вакуолизированы, ядра их крупные, пузырьковидные, бедные хроматином. Мелкие выводные протоки различались с трудом, в просветах десквамированные клетки. Стенки более крупных протоков и сосудов набухшие, местами разволокнены, просвет их расширен. В мелких сосудах отмечались признаки повреждения и гибели эндотелиальных клеток, развитие мукоидного и фибриноидного набухания, фибриноидного некроза сосудистой стенки. Выявлялись резкое полнокровие микроциркуляторного русла (МЦР), стазы и сладжи эритроцитов в сосудах, множественные кровоизлияния и участки некрозов в строме, мелкие скопления лимфоидных клеток, макрофагов, плазмоцитов.
Селезенка во всех случаях была увеличена до 170-290 г, дряблая, со слегка морщинистой капсулой, ткань на разрезе темно-вишневая с умеренным соскобом, в 3 наблюдениях выявлялись массивные кровоизлияния и некрозы. При микроскопии нечеткие очертания лимфоидных фолликулов и муфт, некрозы реактивных центров с признаками гиперплазии, в красной пульпе отмечалась миелоидная метаплазия, иногда с эозинофилами.
Изменения в желудочно-кишечном тракте у больных с лептоспирозом характеризовались множественными петехиальными кровоизлияниями, появлением острых эрозий и язв в слизистой оболочке желудка, тонкой кишки и толстой кишок, что в одном случае привело к аррозивному кровотечению.
Приведенные выше патоморфологические изменения во внутренних органах при лептоспирозе разнообразны и включают в себя, прежде всего поражение печени, почек, легких, сердца, что нередко приводит к развитию инфекционно-токсического шока и полиорганной недостаточности, а также может являться структурной базой основных типов терминальных состояний при данной патологии. Полученные данные могут быть основой для патологоанатомического эпикриза или судебно-медицинского заключения при анализе летального исхода лептоспироза и других инфекционных заболеваний, таких как иерсиниоз, ГЛПС, грипп и клещевой энцефалит.
Источник
