Формирование отека при воспалении
В результате усиленного выхода жидкой части крови из сосуда в ткань – экссудации развивается воспалительный отек. Его развитие зависит от ряда причин, в том числе от:
а) повышения проницаемости микрососудов;
б) увеличения кровяного (фильтрационного) давления в
посткапиллярных венулах;
в) повышения осмотического давления в околососудистых
тканях.
Главная причина воспалительного отека – повышение проницаемости микрососудов. В связи с этим в отечной жидкости при воспалении скапливается намного больше белка и других макромолекул. Проницаемость сосудов для жидкой части крови и ее клеточных элементов прежде всего зависит от свойств эндотелия капилляров. Большинство капилляров имеет непрерывный тип строения. Это – капилляры скелетных мышц, сердца, легких. Эндотелий капилляров других органов имеет фенестры (оконца), затянутые тонкой диафрагмой. Такие фенестры обнаружены в микрососудах эндокринных желез, ворсинок тонкого кишечника, языка, и пр. Наконец, существуют капилляры в виде синусоидов в печени, селезенке. Они имеют широкие межэндотелиальные щели и множество фенестр, размеры которых могут быстро меняться в зависимости от давления в сосуде. При росте давления отверстия сливаются друг с другом, и жидкость начинает быстрее фильтроваться из сосуда в ткань.
Вещества плазмы могут проникать через стенку микрососудов разными путями:
– Вода, электролиты, глюкоза и другие простые соединения с малой массой проникают путем диффузии.
– Белки и другие макромолекулы проходят более сложным путем. Он получил название микровезикулярного транспорта и заключается в том, что от наружной мембраны вначале отпочковывается пузырек диаметром 45-70 нм. В таких везикулах или пузырьках, или микропиноцитозных вакуолях содержатся плазменные белки. Пузырек погружается в цитоплазму эндотелиоцита и проходит от одного полюса клетки к другому, разгружаясь у базальной мембраны. Таким образом, эндотелиальные клетки могут активно захватывать в акте пиноцитоза нужные им макромолекулы из плазмы крови и передавать их в околососудистые ткани. Это явление называется цитопемсисом (от греч. pemsis – проведение).
– Наконец вещества плазмы могут проникать в ткань через щели между эндотелиоцитами или фенестры. Размеры щелей зависят от того, в каком состоянии находятся клетки эндотелия. Если они сокращаются, то щели обнажаются и, наоборот, расслабление эндотелиоцитов ведет к перекрытию щелей. Это было четко продемонстрировано в опытах, где эндотелий культивировали in vitro: под действием лейкотриенов С4 и Д4, -О2, брадикинина, гистамина, добавленных в инкубационную среду, эндотелий капилляров и посткапиллярных венул быстро округлялся и между клетками открывались щели.
Фильтрация и транспорт компонентов плазмы протекает через эндотелий капилляров. Благодаря этим процессам обеспечивается нормальный обмен веществ между кровью и тканями. В то же время в ходе воспаления жидкая часть крови начинает намного быстрее и в большем объеме покидать сосуды и устремляться в зону повреждения. Воспалительный отек имеет определенное защитное значение. Белки отечной жидкости связывают токсины, задерживают их всасывание в кровь и распространение по всему организму.
Рассасывание отечной жидкости зависит от дренирующей функции лимфатической системы. При воспалении она, как правило, страдает в большей или меньшей степени из-за закупорки лимфатических капилляров фибриновыми сгустками или их сдавления снаружи отечной жидкостью (экссудатом).
Источник
В
механизме воспалительного отека важную
роль играет увеличение проницаемости
кровеносных капилляров под влиянием
гистамина, брадикинина и других
биологически активных веществ.строение
капилляров как в норме, так и при
воспалении неоднородно. Различают по
крайней мере три типа структуры капилляров
и мелких вен:
Сплошной
тип—эндотелий выстилает сосуд без
перерывов, клетки плотно без щелей
прилегают друг к другу, под эндотелием
находится сплошная базальная мембрана.
С наружной стороны мембраны располагаются
перициты.
«Висцеральный
тип» — между эндотелиальными клетками
имеются «поры», проникающие и через
базальную мембрану, или «фенестры» —
поры, затянутые базальной мембраной,
которая остается целой.
Синусоидный
тип — капилляры имеют широкие щели
между собой, базальная мембрана во
многих местах отсутствует (Чернух А.
М., 1976).
В
ходе развития воспаления гистамин и
другие медиаторы вызывают сокращение
актомиозиновых нитей эндотелиальных
клеток, сокращение этих клеток раздвигает
межэндотелиальные щели, вызывает
образование фенестров и пор. Другие
медиаторы (кинины, брадикинин) вызывают
образование в эндотелиальных клетках
пузырьков (везикул) различной величины,
а также отека под эндотелием, способствующего
образованию щелей и пор. Все эти процессы
участвуют также в активации процессов
экссудации при воспалении. Важно
подчеркнуть, что процесс образования
везикул, вероятно, энергозависимый
процесс, в механизме которого важную
роль играют системы аденилциклазы,
гуанилциклазы, холинэстеразы и других
ферментов клеточных мембран.
Большую
роль в механизме воспалительного отека
играет затруднение оттока крови и лимфы
из очага воспаленной ткани. Задержка
оттока крови и лимфы вызывает выход
плазмы крови и лимфы в ткань и развитие
отека.
8. Медиаторы воспаления, классификация, их источники и роль в формировании воспаления.
Медиаторам
воспаления
принадлежит особо значимая роль в
развитии многообразных процессов в
очаге воспаления (характере и выраженности
вторичной альтерации, сосудистых
реакций, экссудации, эмиграции лейкоцитов,
фагоцитоза, расстройств метаболических
процессов, взаимодействия между собой
клеток и субклеточных структур,
пролиферации, репаративной регенерации
и др.). К медиаторам воспаления относят
различные по химическому строению,
интенсивности, длительности действия
и месту образования ФАВ. Эти ФАВ опосредуют
многообразное действие на организм как
самих флогогенных факторов, так и
патогенетических факторов, формирующихся
в динамике воспаления.
Следует
отметить, что все медиаторы бывают
синтезированы в тех или иных клетках.
Причём
одни (клеточные) медиаторы
образуются и выделяются в очаг воспаления
в функционально активном состоянии
(гистамин, серотонин, ацетилхолин,
норадреналин, простагландины Е и I,
тромбоксан В2, лейкотриены, продукты
ПОЛ и др.).
Другие
медиаторы
— в функционально неактивном состоянии,
в виде предшественников, которые под
влиянием соответствующих промоторов
в гуморальных средах (преимущественно
в плазме) становятся физиологически
активными и затем уже поступают в очаг
воспаления или какие-либо другие
структуры организма (кинины, компоненты
системы комплемента, факторы системы
гемостаза).
Третьи
образуются в лейкоцитах
(гранулоцитах, моноцитах, лимфоцитах):
как циркулирующих в крови, так и усиленно
мигрирующих в очаг повреждения
клеточ-но-тканевых структур [интерлейкины
(ИЛ), интерфероны (ИФ), хемо- и лейкокины,
гидролазы, катионные белки, кейлоны,
фибронектин, оксид озота и др.].
По
месту приобретения
физиологически активного состояния
медиаторы воспаления делят на три
группы:
– клеточные (локальные,
образующиеся в месте повреждения);
–
плазменные;
– лейкоцитарные
(промежуточные).
Клеточные
медиаторы
воспаления преимущественно образуются
следующими клетками:
– лаброцитами
(например, тучные клетки, тканевые
базофилы, мастоциты);
– тромбоцитами;
– клетками соединительной ткани;
–
клетками эпителиальной ткани;
–
клетками нервной ткани.
К
клеточным
медиаторам воспаления
относят следующие:
– биогенные амины
(гистамин, серотонин);
– нейромедиаторы
(норадреналин, ацетилхолин);
–
простагландины (А, В, С, Д, Е, F, I), главным
образом Е2 и Ib2;
– продукты
свободнорадикального перекисного
окисления липидов мембран клеток
(перекиси, гидроперекиси, альдегиды,
активные формы кислорода и др.);
–
нуклеотиды (АТФ, ц АМФ, ц ГМФ и др.);
–
нуклеозиды (аденозин и др.);
–
кейлоны и антикейлоны;
– гидролазы
повреждённых клеточно-тканевых структур;
– оксид азота эндотелиоцитов и др.
К
плазменным медиаторам воспаления
относят следующие:
– кинины (брадикинин,
каллидин);
– компоненты системы
комплемента;
– факторы системы гемостаза
(участвующие в изменении активности
свёртывающей, противосвёртывающей и
фибринолитической систем крови).
К
промежуточным медиаторам воспаления
относят цитокины (ранее именуемые
монокинами и лимфокинами):
– интерлейкины:
ИЛ-1а, ИЛ-1(3, ИЛ-2, ИЛ-4,
– интерфероны:
ИФ-а, ИФ-(3, ИФ-у;
– лейкокины (лизосомальные
гидролазы, катионные белки, белки острой
фазы воспаления, фибронектин и др.);
–
митогенные факторы — факторы, стимулирующие
деление клеток;
– факторы роста —
факторы, стимулирующие рост клеток и
тканей;
– факторы некроза опухолей
(особенно ФНОа);
– колониестимулирующие
факторы — факторы, активирующие КОЕ
белого, красного и тромбоцитарного
ростков костного мозга;
– бактерицидные,
цитолитические
Роль
лейкоцитов при воспалении. Фагоцитоз,
этапы. Кислородзависимые и
кислороднезависимые механизмы киллинга
Эмиграция
лейкоцитов начинается в стадии
артериальной гиперемии и достигает
максимума в стадии венозной гиперемии.
Могут
быть 3 периода эмиграции лейкоцитов:
–
краевое стояние лейкоцитов у поверхности
эндотелия капилляров;
–
выход лейкоцитов через эндотелиальную
стенку;
–
движение лейкоцитов в воспалительной
ткани.
Роль
нейтрофилов в очаге воспаления:
1.
Появляются в очаге воспаления через 10
мин. после начала реакции воспаления.
2.
Количество нейтрофилов достигает
максимума через 4 – 6 час. после начала
воспалительной реакции.
3.
Фагоцитоз бактерии, продуктов распада,
чужеродных частиц.
4.
Поставка ферментов, катионных белков,
активных форм кислорода.
5.
Разрушение нейтрофилов – их остатки
есть стимул для поступления и активности
моноцитов.
Роль
моноцитов в очаге воспаления:
1.
Появляются в очаге воспаления через 16
– 24 час. после начала реакции воспаления.
2.
Количество моноцитов достигает максимума
через 72 час после начала.
3.
Постепенно трансформируются в макрофаги:
–
увеличивается объём цитоплазмы и
органелл;
–
увеличивается количество митохондрий
и лизосом;
–
образуются фаголизосомы;
–
образуется медиаторы воспаления
–
в результате активируется фагоцитоз!
Лейкоциты
от наружной стенки сосуда движутся к
центру очага воспаления. Направление
движения лейкоцитов в воспалённую ткань
называется положительным хемотаксисом.
В очаг воспаления лейкоциты привлекаются
специальными веществами. Эти вещества
называются хемотоксинами.
Они бывают 2-х групп:
1.
Цитотоксины – привлекают лейкоциты
непосредственно.
2.
Цитотоксигены – способствуют образованию
цитотоксинов.
Механизм
хемотаксиса:
1.
Сокращение актомиозиновых нитей
псевдоподий лейкоцитов.
2.
Участие ионов Са++
и Мg++.
3.
Увеличение поглощения О2.
4.
Лейкоциты идут вслед за токами жидкости
экссудата.
Сначала
в очаг воспаления выходят нейтрофилы,
затем – моноциты. Это закон
эмиграции лейкоцитов Мечникова.
Причина:
1.
Нейтрофилы более чувствительны к влиянию
хемотоксинов.
2.
Иной механизм эмиграции у моноцитов:
моноцит внедряется в тело эндотелиальной
клетки в виде большой вакуоли, проходит
через её тело и выходит наружу. А не
через межклеточные щели.
Фагоцитоз
Эмигрировавшие
в зону воспаления нейтрофилы являются
активными фагоцитами, которые очищают
зону воспаления от инфекционных
возбудителей. Адгезия нейтрофилов к
объекту фагоцитоза ускоряется благодаря
опсонинам – активным белковым молекулам,
прикрепляющимся к объекту и облегчающим
распознавание объекта фагоцитирующими
клетками. Одновременно с процессами
направленного движения лейкоцитов и
фагоцитозом в них происходит респираторный
взрыв – резкое увеличение потребления
кислорода для образования бактерицидных
свободных кислородных радикалов
(синглетный кислород, гидроксильный
радикал, перекись водорода, супероксидный
анион). Образование активных форм
кислорода происходит с участием ферментов
миелопероксидазы, супероксиддисмутазы
и каталазы. Освобождающиеся в очаге
воспаления активные формы кислорода
являются высокотоксичными факторами
для бактерий, грибов, микоплазм, вирусов,
хламидий и других возбудителей, они
нарушают структуру и функции мембран
микробных клеток, ограничивают их
жизнедеятельность или вызывают гибель
микроорганизмов. Помимо антимикробной
активности, усиление свободнорадикальных
процессов вызывает повреждение интактных
паренхиматозных клеток, эндотелиальных
клеток сосудов и элементов соединительной
ткани в очаге воспаления, что способствует
дальнейшей альтерации ткани.Кроме вновь
синтезирующихся факторов оксидантной
системы, в гранулах нейтрофилов содержатся
лизоцим, лактоферрин, катионные белки,
щелочная и кислая фосфатазы, рибонуклеаза,
дезоксирибонуклеаза, гиалуронидаза,
b-глюкуронидаза, эластаза, коллагеназа,
ФАТ, кинины, лейкоцитарный пироген,
хемотаксические факторы.
Таким
образом, накопление нейтрофилов в очаге
воспаления и освобождение ими указанных
биологически активных веществ вызывают
гибель или ограничение жизнедеятельности
микроорганизмов, разрушение и лизис
омертвевших тканей, очищение зоны
поврежденияФагоцитозом
называется процесс поглощения и
переваривания микробов и животных
клеток различными соединительнотканными
клетками – фагоцитами. Этапы: Приближения
фагоцита к микробной клетке, которое
возможно благодаря хемотаксису —
движению по химическому следу.
Прилипания
фагоцита к объекту поглощения. Возможно
это благодаря наличию на поверхности
фагоцита специфичных рецептором к
определенному объекту, то есть своеобразных
химических замочков, с помощью которых
микроорганизм или его часть «пристегиваются»
к фагоциту.
После
прилипания объекта мембрана фагоцита
должна подготовиться к его поглощению,
происходит это под воздействием фермента
С-протеинкиназы.
После
того как мембрана фагоцита приходит в
готовность, наступает погружение объекта
в цитоплазму.
При
погружении соприкасающаяся с объектом
часть мембраны фагоцита вгибается
вовнутрь клетки, постепенно обвалакивая
объект, в результате чего вокруг объекта
образуется оболочка из мембраны фагоцита.
Окруженный оболочкой объект называется
фагосомой.
Образовавшаяся
фагосома сливается с лизосомами, которые
представляют собой микроскопические
пузырьки содержащие множество ферментов
расщепляющих белки, жиры и углеводы. В
результате такого слияния происходит
Расщепление
объекта.
Завершается
фагоцитоз выбросом переваренных остатков
объекта, которые уже не принесут организму
никакого вреда.
В
качестве объекта фагоцитоза могут
выступать бактерии, вирусы, грибки, и
другие частицы, которые не являются
генетически родственными организму.
Когда
фагоцит поглощает бактерию (или любой
другой чужеродный материал), увеличивается
потребление кислорода, что называют
респираторным
взрывом.
При этом образуются реактивные
кислород-содержащие молекулы, которые
обладают противомикробным
действием. Соединения
кислорода токсичны как для патогена,
так и для самой клетки, поэтому они
хранятся в ячейках внутри самой клетки.
Такой метод уничтожения проникающих
микроорганизмов называют кислород-зависимое
внутриклеточное уничтожение,
Фагоциты
также могут уничтожать микроорганизмы
кислород-независимым
методом,
но он менее эффективен, чем кислород-зависимый.
Различают 4 основных типа. При первом
типе используются электрически заряженные
белки, которые повреждают клеточную
мембрану бактерий.
При втором типе используются лизозимы;
эти ферменты разрушают клеточную
стенку бактерий.
При третьем типе используются лактоферрины,
которые присутствуют в гранулах
нейтрофилов и удаляют необходимое
железо из бактерий.[27] При
четвёртом типе используются протеазы и гидролазы для
переваривания белков разрушенных
бактерий.
Соседние файлы в предмете Патологическая физиология
- #
- #
- #
- #
Источник
Отеки. Причины отеков. Воспалительный отек.
Воспалительный отек характеризуется тремя основными симптомами: краснотой, жаром, болью (rubor, calor, dolor); клинически его почти всегда нетрудно отличить от невоспалительного отека.
На образование невоспалительного отека или скопление жидкости в подкожной клетчатке влияют следующие факторы.
1. Гидростатическое давление, которое обычно в капиллярах выше, чем в межклеточных пространствах, и поэтому имеет тенденцию выжимать жидкость из сосудов в ткань.
2. Онкотическое давление, величина которого определяется концентрацией белковых молекул, которая в кровеносных сосудах значительно выше, чем в тканях Стенки капилляров, являясь полупроницаемыми мембранами, не пропускают белковых молекул.
Онкотическое давление в сосудах имеет, таким образом, тенденцию притягивать жидкость из тканей и является поэтому самой значительной силой, которая противодействует гидростатическому давлению.
3. Концентрация электролитов, и прежде всего натрия, в высокой степени определяет общее количество жидкости как в сосудах, так ив межклеточной ткани; обмен электролитов между плазмой крови и тканями происходит через полупроницаемые стенки капилляров беспрепятственно. Поэтому повышенная концентрация электролитов ведет к увеличению общего количества жидкости в организме, что обнаруживается в возрастании как циркулирующего объема плазмы, так и массы межклеточной тканевой жидкости. Выделение натрия при этом обусловлено как величиной почечного кровотока, так и в первую очередь альдостероном—минералокортикоидом коры надпочечников.
4. Состояние капиллярной стенки.
5. Состояние лимфатических сосудов, через которые частично совершается отток межтканевой жидкости.
6. Так называемый тканевой фактор.

Отеки часто имеют сложный генез,т. е. обусловлены несколькими факторами. «Старые механические» (гидростатическое давление и т. д.) факторы в значительной степени определяют локализацию отека, в то время как «современные гуморальные» факторы (натрий, альдостерон) поддерживают его. Несмотря на это, в дифференциально-диагностических целях можно подразделять отеки на патогенетической основе.
Патогенетически можно различать следующие отеки.
1. Отеки вследствие повышенного гидростатического давления:
а) при местно обусловленном застое, варикозном расширении вен, тромбофлебите;
б) при гемодинамической сердечной недостаточности;
в) при хроническом наследственном отеке.
2. Отеки вследствие сниженного онкотического давления:
а) при нефрозах;
б) при заболеваниях печени;
в) голодные отеки (алиментарно-дистрофические);
г) кахектические отеки.
3. Отеки вследствие нарушения обмена электролитов:
а) при диффузном геморрагическом нефрите;
б) сердечные отеки при нарушенном выделении хлористого натрия;
в) при передозировках препаратов дезоксикортикостерона.
4. Отеки вследствие повреждения капиллярных стенок:
а) нефритические отеки;
б) аллергические отеки (Квинке);
в) отеки при неврологических заболеваниях.
5. Отеки вследствие нарушенного оттока лимфы:
а) слоновость при филяриозе;
б) при неспецифических лимфангоитах;
в) при аномалиях в расположении лимфатических сосудов.
6. Отеки вследствие тканевого фактора:
а) сердечные отеки;
б) «липедема».
7. Отеки, механизмы возникновения которых еще не выяснены:
а) отеки при микседеме;
б) отеки вследствие гормональных влияний;
в) отеки при высокой температуре;
г) «эссенциальныеч> отеки.
Вместе с тем, исходя из клинической картины, образование отеков можно наблюдать при следующих состояниях:
1) гемодинамическая недостаточность миокарда;
2) цирроз печени;
3) гломерулонефроз;
4) геморрагический нефрит;
5) местное нарушение венозного оттока (тромбофлебит);
6) нарушение оттока лимфы;
7) гормональные нарушения (микседема, гиперсекреция минералокортикоидов);
8) аллергические состояния;
9) длительное голодание и кахектические состояния;
10) различные воспалительные процессы.
Видео техники определения отеков
– Также рекомендуем “Отеки вследствие повышенного гидростатического давления. Отеки вследствие пониженного онкотического давления.”
Оглавление темы “Болезни почек. Отеки и их причины.”:
1. Оценка почечной функции. Проба с фенолсульфофталеином.
2. Клиника уремии. Признаки уремии. Псевдоуремия.
3. Гепато-ренальный синдром. Экстраренальный почечный синдром.
4. Злокачественные опухоли почек. Саркома почек.
5. Нефролитиаз. Почечная колика.
6. Гидронефроз. Пиелонефрит. Признаки гидронефроза и пиелонефрита.
7. Пионефроз. Протеинурия. Признаки и классификация протеинурии.
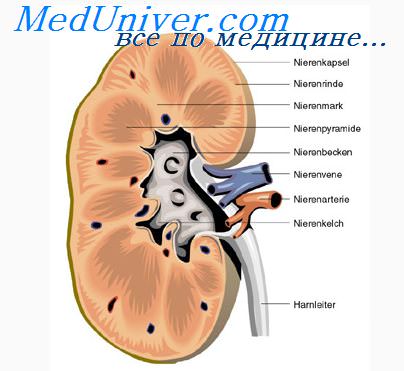
8. Отеки. Причины отеков. Воспалительный отек.
9. Отеки вследствие повышенного гидростатического давления. Отеки вследствие пониженного онкотического давления.
10. Отеки вследствие нарушения обмена электролитов. Отеки вследствие нарушения капиллярной стенки.
Источник
