Дифференциальная диагностика отеков почечного и сердечного происхождения
| Признаки | Сердечные отёки | Почечные отёки |
| Анамнез | болезни сердца: пороки, ИБС, артериальная гипертензия и др. | болезни почек: гломерулонефрит, пиелонефрит, амилоидоз |
| Локализация отёков | на нижних конечностях | на лице, «мешки под глазами» |
| Время суток | к концу дня | утром |
| Характер отёков | плотные, ямки остаются долго | мягкие, рыхлые, подвижные, ямки быстро исчезают |
| Цвет кожи над отёками | цианотичная | бледная |
Лимфоузлы. Определяются главным образом пальпаторным методом. Величина лимфоузлов 2-3мм. Они расположены в ямках (углублениях), консистенция их приближается к консистенции жировой клетчатки, поэтому в норме не пальпируются. Увеличение лимфоузлов бывает системным (генерализованным) или ограниченным (регионарным). Системное увеличение отмечается при заболеваниях крови – лимфогрануломатозе, лейкозах, саркоме, туберкулезной инфекции; ограниченное – при локальных воспалительных процессах (опухоль, ангина, флегмоны, абсцессы и др.). При пальпации обращают внимание на величину, болезненность, консистенцию, спаянность между собой и с кожей, рубцы на коже, свищи над лимфоузлами. Пальпация лимфоузлов проводится 2-5 пальцами кисти, прижимая их к какому-либо плотному образованию – чаще всего это кости (нижняя челюсть, рёбра и т.д.). Её проводят в определенной последовательности: подчелюстные, подъязычные, подбородочные, передние и задние околоушные, затылочные, передние и задние шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные. Оценивают их размер, форму, консистенцию, болезненность, подвижность, сращение между собой, с кожей, состояние кожи над ними.
Мышцы (атрофия, гипертрофия, судороги).
Суставы (деформации, степень подвижности).
Сосуды (варикозное расширение вен).
Грудная клетка (конусовидная, паралитическая, эмфизематозная и др.).
2)Пальпация (palpatio) – клинический метод исследования при помощи осязания с целью изучения физических свойств тканей и органов, топографических соотношений между ними, характера поверхности, их чувствительности (болезненность) и выявления некоторых функциональных явлений в организме.
По способу пальпации различают:
· поверхностную,
· глубокую (в том числе проникающую),
· скользящую,
· бимануальную (двумя руками)
· толчкообразную (для определения баллотирования плотных тел в брюшной полости (печени, селезёнки, опухоли), при скоплении в ней жидкости; надколенника – при выпоте в коленном суставе и т.д.).
Голосовое дрожание – это мелкое механическое дрожание грудной клетки, возникающее в результате проведения звука голоса через воздухоносные пути на её поверхность.
Врач кладёт ладони плашмя на симметричные участки грудной клетки и просит больного тихо произнести слова, содержащие буквы «р» и «ч» («тридцать три», «чашка чая»). При этом врач ладонями ощущает дрожание грудной клетки. В норме оно выражено умеренно и одинаковой силы на симметричных участках.
3)Метод перкуссии(от лат. percussio — дословно «через кожу», нанесение ударов, выстукивание) — клинический метод исследования, заключающийся в постукивании по отдельным участкам тела и анализе звуковых явлений, возникающих при этом. Был впервые предложен знаменитым австрийским врачом Ауэнбруггером в 1764г., а в последующем методически разработан и описан Корвизаром. Физической основой перкуссии является общеизвестная закономерность, что при выстукивании подлежащие органы и ткани приходят в колебательные движения, которые передаются окружающим тканям и воздуху и воспринимаются ухом как специфические звуки. Они различаются:
по силе – громкий (ясный) и тихий (тупой) звук;
по высоте – высокий и низкий;
по продолжительности – длительный и короткий,
по оттенку – тимпанический и нетимпанический.
В свою очередь все эти характеристики звуков зависят от:
а) степени плотности и напряжения органов и тканей;
б) количества и распределения содержащегося в них или около них воздуха;
в) силы перкуторного удара.
Основные звуки, получаемые при перкуссии в норме:
1. Лёгочный – над всей поверхностью лёгких.
2. Тупой (бедренный) – над всеми безвоздушными, плотными органами и тканями (печень, селезёнка, сердце в области абсолютной тупости, мышцы, кости).
3. Притуплённый – в тех зонах, где край лёгкого прилежит и наслаивается на соседние безвоздушные органы (относительная сердечная и печёночная тупости).
4. Тимпанический (барабанный) – над полостными органами, заполненными воздухом или газами (желудок, кишечник).
По методике перкуссии:
Непосредственная, при которой пальцы рук врача ударяют непосредственно по разным участкам тела человека, например, по грудной клетке.
Посредственная перкуссия — пальце-пальцевая перкуссия, при которой роль молоточка и плессиметра выполняют третьи пальцы обеих кистей.
По силе перкуторного удара различают перкуссию:
– громкую (сильная, глубокая);
– тихую (слабая, поверхностная);
–тишайшую (предельная, пороговая). Разновидностью тишайшей перкуссии являются перкуссия по Плешу-Гольдшайдеру.
По цели перкуссии:
– топографическая – для определения границ органов, их величины и формы;
– сравнительная– для сравнения звуков над симметричными участками тела.
4) Аускультация (auscultation) – выслушивание чаще всего самостоятельно возникающих в организме звуковых явлений. Аускультация осуществляется после перкуссии для исследования лёгких, сердца, сосудов и органов брюшной полости путём прикладывания к поверхности тела человека уха (непосредственная) или инструмента для выслушивания (стетоскопа, фонендоскопа) – посредственная аускультация.
Источник
 Ты можешь знать много болезней, при которых развиваются те или иные симптомы, но если ты неспособен дифференцировать их на практике, то клиницистом ты будешь неважным. А уметь это должны не только терапевты, но и хирурги. Думаю, у тебя не осталось сомнений в необходимости прочтения статьи, поэтому без излишней прелюдии и сложных объяснений приступим к разбору отёков. Итак, что такое отек? Это задержка жидкости в межклеточных пространствах. Жидкость эта, как правило, содержит воду, электролиты и немного белка. Она пропотевает из сосудов. Наличие отеков почти всегда указывает на развитие патологии. Только у беременных на поздних сроках могут наблюдаться физиологические отёки — и то только на лодыжках.
Ты можешь знать много болезней, при которых развиваются те или иные симптомы, но если ты неспособен дифференцировать их на практике, то клиницистом ты будешь неважным. А уметь это должны не только терапевты, но и хирурги. Думаю, у тебя не осталось сомнений в необходимости прочтения статьи, поэтому без излишней прелюдии и сложных объяснений приступим к разбору отёков. Итак, что такое отек? Это задержка жидкости в межклеточных пространствах. Жидкость эта, как правило, содержит воду, электролиты и немного белка. Она пропотевает из сосудов. Наличие отеков почти всегда указывает на развитие патологии. Только у беременных на поздних сроках могут наблюдаться физиологические отёки — и то только на лодыжках.
При каких состояниях развиваются отеки?
- Сердечная недостаточность;
- Заболевания почек;
- Заболевания печени;
- Отеки беременных;
- Циклические отеки;
- Отеки, связанные с нарушением венозного оттока;
- Отеки, связанные с нарушением лимфатического оттока;
- Ортостатический отек;
- Суставной отек;
- Отеки медикаментозного генеза;
- Заболевания ЖКТ и алиментарные факторы.
Этиология и патогенез
Теперь быстро пробежимся по патогенезу каждого из перечисленных состояний, это поможет нам понять (а не зубрить) детальную клинику заболеваний, при которых они встречаются.
Сердечная недостаточность бывает острой и хронической. Острая СН развивается быстро, характеризуется артериальной гипотензией, тахикардией, бледностью и потливостью кожи и сопряжен с риском развития кардиогенного шока. Наиболее частой причиной КШ является обширный инфаркт миокарда. Отеки здесь играют не ключевую роль, поэтому подробно рассматривать ОСН в этой статье мы не будем.
Нас больше интересует хроническая сердечная недостаточность. Развивается она при ИБС, кардиомиопатиях, системных заболеваниях соединительной ткани, атеросклерозе, врожденных и приобретенных пороках сердца и огромном множестве других заболеваний. Но всех их объединяет одно – патогенез развития отеков. При ХСН постепенно нарушается сократительная функция сердца, в результате чего оно неспособно перекачивать кровь в необходимом объеме. При правосторонней ХСН кровь не «идет» в малый круг и задерживается в большом круге кровообращения, проявляясь отеком нижних конечностей, гепатомегалией, болезненностью в правом подреберье, асцитом, гидротораксом, у мужчин — отеком мошонки. Кожа над отеками синяя, так как кровь бедна кислородом и богата углекислым газом. Поражение левых отделов сердца приводит к отеку легких, вследствие чего выслушиваются хрипы, больной принимает вынужденное положение (приподнятая головная часть), наблюдается тяжелая одышка. Это состояние представляет опасность для жизни пациента и требует срочного лечения.
Заболевания почек, характеризующиеся потерей большого количества белка с мочой, приводят к гипоонкотическим отекам. Главную роль в поддержании онкотического давления играют альбумины (так как они гидрофильны), и они же первыми теряются организмом при почечной недостаточности (потому что они небольшого размера). Отеки появляются на участках с рыхлой подкожной клетчаткой: веки, наружные половые органы, живот; кожа над ними — теплая и бледная. В тяжелых случаях может развиться анасарка. Наиболее частой причиной отеков почечного генеза являются острые и хронические гломерулонефриты. Печень осуществляет белоксинтезирующую функцию, поэтому различные циррозы, острые гепатиты и обострение хронических гепатитов приводят к гипопротеинемии и гипоонкотическим отекам.
Суставные отеки возникают только в области сустава, то есть они локальные. Выявляются при множестве системных и суставных заболеваний: ревматоидный артрит, реактивный артрит, артрит при СКВ, псориазе и т. д. Пациенты могут жаловаться на утреннюю скованость в суставах.
У беременных небольшие отеки лодыжек на поздних сроках считаются нормой, а вот если припухлость наблюдается на голенях и бедрах, можно предположить водно-электролитный дисбаланс.
Циклические отеки. Многие слышали о ПМС (предменструальном синдроме). В основе изменений в самочувствии женщин лежат циклические гормональные изменения. При относительной недостаточности прогестерона развиваются небольшие отеки, как следствие наблюдается небольшая припухлость голеней и стоп, головокружение, головные боли, раздражительность.
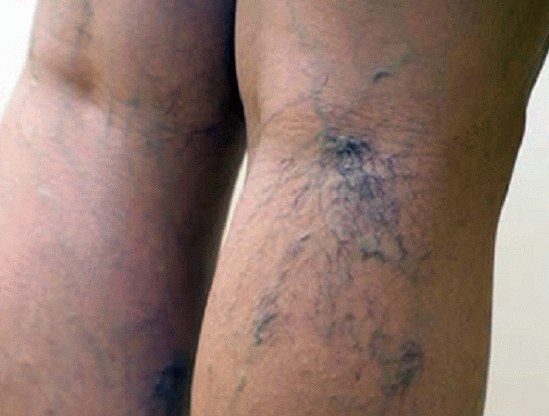
Венозный отток нарушается при острых и хронических заболеваниях вен. Хронической патологией является варикозное расширение вен нижних конечностей. Чаще выявляется у женской половины населения после родов и в менопаузе, что связано с гормональными изменениями. Причиной болезни является слабость клапанов между глубокими и поверхностными венами, кровь через перфорантные вены перетекает в поверхностные вены из-за действующей на нее силы тяжести. Заболевание прогрессирует постепенно. На ранних стадиях наблюдаются ноющие боли, чувство тяжести в ногах, быстрое утомление при ходьбе или стоянии, ночные судороги, зуд; позже присоединяются трофические язвы, из-за постоянных отеков подкожная клетчатка уплотняется. Варикозное расширение вен, как правило, наблюдается на обеих ногах, но степень выраженности проявлений может различаться.
Тромбоз глубоких вен голеней. Больная конечность резко отличается от здоровой. В зависимости от течения (острое или хроническое) нарастают отеки, появляются боли в икроножной мышце при ходьбе, пальпации, температура кожи над отеками повышена.
Ортостатические отеки возникают при длительном нахождении в одном положении. Поэтому если предстоит долгая поездка на авто, то лучше делать частые остановки и разминаться. Это состояние не требует лечения.
Отеки, связанные с нарушением лимфатического оттока возникают как результат врожденных и приобретенных заболеваний лимфатической системы. При врожденных аплазиях лимфатических капилляров отеки расположены симметрично на голенях и бедрах, кожа в этой зоне бледная с трофическими поражениями — лимфедемой. Совсем другие симптомы указывают на поражение коллекторов. При ней одна нога становится в несколько раз толще другой, кожа изменяется стадийно — от лимфедемы до тотального фиброза тканей. Эта патологии называется слоновостью. Приобретенные нарушения лимфатического оттока наблюдаются при лимфангите, который может перейти во вторичную слоновость. Лимфангиит характеризуется лихорадкой, слабостью, местно – краснотой (сетчатой или в виде полос), припухлостью, гипертермией.
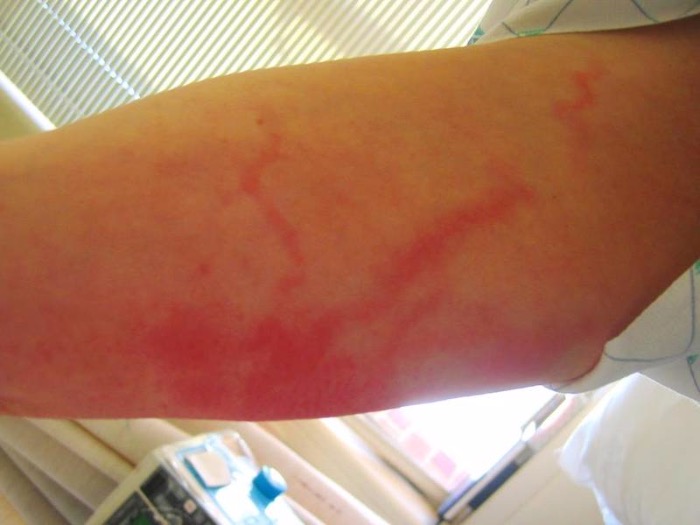 Лимфангит
Лимфангит
Медикаментозные отеки могут возникнуть вследствие приема следующих групп препаратов: минералкортикостероидов, кортикостероидов, НПВС, андрогенов, эстрогена, блокаторов кальциевых каналов и др. При таких заболеваниях ЖКТ, как хронический гастрит, энтерит, колит, кишечная лимфангиэктазия (экссудативная энтеропатия), спру, нарушено расщепление белков или всасывание аминокислот.
При недостаточном потреблении белков могут развиться «голодные» отеки. В наше время они встречаются редко (в военное время и у веганов). Отеки при кахексии — при онкологических и инфекционных болезнях.
Идиопатические отеки возникают у женщин средних лет. Полиэтиологичны (гормональные сдвиги, стресс, беременность в анамнезе). Сумма этих факторов приводит к центральной дизрегуляции водно-солевого обмена. Утром отеки более выражены на верхних конечностях и лице, вечером они «спускаются» на нижние конечности. Задержка жидкости чередуется с периодами обильного мочеотделения. Дифференцируют этот вид отеков только методом исключения выше перечисленных причин. Мы кратко повторили этиологию и патогенез отеков, немного затронули клинику. Сейчас мы проведем их дифференциальную диагностику, и Хаус будет нервно курить в сторонке.
Дифференциальная диагностика
Итак, из 11 видов отеков мы можем сразу исключить ортостатический отек, так как он не требует лечения и быстро проходит. Почти то же самое делаем при циклических отеках: применяем выжидательную тактику, только подольше. Ведь если пациентка предъявляет и другие жалобы на предменструальный синдром, то возможно с ним же связаны и отеки. Но, вообще, пусть идет к гинекологу. Выраженный ПМС может указывать на гинекологическую патологию. Далее, отек беременных. Как и договорились, если опухли лодыжки, то не лечим. Если в анализах мочи не выявится почечная патология, будем контролировать водно-солевой баланс. Обширные отеки, протеинурия и прочие «почечные радости» — отправляем к акушерам-гинекологам и нефрологам.
Разберемся с суставными отеками. Если у пациента в анамнезе СКВ, псориаз и всякие другие системные болезни соединительной ткани, то пусть сдает общий анализ мочи и идет к ревматологу. К нему же нужно идти, если опухли, перегрелись, гиперемировались только суставы.
Отеки (как правило асцит) при заболеваниях печени развиваются только в далеко зашедших случаях. Большинству пациентов уже известно о наличии у них цирроза и гепатита. И на печеночную этиологию указывают другие клинические симптомы. При гепатитах — это лихорадка в период обострений, геморрагический и диспепсический синдром, гепатоспленомегалия, иногда желтуха. При циррозах — желтуха, гигантские размеры печени, «голова медузы» (редко), геморррагии, диспепсии и прочее. Отеки при сердечной и почечной недостаточности различаются цветом, температурой, локализацией, зависимостью от положения тела и времени суток, консистенцией, наличием одышки, возможностью развития трофических изменений. Теперь по порядку.
При сердечной недостаточности: кожа над отеками синяя, холодная, припухлость распространяется снизу вверх, у ходячих больных больше выражена на ногах, у лежачих — на пояснице, нарастают к вечеру, тестоватой консистенцией, при надавливании ямка долго не проходит, наблюдается одышка, впоследствии развиваются трофические язвы, дерматиты и пр.
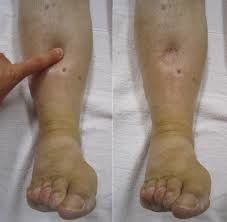 Отеки при ХСН
Отеки при ХСН
При почечной недостаточности: кожа над отеками бледная и теплая, припухлость выражена на участках с выраженной подкожной клетчаткой (веки, живот, половые органы), нет зависимости от положения тела, утром отеки выражены сильнее, чем вечером; припухлости мягкие и подвижные, одышки нет, трофические нарушения не развиваются. Осталось продифференцировать отеки при нарушениях венозного и лимфатического оттока.
Варикозную болезнь вен нижних конечностей нетрудно выявить: она почти у всех женщин старше 40, иногда и младше;над поверхностью кожи выступают расширенные венозные узелки неправильной формы, клиника «уставших ног», отеки, исчезающие к утру. Хирурги проводят пробу Тренделенбурга-Троянова, Претта и др.
 Отек при варикозном расширении вен
Отек при варикозном расширении вен
Слоновость вы точно не перепутаете с венозной недостаточностью — одна нога в разы толще другой, на ней висят мешковатые бугры, разделенные глубокими складками. На ранних стадиях кожа бледная или нормальной окраски.
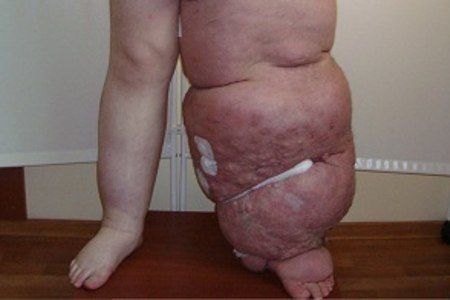 Слоновость
Слоновость
Врожденная аплазия лимфатических капилляров и варикозное расширение вен. Оба заболевания характеризуются отеками, но кожа над ними разного цвета: при первом — бледная или нормальной окраски, при втором над поверхностью кожи возвышаются извитые синие вены. Также лимфостаз проявляется в раннем возрасте и часто сочетается с другими пороками развития, варикоз — в возрасте старше 40 лет, При варикозе часты дерматиты и трофические язвы, а при лимфостазе образуются бугры в ПЖК.
Лимфангит и ТГВ. Лимфангит проявляется гиперемией по ходу воспаленных сосудов в виде сетки или полосы в зависимости от строения воспаленного сосуда, а ТГВ — синюшностью над тяжистой плотной веной и вокруг нее. При ТГВ наблюдается болезненность при ходьбе и глубокой пальпации голени, то есть мышечные боли, а при лимфангите — болезненность по ходу воспаленного лимфатического сосуда.
Мы разобрали одну из важнейших клинических тем и повторили патогенез и симптоматику многих заболеваний. Теперь доктор Хаус нервно курит в сторонке.
Источники:
Мухин Н. А. Пропедевтика внутренних болезней;
Хили П.М., Джекобсон Э.Дж. Дифференциальный диагноз внутренних болезней.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
Источник
| Признаки | Сердечные отеки | Почечные отеки |
| Анамнез | болезни сердца: пороки, ИБС, артериальная гипертензия и др. | болезни почек: гломерулонефрит, пиелонефрит, амилоидоз |
| Локализация отеков | на нижних конечностях | на лице, «мешки под глазами» |
| Время суток | к концу дня | утром |
| Характер отеков | плотные, ямки остаются долго | мягкие, рыхлые, подвижные, ямки быстро исчезают |
| Цвет кожи над отеками | цианотичная | бледная |
Лимфоузлы. Определяются главным образом пальпаторным методом. Величина лимфоузлов 3-5 мм. Они расположены в ямках (углублениях), консистенция их приближается к консистенции жировой клетчатки, поэтому в норме не пальпируются. Увеличение лимфоузлов бывает системным (генерализованным) или ограниченным (регионарным). Системное увеличение отмечается при заболеваниях крови – лимфогрануломатозе, лейкозах, саркоме, туберкулезной инфекции; ограниченное – при локальных воспалительных процессах (опухоль, ангина, флегмоны, абсцессы и др.). При пальпации обращают также внимание на величину, болезненность, консистенцию, спаянность между собой и с кожей, рубцы на коже, свищи над лимфоузлами.
Пальпация лимфоузлов проводится пальцами всей кисти, прижимая их к костям (нижняя челюсть, ребра и т.д.) (рис.6). Ее проводят в определенной последовательности: подчелюстные, подбородочные, передние и задние околоушные, затылочные, передние и задние шейные, надключичные, подключичные, подмышечные, локтевые, паховые, подколенные.
Рис.6. Пальпация подмышечных и подчелюстных лимфоузлов
Мышцы могут быть развиты хорошо или слабо, тонус их – нормальным, повышенным или пониженным. Они могут быть болезненными, в них часто отмечаются тонические или клонические судороги. Хорошо развита мускулатура у людей, занимающихся физическим трудом, спортом. У истощенных и тяжелобольных наблюдается их выраженная атрофия. Односторонняя атрофия мышц развивается после травм конечностей и особенно при поражении нервных стволов. Для выявления односторонней атрофии мышц необходимо измерить в сантиметрах объем здоровой и больной конечности на одном и том же уровне. Силу мышц кистей устанавливают с помощью динамометра или просят больного сжать руки врача одновременно обеими руками и по разнице в силе их давления определяют более слабые мышцы.
При исследовании сгибателей плеча больной сгибает руку в локтевом суставе и удерживает ее, а врач пытается разогнуть. Сила сопротивления на больной стороне будет слабее.
Для исследования разгибателей плеча врач пытается согнуть разогнутую в локтевом суставе руку больного, удерживаемую им в таком положении. Анналогичным образом определяют силу мышц ног.
Позвоночникимеет четыре физиологических изгиба: в шейном отделе – выпуклостью вперед (шейный лордоз), в грудном – выпуклостью назад (грудной кифоз), в поясничном – выпуклостью вперед (поясничный лордоз), в области крестца и копчика – выпуклостью кзади.
При обследовании позвоночника необходимо обращать внимание на наличие патологических искривлений его, подвижность при сгибании и разгибании, боковых движениях, болезненность позвонков.
В результате перенесенного рахита, врожденных дисплазий позвонков, туберкулезного процесса может развиваться горб с выпуклостью кзади (патологический кифоз). При искривлении позвоночника кпереди развивается лордоз, в сторону – сколиоз. Возможно и комбинированное поражение – кифосколиоз.
Кости. Необходимо обращать внимание на их форму (искривление, деформация), поверхность и болезненность. Искривления и деформация костей происходит в результате перенесенного рахита, сифилиса, остеомиелита, может быть проявлением таких заболеваний как остеохондродистрофия, остеохондропатия, плохо сросшихся переломов костей. У больных с заболеваниями крови при постукивании в области грудины, ребер, большеберцовых костей отмечается болезненность.
При хронических заболеваниях бронхов и легких (бронхоэктазы, абсцессы, туберкулез), врожденных пороках сердца, инфекционном эндокардите пальцы на руках и ногах приобретают вид «барабанных палочек» (утолщение концевых фаланг), а ногти форму «часовых стеклышек» – синдром Пьер-Мари-Бамбергера.
Суставы. При исследовании необходимо обращать внимание на форму (конфигурацию), объем активных и пассивных движений, наличие в них выпота, цвет кожи над суставами и ее температуру. При остром воспалительном процессе в суставах (артриты) суставы отекают, увеличиваются в объеме, кожа над ними гиперемированная, отечная, горячая на ощупь, движения в суставах резко ограничены из-за болей. При ревматоидном артрите неуклонно развивается тугоподвижность и деформация суставов, а затем и костные анкилозы (рис.79). Дефигурация суставов отмечается также при деформирующем остеоартрозе, подагре.
Температура тела. У здорового человека температура тела колеблется в пределах 36°-36,9°С. Измеряют температуру в течение 10 мин ртутным термометром в подмышечной области, при необходимости – в прямой кишке (здесь она в норме на 0,5°-1°С выше, чем в подмышечной области). Повышение температуры называется лихорадкой. В своем развитии она имеет три стадии:
I стадия (st. incrementi) – постепенный подъем, сопровождается резким ознобом, посинением губ, головной болью, плохим самочувствием.
II стадия (st. fastigii) – максимальное повышение температуры, головная боль, сухость во рту, гиперемия лица, кожи, бред, галлюцинация.
III стадия (st. decrementi) – снижение температуры. Различают критическое (резкое) или литическое (постепенное) падение температуры. По степени повышения температуры выделяют:
– субфебрильную – 37°-38°С,
– умеренно повышенную – 38,1°-39°С,
– высокую – 39,1°-40°С,
– чрезмерно высокую – 40,1°-41°С,
– гиперпиретическую – выше 41°С.
По характеру суточных колебаний температуры различают несколько типов лихорадки:
· постоянная лихорадка (febris continua) характеризуется высокой температурой; на протяжении 7-10 дней (39-40°С) колебания между утренней и вечерней температурой не превышают 1°С (при крупозном воспалении легких, брюшном тифе);
· послабляющая, ремиттирующая лихорадка (febris remittens): суточные колебания температуры до 2-3°С, причем утренняя не достигает нормы (при гнойных заболеваниях, очаговом воспалении легких);
· перемежающая, интермиттирующая лихорадка (febris intermittens): разница между утренней и вечерней температурой до 2-3°С, но в отличие от ремиттирующей лихорадки утренняя температура всегда ниже 37°С.
· истощающая, гектическая лихорадка (febris hectica): колебания температуры достигают 2-4°С (при сепсисе, тяжелом туберкулезе легких и т.д.). Сопровождается ознобами и обильным потоотделением;
· извращенная лихорадка: вечерняя температура ниже утренней. Иногда бывает при туберкулезе;
· неправильная лихорадка: суточные колебания температуры разные, не имеют определенных закономерностей.
По форме температурной кривой можно выделить:
· волнообразную лихорадку (febris undulans): отмечается постепенным ежедневным подъемом температуры, а затем таким же постепенным спуском, за которым через несколько дней вновь начинается подъем ее. Встречается при бруцеллезе, лимфогрануломатозе;
· возвратную лихорадку: периоды повышения температуры на несколько дней сменяются ее нормализацией, затем отмечается новый подъем. Характерна для возвратного тифа.
Пальпация
Пальпация (palpatio) – клинический метод исследования при помощи осязания с целью изучения физических свойств тканей и органов, топографических соотношений между ними, характера поверхности, их чувствительности (болезненность) и выявления некоторых функциональных явлений в организме.
Пальпация известна уже со времен Гиппократа, однако в начале применялась она главным образом для изучения физических свойств поверхностного расположенных органов (кожи, суставов, костей), опухолей, а также для определения характера пульса. Изучение голосового дрожания и верхушечного толчка вошло в клинику в средине 19 века со времен Лаэннека, Пиорри и Шкоды, а систематическая пальпация брюшной полости только с конца 19 века, главным образом после публикации работ С.П. Боткина, Гленара, В.П. Образцова, Н.Д. Стражеско.
Для получения ценных клинических данных необходима тщательно разработанная общая методика пальпации, а также способы пальпации различных областей тела и отдельных органов. Пальпаторное восприятие возникает в результате давления и скольжения кончиков пальцев по поверхности пальпируемых органов. При этом лучше и легче пальпируется плотные органы (печень, селезенка, почки, лимфоузлы).
Пальпацию мягких тел (например, кишки) можно провести лишь путем предварительного прижатия их к твердой «подкладке» – к кости таза, позвоночнику, ладони врача, подложенной под поясницу больного.
По способу пальпации различают поверхностную, глубокую (в том числе проникающую), скользащую, бимануальную (двумя руками) и толчкообразную (для определения баллотирования плотных тел – печени, селезенки, опухоли) – в брюшной полости при скоплении в ней жидкости; надколенника – при выпоте в коленном суставе и т.д. Применяются и специальные приемы пальпации, например, в акушерско-гинекологической, урологической практике.
Методика пальпации отдельных органов и систем (мышц, костей, лимфоузлов, грудной клетки, органов брюшной полости и др.) имеет свои специфические особенности и будет подробно рассмотрена в соответствующих разделах данного учебного пособия.
Перкуссия
Метод перкуссии (percussio) – дословно «через кожу»- был впервые предложен знаменитым австрийским врачом Ауэнбруггером в 1764 г., а в последующем методически разработан и описан Корвизаром. Физической основой перкуссии является общеизвестная закономерность, что при выстукивании подлежащие органы и ткани приходят в колебательные движения, которые передаются окружающим тканям и воздуху и воспринимаются ухом как специфические звуки. Они различаются по силе (громкости), высоте (частоте колебаний, тембру), оттенку, продолжительности. Так, по силе различают громкий (ясный) и тихий (тупой) звук; по высоте – высокий и низкий; по продолжительности – длительный и короткий, по оттенку – тимпанический и нетимпанический. В свою очередь все эти характеристики звуков зависят от: а) степени плотности и напряжения органов или тканей; б) количества и распределения содержащегося в них или около них воздуха; в) силы перкуторного удара.
Сила звука зависит от амплитуды колебания звуковых волн: чем выше амплитуда, тем громче звук и, наоборот, при низкой амплитуде волн звук будет тихим. В свою очередь амплитуда звуковых волн напрямую зависит от морфологических особенностей перкутируемых органов и тканей: чем выше их плотность, чем меньше воздуха в них содержится, тем меньше амплитуда звуковых волн, тише получаемый звук. Такой звук мы получаем при перкуссии безвоздушных органов (печень, селезенка, сердце, кости). Над воздушными органами (легкие, кишечник) перкуторный звук громкий.
Высота звука зависит от частоты колебаний перкутируемого органа или ткани: чем больше частота, тем выше по тональности звук и, наоборот, при малой частоте колебаний получаются более низкие (басовые) звуки. Чем плотнее орган или ткань, тем выше его упругость и частота колебаний звуковых волн. Перкуторные звуки над такими органами (сердце, печень, селезенка) высокие по тональности. Менее плотные (легкие, кишечник) издают при перкуссии звуки малой частоты и воспринимаются более низкими (басовыми).
Длительность звука в первую очередь зависит от амплитуды колебания звуковых волн: чем больше амплитуда, тем дольше время затухания этих колебаний и тем дольше звучание. Чем меньше амплитуда колебаний, тем короче звук.
Исходя из вышеизложенных закономерностей, следует считать:
1. При перкуссии плотных, лишенных воздуха органов (сердце, печень, селезенка, кости, мышцы) перкуторные звуки высокие по тональности, тихие по громкости и короткие по длительности.
2. При перкуссии «воздушных» органов (легкие, желудок, кишечник) звуки будут низкими по тональности, громкими и продолжительными.
Основные звуки, получаемые при перкуссии в норме:
1. Легочный– над всей поверхностью легких.
2. Тупой(бедреный) – над всеми безвоздушными, плотными органами и тканями (печень, селезенка, сердце в области абсолютной тупости, мышцы, кости).
3. Притупленный – в тех зонах, где край легкого прилежит и наслаивается на соседние безвоздушные органы (относительная сердечная и печеночная тупости).
4. Тимпанический (барабанный) – над полостными органами, заполненными воздухом или газами (желудок, кишечник).
Тембровый оттенок перкуторного звука может быть тимпанический и нетимпанический. Тимпанический оттенок характеризуется наличием гармонических колебаний. «Тимпаничность» звука указывает насколько он чист по звучанию и приближается по своим свойствам к тону. Как известно, звуки-тоны издают только однородные по своему составу материалы, например, камертон, который воспроизводит только чистый тон и служит для настройки музыкальных инструментов.
В человеческом теле при перкуссии наиболее приближен к тону тимпанический звук, так как он получается при перкуссии тонких, гладкостенных полостных органов, заполненных однородным материалом – воздухом или газом. Все остальные перкуторные звуки (легочной, тупой) – это по своей природе шумы, так как они представляют смесь звуков, получаемых при колебании неоднородных по тканевому составу органов.
В таблице 2 представлены основные характеристики вышеперечисленных звуков.
Таблица 2
Источник
