Что такое идиопатический ангионевротический отек
Ангиоотек – это патологическое состояние, сопровождающееся накоплением жидкости в тканях кожи и подкожной жировой клетчатке из-за увеличения проницаемости стенок сосудов микроциркуляторного русла. Проявляется отеком кожи различной локализации (лицо, шея, конечности), нередко сочетающимся с крапивницей и кожным зудом. Диагностика производится путем физикального осмотра, лабораторных исследований крови, изучения наследственного и аллергологического анамнеза больного. Терапевтическая тактика зависит от причин, вызвавших развитие синдрома, может включать назначение антигистаминных средств, андрогенов, ингибиторов фибринолиза и диуретиков.
Общие сведения
Ангиоотек впервые был описан в 1882 году немецким ученым Генрихом Квинке. Исследователь считал его самостоятельным заболеванием – ангионевротическим отеком. В настоящее время установлено, что примерно половина случаев патологии возникает вследствие аллергических процессов реагинового типа, тогда как остальные являются самостоятельными приобретенными или наследственными состояниями. К понятию «изолированный ангиоотек» относят целый ряд болезней, в основе которых лежат нарушения циркуляции жидкости между кровеносной системой и тканями. Ангиоотеки могут диагностироваться в любом возрасте, у женщин выявляются примерно в 1,5-2 раза чаще, нежели у мужчин. Генетически обусловленные варианты патологического состояния передаются по аутосомно-доминантному типу.

Ангиоотек
Причины ангиоотека
Существует огромное количество внешних и внутренних факторов, способствующих развитию ангионевротического отека. Непосредственной причиной патологии являются изменения в системе комплемента и нарушение некоторых других физиологических процессов (коагуляции крови, фибринолитических и кининовых реакций). В подавляющем большинстве случаев аномалия вызывается дефицитом или недостаточной активностью С1-ингибитора – протеазы крови, замедляющей и останавливающей ряд биохимических реакций в крови и тканях. Данное явление возникает под влиянием следующих факторов:
- Генетические особенности. Значительная часть эпизодов врожденного ангиоотека обусловлена мутацией гена SEPRING1, расположенного на 11-й хромосоме. Он кодирует белковую последовательность С1-ингибитора, поэтому при изменении данного гена отмечается дефицит протеазы или потеря ее функции.
- Лимфопролиферативные патологии. Некоторые состояния с ускоренным размножением лимфоцитов или их клеток-предшественников (например, лимфомы) могут сопровождаться ангионевротическими отеками. Причина этого кроется в увеличении скорости разрушения С1-ингибитора.
- Аутоиммунные реакции. При определенных условиях формируются антитела к C1-эстеразе, связывающие этот фермент и способствующие его разрушению. Процесс может возникать как изолированно, так и при системных аллергических реакциях или иных нарушениях.
Редким вариантом патологии является ангиоотек, развивающийся при оптимальном уровне С1-ингибитора – в основном к нему относят так называемые эстрогензависимые отеки. Предполагают, что они обусловлены генетическими факторами и передаются по сцепленному с Х-хромосомой механизму, течение заболевания усугубляется при приеме препаратов эстрогена. Также существует разновидность болезни, провоцируемая использованием ингибиторов ангиотензин-превращающего фермента, входящих в состав многочисленных антигипертензивных средств.
Патогенез
Возникающий по той или иной причине дефицит С1-ингибитора приводит к активации системы комплемента, увеличивает концентрацию калликреина и брадикинина. Последние стимулируют образование вазоактивных пептидных соединений, воздействующих на сосудистые стенки и гладкую мускулатуру. В результате происходит сначала расширение прекапиллярных артериол, затем – выход элементов плазмы клетки из кровеносного русла в межклеточное пространство. Таким образом, формируется локальный ангиоотек, проявляющийся характерной клинической картиной. Кроме того, реакции брадикининового звена могут вызывать спазм гладкомышечных клеток пищеварительной и дыхательной систем, нарушая их моторику.
Классификация
С учетом особенностей клинического течения в клинической аллергологии все случаи ангиоотека делят на две большие группы – изолированные и сочетанные. Первые проявляются только отеком подкожной жировой клетчатки и кожи, вторые могут сопровождаться крапивницей, спазмом дыхательных путей и другими симптомами. Разделение является достаточно условным, слабо отражает причины заболевания. По этиологическому признаку выделяют наследственные и приобретенные формы ангионевротического отека. Врожденные разновидности составляют примерно 2-5% от общего количества случаев болезни, включают следующие типы:
- Тип 1. Обусловлен почти полным отсутствием С1-ингибитора, возникающем при мутации гена SEPRING1. Характеризуется довольно тяжелым течением – генерализованностью и выраженностью отеков, их появлением не только на коже, но и на слизистых дыхательных путей или пищеварительного тракта. Регистрируется в 85% случаев наследственного ангиоотека.
- Тип 2. Развивается при относительном недостатке ингибитора вследствие его медленного образования или пониженной активности из-за неправильной структуры фермента. Клиника менее тяжелая, отеки поражают преимущественно ткани конечностей, иногда лица. Такой вариант заболевания диагностируется у 12-14% больных с наследственными формами ангионевротического отека.
- Тип 3. Встречается крайне редко, обычно – на фоне отсутствия дефицита С1-эстеразы. Как правило, представлен эстрогензависимыми отеками – обострениями патологии при беременности, приеме комбинированных оральных контрацептивов, заместительной терапии в период климакса.
Все варианты наследственного ангиоотека являются изолированными, не сопровождаются крапивницей или иными нарушениями. Приобретенные разновидности имеют другую классификацию, включающую в себя всего два основных типа заболевания:
- Тип 1. Выявляется на фоне лимфопролиферативных состояний – лимфом, при некоторых инфекционных поражениях. Причиной становится увеличение потребления С1-ингибитора и его последующий недостаток.
- Тип 2. Возникает из-за синтеза аутоантител к ингибитору, что резко снижает его концентрацию в крови. Такое явление имеет место при некоторых аутоиммунных и аллергических состояниях, иммунодефицитах и других патологиях.
Симптомы ангиоотека
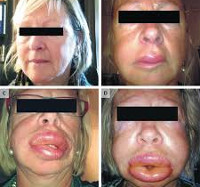
Основным симптомом патологии является появление безболезненного отека кожи различного размера. Больные отмечают ощущение распирания и напряжения, иные субъективные жалобы отсутствуют. В отличие от воспалительных отеков пораженная область характеризуется более бледным, нежели окружающие участки кожи, цветом и отсутствием локального повышения температуры тканей. Чаще всего отечные проявления обнаруживаются на верхних и нижних конечностях, лице (губы, щеки, веки, ушные раковины), шее, в зоне половых органов. Кожный зуд нехарактерен, но может определяться при сочетании ангиоотека с крапивницей.
У некоторых больных отек выявляется в области слизистых оболочек, иногда патологический процесс затрагивает и подслизистую пластинку. Наиболее часто поражаются органы полости рта (язык, мягкое небо), дыхательные пути, желудочно-кишечный тракт. При развитии ангиоотека органов респираторной системы возникает ощущение нехватки воздуха, осиплость или полная потеря голоса, лающий кашель. Вовлечение ЖКТ проявляется выраженным абдоминальным синдромом – болями, тошнотой, рвотой. Отмечается напряжение мышц брюшной стенки, создающее ложную картину перитонита или острой кишечной непроходимости.
Крайне редкими симптомами заболевания являются признаки плеврального выпота (кашель, боль в груди, затрудненное дыхание). В число других редких вариантов патологии входит локальный отек головного мозга (регистрируется угнетение сознания, гемипарезы), ангиоотек мочевого пузыря (сопровождается острой задержкой мочи), поражение мышц и суставов. Изолированные формы заболевания развиваются медленно на протяжении 12-48 часов. После этого при отсутствии осложнений происходит медленное разрешение отечности в течение 5-8 дней. Некоторые сочетанные варианты ангионевротического отека (особенно аллергического генеза) могут прогрессировать намного быстрее – в течение нескольких минут или часов.
Осложнения
Вероятность осложнений при ангиоотеке зависит от локализации патологического процесса. Наиболее часто (примерно в половине от всех осложненных случаев) у больных возникают затруднения дыхания, обусловленные сужением просвета гортани или бронхов. При отсутствии медицинской помощи нарушение может стать причиной летального исхода. Относительно опасны абдоминальные формы патологии, которые могут вызывать расстройства перистальтики с развитием непроходимости и перитонита. Нередко отеки органов ЖКТ становятся причиной ненужного хирургического вмешательства из-за ошибочной диагностики. Поражение головного мозга способно привести к коме и ряду неврологических последствий (нарушения координации, речи, восприятия). Острая задержка мочи при отечных явлениях в мочевом пузыре является причиной рефлюкса жидкости, гидронефроза и почечной недостаточности.
Диагностика
В большинстве случаев диагноз ангионевротический отек выставляет врач-иммунолог. Реже с этой патологией сталкиваются специалисты иных направлений – дерматологи, педиатры, гастроэнтерологи, терапевты. Определение заболевания часто затруднено из-за его разнообразной этиологии и очень широкого спектра клинических проявлений. Основное внимание уделяют анамнестической информации и результатам специфических лабораторных исследований. Диагностика ангиоотека включает в себя следующие методики:
- Опрос и осмотр. При наружном осмотре уточняют распространенность и локализацию отечного участка, подтверждают отсутствие болезненности. Методом расспроса выясняют, что предшествовало развитию патологических проявлений (стресс, употребление каких-либо продуктов, прием лекарств), имели ли место подобные реакции у родственников.
- Лабораторные анализы. Специфическим методом диагностики ангиоотека является определение уровня С1-ингибитора плазмы крови – его отсутствие или снижение количества свидетельствует в пользу наличия заболевания. Возможно определение титра антител к С1-ингибитору – эта методика позволяет выяснить, имеет ли болезнь приобретенный аутоиммунный характер.
- Дополнительные исследования. При поражении дыхательной системы производят бронхоскопию, рентгенографию органов грудной клетки. Обычно выявляется отек тканей гортани, бронхоспазм, изредка обнаруживается плевральный выпот. УЗИ органов брюшной полости позволяет дифференцировать абдоминальные формы ангиоотека от перитонита и других патологий органов ЖКТ.
Помимо вышеперечисленных методов при диагностике данного состояния учитывают огромное количество разнообразных факторов. Например, возраст больного: наследственные разновидности чаще обнаруживаются у лиц младше 20 лет, приобретенные формы – у людей старше 40 лет с отягощенным анамнезом. Принимают во внимание наличие или отсутствие сопутствующих симптомов – крапивницы, дыхательных расстройств. Дифференциальную диагностику проводят с отеками иного генеза – в результате почечной патологии, укуса ядовитых насекомых, локальных аллергических и воспалительных реакций.
Лечение ангиоотека
Терапевтические мероприятия при ангионевротическом отеке разделяют на две группы – методы для купирования острого приступа и техники для профилактики его последующего развития. В обоих случаях используют сходные лекарственные вещества – в зависимости от целей их назначения меняется только схема приема и дозировка. Наиболее часто для лечения ангиоотека в современной иммунологии применяют следующие препараты:
- Андрогены. Некоторые аналоги мужских половых гормонов (даназол, метилтестостерон) способны усиливать синтез С1-эстеразы в клетках печени. Они уменьшают выраженность симптомов патологии и снижают вероятность приступа заболевания в будущем.
- Ингибиторы фибринолиза. Лекарственные средства, препятствующие фибринолитическим процессам, также замедляют реакции калликреинового пути. Благодаря этому снижается скорость диффузии плазмы в ткани, уменьшается вероятность возникновения ангиоотека. Применение препаратов данной группы (е-аминокапроновая или транексамовая кислоты) проводят под контролем состояния свертывающей системы крови.
- Свежезамороженная плазма. Переливание донорской плазмы, содержащей в себе С1-ингибитор, является эффективным методом купирования острых отеков, особенно наследственного характера.
При наличии аутоантител против компонентов комплемента показано их удаление из кровотока с помощью плазмафереза. Это временная мера, способная значительно ослабить выраженность отечных проявлений. При угрозе жизни больного (например, из-за обтурации дыхательных путей) рекомендуется введение адреналина, а при его неэффективности – конико- или трахеотомия. Если причиной ангиоотека послужило наличие другого заболевания (аллергического, аутоиммунного или иного характера) – разрабатывается схема его лечения согласно показаниям. Существуют также перспективные препараты ингибитора, использующиеся в некоторых странах для терапии данного состояния.
Прогноз и профилактика
Прогноз ангиоотека считается неопределенным до выяснения его этиологии у конкретного больного. При наследственном характере патологии всегда существует риск развития летального отека гортани, поэтому пациентам желательно иметь при себе карточку с указанием диагноза. При правильном профилактическом лечении приступы возникают редко, не представляют угрозы для жизни больного. Прогноз приобретенных форм зависит от характера основного заболевания. Профилактические мероприятия включают в себя своевременное лечение аллергических и аутоиммунных состояний.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ангионевротический отек – это отек глубоких слоев дермы и подкожных тканей. Он может быть вызван лекарственными препаратами, ядом (особенно животного происхождения), пищевыми или экстрактированными аллергенами. Главный симптом – диффузный, болезненный отек, иногда ограниченный. Диагноз основан на общем осмотре. Лечение направлено на элиминацию или отмену аллергена и назначение Н2-блокаторов.
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
T78.3 Ангионевротический отек
Причины ангионевротического отека
Острый ангионевротический отек практически представляет собой анафилактическую реакцию подкожных тканей. Иногда он сопровождается уртикарной сыпью (локализованные волдыри и эритема на коже); в обоих случаях причины схожие (например, лекарственные препараты, яды, пищевые и экстрагированные аллергены). Ангиневротический отек патогенетически связан с крапивницей, которая проявляется на уровне эпидермально-дермального соединения.
Хронический (> 6 недель) ангионевротический отек в редких случаях является lgE-опосредованным, чаще – трудно объяснимым нарушением. Причина обычно неизвестна (идиопатический отек), но иногда причиной является хроническое употребление не вызывающих опасений лекарственных препаратов или иных синтетических продуктов (пенициллин в молоке, лекарства безрецептурного отпуска, консерванты, другие пищевые добавки). В некоторых случаях ангионевротический отек является врожденным.
[11], [12], [13], [14], [15], [16]
Симптомы ангионевротического отека
При ангионевротическом отеке может отмечаться (либо отсутствовать) легкий зуд. Это состояние характеризуется ограниченным диффузным и болезненным отеком мягких тканей, который может быть ассиметричным; особенно подвержены отеку области век, губ, лица, языка, а также тыльная сторона рук и ног, гениталии. Отек верхних дыхательных путей может вызвать респираторный дистресс, и стридор иногда ошибочно принимают за астму. Может иметь место полная обструкция дыхательных путей.
Диагностика ангионевротического отека
Причина зачастую является очевидной, и диагностические тесты проводятся редко, так как реакции самостоятельно купируются и не рецидивируют. Никакие тесты не являются особенно необходимыми для диагностики. Эритропоэтическая протопорфирия может маскироваться под аллергические формы ангионевротического отека и диагностируется путем измерения количества порфиринов в крови и фекалиях.
[17], [18], [19], [20], [21], [22], [23], [24]
Какие анализы необходимы?
Лечение ангионевротического отека
В случае острого ангионевротического отека лечение заключается в устранении или избегании аллергена и назначении симптоматических препаратов (например, Н2 -блокаторов). В наиболее тяжелых случаях назначается преднизолон 30-40 мг однократно в день. Местная терапия глюкокортикоидами бесполезна. Если причина не очевидна, необходимо прекратить прием всех второстепенных препаратов. При отеке глотки или гортани назначают эфедрин 0,3 мл в растворе 1:1000 подкожно. Лечение может быть дополнено внутривенным введением антигистаминных препаратов (дифенгидамин 50-100 мг). Длительное лечение может включать назначение Н1 – и Н2-блокаторов и иногда глюкокортикоидов.
Н1-блокаторы для перорального применения
Препарат | Дозировка для взрослых | Дозировка для детей | Доступные лекарственные формы |
Азатадин малеат | 1-2 мг 2 раза в день | > 12 лет: во взрослой дозировке | Таблетки 1 мг |
Бромфенирамин малеат | 4 мг каждые 4-6 ч или 8 мг каждые 8-12 ч | 6-12 лет: 2-4 мг каждые 6-8 ч (максимальная доза 12-16 мг вдень). > 12 лет: во взрослой дозировке | Таблетки 4, 8, 12 мг. Эликсир 2 мг/5 мл. Таблетки 8,12 мг (пролонгированного действия) |
Хлорфенирамин малеат | 2-4 мг каждые 4-6 ч | 6-11 лет: 2 мг каждые 4-6 ч (максимальная доза 12-16мг/день). > 12 лет: во взрослой дозировке | Жевательные таблетки 2 мг. Таблетки 4, 8, 12 мг. Сироп 2 мг/5 мл. Таблетки или капсулы 8, 12мг |
Клемастин фумарат | От 1,34 мг 2 раза в день до 2,68 мг 3 раза в день | 6-12 лет: 0,5 мг каждые 12 ч (максимальная доза 3 м г/день)3 | Таблетки 1,34; 2,68 мг. Сироп 0,67 мг/5 мл |
Ципрогептадин HCI | 4 мг 3 или 4 раза в день [максимальная доза 0,5 мг/(кгхдень)] | 2-6 лет: 2 мг 2 или 3 раза в день (максимально 12мг/день). 7-14 лет: 4 мг 2 или 3 раза в день (максимально 16мг/день) | Таблетки 4 мг. Сироп 2 мг/5 мл |
Дексхлорфенирамина малеат | 2 мг каждые 4-6 ч | 2-5 лет: 0,5 мг каждые 4-6 ч (максимальная доза 3 мг/день). 6-11 лет: 1 мг через 4-6 ч (максимальная доза 6 мг/ день) | Таблетки 2 мг. Сироп 2 мг/5 мл. Таблетки 4,6 мг. (пролонгированного действия) |
Дифенгидрамин | 25-50 мг каждые 4-6 ч | 1,25 м г/кг каждые 6 ч (максимальная доза 300 мг/день) | Капсулы или таблетки 25, 50 мг. Сироп 12,5мг/мл. Эликсир 12,5/5 мл |
Дифенилпиралин | 5 мг каждые 12 ч | Данных нет | Капсулы 5 мг(пролонгированного действия) |
Гидроксизин HCI | 25-50 мг 3 или 4 раза в день | 0,7 мг/кг 3 раза в день | Капсулы 25, 50,100 мг. Таблетки 10,25,50 и 100 мг. Сироп 10 мг/5 мл. Оральная суспензия 25 мг/5 мл |
Метдилазин HCI | 8 мг каждые | > 3 лет: 4 мг каждые | Таблетки 8 мг. Жевательные таблетки 4 мг. Сироп 4 мг/5 мл |
Прометазин HCI | 12,5-25 мг 2 раза в день | 2 лет: 6,25-12,5 мг 2 или 3 раза в день | Таблетки 12,5; 25;50 мг. Сироп 6,25 и 25 мг/5 мл |
Тримепразина тартрат | 2,5 мг 4 раза | 6 мес -3 года: 1,25 мг на ночь или 3 раза в день. > 3 лет: 2,5 мг на ночь или 3 раза в день | Таблетки 2,5 мг. Сироп 2,5 мг/5 мл . Капсулы 5 мг (пролонгированного действия) |
Трипеленнамина цитрат | 25-50 мг каждые 4-6 ч | 1,9 мг/кг 4 раза в день (максимально 450 мг/ в день) | Эликсир 37,5 мг/5 мл (1 мл цитрата=5 мг соли HCI) |
Трипеленнамин HCI | 25-50 мг каждые 4-6 ч | 1,25 мг/кг 4 раза в день (максимально 300 мг/ в день) | Таблетки 25; 50 мг. Таблетки 100мг (пролонгированного действия) |
Трипролидин HCI | 2,5 мг каждые 4-6 ч (максимально 10 мг/день) | 4 мес – 2 года: 0,313 мг каждые 4-6 ч (макси мально 1,25 мг/день). 2-4 года: 0,625 мг каждые 4-6 ч (максимально 2,5 мг/день). 4-6 лет: 0,938 мг каждые 4-6 ч (максимально 3,744 мг/день). 6-12 лет: 1,25 мг каждые 4-6 ч (максимально 5 мг/день) | Таблетки 2,5 мг. Сироп 1,25 мг/5 мл |
Без седативного эффекта
Препарат | Дозировка для взрослых | Дозировка для детей | Доступные лекарственные формы |
Акривастин | 8 мг 2 или 3 раза | 12 лет: во взрослой дозировке | Капсулы 8 мг |
Цетиризин | 5-10 мг 1 раз | > 12 лет: во взрослой дозировке | Таблетки 5,10 мг |
Деслоратадин | 5 мг 1 раз в день | > 12 лет: во взрослой дозировке | Таблетки 5 мг |
Эбастин | 10-20 мг 1 раз вдень | 6-12 лет: 5 мг. 12-17 лет: 5-20 мг 1 раз в день | Таблетки 10 мг |
Фексофенадин | 60 мг 2 раза в день или 180 мг 1 раз в день | 6-11 лет: 30 мг 2 раза вдень. 12 лет: во взрослой дозировке | Таблетки 60,180 мг |
Левоцетиризин | 5 мг 1 раз в день | Данных нет | Таблетки 5 мг |
Лоратадин | 10 мг 1 раз | 2-5 лет: 5 мг 1 раз в день. 6 лет: во взрослой дозировке | Таблетки 10 мг. Сироп 1 мг/1 мл |
Мизоластин | 10 мг 1 раз | Данных нет | Таблетки 10 мг |
У всех антигистаминных препаратов с седативным эффектом отмечаются антихолинергические свойства. Они, как правило, не используются у пожилых людей и у пациентов с глаукомой, доброкачественной гиперплазией простаты, делирием, деменцией и ортостатическои гипотензиеи. При приеме этих препаратов отмечаются сухость во рту, снижение четкости зрения, задержку мочи, запор, ортостатическую гипотензию.
Источник
