Чем опасен отек вартонова студня
Материал из Википедии – свободной энциклопедии
Перейти к навигации Перейти к поиску
Пуповина (поперечный срез) Вверху справа и слева: пупочные артерии, снизу: пупочная вена, посередине: остатки аллантоиса. Остальное пространство заполнено Вартоновым студнем
Варто́нов сту́день (лат. substantia gelatinea funiculi umbilicalis) – эмбриональная слизистая (студенистая) соединительная ткань, которая образует основную массу пупочного канатика у человека и других млекопитающих[1].
Назван по имени английского анатома Томаса Вартона (англ. Thomas Wharton; 1610-1673), впервые сделавшего подробное описание строения пуповины в 1656 году в работе Adenographia: sive glandularum totius corporis descriptio[1][2].
Строение[править | править код]
Источником развития Вартонова студня является внезародышевая мезодерма эмбриобласта. Количество студня активно увеличивается с 6-го по 8-й месяц беременности, затем постепенно снижается. Данный тип соединительной ткани не встречается в организме человека после рождения. Ткань характеризуется выраженным основным веществом и содержанием различных клеток, являющихся производными мезенхимы (фибробластов, миофибробластов, гладких миоцитов, которые образуют один дифферон и различаются по способности к биосинтезу виментина, десмина, актина, миозина)[1][3]. Мезенхимальные клетки Вартонова студня могут оказывать иммуномодулирующее действие на лимфоциты[4].
Клетки Вартонова студня экспрессируют несколько генов стволовых клеток, включая ген, кодирующий теломеразу. Они могут быть извлечены, культивированы и индуцированы, чтобы дифференцироваться в зрелые типы клеток, такие как нейроны, остеобласты, хондробласты и адипоциты[5].
Волокнистый компонент ткани выражен слабо. Коллаген IV типа[en], характерный для базальных мембран, ламинин и ретикулярные волокна образуют губкообразную субстанцию, в которой содержится мало свободных клеток, но большое количество мукополисахаридов (гиалуроновой кислоты, гепарансульфата[en] и хондроитинсульфата). Благодаря способности гиалуроновой кислоты накапливать воду образуется одновременно прочная и упругая тканевая структура Вартонова студня, имеющая желеобразную консистенцию[1][3][6].
Студень обеспечивает упругость пупочного канатика, предохраняет пупочные сосуды[en] (пупочные артерии[en] и пупочную вену[en]), обеспечивающие кровоснабжение плода, от сдавливаний и механических повреждений, которые неизбежно происходили бы при перегибах и образовании узлов пупочным канатиком. Кроме того, Вартонов студень обеспечивает питание стенок сосудов и осуществляет обмен веществ между кровью плода и амниотической жидкостью. Пупочные артерии и пупочная вена совершают внутри Вартонова студня около 10-11 оборотов на промежутке от плаценты до пупочного кольца[en] плода[6]. В конце периода беременности Вартонов студень около сосудов переходит в волокнистую соединительную ткань из коллагеновых волокон, которые синтезируют фибробласты[1][3]. Слизистая ткань Вартонова студня близка к ткани, заполняющей стекловидное тело глаза и полость пульпы в молодых зубах[7].
Клиническое значение[править | править код]
Существует редко встречающаяся патология – отёк Вартонова студня. Причины патологии не установлены. Иногда возникновения отёка связывают с водянкой плода. Помимо этого, отёк может возникать при гемангиомах пуповины. При ней повышается вероятность риска сдавливания сосудов пуповины, что может приводить к нарушениям кровоснабжения плода. Обычно отёк Вартонова студня выявляется во второй половине беременности. Отёк может охватывать всю пуповину или отдельные её участки. Помимо отёка, к числу патологий Вартонова студня относят мукоидную дегенерацию, сопровождающуюся появлением псевдокист, недоразвитие и констрикцию (коарктацию) пуповины[8][9].
Исследование 2015 года показало, что трансплантация ткани Вартонова студня может рассматриваться как стратегия для лечения черепно-мозговых травм[10].
Примечания[править | править код]
- ↑ 1 2 3 4 5 Большая медицинская энциклопедия / гл. ред. Б. В. Петровский. – 3-е изд. – М.: Советская энциклопедия, 1974-1989. – Т. 1-30.
- ↑ Warton T. Adenographia: sive glandularum totius corporis descriptio. – London : Wharton, 1656. – P. 243-44.
- ↑ 1 2 3 Афанасьев и др., 2004, с. 232-233.
- ↑ Zhou C., Yang B., Tian Y., Jiao H., Zheng W., Wang J., Guan F. Immunomodulatory effect of human umbilical cord Wharton’s jelly-derived mesenchymal stem cells on lymphocytes. (англ.) // Cellular Immunology. – 2011. – Vol. 272, no. 1. – P. 33-38. – doi:10.1016/j.cellimm.2011.09.010. – PMID 22004796. [исправить]
- ↑ Romanov Y. A. ing for Alternative Sources of Postnatal Human Mesenchymal Stem Cells: Candi MSC-Like Cells from Umbilical Cord (англ.) // Stem Cells. – 2003. – 1 January (vol. 21, no. 1). – P. 105-110. – ISSN 1066-6099. – doi:10.1634/stemcells.21-1-105. – PMID 12529557. [исправить]
- ↑ 1 2 Усманова Н. К., Артыкова Н. П. Взаимосвязь исходов родов и морфологических особенностей пуповины // Научно-медицинский журнал «Паёми Сино». – 2009. – № 3.
- ↑ Mescher, 2016, p. 119.
- ↑ Калмин О. В. . Аномалии развития органов и частей тела человека. – Ростов н/Д: Феникс, 2016. – С. 467-476. – 591 с. – ISBN 978-5-222-26322-8.
- ↑ Бойко В. И., Иконописцева Н. А., Никитина И. Н., Яблуновская В. Ю. . Тактика ведения беременности и родов при различной патологии пуповины. – Сумы: Сумской государственный университет, 2015 . – С. 36. – 50 с. – ISBN 978-966-657-571-8.
- ↑ Cheng T., Yang B., Li D., Ma S., Tian Y., Qu R., Zhang W., Zhang Y., Hu K., Guan F., Wang J. Wharton’s Jelly Transplantation Improves Neurologic in a Rat Model of Traumatic Brain Injury. (англ.) // Cellular And Molecular Neurobiology. – 2015. – July (vol. 35, no. 5). – P. 641-649. – doi:10.1007/s10571-015-0159-9. – PMID 25638565. [исправить]
Литература[править | править код]
- Афанасьев Ю. И., Кузнецов С. Л., Юрина Н. А., Котовский Е. Ф. и др. Гистология, цитология и эмбриология. – 6-е изд., перераб. и доп.. – М.: Медицина, 2004. – 768 с. – ISBN 5-225-04858-7.
- Anthony L. Mescher. Junqueira’s Basic Histology. – McGraw-Hill Education, 2016. – ISBN 978-0-07-184270-9.
Источник
почему я могу набрать в поиске,а вы нет?
Пуповина играет огромную роль для плода. Она буквально соединяет будущего малыша и его маму, позволяет «доставить» к нему все необходимые питательные вещества и кислород. С одной стороны пуповина прикреплена к малышу (там потом останется меточка – пупок), а с другой стороны к плаценте. На УЗИ врач всегда обращает внимание на состояние пуповины. Её визуализация обычно никогда не составляет трудностей. Вашего гинеколога будет интересовать наличие патологии и обвития. В заключении будут указаны следующие данные:
место прикрепления пуповины к плаценте и брюшной стенке плода;
количество сосудов (количество артерий и вен);
наличие патологий.
Сосуды пуповины две артерии и одна вена – это является нормой! Некоторые будущие мамы расстраиваются, когда узнают на своем УЗИ только о трех сосудах, но именно это считается нормальным вариантом.
Сосуды видны в виде округлых анэхогенных образований правильной формы. У них может быть в норме разный диаметр, а именно диаметр вены будет превышать размер артерий примерно в два раза.
Сосуды пуповины заключены в оболочку. Если кто-то смотрел фотографии или фильмы родов, то возможно обратил внимание на массу, которая напоминает желе около сосудов. Такой плотный «желеобразный» шнур помогает защитить артерии и вену. Это «желе» носит название вартонова студня.
Патология количества сосудов пуповины
Именно количеству сосудов следует уделить особое внимание т к именно с этой проблемой связано много вопросов будущих мам. Относительно часто диагностируют единственную артерию, что сокращенно обозначают ЕАП. Риск развития данной патологии увеличивает наличие у женщины сахарного диабета. Диагноз ставят, безусловно, с помощью УЗИ. При поперечном сканировании пуповины врач видит наличие только двух сосудов. Наибольший сосуд считается веной, а наименьший соответственно единственной артерией. Дополнительно проводят оценку и при продольном сканировании. Поставить подобный диагноз при четкой визуализации не составляет труда, но при многоводии или маловодии, многоплодии иногда диагноз поставить сложнее. Почти в 60-90% случаев при таком диагнозе беременность проходит благополучно. Но за женщиной тщательно наблюдают, обращают внимание на состояние плода, обнаружение других патологий и пороков развития.
Другие количественные изменения: две вены и две артерии, две вены и три артерии, одна вена и три артерии. В этом случае за женщиной наблюдают и подробнее обращают внимание на возможное наличие врожденных пороков. Достоверное сочетание такой патологии с врожденными патологиями является спорным вопросом. Большинство специалистов исключают факт связи врожденных пороков и изменение количества сосудов, но подробное обследование все же рекомендуется.
Существует пуповина с разным количеством сосудов в плодовом и плацентарном участках. Наиболее редко выявляют аномальное количество артерий пуповины на центральном участке. Тактика определяется индивидуально.
Вартонов студень
На УЗИ вартонов студень визуализируется плохо, но это считается нормальным. Он неплотный, что просто не позволяет зафиксировать его ультразвуку. Существует такая патология, как отек вартонова студня. Эта патология встречается редко. В этом случае на УЗИ могут увидеть участок средней эхогенности. Из-за такой патологии повышается риск сдавливания сосудов пуповины, что приводит к нарушению кровоснабжения плода. Обычно отек вартонова студня выявляют во второй половине беременности. Отек может располагаться на всей пуповине или на отельных участках.
Источник

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Введение
Синдром фето-фетальной трансфузии (СФФТ), известный так же, как фето-фетальный трансфузионный синдром (ФФТС) (англ. “twin-to-twin transfusion syndrome”, TTTS; нем. “Fetofetale Transfusions syndrom”, FFTS) – серьезное осложнение многоплодной монохориальной беременности, при котором у плодов возникает диспропорциональный кровоток [1].
По данным литературы, частота ФФТС составляет 10-15% от всех монохориальных двоен. Перинатальная смертность при ФФТС достигает 60-100% [2, 3].
Причина развития ФФТС – наличие сосудистых анастомозов, которые соединяют системы плацентарной гемоциркуляции обоих плодов. Предполагается, что основным пусковым фактором формирования ФФТС служит патология развития плаценты плода-донора, в результате которой повышается периферическая резистентность плацентарного кровотока, что приводит к шунтированию крови к плоду-реципиенту [4, 5]. У реципиента развивается многоводие, гиперволемия, кардиомегалия, трикуспидальная регургитация, а в некоторых случаях – обструкция легочного ствола. Степень выраженности патологических изменений зависит от степени перераспределения крови через анастомозы.
В классификации ФФТС выделяется пять стадий:
- I cтадия: многоводие реципиента в сочетании с олигоангидрамнионом у донора.
- II cтадия: отсутствие наполнения мочевого пузыря донора.
- III cтадия: сердечно-сосудистые изменения у обоих плодов, проявляющиеся патологическими показателями допплерографии артерий пуповины и венозного протока.
- IV cтадия: водянка плода-реципиента.
- V cтадия: внутриутробная гибель одного или обоих плодов.
Ультразвуковая диагностика ФФТС становится возможной в 16-24 нед беременности и основана на установлении монохориальности плодов, выявлении дискордантности размеров и количества амниотической жидкости плода “донора ” и “реципиента”, исследовании плодово-плацентарной гемодинамики, а обнаружение повышения постнагрузки и преднагрузки свидетельствует о тяжести ФФТС [1, 2, 6, 7].
Наиболее неблагоприятный прогноз течения беременности при развитии синдрома до 25 нед.
Отсутствие какого-либо вмешательства приводит к гибели (около 80%) или тяжелой заболеваемости плодов. На сегодняшний день наиболее эффективной процедурой является фетоскопическая лазерная коагуляция плацентарных анастомозов при ФФТС. Неонатальные исходы зависят от стадии течения заболевания, на которой произведено вмешательство. Чем раньше произведена операция, тем лучше ожидаемые результаты [1, 8].
Клиническое наблюдение
Беременная И., 27 лет. Данная беременность вторая, первые роды в 2006 году, не осложненные, в срок. Данная беременность наступила самопроизвольно и протекала с угрозой прерывания. Диагноз многоплодной беременности установлен при первом скрининговом исследовании.
В 23-24 нед гестации при УЗИ впервые поставлен диагноз ФФТС. Пациентка получала лечение утрожестаном, курантилом, гинипралом, актовегином, кокарбоксилазой амбулаторно.
При контрольном ультразвуковом исследовании, проведенном в научно-консультативном отделе института в 29 нед беременности выявлено: в полости матки находятся 2 живых плода: I плод в головном предлежании 1 позиции переднем виде, женского пола, II плод в головном предлежании 1 позиции переднем виде женского пола. Данные фетометрии представлены в таблице.
Таблица. Результаты фетометрического исследования.
| Показатель | Значение, мм | Перцентильная оценка |
|---|---|---|
| I плод | ||
| Бипариетальный диаметр | 65 | 10% |
| Окружность головы | 257 | – |
| Диаметр грудной клетки плода | 55 | |
| Диаметр живота плода | 63 | – |
| Окружность живота | 198 | |
| Длина бедренной кости | 45 | Соответствует 24,5 нед |
| II плод | ||
| Бипариетальный диаметр | 64 (99*) | 10% |
| Окружность головы | 240 (353*) | – |
| Диаметр грудной клетки плода | 69 (105*) | – |
| Диаметр живота плода | 109* | – |
| Окружность живота | 345* | – |
| Длина бедренной кости | 46 | 25 нед |
Примечание. * – размеры с учетом отечности тканей.
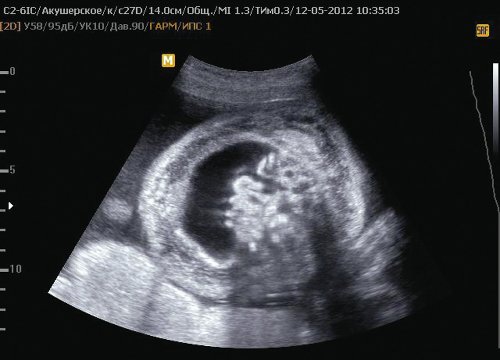
Размеры I плода соответствуют 24,6 нед беременности (4 нед от гестационного срока), что соответствует задержке внутриутробного роста плода II степени по симметричному типу. Предполагаемая масса I плода 810 г. Пороки развития не обнаружены: печень – 47х31 мм; правая почка – 27х19 мм, гиперэхогенная; левая почка – 26х17 мм; мочевой пузырь – 13х13 мм. Количество околоплодных вод: умеренное маловодие. Амниотический индекс (максимальный карман) 1,9 см (рис. 1-3).
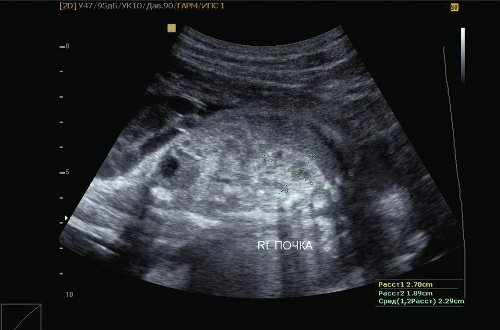
Рис. 1. Внутренние органы I плода (маловодие).
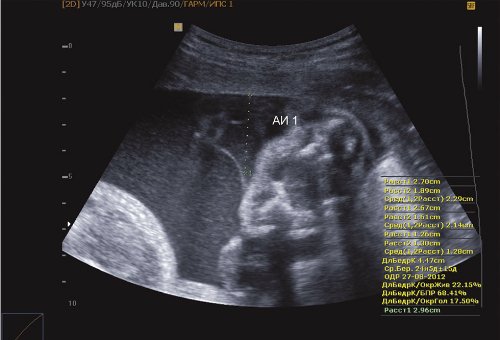
Рис. 2. Маловодие I плода (АИ 1,9 см).
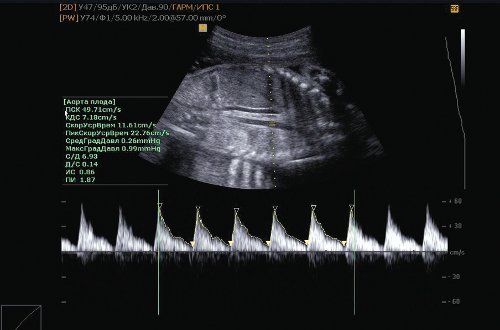
Рис. 3. Нарушение гемодинамики I плода: высокая резистентность в аорте плода.
Размеры II плода не соответствуют гестационному сроку. Предполагаемая масса II плода по автоматическим расчетам, при фетометрии по наружному контуру 3600 г (возможна существенная ошибка), при измерении по контурам костных структур 1600-1700 г. Мозговые структуры определяются нечетко. Выраженная анасарка – отек в области головы до 22 мм, в области груди – 16 мм, в области живота – 16 мм, гидроторакс, кардиомегалия, гипертрофия миокарда, асцит. Выраженное многоводие: амниотический индекс (максимальный карман) 12,0 см. Выраженный отек вартонова студня – толщина пуповины до 47 мм.
Плацента одна, по задней стенке и в дне матки, толщиной 48-57 мм. Особенности строения плаценты: выраженная дольчатость, отек (рис. 4-9).
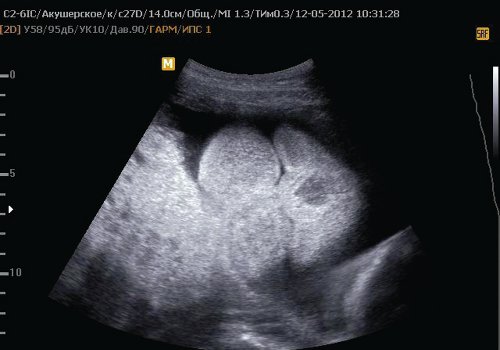
Рис. 4. Лицо II плода.
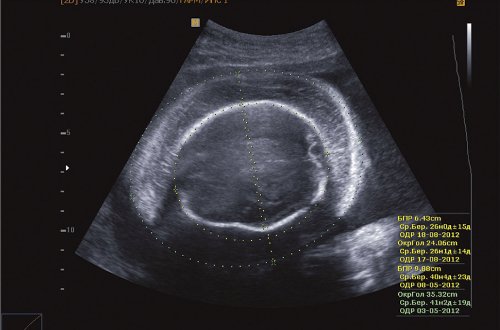
Рис. 5. Отек мягких тканей головы II плода.
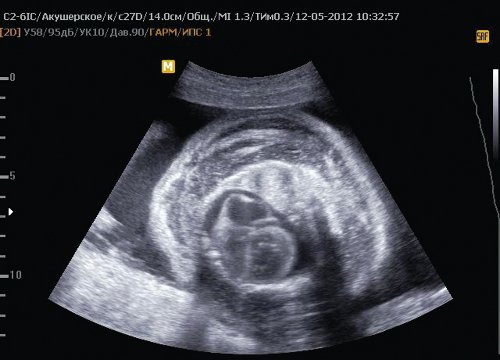
Рис. 6. Отек тканей грудной клетки II плода, кардиомегалия, гидроторакс, гидроперикард.

Рис. 7. Отек тканей в области живота II плода, асцит.
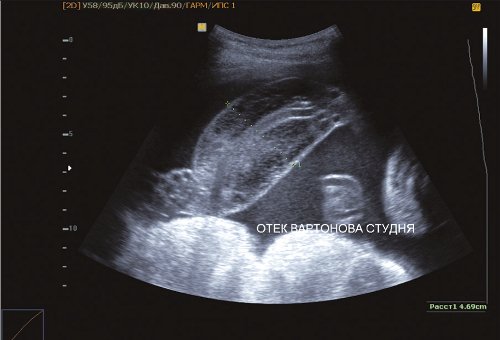
Рис. 8. Отек вартонова студня пуповины II плода.
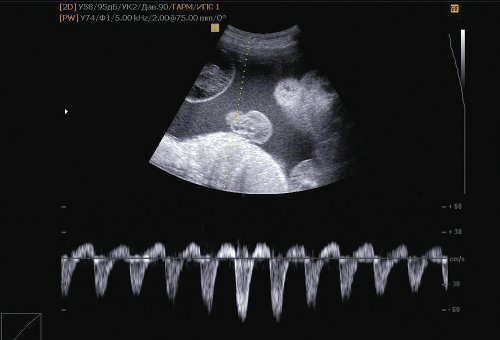
Рис. 9. Нарушение гемодинамики II плода: реверсный кровоток в артерии пуповины.
В 29 нед пациентка была направлена в перинатальный центр для родоразрешения.
Данное клиническое наблюдение демонстрирует, что лечение ангиопротекторами и корректорами микроциркуляции не эффективно и на данный момент лучшим методом лечения ФФТС является лазерная коагуляция плацентарных анастомозов в основе которой лежит эндоскопическая (фетоскопическая) техника. В клиниках с большим опытом применения этой процедуры выживаемость детей более 80% [3].
Литература
- Zach T., Ford S.P. Twin-to-Twin Transfusion Syndrome. eMedicine.com.
- Nicolaides K., Sebire N., Snijders R. / The diagnosis of Fetal Abnormalities. London, 1999. P. 149-175.
- Tciricov M. Neonatal outcome following long-distance air travel for fetoscopic laser coagulation treatment of twin-to-twin transfusion syndrome // Frauenarzt. 2009. V. 50, N 2. P. 121-128.
- Sebire N., Hyett J., Nicolaides K. / Diploma in Fetal Medicine. Course Manual. London, 2000. V. 2.
- URL: https://www.emedicine.com/med/topic3410.htm. Accessed July 22, 2006.
- Волков А.Е. Ультразвуковая диагностика в акушерстве и гинекологии. Изд-во “Феникс”, 2009. 115 с.
- Denbow L. et al. Placental angioarchitecture in monochorionic twin pregnancies: relationship to fetal growth, fetofetal transfusion syndrome, and pregnancy outcome // Am. J. Obstet. Gynecol. 2000. N 2. P. 417-425.
- Waard F., Molenaar Y. (2000). A case of twin-to-twin transfusion in 1617. Lancet 356(9232):847-8. PMID 11022944

УЗИ сканер RS80
Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Источник
Симптомы аномалии пуповины
- Отсутствие симптомов со стороны матери во время беременности.
- Иногда симптомы появляются во время родов (увеличение продолжительности родов и кровотечение).
- Увеличение продолжительности родов (более 20 часов у первородящих, более 15 часов у повторнородящих) при короткой пуповине.
- Острое влагалищное кровотечение при предлежании пуповины (пуповина лежит на оси шейки матки).
- Признаки острой внутриутробной гипоксии плода:
- учащенное (более 160 ударов/мин), а на поздних стадиях замедленное (менее 120 ударов/мин) сердцебиение плода;
- увеличение двигательной активности плода, сменяющееся уменьшением количества движений плода;
- появление мекония (содержимого кишечника плода) в околоплодных водах.
- Признаки хронической внутриутробной гипоксии плода:
- замедленное сердцебиение плода (менее 120 ударов/мин);
- постепенное уменьшение количества движений плода.
Формы
Аномалии пуповины классифицируются по нескольким категориям.
- Длина пуповины:
- короткая пуповина – менее 40 см;
- длинная пуповина – более 70 см.
- Взаимоотношение сосудов в пуповине (закручивание сосудов пуповины вправо или отсутствие закрута).
- Индекс закручивания сосудов пуповины:
- гипоизвитость (недостаточная извитость);
- гиперизвитость (чрезмерная извитость);
- перекрут сосудов.
- Обвитие пуповины вокруг шеи плода.
- Обвитие пуповины вокруг туловища и конечностей плода.
- Предлежание (пуповина пересекает ось шейки матки) и выпадение пуповины.
- Истинный узел пуповины (возникновение петли из пуповины).
- Ложные узлы пуповины (узловые расширения (увеличение диаметра) артерий, вены, вартонова студня).
- Патология (нарушение структуры) вартонова студня (псевдокисты, отек).
- Недоразвитие, отсутствие пуповины.
- Сосудистые аномалии:
- единственная пупочная артерия;
- гипоплазия (недоразвитие) одной пупочной артерии;
- увеличение числа пупочных артерий (более 2-х);
- увеличение числа пупочных вен (более 1-ой);
- аневризма (мешотчатое расширение) вены или артерии пуповины;
- артерио-венозный шунт (соединение артерии и вены).
- Новообразования пуповины (тератомы, гемангиомы).
- Нарушение прикрепления пуповины к плаценте (детскому месту, органу, связывающему организм матери и плода и осуществляющему их взаимодействие) – прикрепление к краю плаценты, к оболочкам плаценты.
- Тромбоз сосудов пуповины (скопление сгустков крови в сосуде и нарушение кровотока в нем).
- Фунисит (воспаление пуповины).
Причины
Точные причины и факторы, способствующие возникновению аномалий пуповины, неизвестны.
Однако установлено, что они чаще встречаются при генетических аномалиях плода (несоответствии генетического набора клеток плода норме).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика
- Анализ акушерско-гинекологического анамнеза – беременности, роды, особенности их течения, исходы.
- Ультразвуковое исследование (УЗИ) плаценты (детского места, органа, связывающего организм матери и плода и осуществляющего их взаимодействие) и плода – определяется локализация (расположение) пуповины, ее длина, строение, объем околоплодных вод.
- Кардиотокография (синхронная запись сердечных сокращений плода, его двигательной активности и маточных сокращений). Если урежение (они становятся редкими) сердечных сокращений плода не синхронизировано с маточными сокращениями, можно предположить сдавление сосудов пуповины.
- Допплерометрия – исследование кровотока в артериях и вене пуповины.
- Исследование плаценты и пуповины после рождения ребенка.
Лечение аномалии пуповины
Эффективного медикаментозного лечения данной группы заболеваний не существует.
Госпитализация и постоянное наблюдение врача показано при:
- многократном обвитии пуповины вокруг шеи плода;
- предлежании пуповины (пуповина лежит на оси шейки матки);
- синдроме единственной пупочной артерии в сочетании с другими аномалиями пуповины.
Немедленное оперативное родоразрешение путем операции кесарева сечения выполняется в том случае, если аномалия пуповины приводит к острой недостаточности кровоснабжения и гипоксии плода.
Осложнения и последствия
- Острая или хроническая внутриутробная гипоксия плода (недостаточная доставка кислорода к тканям плода).
- Внутриутробная гибель плода.
- Фетальное (плодовое) кровотечение.
- Задержка внутриутробного развития плода (отставание размеров плода от положенных на данном сроке беременности).
- Сохранение остатков пуповины у новорожденного:
- дивертикул Меккеля (слепой вырост (вырост, заканчивающийся слепо, то есть имеющий только одно входное отверстие и не имеющий выходного) кишки, остаток желточного протока (тяжа, соединяющего кишечник эмбриона (зародыша) и желточный мешок (полость, осуществляющая функции кроветворения и производства предшественников половых клеток));
- кисты желточного протока (мешотчатые расширения, заполненные жидкостью по ходу неполностью заросшего желточного протока);
- кишечно-пупочный свищ (проток, соединяющий кишечник ребенка и его пупок);
- пузырно-пупочный свищ (проток, соединяющий мочевой пузырь ребенка и его пупок);
- киста урахуса (мешотчатое расширение, заполненное жидкостью по ходу неполностью заросшего урахуса).
Профилактика аномалии пуповины
Профилактика возникновения аномалий пуповины сводится к исключению влияния вредных факторов на организм матери, начиная с самых ранних сроков беременности.
- Планирование беременности и подготовка к ней (выявление и лечение хронических заболеваний, исключение нежелательной беременности).
- Своевременная постановка беременной на учет в женской консультации (до 12 недель беременности).
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1 триместре, 1 раз в 2-3 недели во 2 триместре, 1 раз в 7-10 дней в 3 триместре).
- Рациональное и сбалансированное питание беременной (употребление продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от жареной, консервированной, слишком горячей и острой пищи).
- Полноценный сон.
- Прием витаминов и успокаивающих средств (при необходимости).
- Отказ от курения, употребления алкоголя и наркотиков.
- Исключение чрезмерных физических и психоэмоциональных нагрузок.
Дополнительно
В норме пуповина соединяет плаценту (детское место, орган, связывающий организм матери и плода и осуществляющий их взаимодействие) и переднюю брюшную стенку плода и состоит из:
- двух пупочных артерий (несущих кровь плода к плаценте);
- одной пупочной вены (несущей кровь от плаценты к плоду);
- желточного протока (тяжа, соединяющего кишечник эмбриона (зародыша) и желточный мешок (полость, осуществляющая функции кроветворения и производства предшественников половых клеток));
- урахуса (протока, соединяющего мочевой пузырь плода и плаценту);
- вартонова студня (специального соединительного материала, защищающего сосуды пуповины).
Источник
