Брадикардия и отек мозга
Дата публикации 20 октября 2020Обновлено 20 октября 2020
Определение болезни. Причины заболевания
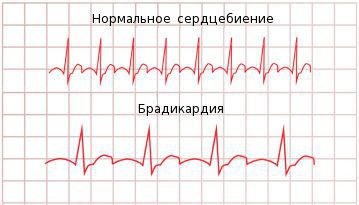
Брадикардия — это ритм сердца с частотой сердечных сокращений (ЧСС) менее 60 ударов в минуту.
Термин “брадикардия” образован от греческих слов: “брадис” — медленный и “кардиа” — сердце. Само по себе уменьшение ЧСС не является самостоятельным заболеванием — это лишь симптом либо даже вариант нормы. Появление брадикардии может быть связано как с особенностями физиологического состояния в данный момент (сон, покой), так и обусловлено кардиологической или внесердечной патологией.

Даже выраженная брадикардия с ЧСС менее 50 ударов в минуту в покое — распространённое явление у спортсменов и физически тренированных людей [11]. Регулярные физические нагрузки улучшают способность сердца перекачивать кровь. Как в покое, так и при нагрузке сердце тренированного человека способно обеспечить необходимый кровоток с помощью меньшего количества сердечных сокращений за единицу времени. Например, у тренированных бегунов-марафонцев, пловцов на длинные дистанции, лыжников пульс в покое даже в дневное время может замедляться до 35-40 ударов в минуту.
Кроме того, к рефлекторному снижению ЧСС могут приводить:
- давление на рефлексогенную зону сонных артерий, в том числе при туго повязанном галстуке или шарфе;
- надавливание на глазные яблоки (рефлекс Ашнера);
- тошнота и рвота;
- значительное повышение артериального давления (артериальный барорефлекс).
Иногда прослеживается наследственный фактор в развитии брадикардии или, точнее, заболеваний, сопровождающихся брадикардией (идиопатические заболевания проводящей системы сердца). Например, брадикардия отмечалась у Наполеона Бонапарта и членов его семьи. Частота пульса императора редко превышала 40 ударов в минуту [12].
При физиологической брадикардии самочувствие обычно не нарушено, однако патологическое снижение ЧСС может сопровождаться определёнными клиническими проявлениями: слабостью, артериальной гипотензией, головокружениями, потемнением в глазах и даже обмороками.
В ряде случаев брадикардия может быть симптомом некоторых соматических заболеваний, в том числе эндокринных (патологии щитовидной железы и надпочечников) или, например, инфекционных (дифтерии, брюшного тифа и др.).
Брадикардия часто встречается у подростков, является для них вариантом нормы, обычно проходит со временем и не требует лечения.
Для женщин во время беременности брадикардия нехарактерна, но может возникать, например, у спортсменок. Чаще же при беременности ЧСС, наоборот, повышается до 90-120 ударов в минуту. Устойчивая брадикардия при беременности требует дополнительного диагностического обследования, чтобы исключить патологии сердца (например, дисфункцию синусового узла и предсердно-желудочковые блокады) и некоторые внесердечные заболевания (прежде всего гипотиреоз) [8].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы брадикардии
Симптомы, которыми может проявляться брадикардия:
- паузы в работе сердца;
- одышка и слабость при умеренных физических нагрузках;
- артериальная гипотензия;
- эпизоды потери сознания;
- эпизоды преходящего головокружения;
- частое беспричинное ощущение усталости, повышенная утомляемость и сонливость;
- редкий пульс (менее 50 в покое, если только человек не хорошо тренирован физически).
Перечисленные симптомы могут быть выражены в разной степени, от минимальной до выраженной, но обычно регистрируются лишь некоторые из них.
Более того, все перечисленные симптомы (кроме факта самой брадикардии) могут встречаться при многих других заболеваниях. Проявления брадикардии часто расцениваются пациентами как признаки старения или усталости. Обычно при умеренной брадикардии человек не ощущает каких-либо симптомов. При брадикардии менее 40 ударов в минуту может появиться слабость, утомляемость, ухудшиться память и внимание, возникнуть одышка, головокружение, отёки, бледность кожи.
Очень редкий пульс (менее 30 ударов в минуту) может приводить к потере сознания или предобморочному состоянию — потемнению в глазах, резкой слабости, падению артериального давления.
Обмороки на фоне выраженной брадикардии получили название “приступы Морганьи — Адамса — Стокса” и требуют срочной медицинской помощи, так как угрожают жизни пациента [1].
Патогенез брадикардии
На частоту сердечных сокращений значительно влияет вегетативный отдел нервной системы. Это воздействие реализуется с помощью основных медиаторов: норадреналина и ацетилхолина. Баланс медиаторов обеспечивает адаптацию ЧСС к текущим физиологическим потребностям организма. Норадреналин увеличивает ЧСС, ацетилхолин — снижает.
Данные медиаторы влияют на электрическую активность основного водителя ритма сердца — синусового узла, изменяя её в нужном направлении. В каком ритме будет сокращаться сердце — зависит именно от синусового узла. Электрический импульс, зародившийся в синусовом узле, возбуждает ткань предсердий, затем поступает в атриовентрикулярный узел, а после задержки там, по стволу и ножкам пучка Гиса — двигается к желудочкам, вызывая их активацию и сокращение. Брадикардия возникает при нарушении автоматизма синусового узла, при блокаде выхода импульса из синусового узла либо при нарушениях проведения электрического импульса от предсердий к желудочкам (атриовентрикулярная блокада II-III степени).
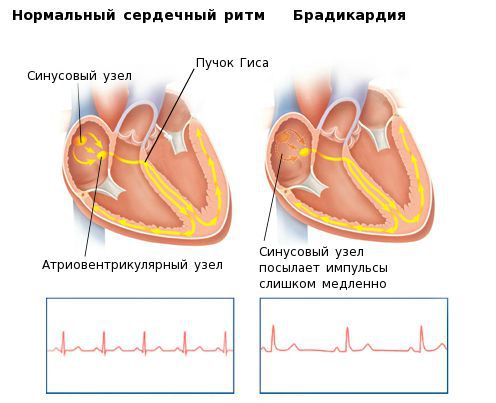
К брадикардии могут приводить внесердечные (экстракардиальные) и сердечные (кардиальные) причины. Однако далеко не всегда при наличии причин, перечисленных ниже, брадикардия требует лечения.
Экстракардиальные — это факторы, не связанные с заболеваниями сердца:
- гипотиреоз (снижение функции щитовидной железы);
- системные заболевания соединительной ткани (системная красная волчанка, склеродермия, ревматическая лихорадка);
- травмы головного мозга (ушиб и отёк);
- кровоизлияние в мозг;
- некоторые инфекционные заболевания (дифтерия, токсоплазмоз, болезнь Лайма);
- высокая концентрация кальция в крови;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- гипотермия (низкая температура тела);
- голодание;
- болезнь Меньера (патология вестибулярного аппарата, сопровождающаяся приступами головокружения и тошноты);
- отравление фосфорорганическими соединениями, которые могут применяться в садоводстве против вредителей растений и для борьбы с домашними насекомыми;
- синдром обструктивного апноэ сна (остановки дыхания во сне) — может стать причиной ночных эпизодов брадикардии.
Отдельно выделяют брадикардию, связанную с действием лекарств. Чаще всего к ней приводит приём:
- бета-адреноблокаторов (бисопролол, метопролол, небиволол);
- недигидропиридиновых антагонистов кальция (верапамил, дилтиазем);
- антиаритмических препаратов;
- ивабрадина.
Урежение сердечного ритма зачастую не побочный эффект лекарственных препаратов — бета-блокаторы, верапамил, дилтиазем, ивабрадин назначаются именно для того, чтобы снизить ЧСС. Например, при ишемической болезни сердца бета-адреноблокаторы назначают с целью снизить ЧСС в покое до 55-60 в минуту. Соответственно, при физической нагрузке прирост ЧСС тоже снижается.
Заболевания сердца могут приводить к брадикардии сами по себе, однако чёткой закономерности здесь нет. Например, инфаркт миокарда может сопровождаться тахикардией, но в ряде случаев инфаркт, обычно нижний, при котором поражается диафрагмальная стенка левого желудочка, приводит к обратимой рефлекторной брадикардии. При переднем инфаркте миокарда может возникать предсердно-желудочковая блокада, причём далеко не всегда проводимость восстанавливается. В таком случае может возникнуть необходимость в установке электрокардиостимулятора.
Перенесённые воспалительные заболевания миокарда (миокардиты) тоже могут стать причиной поражения проводящей системы сердца и привести к брадикардии.
Наиболее характерно возникновение брадикардии при так называемых первичных (идиопатических) заболеваниях проводящей системы сердца. При этих болезнях брадикардия и связанные с нею симптомы — зачастую единственное проявление заболевания. Наиболее значимы среди этих болезней — синдром слабости синусового узла (СССУ) и предсердно-желудочковые блокады (атриовентрикулярные блокады) [2].
Хирургическая коррекция врождённых и приобретённых пороков сердца и радиочастотная абляция (введение катетеров-электродов через крупные сосуды в сердце) также может приводить к развитию предсердно-желудочковых блокад и, как следствие, к брадикардии, однако такие осложнения возникают нечасто.
Классификация и стадии развития брадикардии
Классификация заболеваний, приводящих к брадикардии:
- дисфункция синусового узла;
- предсердно-желудочковые блокады трёх степеней.
В зависимости от выраженности, брадикардия подразделяется на следующие виды:
- лёгкая — частота сердечных сокращений составляет от 50 до 60 ударов в минуту;
- умеренная — от 40 до 50 ударов в минуту;
- выраженная — менее 40 [4].
Осложнения брадикардии
При умеренной и лёгкой брадикардии кровообращение обычно не нарушается, так как в покое такой ЧСС оказывается достаточно. Однако если при физической нагрузке ЧСС не увеличивается, может появиться одышка и слабость. Выраженная брадикардия с ЧСС менее 30-40 в минуту может приводить к потере сознания и предобморочным состояниям, так как головной мозг наиболее чувствителен к снижению кровоснабжения. Однако профессиональные спортсмены переносят выраженную брадикардию в покое, как правило, без каких-либо симптомов. Например, у велогонщика Мигеля Индурайна была зарегистрирована частота сердечных сокращений 28 ударов в минуту в покое.
Частыми осложнениями синдрома слабости синусового узла (СССУ) становятся различные наджелудочковые нарушения ритма, чаще всего это пароксизмальная фибрилляция предсердий, которая проявляется сердцебиением, перебоями в работе сердца, головокружением, слабостью и одышкой. Обмороки и предобморочные состояния при СССУ и при предсердно-желудочковых блокадах приводят к увеличению травматизма из-за падений [3].
Диагностика брадикардии
Так как к брадикардии могут приводить как кардиальные, так и экстракардиальные заболевания, диагностика направлена на выявление не только заболеваний сердца.
Беседуя с пациентом, врач выявляет симптомы, которые могут быть связаны с брадикардией: обмороки, предобморочные состояния, эпизоды головокружения, одышку и слабость при физической нагрузке. Также доктор выясняет, какие лекарственные препараты принимает пациент, и какие заболевания он перенёс.
Стандартная электрокардиография (ЭКГ) в покое позволит оценить ритм сердца за то короткое время, в течение которого она записывается. При клинически значимой брадикардии этого бывает достаточно в тех ситуациях, когда нарушения, сопровождающиеся брадикардией (например, предсердно-желудочковая блокада или снижение активности синусового узла), регистрируются постоянно.

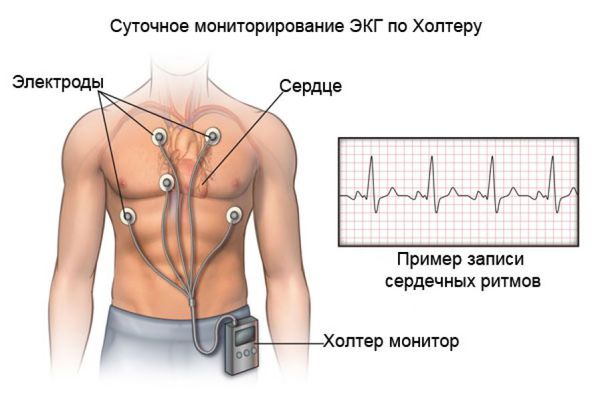
Другим важнейшим методом диагностики для оценки ритма сердца на протяжении суток (а с появлением многосуточных регистраторов — и нескольких дней) является холтеровское мониторирование ЭКГ. Его диагностические качества значительно превышают возможности стандартной ЭКГ. При выполнении холтеровского мониторирования ЭКГ:
- оценивают среднюю ЧСС в течение суток, днём, ночью;
- выявляют значимые паузы в ритме сердца, эпизоды синоатриальных и предсердно-желудочковых блокад, а также любые сердечные аритмии, возникшие во время ношения регистратора ЭКГ;
- сопоставляют симптомы и эпизоды брадикардии и аритмий.
Пациент ведёт дневник, в котором указывает свои симптомы и время их возникновения, а врач, просматривая сделанную в эти моменты запись ЭКГ, оценивает связь описанных симптомов и находок на ЭКГ. Именно такой подход позволяет выявить так называемую “симптомную брадикардию”, которая является одним из важнейших показаний к установке электрокардиостимулятора (ЭКС).
Если симптомы, предположительно связанные с брадикардией, возникают 1-2 раза в месяц, то применяют наружный петлевой регистратор. Принцип работы прибора состоит в том, что записанные данные через время удаляются из памяти, окончательная же запись производится лишь в тот момент, когда устройство автоматически распознаёт наличие аритмии или сам пациент активирует запись при возникновении симптомов.
Фармакологическая проба с атропином позволит оценить вклад вегетативной нервной системы в развитие брадикардии у пациента [5].
Электрофизиологическое исследование (ЭФИ) в диагностике брадикардии имеет меньшее значение, так как спонтанно возникающие эпизоды брадикардии зачастую диагностируются с помощью холтеровского мониторирования ЭКГ.
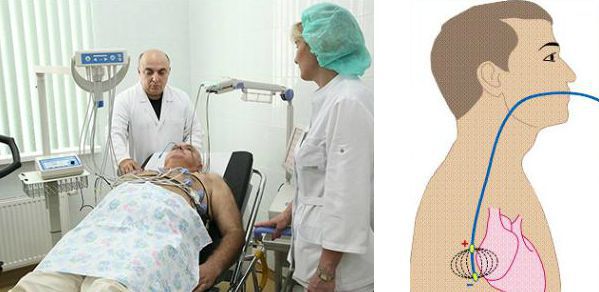
Неинвазивным является чреспищеводный вариант ЭФИ — с помощью введённого в пищевод через нос тонкого зонда-электрода проводится электрическая стимуляция сердца, а затем оценивается время восстановления спонтанной активности синусового узла. Этот метод позволяет оценить нарушение предсердно-желудочковой проводимости.
Инвазивное ЭФИ подразумевает регистрацию спонтанной электрической активности сердца в различных его отделах и электростимуляцию сердца через электроды, введённые в камеры сердца (предсердия и желудочки). Для этого приходится прокалывать бедренную артерию или вену и проводить электрод к сердцу. Однако диагностика брадикардии в большинстве случаев не требует выполнения инвазивного ЭФИ. Метод применяют лишь при неинформативности неинвазивных способов и для уточнения вопроса об имплантации электрокардиостимулятора.
В случаях, когда есть основания полагать, что блокады развиваются при физической нагрузке, либо имеется хронотропная недостаточность синусового узла (ЧСС не возрастает при нагрузка), может быть применён нагрузочный тест под контролем ЭКГ: пациент идет по движущейся дорожке тредмила, либо крутит педали велоэргометра, а параллельно ведётся запись ЭКГ, регистрация артериального давления и оценка симптомов.

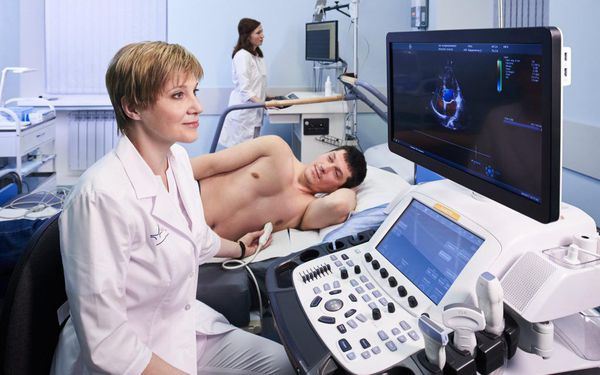
Эхокардиография обычно выполняется в рамках обследования почти всех кардиологических пациентов и позволяет оценить размеры полостей сердца, толщину стенок, состояние клапанов и сократимость миокарда, выявить ряд заболеваний, которые могут приводить к брадикардии.
Лечение брадикардии
Выбор способа лечения брадикардии зависит от вызвавших её причин в том случае, если эти факторы обратимы и можно надеяться, что после их устранения исчезнет и брадикардия. Например, отменяют все лекарства, которые способны замедлять сердечный ритм, если такая отмена не сопряжена с неоправданным риском.
Если же на причины возникновения брадикардии повлиять невозможно, и нет надежды на самостоятельное устранение брадикардии, рассматривается вопрос об установке электрокардиостимулятора. Однако делается это по строгим показаниям, которые чётко сформулированы. Если говорить кратко, то это все случаи брадикардии, при которых доказана связь между симптомами и эпизодами брадикардии [13]. В этом случае имплантация электрокардиостимулятора (ЭКС) проводится с целью улучшения качества жизни.
При предсердно-желудочковых блокадах III степени, II степени 2 типа и при зашедшей далеко атриовентрикулярной блокаде имплантация ЭКС проводится не только для повышения качества жизни, но и с целью улучшения прогноза, так как это увеличивает продолжительность жизни пациентов.
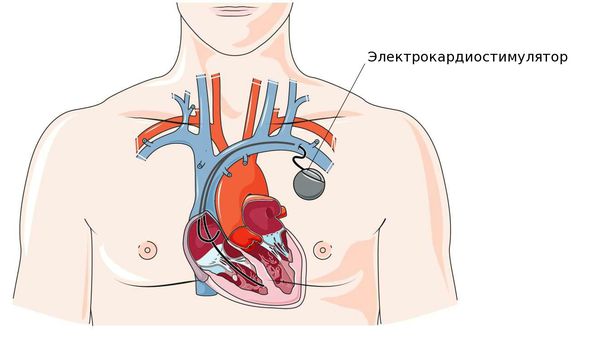
Противопоказаний или возрастных ограничений для этой операции нет. Более того, в большинстве случаев ЭКС устанавливают именно пожилым пациентам. ЭКС – это маленький электронный прибор, работающий от батареи, который может увеличивать частоту ритма сердца.
Он состоит из очень маленького источника питания и миниатюрной электронной схемы, заключённых вместе в металлический корпус. Электронная схема генерирует электрические импульсы, которые проводятся в сердце через изолированные проводники с электродами на их концах. Число импульсов в минуту, которые поступают через электрод к сердцу, называется “базовая частота”. Основной принцип работы кардиостимулятора сводится к двум процессам: восприятие собственной электрической активности сердца и стимуляция его в том случае, когда частота сердечных сокращений ниже установленной базовой частоты.
После небольшого разреза (чаще всего в области большой грудной мышцы слева) электрод вводится в вену, находящуюся под ключицей, и проводится до нужной камеры сердца (предсердия или желудочка) под рентгенологическим контролем. Затем ЭКС соединяют с электродами и устанавливают в специально создаваемое ложе в подключичной области. Операция малотравматична и проводится под местной анестезией.
После имплантации ЭКС пациент наблюдается у кардиолога и периодически проходит осмотр у хирурга-аритмолога для оценки работы ЭКС с помощью специального устройства — программатора. Этот прибор позволяет считывать данные о работе ЭКС и при необходимости перепрограммировать его.
Осложнения электрокардиостимуляции встречаются редко. Раньше, при имплантации ЭКС старого типа, иногда наблюдался “синдром ЭКС”, проявлявшийся такими симптомами, как ощущение пульсации в голове и шее, гипотония, слабость, головокружение, плохая переносимость физических нагрузок. Имплантация современных, в большинстве случаев двухкамерных ЭКС с частотной адаптацией, в подавляющем большинстве случаев позволяет избежать развития данного симптомокомплекса. Другим редким осложнением после установки ЭКС является инфицирование ложа ЭКС, когда развиваются симптомы общего и местного воспаления: повышенная температура тела, боль и покраснение в месте имплантации[7].
Прогноз. Профилактика
При своевременном лечении прогноз благоприятный. Профилактикой можно считать своевременное выявление и устранение тех факторов, которые приводят к брадикардии. Однако в случае изолированных заболеваний проводящей системы сердца профилактика невозможна: предотвратить эти болезни медицина пока не может.
Так как брадикардия — это не заболевание, а симптом, который может быть в ряде случаев физиологической особенностью, это состояние само по себе не является причиной освобождения от воинской службы. Тем не менее при выявлении брадикардии призывник должен пройти обследование, чтобы выявить или исключить внесердечную патологию или заболевания сердца, которые могли бы обусловливать брадикардию. Призыву не подлежат мужчины с атриовентрикулярной блокадой и СССУ [6].
Источник
Брадикардия при давлении
Пульс и давление тесно связаны. Поэтому, если человек страдает брадикардией (низкий пульс), это влияет на давление не лучшим образом, поскольку нарушается ритм сердца. По этой причине важно знать, как предотвратить подобное состояние и вовремя начать лечение, чтобы избежать возможных негативных последствий.
Нормы пульса и давления
Нормой пульса считается от 60 до 80 ударов в 60 секунд.
Но надо учитывать и возраст. К примеру, у новорожденного ребенка нормой считается 130—140 ударов, а у пожилых людей — 55—56. В этом нет ничего страшного. Однако, если человеку от 20 до 60 лет и пульс падает, то стоит побеспокоиться. Нормой АД считается 120/80 мм рт. ст. Но и здесь есть возрастные особенности. Нормы АД у мужчин и женщин разных возрастов представлены в таблице.
| Возраст, лет | Норма у женщин, мм рт. ст. | Норма у мужчин, мм рт. ст. |
| 20 | 116/72 | 123/76 |
| от 20 до 30 | 120/75 | 126/79 |
| от 30 до 40 | 127/79 | 129/81 |
| от 40 до 50 | 137/83 | 135/82 |
| от 50 до 60 | 144/85 | 142/85 |
| Старше 60 лет | 159/85 | 159/85 |
Вернуться к оглавлению
Причины и симптомы брадикардии
При низком артериальном давлении
Среди факторов, которые приводят к брадикардии и пониженному давлению, выделяют:
- переохлаждение;
- интенсивные занятия спортом;
- позднюю беременность;
- отравление;
- инфекционные заболевания тяжелой формы;
- аллергии;
- потерю крови в больших количествах;
- внутренние кровотечения;
- гипотиреоз;
- ишемическую болезнь;
- кардиосклероз;
- заболевания артерий;
- проблемы с синусовым узлом;
- рубец, который появился из-за инфаркта;
- наследственный фактор;
- прием медикаментов, вызывающих брадикардию.
Вернуться к оглавлению
При высоком давлении
Симптоматика
Самый главный симптом брадикардии — замедление сердечных сокращений до 60 и менее ударов в минуту. Наряду с этим, отмечаются:
Механизм развития
Как упоминалось выше, брадикардия — нарушение работы пульса. Чтобы рассмотреть механизм развития брадикардии, нужно сначала разобраться, как функционирует пульс у здорового человека. Важную роль играет синусный узел, ведь именно в этом месте зарождается возбуждение, которое попадает к сердцу с помощью нервных волокон. Это заставляет сердце сокращаться. Поэтому и на синусном узле лежит ответственность за эти импульсы. Ритм называют синусным, если сокращения отделов сердца провоцирует синусный узел. В таком случае это правильный ритм.
Однако, есть и нюансы. Дело в том, что синусный узел не может передавать сигнал абсолютно всем сердечным мышцам. Существуют и другие узлы, которые играют важную роль в работе сердца. От синусного узла импульс доходит до синоатриального, а дальше — к атиовентрикулярному. Если во время передачи импульса от одного узла к соседнему возникает сбой, то сердце работает неправильно и развивается брадикардия.
Брадикардия и давление: лечение
Повышенное давление и брадикардия
Брадикардия при повышенном давлении — редкое явление, однако и это заболевание отличается своими особенностями. Чтобы вовремя избавиться от недуга, нужно обратиться в больницу и проконсультироваться с доктором. Категорически запрещено самолечение. Также не рекомендуется понижать АД при брадикардии народными средствами в таком случае.
Если есть желание избавиться от брадикардии и понизить давление, не употребляйте бета-адреноблокаторы. Дело в том, что они влияют на функции синусного узла не лучшим образом, а это, в свою очередь, приводит к осложнению брадикардии. Также запрещено употреблять медикаменты, которые блокируют кальциевые каналы. Чтобы снизить давление и улучшить состояние здоровья, лучше принимайте альфа-адреноблокаторы или мочегонные медикаменты. Но обязательно перед приемом посоветуйтесь с доктором. Понижать АД помогает и отказ от алкоголя. Не стоит испытывать больших физических нагрузок и злоупотреблять кофе. Снижать высокое давление помогают ванны для рук и ног.
Пониженное давление и брадикардия
Брадикардия при пониженном АД опасна, ведь такое состояние грозит инфарктом, аритмией и другими заболеваниями.
Поэтому при первых симптомах обратитесь в больницу. В этом случае рекомендуется пройти обследование — сдать анализ крови и сделать ЭКГ. При этом следите за показателями, а желательно записывайте их, чтобы потом предоставить врачу. Так проще установить правильный диагноз. Снижение давления можно купировать в домашних условиях. Доктора рекомендуют пить кофе, больше двигаться и больше дышать свежим воздухом. Следует придерживаться правильного режима дня и вовремя ложиться спать. Правильно питайтесь. Кушайте морепродукты и орехи. Это помогает вернуть пониженное давление в норму. Можно также принять лекарства. Например, настойку элеутерококка или лекарство «Аскофен».
Брадикардия при нормальном давлении
Такое состояние является вполне нормальным для спортсменов: бегунов, пловцов, велосипедистов и других. Но если заметны неприятные признаки, такие как отеки, тошнота, стоит задуматься. Опять же, прислушайтесь к советам выше и обратитесь к доктору. Помните, что брадикардия при нормальных показателях давления не приводит к добру. Есть вероятность возникновения шока или коллапса, который может закончиться смертью. Эффективное лечение, а вместе с тем и профилактика — правильный образ жизни. Откажитесь от вредных привычек и правильно питайтесь. Также нужны умеренные физические нагрузки.
Источник
Брадикардия при внутричерепной гипертензии
При каких заболеваниях встречается внутричерепная гипертензия?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Внутричерепная гипертензия — это состояние высокого давления ликворной жидкости в полости черепа. Такая патология достаточно часто встречается, и достаточно негативно сказывается на работе структур мозга. По статистике высоким внутричерепным давлением чаще страдают представители сильного пола.
Почему бывает гипертензия?
Если речь идет о причинах, то синдром внутричерепной гипертензии встречается при следующих отклонениях:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- гипоксия мозга;
- инфекционное поражение (энцефалит, менингит);
- венозный застой;
- гипертермия;
- инсульт;
- ЧМТ;
- гидроцефалия;
- отек мозга;
- новообразование.
Что происходит при возникновении болезни?
При развитии внутричерепной гипертензии у больного отмечаются косвенные признаки внутричерепной гипертензии, которые могут указывать на наличие данного синдрома:
- Частые головные боли, особенно в утренние часы и по ночам. Это бывает по причине того, что ликворная жидкость в положении лежа хуже всасывается и переполняет русло.
- На высоте боли развивается тошнота и рвота.
- Возникает быстрое утомление даже при минимальном физическом или умственном напряжении.
- Отмечается нервозность и повышенная возбудимость.
- Со стороны вегетативной нервной системы — сердцебиение или брадикардия, склонность к потливости, постоянные скачки давления.
- Могут быть предобморочные состояния или полная потеря сознания.
- Под глазами у больного постоянно присутствуют синие круги, при их натяжении визуализируются мелкие расширенные вены.
- При снижении атмосферного давления или магнитных бурях состояние человека значительно ухудшается, такие пациенты отмечают высокую метеочувствительность.
Ни один из признаков внутричерепной гипертензии не является специфическим, но их совокупность позволяет предположить данный синдром.
Доброкачественная гипертензия
Многие практикующие специалисты отмечают, что существует такое явления, как доброкачественная гипертензия головного мозга. Она появляется в результате включения механизма компенсации при некоторых физиологических явлениях, и ею страдают женщины молодого возраста, имеющие избыточный вес.
Такое состояние является обратимым, и протекает без выраженной клинической картины. Обычно такие пациенты не идут на прием к врачу, поскольку незначительная головная боль, которая может появиться в этот момент легко проходит после приема анальгетика.
Как уточняется диагноз?
Для того чтобы быть уверенным в правильности диагноза следует провести дополнительные обследования:
- осмотр сосудов глазного дна, которые при высоком давлении отличаются извитостью и расширяются;
- при УЗИ сосудов черепа отмечаются застойные явления венозной системе;
- КТ или МРТ позволяют увидеть непосредственное расширение полостей в желудочках мозга;
- ЭЭГ может служить дополнением к общим исследованиям, и помогает определить особенности работы мозга;
- измерение давления субдурально или эпидурально (используется только в крайних случаях вследствие высокой травматичности).
Из всех вышеперечисленных методик наиболее объективную картину дает МРТ и КТ. Тем не менее, следует провести все виды исследований для максимально точного установления патологии и проведения адекватного и полноценного лечения.
Как помочь при данном состоянии?
Синдром высокого внутричерепного давления является довольно серьезным признаком, и требует безотлагательного лечения. Для этого рекомендуется обратиться к невропатологу или терапевту.
Нельзя пускать болезнь на самотек, поскольку постоянное воздействие ликвора на структуры мозга могут приводить к изменению интеллектуальных способностей и даже регуляцию работы внутренних органов и систем.
Данная патология не во всех случаях требует оказания помощи в условиях стационара. Это зависит от того, насколько тяжелое состояние отмечается у пациента.
Лечение начинается с того, что больному следует принимать осмотические мочегонные средства. Их пропивают определенными курсами, но при наличии постоянных приступов используются регулярно.
При легкой степени гипертензии можно нормализовать состояние таким образом:
- Отрегулировать количество выпиваемой жидкости.
- Применить мануальную терапию или остеопатию, они имеют возможность нормализовать венозный отток.
- Делать регулярно определенные упражнения для нормализации черепного давления.
- При тяжелом состоянии применяется тиопентал натрия (особенно после нейрохирургического вмешательства), метод гипервентиляции.
- Если развивается гидроцефалия, то используется дренаж ликвора.
- При наличии опухолевого процесса применяются кортикостероиды (дексаметазон или метилпреднизолон).
- Устранение головной боли осуществляется при помощи НПВС (нимид), или антимигренозных средств.
- Возбудимость и нарушение сна купируется успокоительными препаратами и снотворными.
- Доброкачественная форма гипертензии обычно не нуждается в использовании специальных препаратов. Врач в таком случае рекомендует следить за своим весом и немного снизить потребление жидкости. Иногда используются диуретики (чаще всего это диакарб).
Если синдром прогрессирует, а медикаментозная терапия не оказывает эффекта, то спасти больного можно только оперативным путем. Оно заключается в постановке шунта для улучшения оттока ликвора.
Используется также глицерол при внутричерепной гипертензии. Он помогает снять давление за счет перехода жидкости в плазму крови. Его растворяют в несладком фруктовом соке и принимают внутрь. Необходимую дозировку следует выяснить у невропатолога. Рекомендуется для лечения, как у детей, так и у взрослых, используется длительно, не менее 1,5−2 месяцев.
Внутричерепная гипертензия требует квалифицированного и комплексного подхода к лечению, поэтому при возникновении малейших признаков этого недуга следует сразу обратиться за помощью к врачу.
Какие побочные эффекты при лечении гипертензии могут развиться на принимаемые медикаменты?
1. Гипотензия — снижение артериального давления ниже 100/60 мм рт.ст., это побочный эффект характерный для всех препаратов.
2. Брадикардия – снижение пульса ниже 60 ударов в минуту, характерна для бета-адреноблокаторов, однако нужно отметить, что именно достижение пульса 50-55 в минуту является целевым и говорит о адекватно подобранной дозе препарата, конечно если у Вас при таком пульсе не появилось как-либо симптомы. Однако чрезмерное замедление пульса может сопровождаться теми же проявлениями что и гипотензия, а иногда может приводить к потере сознания.
3. Сухой кашель – характерный побочный эффект для группы ингибиторов АПФ, может проходить самостоятельно, но не всегда, в ряде случаев ингибиторы АПФ приходиться заменять на другой препарат, схожий по действию, из группы сартанов.
4. Отечность ног – симптом характерен для группы антагонистов кальция, не представляет опасности для жизни, однако может имитировать или скрывать симптомы сердечной недостаточности.
Обратите внимание, что здесь указаны самые распространенные осложнения, не учитывая многочисленных аллергических реакций и редких состояний, когда игнорируются противопоказания к назначению препаратов.
В любом случае, о всем необычным или беспокоящем Вас должно быть сообщено лечащему врачу.
Одышка при сердечной недостаточности, лечение которой осложняется основным заболеванием
Причины при заболеваниях сердца
Если сердце не может справиться с нагрузками, возникает одышка. В сосудах лёгких замедляется кровоток и увеличивается давление в артериях, вследствие чего происходит спазм артериол. Естественно, нарушается газообмен.
Можно описать более подробно схему развития одышки при сердечных заболеваниях:
- Если поражены левые участки сердца, то снижается объём сердечного выброса и в области лёгких образуется застой крови.
- Застойные проявления нарушают газообмен дыхательных путей, что вызывает сбой их вентиляции.
- Для нормализации дыхания организм увеличивает глубину и частоту вдохов. Так и развивается одышка.
Почти все сердечно-сосудистые патологии сопровождаются одышкой различных типов:
- У пожилых людей нехватка воздуха проявляется при ишемии и артериальной гипертензии.
А так как между гипертонией и лишним весом существует корреляция, то у полных пациентов с постоянно повышенным давлением, одышка присутствует не только при нагрузках, но и в состоянии покоя, и даже ночью.
Сон таких людей тревожный и часто прерывается апноэ.
Как определить, что одышка именно сердечная? Такая одышка обладает специфическими симптомами, которые необходимо знать:
- Вдох очень затруднённый.
- Возникает и усиливается при
