Аллергический отек на укус насекомого лечение
Аллергия на укусы жалящих и кровососущих насекомых – это развитие реакции гиперчувствительности к компонентам яда, слюны и другим веществам, попадающим в организм человека при контакте с членистоногими. При этом аллергическая реакция может быть немедленной или замедленной, клинические проявления местными – в виде отека, покраснения или общими – вплоть до анафилактического шока. Диагностика аллергии включает сбор анамнеза, анализ симптомов заболевания и данных лабораторных исследований. Лечение – удаление аллергена и уменьшение его всасывания, противошоковые мероприятия, АСИТ.
Общие сведения
Аллергия на укусы и ужаления насекомых, а также гиперреакция при контакте с продуктами их жизнедеятельности (инсектная аллергия) обнаруживается у каждого десятого жителя нашей планеты. Наиболее опасна аллергическая реакция на яд перепончатокрылых жалящих насекомых, которая нередко заканчивается анафилактическим шоком и смертельным исходом. Сенсибилизация к яду пчел, ос, шершней чаще развивается у молодых пациентов в возрасте до 20 лет, в том числе у детей и подростков.
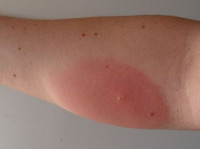
Аллергия на укусы насекомых
Причины
Чаще всего острые аллергические реакции возникают при укусах перепончатокрылых жалящих насекомых: пчел, шмелей, ос, шершней, а также муравьев. В яде, проникающем в организм во время укуса, содержится большое количество высокомолекулярных белков-ферментов, основных пептидов, биогенных аминов, которые приводят к развитию целого каскада нежелательных реакций. Это местные изменения в зоне укуса (расширение сосудов и повышение их проницаемости, раздражение болевых рецепторов), токсический эффект всасываемого яда и непосредственно сама аллергическая реакция.
При укусах кровососущих насекомых: комаров, мошек, слепней, клопов, блох в кожные покровы со слюной проникают различные биологически активные элементы, обладающие токсическим, противосвертывающим действием и нередко вызывающие развитие гиперчувствительности. Аллергия может возникать на укусы жуков, тараканов, некоторых разновидностей бабочек, а также при контакте с продуктами жизнедеятельности насекомых.
Патогенез
Сенсибилизация при инсектной аллергии развивается несколькими путями: парентеральным (при ужалении, укусе), аэрогенным (попадание в дыхательные пути с домашней пылью частиц насекомых и их экскрементов), контактным, алиментарным (при приеме пищи). Основные механизмы патологического процесса обусловлены возникновением аллергических реакций немедленного типа, иммунокомплексных и псевдоаллергических реакций.
При немедленном реагировании иммунной системы вырабатываются специфические иммуноглобулины IgE к конкретному виду инсектного аллергена. В этом случае симптомы болезни обычно появляются в первые 10-20 минут после укуса. Иммунокомплексный тип реакций сопровождается синтезом IgG и формированием циркулирующих иммунных комплексов, при псевдоаллергии патологический процесс запускают биологически активные компоненты, содержащиеся в яде и слюне насекомых.
Симптомы аллергии на насекомых
Клинические признаки аллергии могут быть местными (ограниченными местом ужаления или укуса), органными (характеризующимися нарушением функции органов-мишеней) и генерализованными, когда патологический процесс является системным, нарушает работу всего организма и представляет серьезную угрозу для жизни. Местные изменения характеризуются появлением на коже локального очага покраснения и отека размером от 7-10 сантиметров в диаметре, сопровождающегося выраженным кожным зудом. Иногда в районе укуса может возникать папулезная сыпь, локализованные участки некроза, пузыри. При расчесах и отторжении эпидермиса возможно инфицирование.
Системные проявления аллергии на укусы членистоногих могут быть легкими (распространенная сыпь, зуд, беспокойство), выраженными (присоединение головокружения, болей за грудиной и по ходу кишечника, диспепсии), тяжелыми (осиплость голоса, одышка, удушье, страх смерти, сопор). В крайне тяжелых случаях после укуса развивается анафилактическая реакция с выраженным снижением артериального давления, потерей контроля над функцией тазовых органов, появлением сопора и комы, остановкой дыхания и сердечной деятельности, что при отсутствии экстренной помощи заканчивается летальным исходом.
Органные проявления аллергии встречаются достаточно редко и характеризуются развитием сосудистого воспаления по типу васкулита, поражения сердечной мышцы, ткани почек, мозга, суставов, периферической нервной системы и появлением симптоматики, встречающейся при данных заболеваниях. Непосредственный контакт с телами насекомых и их экскрементами иногда приводит к появлению симптомов риноконъюнктивита, стоматита, бронхоспазма, диспепсии.
Диагностика
Основная задача специалиста в области современной аллергологии на этапе постановки диагноза – тщательный сбор анамнестических данных (наличие в прошлом аллергических реакций при контакте с насекомыми, установление факта укуса, вид членистоногого и т. д.), внимательный клинический осмотр (выявление симптомов поражения кожных покровов, наличие признаков генерализации и органных расстройств). При необходимости назначаются дополнительные исследования, помогающие диагностировать системные и органные нарушения (общий и биохимический анализ крови, анализ мочи, ЭКГ, спирография, УЗИ органов брюшной полости и т. д.).
Выполняются специальные тесты, используемые в диагностике аллергических болезней. Среди них – кожные аллергопробы с инсектными аллергенами (проведение тестов должно осуществляться только врачом-аллергологом в специализированном кабинете), лабораторные анализы для выявления специфических иммуноглобулинов к аллергенам и другие исследования. Дифференциальная диагностика аллергии на укусы насекомых осуществляется с другими аллергическими реакциями (крапивницей, отеком Квинке, ринитами и конъюнктивитами, бронхоспастическими состояниями), контактным дерматитом, различными токсическими реакциями, заболеваниями внутренних органов. Может потребоваться консультация дерматолога, кардиолога, нефролога, ревматолога и других специалистов.
Лечение аллергии на насекомых
При местных реакциях лечение амбулаторное. При развитии анафилактического шока, системных и органных реакций показано лечение и последующее наблюдение в стационаре. Лечебные мероприятия при аллергии на укусы насекомых предусматривают скорейшее выведение аллергена из организма и уменьшение его всасывания, проведение симптоматического лечения и АСИТ.
- Элиминация аллергена. При наличии жала производится его удаление. Накладывается жгут выше места укуса на 20 минут и холод местно. Необходимо обеспечить покой и возвышенное положение конечности.
- Лекарственные препараты. Применяются антигистаминные средства первого и второго поколения, глюкокортикостероидные гормоны, прессорные амины, бронхолитики и другие медикаменты, показанные для нормализации функции пострадавшего органа или системы.
- АСИТ. Проведение аллерген-специфической иммунотерапии осуществляется по показаниям в условиях специализированного аллергологического кабинета.
Прогноз и профилактика
При своевременном обращении к специалисту и оказании квалифицированной медицинской помощи аллергия на укусы насекомых в большинстве случаев заканчивается благоприятно при полном восстановлении трудоспособности. При развитии тяжелых системных и органных поражений прогноз ухудшается.
Профилактика предусматривает проведение санитарно-просветительной работы, ограничение пребывания возле пасек и других мест, где могут скапливаться насекомые (плодоовощные рынки, свалки мусора и т. д.), использование средств защиты (маски, сетки, одежда), поддержание чистоты в помещениях, обработка химическими средствами для отпугивания и уничтожения членистоногих. При наличии в анамнезе случаев аллергии на укусы насекомых следует составить и носить с собой паспорт больного аллергическим заболеванием и набор с медикаментами (противошоковый комплект).
Источник
Медучреждения, в которые можно обратиться
Общее описание
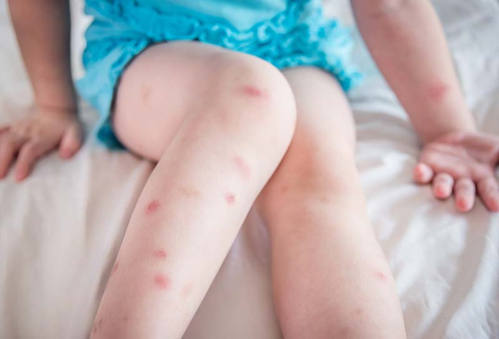 Аллергическая реакция на укусы кровососущих и жалящих насекомых возникает из-за гиперчувствительности организма к компонентам слюны, яда и других веществ, которые попадают в человеческий организм при контакте с насекомыми.
Аллергическая реакция на укусы кровососущих и жалящих насекомых возникает из-за гиперчувствительности организма к компонентам слюны, яда и других веществ, которые попадают в человеческий организм при контакте с насекомыми.
Тип аллергической реакции может быть как немедленным, так и замедленным. Клинически данная патология проявляется покраснением, отеком, кожным зудом в месте укуса. При тяжелой форме аллергии могут развиться тяжелые осложнения (отек Квинке, анафилактический шок), которые при отсутствии своевременной медицинской помощи могут привести к летальному исходу.
Диагностика данного вида аллергии комплексная. Терапия включает в себя удаление аллергена из организма пациента или замедление его всасывания в кровь, прием антигистаминных препаратов, противошоковые мероприятия, АСИТ.
Причины
Чаще всего развитие аллергии на укусы насекомых вызвано наследственной предрасположенностью. Такая гиперчувствительность организма сохраняется на протяжении всей жизни человека, причем с каждым новым укусом насекомого клиническая картина становится все более тяжелой.
Помимо наследственности, спровоцировать развитие аллергии на укусы насекомых могут следующие факторы:
- наличие в анамнезе пациента хронических соматических заболеваний;
- неправильное питание — злоупотребление фастфудом и другой вредной едой с высоким содержанием ароматизаторов, искусственных красителей, консервантов;
- плохая экология;
- работа на вредном производстве и ряд других.
Сильнее всего организм реагирует на укусы шершней, ос, пчел, шмелей. Реакция на укусы кровососущих насекомых (клопы, комары, блохи, москиты) значительно слабее.
Симптомы аллергии на укусы насекомых
Инсектная аллергия может возникнуть у абсолютно любого человека. Правда для большинства людей это проходит без особых последствий. Госпитализации и стационарного лечения не требуется, прием медикаментов также необходим далеко не всегда. Отек, покраснение и кожный зуд в месте укуса через несколько дней исчезают сами по себе. Такая реакция организма на укус называется нормальной.
Кроме этого, различают локальный и аллергический тип реакции. При локальной реакции на месте укуса образуется небольшая припухлость. В ряде случаев воспаление может распространяться дальше (например, на всю руку при укусе в ладонь). Такая реакция также проходит самостоятельно в течение нескольких часов.
Аллергическая реакция бывает двух типов:
1. Острая. Развивается стремительно, спустя 5-20 минут после укуса и проявляется следующими симптомами:
- затрудненное дыхание, ощущение удушья;
- одышка;
- тахикардия или аритмия;
- крапивница, которая быстро распространяется с места укуса по всему телу;
- испарина на висках, лбу;
- отеки губ, шеи, лица;
- резкий прилив крови к лицу с последующей анемией;
- страх, тревога, беспокойство, повышенная нервная возбудимость;
При развитии такого типа аллергии необходимо немедленно вызвать медиков и оказать человеку первую помощь.
2. Умеренная. Развивается спустя несколько часов после укуса и проявляется следующими клиническими признаками:
- сильная боль в месте укуса;
- кожный зуд;
- припухлость и покраснение кожи в месте укуса, повышение местной температуры;
- мелкие высыпания, которые локализуются по периметру отека.
Диагностика
Основными методами диагностики при укусах насекомых являются:
- Сбор анамнеза, опрос. Доктора интересует, как давно произошел укус, и какое именно насекомое укусило пациента. Кроме этого, врач интересуется, нет ли у пациента или его ближайших родственников какого-либо вида аллергии.
После этого специалист проводит осмотр места укуса, выявляет характерные симптомы аллергии, при обнаружении под кожей инородных предметов (например, жала пчелы) удаляет их. - Анализ крови (общий). Выявляют повышенное содержание эозинофилов, что говорит о развитии в организме пациента аллергической реакции.
- Измерение давления, ЭКГ. Проводят для выяснения общего состояния пациента.
- Анализ крови (биохимический). Выявляют возможные нарушения в работе внутренних органов.
- Определение уровня иммуноглобулина Е в сыворотке крови. При помощи этого исследования можно определить, укус какого насекомого привел к развитию аллергической реакции.
Лечение аллергии на укусы насекомых
При легкой аллергической реакции специфической терапии не требуется. Пациенту назначают антигистаминные препараты и проводят симптоматическое лечение, направленное на снятие неприятных ощущений.
При тяжелой аллергической реакции необходимо немедленно вызвать скорую помощь для госпитализации пациента и проведения немедленного стационарного лечения. Если человека укусило жалящее насекомое, то нужно аккуратно извлечь из кожи жало, не повредив мешочек с ядом, который находится на его кончике.
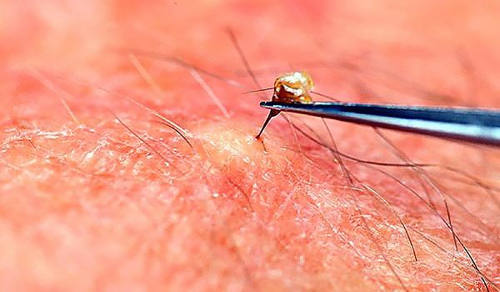 |
| Удаление жала из кожи |
На место укуса накладывают холод для уменьшения воспаления и гиперемии. Пациента кладут на ровную поверхность, голова и плечи должны быть приподняты. Если возникает отек шеи или лица нельзя давать пациенту таблетки или воду. Также не следует давать человеку алкоголь, так как он расширяет сосуды, что способствует более быстрому всасыванию яда в организм и развитию интоксикации.
После приезда бригады скорой помощи больному проводят экстренное лечение. Для стабилизации дыхания, работы сосудов и миокарда внутримышечно вводится адреналин. Кроме этого, показаны инъекции антигистаминных препаратов. В зависимости от клинической картины могут быть назначены другие лекарственные средства (например, бронхолитики при спазме дыхания).
Если симптомы аллергии не настолько сильные, то назначаются местные антигистаминные средства в виде мазей и гелей. Для более интенсивного вывода токсинов из организма показан прием сорбентов. При повторном развитии аллергии необходимо принимать препараты, назначенные лечащим врачом.
Такое плановое лечение включает в себя следующие этапы:
- прием антигистаминных препаратов в таблетках;
- инъекции хлористого кальция;
- прием системных глюкокортикостероидных препаратов.
Одним из самых эффективных методов терапии инсектной аллергии является АСИТ. Суть данной методики заключается в формировании адекватного иммунного ответа организма на определенный аллерген.
Для достижения этой цели пациенту в течение длительного времени вводят микродозы вещества, которое по своему составу напоминает яд ос, пчел, муравьев. Дозировка постепенно увеличивается и, в конце концов, организм привыкает и перестает реагировать на этот аллерген.
Возможные последствия
Самыми опасными осложнениями при данном виде аллергии являются отек Квинке и анафилактический шок.
В первом случае возникает сильнейший отек тканей, который обусловлен выбросом в кровь большого количества биологически активных веществ, что приводит к повышению проницаемости и расширению сосудов.
Крайне опасным является состояние, когда отек возникает в области шеи, языка и гортани. Это приводит к сдавливанию верхних дыхательных путей и асфиксии. При отсутствии своевременной медицинской помощи человек может умереть от удушья.
Развитие анафилактического шока происходит из-за нарушения центрального и периферического кровообращения, которое вызвано выбросом большого количества биологически активных веществ в кровь.
Состояние шока развивается стремительно. Пациент становится беспокойным, у него появляется одышка, нарушается диурез, возникает спутанность сознания. Кожа становится влажной, синюшной, холодной. Могут появиться рвота и диарея.
Резко падает давление, возникает отек верхних дыхательных путей. Если вовремя не оказать пациенту медицинскую помощь, то возникает сосудистый коллапс и человек может быстро умереть.
Профилактика
Основной мерой профилактики является полное исключение любых контактов с аллергеном. К сожалению, в случае с инсектной аллергией это маловероятно, так как укус насекомого может произойти в самом неожиданном месте.
Поэтому если аллерген точно установлен, то рекомендуется пройти курс специальной терапии АСИТ, при помощи которой организм сможет адаптироваться к аллергену и его реакция на укус перестанет быть бурной и опасной для жизни.
Меры предосторожности, которые помогут свести к минимуму риск укуса насекомыми:
- необходимо по возможности избегать мест скопления насекомых;
- при выезде на природу необходимо надевать максимально закрытую одежду неярких цветов;
- нельзя использовать на природе туалетную воду, духи, которые могут привлечь внимание жалящих насекомых;
- перед выходом на свежий воздух необходимо пользоваться репеллентами;
- при себе следует обязательно иметь антигистаминные средства и другие препараты от аллергии.
Здоровья вам!
Что нужно пройти при подозрении на заболевание
Источник
Анафилактическая реакция (АР) на укусы насекомых – это быстро развивающаяся, опасная для жизни системная реакция, затрагивающая как минимум 2 системы органов, которая возникает у людей с повышенной чувствительностью к яду осы, пчелы или шершня.
Среднее время от укуса до опасной для жизни реакции (остановка дыхания или сердца) составляет всего 12 минут, поэтому для предотвращения смерти важно быстрое и соответствующее лечение. Препарат первой линии для лечения АР – адреналин, поэтому пациенты с аллергией на яд насекомых должны иметь с собой автоматический инъектор адреналина (ААИ) и знать, как и когда его использовать.
В этой статье описаны клинические симптомы анафилаксии после укуса насекомых, принципы лечения, даны рекомендации для пациентов и врачей о том, что делать в случае анафилаксии, а также обсуждаются рекомендации по назначению адреналина и др. лекарств. Статья основана на консенсусе Европейской академии аллергии и клинической иммунологии (EAACI) от 2016 г.
Анафилактическая реакция после укуса насекомых
Иммуноглобулин E участвует в патогенезе анафилаксии, и его связывание с рецепторами FCε на базофилах и тучных клетках вызывает секрецию клеточно-опосредованных медиаторов. Другие альтернативные или сопутствующие механизмы патогенеза не известны, но считается, что системы комплемента и коагуляции активируются вместе.
Неизвестно, насколько быстро и насколько сильно АР разовьется у конкретного пациента. Доступны несколько вариантов:
- самоограничивающаяся анафилаксия (из-за эндогенных механизмов саморегуляции);
- двухфазная реакция;
- длительная афиналаксия;
- гибель.
В некоторых случаях после укуса могут возникать предупреждающие (продромальные) симптомы, в других случаях симптомы анафилаксии проявляются сразу. У детей системные реакции обычно легкие (около 60% случаев) и возникают только на коже, а около 70% взрослых испытывают респираторные или сердечно-сосудистые симптомы.
![]() Лечение анафилаксии – что нужно знать пациенту?
Лечение анафилаксии – что нужно знать пациенту?
Лечение анафилаксии – что нужно знать пациенту?
Все пациенты с укусами AR-насекомых в анамнезе должны всегда иметь при себе лекарства для оказания первой помощи и знать, что делать в случае АР.
Лечение первой линии при анафилаксии – адреналин. Чтобы набрать лекарство из флакона в шприц, требуется время, и не все пациенты могут сделать это должным образом, поэтому можно использовать специальную автоматическую ручку с лекарством (уровень рекомендации D). В Европе в аптеках доступны дозы EpiPen ® AAI 0,15 мг или 0,3 мг.
После укуса насекомого (пчелы, осы и т. д.) пациенту следует обратиться за помощью и занять определенное положение в соответствии с преобладающими симптомами:
- Если преобладают респираторные симптомы (одышка, хрипы), следует сесть.
- Если прогрессируют признаки сердечно-сосудистого поражения (слабость, головокружение, учащенное сердцебиение), пациенту следует лечь и поднять ноги (уровень рекомендации D).
Антигистаминные препараты второго поколения (AГ) быстрого действия, например, левоцетиризин 10 мг, цетиризин 20 мг. Детям следует принимать двойную дозу в зависимости от возраста и глюкокортикостероиды (ГКС), например, преднизолон: от 50 до 100 мг, 1-2 мг / кг массы тела у детей.
В случае легкой системной реакции для лечения достаточно перорального приема антигистаминного препарата и глюкостероида. У пациентов, получавших специфическую иммунотерапию (СИТ), АГ и ГКС после укуса, системная аллергическая реакция обычно не развивается. Тем не менее, использование АГ и ГКС не должно задерживать использование адреналина, если он есть у пациента, и появились симптомы повреждения систем других органов, кроме кожи.
Отсроченное введение адреналина во время приступа связано с повышенной смертностью и двухфазным течением анафилаксической реакции (уровень рекомендаций D).
Пациенты с астмой должны также иметь при себе агонист бета-2-адренорецепторов короткого действия и, в случае респираторной недостаточности, использовать столько ингаляций, сколько необходимо(уровень рекомендации D).
Всем пациентам, обратившимся в лечебное учреждение после анафилаксии, необходимо предоставить письменную информацию о том, как избежать крылатых насекомых и что делать в случае укуса.
Препараты первого ряда для лечения анафилаксии: Адреналин
- Значение. По практическим и этическим причинам эффективность адреналина в качестве терапии первой линии для лечения анафилактической реакции в проспективных, рандомизированных или полурандомизированных клинических исследованиях АР не демонстрировалась. Однако все согласны с тем, что адреналин является основным препаратом, необходимым для лечения анафилаксии, который останавливает дальнейшее прогрессирование приступа и предотвращает опасные для жизни сердечно-легочные системные реакции (уровень рекомендаций C).
- Место введения. Также для оценки биодоступности и оптимальной дозы адреналина во время анафилаксии (подкожной, внутримышечной или внутривенной) не проводилось никаких проспективных исследований на людях. Основываясь на данных клинических исследований у здоровых детей и взрослых, адреналин следует вводить внутримышечно (предпочтительно на среднюю переднюю поверхность бедра), как только диагностируется или подозревается приступ анафилаксии (уровень рекомендаций A).
- Противопоказния. Абсолютных противопоказаний к употреблению адреналина нет. Во время приступа адреналин следует вводить как пожилым пациентам, так и лицам с сердечно-сосудистыми заболеваниями, а также младенцам и детям.
- Дозировка. Рекомендуемая внутримышечная доза адреналина составляет 10 мкг/кг, максимальная доза составляет 300 мкг для детей и 500 мкг для взрослых. При необходимости инъекции адреналина следует повторять каждые 5–15 минут, в зависимости от силы АР и реакции на лечение.
- Особые рекомендации. Из-за возможности побочных реакций на внутривенное введение адреналина такое использование рекомендуется только при отсутствии такой реакции и когда существует риск остановки сердца или дыхания. Вдыхание адреналина не рекомендуется во время любой анафилаксии, но в случае стридора из-за отека гортани в дополнение к внутримышечному адреналину могут быть даны ингаляции адреналина (2-5 мл, 1 мг / мл) (уровень рекомендации D).
- Побочные эффекты адреналина. Проспективных клинических испытаний, оценивающих побочные эффекты от применения адреналина во время АР, нет. Но практически использование адреналина было связано с фатальными аритмиями, инфарктом миокарда и отеком легких в случаях передозировки, вводимой внутривенно в плохом разбавлении или слишком быстро.
![]() Инъекции адреналина
Инъекции адреналина
Пожилые пациенты, а также люди с ишемической болезнью сердца или другими артериопатиями подвергаются повышенному риску побочных эффектов адреналина. Однако эти пациенты также могут подвергаться повышенному риску сердечных реакций из-за самой анафилаксии. Ретроспективно отделить побочные эффекты адреналина от анафилактических реакций сложно.
Препараты первого ряда для лечения анафилаксии: антигистаминные препараты
Системный и пероральный АГ ( рецептор пре-H 1 ) может быть полезен при лечении легких реакций после укуса: повреждения кожи (зуд, крапивница, ангионевротический отек), глазных и назальных симптомов (уровень рекомендаций B).
Но убедительных доказательств в поддержку использования антигистаминных препаратов во время анафилаксии нет. Однако, несмотря на отсутствие доказательств, АГ по-прежнему рекомендуется для лечения АР.
Препараты первого ряда для лечения анафилаксии: глюкокортикостероиды
Рандомизированных плацебо-контролируемых клинических исследований, подтверждающих эффективность ГКС в лечении анафилаксических реакций, не проводилось. Считается, что глюкокортикостероиды уменьшают симптомы длительной анафилаксии и останавливают развитие двухфазной анафилактической реакции, хотя этот эффект не был продемонстрирован (уровень рекомендации D).
Скорая медицинская помощь
Было проведено несколько исследований, оценивающих лечение анафилаксии, назначаемое в отделениях неотложной помощи и приемных. Результаты показали, что лечение пациентов не соответствовало рекомендациям по лечению анафилаксии. Пациентам в приемном отделении адреналин не вводили, их, теряя время, направляли к аллергологу.
Несколько практических советов для врачей скорой помощи:
- Рекомендуется тщательное документирование состояния пациента. Например, измерение артериального давления, пульса, сатурации кислорода;
- Важно записать в историю болезни все лекарства, которые пациент принимал в день инъекции, особенно в отношении ингибиторов ангиотензинпревращающего фактора (ИАПФ) и бета-блокаторов, и какие лекарства были приняты после укуса.
- Рекомендуется задокументировать дополнительные факторы риска, особенно те, которые связаны с риском более серьезной системной реакции. Например, положение стоя в начале шока, положение лежа во время беременности;
- Если вы сомневаетесь в диагнозе анафилаксии, рекомендуется взять триптазу крови для определения уровня в сыворотке. Лучше всего это делать в течение 1-2 часов, но не позднее, чем через 4 часа после укуса;
- После АР пациент должен находиться под наблюдением не менее 6 часов (уровень рекомендации D);
- При выписке из приемного отделения после перенесенного анафилактического приступа по поводу укуса насекомого, пациенту следует назначить дозу адреналина в зависимости от возраста и массы тела на случай повторного укуса, а также направить пациента к аллергологу и клиническому иммунологу.
Автоматический инжектор адреналина
- Дозировка и длина иглы. В Европе ручки с адреналином продаются в двух дозах – 0,15 мг и 0,3 мг. Пациентов с массой тела от 7,5 до 25 кг следует лечить дозами 0,15 мг, а пациентов с массой тела> 25 кг – 0,3 мг. В немедицинских учреждениях рекомендуемая доза 0,15 мг даже для младенцев.
- Длина иглы. Это наиболее важный фактор эффективности адреналина во время приступа, независимо от модели ручки. От этого зависит, будет ли адреналин вводиться подкожно или внутримышечно. Особенно внимательно нужно относиться к этому вопросу людям с ожирением.
- Срок годности. Препарат нужно заменять по окончании срока годности или при помутнении раствора адреналина.
- Побочные реакции. И пациенты, и врачи иногда избегают использования адреналина, опасаясь побочных эффектов. Основные побочки – ощущение холода, тремор, учащение пульса. Эти симптомы обычно проявляются примерно через 5 минут. после внутримышечного введения препарата. О серьезных побочных реакциях, таких как желудочковые аритмии, гипертонический криз, отек легких, после применения ВОА не сообщалось.
Показания к назначению адреналина при анафилаксии
Показания к назначению инъекций адреналина различаются от страны к стране. Согласовано, что всем пациентам, у которых развивается анфилактическая реакция с респираторными или сердечно-сосудистыми симптомами после контакта с известным аллергеном, следует назначать инъекции и объяснять, как использовать инъектор.
![]() Показания к назначению адреналина при анафилаксии
Показания к назначению адреналина при анафилаксии
В случае анафилаксии, связанной с ядом насекомых, инъекции адреналина могут потребоваться также после приступа. Ниже приведены показания для назначения лечения для различных групп пациентов.
- Адреналин применяется у пациентов с АР в анамнезе с осторожностью. По имеющимся данным, риск повторного приступа после очередного укуса у взрослых составляет 20-70%. Дети с обширными повреждениями кожи и / или слизистых оболочек в анамнезе относятся к группе низкого риска и имеют риск системных реакций.
- Взрослые, у которых наблюдалась системная реакция после укуса и подтверждена аллергия на яд насекомых, пока не будет достигнута поддерживающая доза.
- Дети, у которых после укуса были не только обширные поражения кожи и слизистых оболочек, но и реакции других систем.
- Дети и взрослые с повышенным уровнем базальной триптазы или заболеванием тучных клеток и системными реакциями в анамнезе после укуса.
У пациентов с длительной задержкой в получении лечения следует рассмотреть возможность использования адреналина, если имеется легкая или умеренная аллергическая реакция (относительное показание). Большинство экспертов сходятся во мнении, что если после укуса наблюдается только кожная реакция, адреналин не нужен, если только не существует высокого риска повторного контакта (например, для пчеловодов).
Пациентам, прошедшим специфическую иммунотерапию (СИТ), адреналин следует назначать до тех пор, пока не будет достигнута поддерживающая доза во время лечения. Однако единого мнения о том, следует ли пациенту продолжать вводить адреналин при достижении поддерживающей дозы, нет.
Нет сомнений в том, что адреналинотерапию следует продолжать у пациентов с тучно-клеточной болезнью с повышенным уровнем базальной триптазы и у пациентов с факторами риска неэффективного лече
- наличие в анамнезе тяжелых системных реакций до лечения;
- аллергия на пчелиный яд и т.д.
Адреналин также следует назначать, если пациент принимает ингибиторы АПФ. Большинство экспертов считают, что пациентам, у которых во время СИТ были только кожные реакции, адреналин не требуется. Исключение может быть сделано, если сохраняется высокий риск повторных укусов.
Пациенты с некожными реакциями в анамнезе и факторами риска рецидива (тяжелая аллергия на пчелиный яд; тяжелая АР до лечения; АР во время специфической иммунотерапии) также должны иметь при себе адреналин.
Показания к назначению нескольких инъекций. До 32% пациентов требуется вторая внутримышечная доза дреналина. Ниже приведены указания для назначения:
- Пациенты с болезнью тучных клеток и / или повышенным уровнем базальной триптазы;
- В предыдущих реакциях требовалось несколько инъекций адреналина, прежде чем пациет попадал в лечебное учреждение.
- Перенесенный тяжелый (почти смертельный) приступ анафилаксии;
- Доступ к медицинской помощи во время приступа затруднен, например, по географическим причинам;
- Рекомендуется введение второй инъекции, если доза, основанная на массе тела, слишком мала.
Резюме
Анафилаксия, вызванная ядом насекомых, представляет собой опасное для жизни состояние, которое может привести к гибели, если больного не лечить должным образом. К сожалению, и пациенты, и врачи по-прежнему избегают употребления адреналина, как препарата первого ряда.
Чтобы избежать печальных последствий, все пациенты, перенесшие АР должны получить информацию о том, что делать в случае повторных уку
