Алгоритм контроля динамики отеков
Для проведения динамического наблюдения за отеками необходимо:
· расспрашивать пациентов: жалобы на малую обувь и кольца, онемение пальцев рук, тяжесть в ногах;
· проводить осмотр: появляется одутловатость лица, сглаженность костных выступов на ногах, вмятины от носок и ремешков обуви;
· проводить пальпаторное обследование – при надавливании появляется ямка, которая сразу не исчезает;
· по утрам измерять окружность голени – если за неделю она увеличилась более чем на 10 мм, это говорит об усилении отечного синдрома;
· проводить контроль диуреза;
· проводить регулярное взвешивание пациента;
· рассчитывать и оценивать водный баланс пациента.
Понятие о водном балансе, процедуре определения и методике подсчета
Водный баланс человека – процентное соотношение количества поступившей в организм за сутки жидкости с выделенной за сутки мочой.
Если всю поступившую за сутки жидкость принять за 100%, количество выделенной мочи должно составить 80%. Такой водный баланс уздорового человека.
Если количество выделенной мочи составляет менее 80% – отрицательный ВБ, свидетельство нарастания отеков.
Если количество выделенной мочи составляет более 80% – положительный ВБ, свидетельство схождения отеков
Процедура определения водного баланса пациента
Цель: выявление отеков, оценка эффективности лечения
Условия: градуированная емкость, лист бумаги, карандаш
| Сестринские вмешательства при проведении процедуры определения водного баланса пациента | ||
| № | Сестринские вмешательства | Обоснование |
| Подготовка к процедуре | ||
| Накануне вечером информировать пациента о предстоящем исследовании, объяснить цель и ход проведения, получить согласие | Соблюдение права пациента на информированное согласие | |
| Снабдить пациента градуированной емкостью | Для сбора и измерения мочи | |
| Снабдить пациента листом учета водного баланса | Для ведения учета принятой за сутки жидкости и выделенной мочи | |
| Выполнение процедуры | ||
| В 600в день исследования разбудить пациента, чтобы он осуществил мочеиспускание в унитаз | Выпускается ночная моча предыдущих суток | |
| В дальнейшем пациент собирает мочу в выданную ему емкость и измеряет количество, фиксируя в листе учета | Учет выделенной мочи | |
| Во время сбора мочи пациент фиксирует в листе учета всю принятую жидкость, включая напитки, первые и молочные блюда, жидкость для запивания лекарственных препаратов | Учет поступившей за сутки жидкости | |
| В 600следующих суток разбудить пациента, чтобы он в последний раз осуществил мочеиспускание в градуированную емкость и зафиксировал результат, взять у него лист учета | Сбор последней порции мочи | |
| Окончание процедуры | ||
| Подсчитать общее количество выделенной мочи и общее количество принятой жидкости, прибавив введенные жидкие лекарственные формы, учтя потери при рвоте и поносе | Получение данных о водном балансе пациента | |
| Рассчитать водный баланс пациента, дать оценку | ||
| Сообщить результат пациенту | Соблюдение права пациента на информацию о его здоровье |
Рис. 1.Лист учета водного баланса
Пример расчета водного баланса
За сутки пациент принял с пищей и лекарствами 1000 мл жидкости, внутривенно капельно ему было введено 0,9% раствора натрия хлорида 200 мл. Суточный диурез составил 650 мл.
1. 1000мл + 200мл = 1200мл – общее количество принятой за сутки жидкости.
2. Поскольку известно, что вся принятая жидкость = 100%, можно определить % выделенной за сутки мочи:
3. Сравнить: 54% <80% (ВБ здорового человека)
Заключение: ВБ у данного пациента отрицательный, отеки нарастают, лечение не эффективно.
Источник
№ 1 История
болезни, план ее заполнения. Значение
для диагностики каждого раздела
истории болезни
Первым
этапом диагностики является врачебное
исследование больного, которое
проводится строго по определенному
плану: вначале — расспрос больного,
отмечаются основные (ведущие) и общие
жалобы, выясняется история развития
настоящего заболевания, история жизни
больного. На основании методически
правильно проведенного расспроса
врачу во многих случаях становится
ясен характер заболевания, причины
его возникновения, особенности течения,
факторы, способствующие возникновению
осложнений, а также многие другие
моменты, крайне важные для диагностики
и прогноза.
Далее проводится
общий осмотр, детальное исследование
больного по системам (дыхания,
кровообращения, пищеварения и т.д.).
На основании
данных клинического исследования
больного устанавливается предварительный
диагноз и намечается план дальнейших
лабораторных и инструментальных
исследований, необходимых для
установления полного клинического
диагноза.
Все данные
клинического исследования больного
заносятся в историю болезни, куда
затем вносятся результаты лабораторных
и инструментальных исследований.
№ 2
Методический расспрос больного
Фамилия, имя и
отчество больного; Возраст; Пол.;
Семейное положение; Место работы;
Выполняемая работа или должность
(профессия) (если больной на пенсии,
то необходимо указать профессию до
выхода на пенсию, если больной инвалид
-нужно указать группу инвалидности);
Домашний адрес; Время поступления в
клинику (год, месяц, число, часы, минуты).
Жалобы
больного при
поступлении
в клинику.
Сначала нужно
перечислить и подробно описать ведущие
жалобы, т.е. те, которые с большей
вероятностью указывают на поражение
той или иной системы организма или
определяют тяжесть состояния.
Затем перечисляются
остальные, так называемые общие жалобы.
История
настоящего заболевания.
В этом разделе
истории болезни необходимо изложить
последовательность развития заболевания
от момента появления начальных
признаков болезни до первого дня
курации. В случае хронического
заболевания, имеющего длительную
историю, важно дать полную картину
его течения с подробным описанием (в
хронологическом порядке) динамики
процесса: его периодичность, сезонность
или непрерывный, нарастающий
(прогрессирующий) характер;
последовательность появления жалоб
и их динамику. Причем, очень важным
является выяснение срока начала
болезни/
В случае
госпитализации (в прошлом) необходимо
указать проводившиеся диагностические
и лечебные мероприятия, динамику
состояния больного во время стационарного
лечения, применяемые медикаменты, их
эффективность, диагноз при выписке,
а также результат лечения (состояние
больного улучшилось, ухудшилось,
осталось без изменения). При повторных
госпитализациях важным являются не
только их даты, но и состояние больного
(имеются в виду его жалобы, приведшие
к стационарному лечению). Если
заболевание привело к инвалидности,
необходимо указать дату ее получения.
Особенно подробно
необходимо остановится на вероятной
причине последнего ухудшения состояния
больного, приведшей к настоящей
госпитализации в клинику или вынудившей
обратиться к врачу.
История жизни
больного.
Этот раздел
истории болезни представляет собой
медицинскую биографию больного,
излагаемую по главным периодам его
жизни (младенчество, детство, юношество,
зрелый возраст).
Родился ли в срок,
возраст родителей и их здоровье при
рождении ребенка. Каким по счету был
ребенком в семье, вскармливался ли
молоком матери или искусственно, не
отставал ли в физическом и умственном
развитии от сверстников. В каком
возрасте начал ходить, говорить. Не
было ли рахита. Когда начал учиться.
Легко или трудно было учиться. Сколько
классов окончил. С какого возраста
начал трудовую деятельность. Профессия.
В случае перемены профессии указать
причины. Уточнить служил ли в рядах
Вооруженных сил. Социально-бытовые
условия (если они менялись, то указать
причину их смены).
Для женщин: когда
начались менструации, их характер
(длительные, обильные, болезненные,
регулярные). Когда кончились менструации,
течение климактерического периода.
Количество беременностей, родов, были
ли выкидыши, медицинские аборты (их
число). Сколько живых детей в настоящее
время, их здоровье. Если дети умирали,
в каком возрасте, причина смерти.
Для мужчин: холост,
женат.
Семейный
анамнез.
Женат, замужем
(с какого возраста). Численность семьи
и общий бюджет, обстановка в семье.
Бытовые условия: жилплощадь, этаж,
отопление (печное, центральное),
сырость. Характер питания: регулярность,
частота приема пищи, соблюдает ли
диету, питается дома или в столовой.
Режим внерабочего
времени.
Личная гигиена
тела. Уделяет ли время для отдыха.
Длительность пребывания на воздухе,
занимается ли физкультурой и спортом
(регулярно, эпизодически, каким видом
спорта).
Санитарная
характеристика работы: рабочее
помещение (отапливаемое или нет),
размеры, чистота, освещение, вентиляция,
имеются ли вредные моменты работы.
Режим трудовой деятельности:
продолжительность рабочего дня,
наличие перерывов во время работы,
работа дневная или ночная.
Вредные привычки:
злоупотребление алкоголем, табаком,
чаем, кофе.
Перенесенные
заболевания.
Заболевания
рассматриваются в хронологическом
порядке, причем нельзя довольствоваться
одним сообщением больного, что он
болел тогда-то тем или иным заболеванием.
Необходимо расспросить подробнее о
картине
заболевания, с
одной
стороны, чтобы убедиться в том, что
оно соответствует указанному
заболеванию, а с другой стороны, для
оценки тяжести заболевания. Указать,
в каком возрасте перенес каждое
заболевание или операцию.
Аллергологический
анамнез
Отмечается
ли непереносимость медикаментов
(каких, чем это проявляется) и других
лечебных средств, пищевых продуктов,
запахов растений и др. Были ли прежде
кожные аллергические сыпи, отек Квинке,
крапивница, сенная лихорадка, удушье,
анафилактический шок при соприкосновении
с теми или иными растительными,
пищевыми, лекарственными веществами,
после вливаний вакцины, сыворотки;
аллергические реакции на переливание
крови и кровезаменителей, особенно у
беременных женщин (преждевременные
роды, желтуха новорожденных и
др.)
Наследственность.
Подробно
собираются сведения о здоровье
родственников: деда и бабки со стороны
отца, деда и бабки со стороны матери,
братьев, сестер мужа или жены, детей
в порядке старшинства.
По отношению к
каждому из этих лиц необходимо
расспросить о состоянии здоровья. В
случае смерти необходимо расспросить,
каково было здоровье при жизни и от
какого заболевания умер.
№ 3
Методика общего осмотра больного,
значение его для диагностики
Настоящее
состояние больного.
Общее
состояние:
удовлетворительное, средней тяжести,
тяжелое, очень тяжелое, крайне тяжелое.
Сознание:
ясное, нарушенное (ступор, сопор, кома
— обосновать).
Положение
больного:
активное, вынужденное (какое именно),
пассивное.
Выражение
лица:
спокойное, возбужденное, страдальческое,
маскообразное.
Телосложение:
нормостеническое, гиперстеническое,
астеническое (обосновать).
Рост
(см ), масса тела (кг).
Кожные покровы.
Окраска
кожных покровов:
бледно-розовая, красная, бледная,
цианотичная (указать места наиболее
выраженного цианоза), желтушная (резко
выраженная, слабо выраженная или ясно
выраженная) — указать оттенки окраски
кожных покровов (красноватый,
зеленоватый, истинно желтый).
Другие
патологические пигментации или участки
депигментации
— общая или местная с указанием мест
ненормально пигментированных.
Окраска
видимых слизистых
— нормальная, бледная, желтушная,
цианотичная.
Чистота
кожных покровов
— определяется, нет ли сыпи, кровоизлияния,
расчесов, рубцов, шелушения, «сосудистых
звездочек», ангиом с указанием места
и
подробного
описания их.
Влажность
кожных покровов
— нормальная, сухость кожи, потливость
общая и местная с указанием степени
(умеренная, сильная). Причины, вызывающие
потливость. Зависимость от определенного
времени (ночные поты).
Эластичность
кожи
— повышенная, нормальная, пониженная.
Волосяной
покров:
его развитие на голове, лице, в
подмышечной области, на лобке; ломкость,
выпадение волос (локализация), поседение,
чрезмерное оволосение (у женщин —
гирсутизм). Тип оволосения: женский,
мужской.
Ногти:
их форма, ломкость, исчерченность.
Подкожная
клетчатка.
Определяется
степень развития подкожной клетчатки:
умеренная, слабая, чрезмерная (указать
где). Определяется равномерность
развития подкожно-жирового слоя.
Отеки:
общие, местные, распределение их (на
пояснице, на ногах), а также общие с
большей выраженностью на лице.
Определяются отеки выраженные
(анасарка), незначительные (пастозность).
Лимфатическая
система.
Лимфатические
узлы необходимо прощупать:
околоушные, подчелюстные, шейные,
яремные, надключичные, подмышечные,
локтевые, паховые, при положительном
результате ощупывания определение
их: величины, консистенции, болезненности,
подвижности, сращение с другими
органами или между собой, а также с
кожей.
Мышечная
система.
Боли
самостоятельные или возникающие при
движениях. Общее развитие мышечной
системы, хорошее, умеренное, слабое.
Болезненность при ощупывании с
указанием места болезненности. Тонус
: нормальный, повышенный, пониженный.
Уплотнения. Местные гипертрофии,
атрофии.
Костная
система.
Боли,
их характер и сила. Время их наибольшей
интенсивности (ночные боли).
Исследование
костей
черепа, позвоночника, грудной клетки,
таза, конечностей: искривления,
утолщения, узуры, болезненность при
ощупывании и поколачивании.
Суставы.
Боли,
их характер и сила. Изменение
конфигурации: припухлость, утолщения.
Определить объем активных и пассивных
движений, имеется ли при этом
болезненность или хруст. Состояние
кожных покровов над суставами. Измерение
окружности суставов в сантиметрах
(при наличии жалоб или внешних
изменений).
Источник
При осмотре кожных покровов медицинская сестра обращает внимание на наличие отеков.
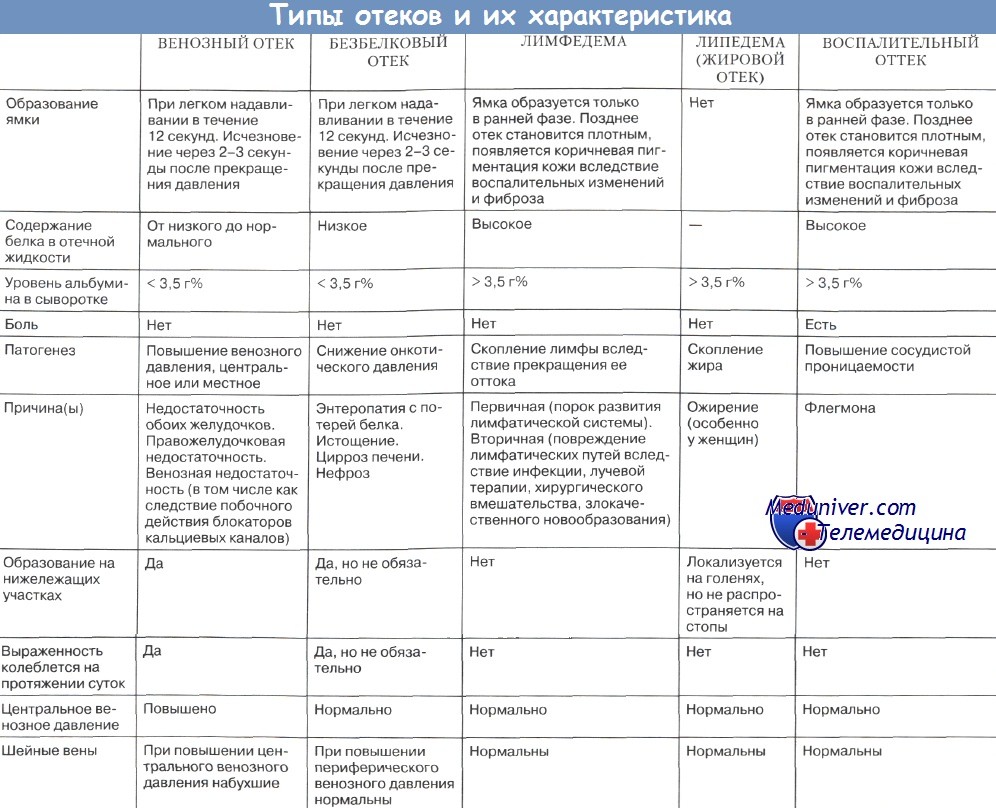
Отек – это скопление жидкости в тканях. Характерны для хронических заболеваний сердца и почек.
При наличии отеков у пациента необходимо обратить внимание на их локализацию, консистенцию, степень выраженности. В случае выраженной отечности контуры конечностей и суставов сглажены, кожа напряжена, прозрачна, иногда лопается и через трещины просачивается жидкость. Длительно не проходящие отеки вызывают трофические расстройства кожи: она утолщается, грубеет, становится неэластичной.
Отеки могут быть местные и общие.
Местные отеки обусловлены локальными процессами (сдавление вен, нарушение оттока лимфы). Иногда местные отеки возникают в результате аллергической реакции организма, чаще всего на лекарственные вещества, продукты питания, укусы насекомых. Возможны и отеки воспалительного происхождения, основными симптомами которых являются гиперемия кожных покровов, боль, жар.
Общие отеки могут появляться у пациентов с заболеваниями сердца, почек, нарушением питания (кахексия).
Отеки определяются:
· путем надавливания пальцем на кожу: если они имеются, в месте надавливания остается ямка, которая длительное время не исчезает;
· подсчетом водного баланса (ведется учет выпитой жидкости и количества выделенной мочи) Суточный водный баланс – это соотношение между количеством выделенной жидкости из организма и количеством введенной жидкости в течение суток.Учитывается жидкость, содержащаяся во фруктах (условно фрукты и овощи считаются продуктами на 100% состоящими из воды и т.о. количество жидкости, получаемой с ними, определяется их массой), первые блюда (одна тарелка супа – 400-450 мл, из них ½ жидкая часть, ½ густая часть), третьи блюда – 100% жидкость и считаются парентерально введенные растворы. Для учета выпитой больным воды утром ему дается графин с водой, из которого пьет воду только он.
· при взвешивании пациента (в случае скопления жидкости в организме резко увеличивается масса тела);
В зависимости от локализации отека различают:
· гидроторакс (скопление жидкости в плевральной полости);
· гидроперикард (скопление жидкости в полости перикарда);
· асцит (скопление жидкости в брюшной полости);
· анасарку (общий отек туловища).
При хронических заболеваниях сердечно-сосудистой системы отеки появляются обычно к концу дня. Если пациент ходит (вертикальное положение туловища), отеки локализуются на нижних конечностях, при постельном режиме – в области поясницы.
Суточный диурез – количество мочи, выделенное пациентом в течение суток. Суточный диурез у взрослых колеблется от 800мл до 2000мл и зависит от возраста, температуры и влажности окружающей среды, условий питания, физических нагрузок и других факторов и должен составлять 75-80% от количества введенной жидкости, 20-25% жидкости выводится с потом, дыханием и стулом. В среднем суточный диурез здорового человека примерно 1500мл, дневной диурез примерно в 2 раза больше ночного. Суточную мочу собирают в отдельную посуду. Измеряют количество мочи после каждого мочеиспускания в течение суток. Измерение диуреза осуществляется следующим образом: после опорожнения мочевого пузыря с 6 часов утра в течение суток пациент собирает мочу в градуированный сосуд.
Источник
Выявление и исследование отеков. Воспалительный отекОтеки выявляются визуально, пальпаторно, измерением объема конечностей, их фрагментов и взвешиванием тела. О наличии отеков говорят одутловатость лица, отечность век, заплывшие глаза, увеличение в объеме всего тела или отдельных его частей. Особенно часто отеки локализуются на нижних конечностях. Отечность симметричных участков, частей тела свидетельствует о генерализованных отеках (сердечные, почечные, гипопротеинемические и др.). Асимметричные отеки характерны для локальных процессов — нарушение локального крово- и лимфообращения, трофики, а также для воспаления, травмы. Осматривая тело, надо обращать внимание на имеющиеся на коже отпечатки от складок одежды, обуви, ремня, пуговиц, резинок носков, постели. Отеки проявляются припухлостью, бледностью, цианотичностью или покраснением кожи. При значительных отеках кожа сильно растягивается, становится бледной, лоснящейся, возникают трещины, через которые сочится мутноватая, бледная отечная жидкость. Значительные отеки сглаживают естественные ямки и западения, костные выступы (например, лодыжки) «тонут» в мягких тканях, могут возникнуть рубцы растяжения на ногах и животе. При массивных отеках увеличивается живот за счет скопления жидкости в брюшной полости (асцит). Воспалительный отек чаще бывает асимметричным, более ограниченным, он сопровождается покраснением кожи, больку, повышением местной температуры. Любые отеки легче и значительнее проявляются там, где имеется рыхлая клетчатка: веки, лицо, половые органы, а также нижние конечности. Пальпаторно отеки выявляются или подтверждаются с помощью компрессии указательным или большим пальцем в местах, где под кожей и подкожной клетчаткой имеется плотная поверхность: тыл стопы и кисти, лодыжки, большеберцовые кости, крестец. Эту манипуляцию можно также выполнить в любом месте, где виден или подозревается отек тканей. При компрессии палец осторожно погружается в ткани до ощущения упора в твердую поверхность. После отнятия пальца, если нет отека, ткани моментально расправляются, если есть отек, то остается ямка на 1—2 минуты, затем она исчезает. При давних отеках кожа и подкожная клетчатка уплотняются и ямки может не быть. Отняв палец от кожи, необходимо сделать скользящее движение 1—2 пальцами над участком компрессии. Этот прием подтверждает наличие ямки и даже незначительное вдавливание и неровность, что бывает при незначительных отеках. Если при компрессии палец ощущает тестоватость, а ямка не видна или остается едва заметный след от давления, то это называется пастозностью, что свидетельствует о небольшой отечности тканей. В местах, где под кожей и мягкими тканями нет жесткого основания, отеки можно выявить захватом кожно-жировой складки и сдавливанием ее между пальцами. Длительно сохраняющиеся вмятины свидетельствуют об отеке тканей. Пальпаторно кожа при наличии отеков холодная, безболезненная. Лишь при воспалительном отеке она горячая на ощупь. Если визуально предполагается отек, а при компрессии пальцем ямка не образуется, то предполагается: Ложный отек бывает при микседеме и склеродермии. Видео методики определения отеков
– Также рекомендуем “Лимфатические узлы. Функции и оценка лимфатических узлов” Оглавление темы “Объективный осмотр пациента”: |
Источник
