Сильно натер ногу опух палец

Опухший палец на ноге – большая проблема, поскольку он не дает человеку нормально двигаться и постоянно напоминает о себе даже в состоянии покоя. Причины такого дискомфорта не всегда связаны с неудобной обувью. Если опух палец на ноге, то это может быть признаком серьезного заболевания. В данном случае важно своевременно обратиться к врачу и устранить причину.
Причины, по которым опухают пальцы на ногах, могут быть совсем банальными – ношение узкой обуви и высоких каблуков часто приводит к тому, что к вечеру ноги не просто устают и отнимаются от боли, а еще и распухают пальцы. Обычно к утру ножки отдыхают и от проблемы не остается и следа. Припухают стопы и при натирании их новой или грубой обувью – в данном случае причина отека вполне очевидна, и беспокоиться не стоит: как только мозоли сойдут, палец на ноге примет свой обычный вид.
Также вполне естественным процессом является отечность пальцев ног во время беременности. Этот симптом обычно коррелируется с отечностью рук, стоп почти до щиколотки и запястий, что связано с задержкой воды в организме. Об этом врачи предупреждают будущую маму и рекомендуют ей способы, как справиться с отеком.
Пальцы ног могут опухнуть и в результате длительного переезда или долгого сидения в одной позе. Очень часто такое отмечают туристы, путешествующие автобусом – из-за сидения в одной позе они просто не могут встать на ноги, а дискомфорт без причины в пальцах и в голеностопе уходит, как только человек немного походит.
Гораздо хуже, если припухлость спровоцирована каким-либо серьезным заболеванием, которое связано либо непосредственно со стопой, либо является общесоматической патологией, от которой пострадали пальцы ног и начали сильно болеть. В данном случае припухлость будет лишь симптомом, а причину еще предстоит выяснить и устранить.
Если большой палец ноги опух и болит, это может стать следствием полученного ушиба или перелома. Обычно человек получает травму пальцев в результате бытовой неосторожности или на производстве. А иногда пациент ударил палец и забыл об этом, но сустав через какое-то время дает о себе знать. В таком случае любое самолечение категорически исключено – ушиб необходимо показать доктору.
Панариций
Одним из наиболее грозных заболеваний, при котором появляется припухлость ног, является панариций. Заболевание поражает любой палец, как большой, так и мизинец, хотя во многих классификациях панариций относят исключительно к патологии первого пальца стопы. Возникает как у взрослого, так и у ребенка.
Заболевание относится к острым гнойно-воспалительным процессам. Поражает не только мягкие ткани, но может проникать и более глубоко. При панариции важно своевременно начать лечение, поскольку в противном случае бездействие может привести к ампутации.
Абсцесс при панариции является гнойным воспалительным процессом, поражающим кости, сухожилия, мышцы и кожный покров. Поражается не только большой, но и указательный пальцы, мизинец.
СПРАВКА! В ходе патологии стремительно образуется полость, заполненная гнойным экссудатом. Она состоит из отмерших клеток, клеточной жидкости и элементов крови, которые участвовали в нейтрализации возбудителя.
Панариций на пальцах стоп имеет свои особенности в течении заболевания, и удивляет, в первую очередь, глубина поражения. Из-за структуры стопы, когда кожа богата фибриновыми перегородками и ячейками, инфекции очень легко проникать вглубь около пальцев, причем сообщаться непосредственно с глубокими структурами.
При попадании инфекции стремительно появляется отек и образуется полость, наполненная гнойным содержимым. При этом она начинает давить на окружающие ткани и нервы, постоянно приносит дискомфорт, особенно, если зацепить гнойник обувью, рукой, наступить на него. Боли становятся очень резкими и постоянными, пульсирующими, а сам палец – красный, даже синюшный.
Есть несколько видов панариция, которые различают в зависимости от локализации гнойного очага. При подкожном панариции воспаляется подкожная зона и незначительная часть клетчатки фаланги, а кожный панариций провоцирует воспаление сугубо кожного покрова. Если гнойник расположен под ногтем, тогда такой вид панариция носит название подногтевого, а при воспалении сухожилий панариций называют сухожильным.
Если патология затрагивает суставы или костную ткань, то называет поражение соответственно суставным и костным панарицием. При поражении подногтевого валика заболевание называют паронихией. Справедливости ради стоит отметить, что панариций более всего развивается именно в большом пальце ноги ввиду его наибольшей травматичности и подверженности инфекции.
Панариций необходимо лечить, причем делать это не в домашних условиях. Велика возможность осложнения, и пациент сам не заметит, как панариций переходит во флегмону или некроз. Самым грозным явлением панариция считается сепсис – заражение крови, при котором инфекция разносится по всему организму и может вызвать системное воспаление и даже летальный исход.
Если опух большой палец на ноге, то причины могут быть следующими:
- травматическое повреждение с поражением мягких тканей, через которые и проникает инфекция в мягкие ткани большого или указательного пальцев;
- повышенная потливость стоп, при которой создается благоприятное поле для развития патогенных микроорганизмов;
- микозы стоп – грибковое поражение эпителия, при котором снижается местный иммунитет и активизируются болезнетворные бактерии;
- повреждение мягких тканей инородным телом – заноза, камешек или щепка, попавшие под ноготь или в сам палец;
- неправильно сделанный педикюр – слишком короткое, травматичное обрезание ногтя в районе пальца или работа нестерильными инструментами, которыми могут нанести травму и занести инфекцию.
Среди патогенной микрофлоры ступни, которую обнаруживают в посевах, врачи чаще всего встречают стрептококк, стафилококк, энтерококк, протей и другие болезнетворные бактерии. Благоприятными факторами для развития инфекции становятся сахарный диабет, нарушение трофики тканей, понижение иммунитета.

При панариции гнойник могут вскрывать и ставить дренаж
Панариций пальца развивается стремительно – опухший палец начинает болеть, становится красным и горячим на ощупь. Появляются пульсирующие боли. При прогрессировании заболевания повышается температура тела, начинается общая интоксикация организма, увеличиваются лимфатические узлы в паху.
При лечении панариция не стоит затягивать – заболевание быстро дает осложнения. Порой пациенты не знают, что делать, если сильно покраснел палец. Нужно обращаться к доктору. Обратившись в клинику, врачи без особого труда диагностируют патологию и начинают лечение. Если палец покраснел, рекомендуют мази на палец, это Левомеколь, мазь Вишневского. Полезным будет компресс с Димексидом – хорошее лекарство, снимающее воспаление, а также примочки Диоксидина, Хлоргексидина. После того, как гнойник вскроется, на палец накладывают левомицетиновую, тетрациклиновую мази.
При необходимости гнойник опухшего пальца вскрывают, промывают и устанавливают дренаж. Операция проводится под местным наркозом, а при обширном повреждении – под общим. Швы на пальце могут и не зашивать, если рана не большая. После операции рекомендуют антибиотики, мази с антибактериальным эффектом.
Неврома Мортона
Заболевание Мортона представляет собой поражение оболочки подошвенного нерва, при котором она утолщается. Патология провоцирует появление болезненности, особенно, если пациенты носят узкую обувь. Обычно неврома поражает второй или средний пальцы, редко первый и четвертый. Новообразования нерва встречаются довольно часто – этими патологиями занимаются травматологи или невропатологи. К счастью, в рак неврома не перерождается.
Врачи усматривают причину появления невромы возле пальца в чрезмерной нагрузке на переднюю часть стопы. Обычно провоцирует неврому хождение на высоких каблуках, избыточная масса тела и даже неправильная походка. Часто болезнь Мортона сопровождает спортсменов, занимающихся профессиональным спортом с большой нагрузкой на стопу, у них болят стопы, и неврома появляется довольно часто.
СПРАВКА! Среди заболеваний, которые предшествуют невроме, отмечают плоскостопие, микротравмы, бурсит или тендовагинит, атеросклероз.
Типичные признаки невромы Мортона – боль в третьем и четвертом пальцах стопы с прострелами. Пальцы могут распухнуть, это сопровождается ощущением инородного тела. При прогрессировании заболевания боль усугубляется и становится постоянной, сопровождается парестезией пальцев.
Если нога распухла и есть подозрение на неврому, диагноз можно поставить только по данным магнитно-резонансной томографии, КТ и рентгеновский снимок будут неинформативными. Наилучшим методом диагностики является УЗИ – оно более дешевое и дает отличные диагностические результаты.
При консервативном лечении заболевания рекомендовано сменить стельки в обуви, щадить ноги. Пациентам рекомендуют нестероидные противовоспалительные препараты, инъекции анестетиков помогут снять болезненность. Если палец распух, местно применяют НПВП в виде мазей или компрессов. В схему лечения активно включаются физиотерапевтические мероприятия. Если консервативная терапия не приносит результатов, применяется хирургическое лечение по рассечению межплюсневой связки.

Артрит
Если стопа опухла и даже нельзя нормально обуться, а ноги горят и болят, то это может быть проявлением артрита. Воспалительный процесс при артрите стопы зарождается вокруг суставов, но может перейти и на мягкие ткани, провоцируя обширное воспаление. Если определить симптомы артрита на ранней стадии и выяснить, почему появилось воспаление, то заболевание вылечить намного проще.
При артрите пальца стоп наблюдаются следующие признаки:
- появление боли в конечностях, которая обостряется по ночам и мучает пациентов бессонницей;
- покраснение кожи стопы;
- скованность в ногах;
- местная гипертермия;
- ухудшение общего состояния здоровья;
- возникновение синдрома тяжелых ног.
Некоторые пациенты отмечают, что у них палец посинел при артрите, другие же отмечают постоянную красноту и отечность пальца.
При развитии артрита у пациентов патология может осложниться остеоартритом – в данном случае воспалительный процесс затрагивает не только сустав, но страдает и косточка. При таком процессе хрящевая ткань активно разрушается, на ее поверхности появляются ямки, хрящ истончается и виднеется костная поверхность. В процессе агрессивного разрушения суставные поверхности стараются защититься и возникают остеофиты. Если артрит вызван накоплением мочевой кислоты в суставах пальцев ног, то это провоцирует подагру.
Если артрит вызван аутоиммунными причинами, развивается системный ревматоидный артрит. При этом заболевании страдают не только пальцы ног, но и рук, другие мелкие и крупные суставы.
Спровоцировать артрит пальцев ног могут не только аутоиммунные процессы, но и вполне банальная нагрузка на ноги, неправильное питание, занесение инфекции гематогенным путем вследствие перенесения таких заболеваний, как тонзиллит, грипп. Иногда артрит возникает даже в том случае, если человек натер пальцы ног, но патология распространилась внутрь. Причиной артрита пальцев ног может быть и застарелая травма, осложнение после удара.
Для того, чтобы лечить артрит, пациентам назначают нестероидные противовоспалительные препараты и хондропротекторы. НПВП рекомендуют как внутрь, так и наружно в форме мазей или кремов. Можно использовать компрессы, но только с разрешения врача. Например, хорошо снимает отек пальцев стоп компресс с димексидом, гидрокортизоном и новокаином. Лечение заболевание должно быть под контролем доктора.

Обычно артрит появляется у пожилых пациентов, но изредка страдает и молодежь
Подагра
Подагру ранее называли болезнью аристократов, поскольку ее неразрывно связывали с обильными возлияниями за столом. Действительно, подагра часто обостряется в результате несоблюдения диеты, однако непосредственная причина появления заболевания лежит в нарушениях метаболизма.
Возникновение подагры связано с нарушениями протеинового метаболизма, в результате чего продукты распада белка не выводятся в организме, а мочевая кислота оседает в суставах и обычно поражает большой палец. Может возникать подагра и в других суставах, довольно крупных, – коленном, локтевом.
Симптомы подагры пропустить или перепутать с другим заболеванием тяжело: патология начинается остро, болезненность появляется в суставе большого пальца, а сама фаланга краснеет и опухает.
Приступ случается чаще всего ночью, нога словно оказывается в капкане, страдает от боли и ощущается чувство сдавления. Палец отекает, наливается и опухает. При усилении подагры ухудшается общее состояние здоровья пациентов. Приступы заболевания обычно не длятся более одной недели.
Для лечения подагры принимают обезболивающие и противовоспалительные препараты – Аспирин, Диклофенак, Ибупрофен. Хороший эффект дает Кофицил, однако этот препарат рекомендовать должен только доктор, ведь Кофицил имеет серьезные побочные эффекты и противопоказания.
СОВЕТ! В качестве пролонгированной терапии больным рекомендован Аллопуринол. Он предназначен для понижения уровня мочевой кислоты в организме, после чего значительно уменьшается и опухоль на пальце.
Большое значение имеет соблюдение диеты. Пациентам запрещен алкоголь, многие приправы, соленое и консервы, а также продукты с высоким содержанием пуринов. При соблюдении диеты и приеме медикаментов приступы подагры можно успешно сдерживать.
Появление припухлости пальцев стопы не должно оставаться без внимания. Если причины отечности очевидны и легко устранимы, нужно устранить негативный фактор и дать ногам отдохнуть. Если же отек не проходит, то консультация доктора обязательна.
Источник
Вследствие продолжительного механического воздействия, которое обусловлено трением либо давлением на область стопы, у человека появляется мозоль. Для здоровья и жизни это новообразование не представляет угрозы. Наросты считаются распространенной проблемой, легко удаляются с помощью медикаментов или аппаратных методик. Несмотря на дискомфорт от патологического элемента на коже, многие не обращаются за своевременной медицинской помощью, что может привести к воспалительному процессу. Давайте рассмотрим причины, вследствие которых мозоль воспалилась и что делать в этой ситуации?
Причины и симптомы воспаления
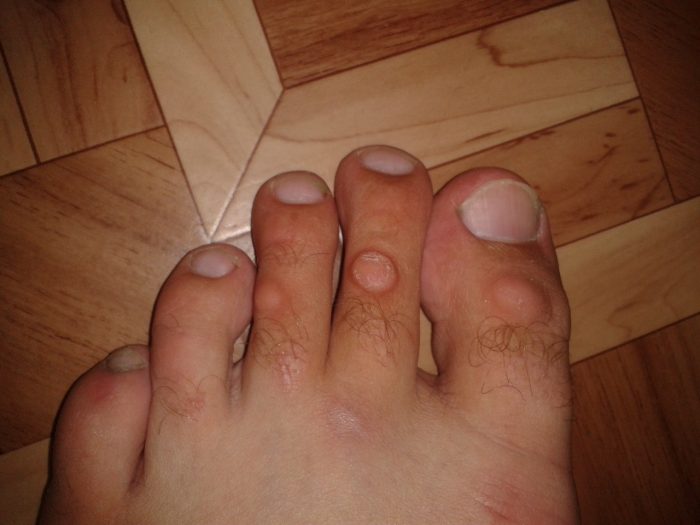
Мозоль причиняет много беспокойства человеку, а когда присоединяется воспалительный процесс, дискомфорт возрастает в несколько раз. В большинстве случаев причины воспаления обусловлены действиями пациента.
Факт: водянистая мозоль мешает ходить, соприкасается с обувью, вследствие чего развивается болевой синдром. Что делает большинство в этом случае? Прокалывает элемент либо еще хуже, сдирает кожицу. Как результат, жидкость уходит, наблюдается иллюзия решения проблемы. Но это не так. Побочная реакция не заставляет себя ждать. Открытая рана – это прямой путь для инфекции, что приводит к воспалению.
Таким образом, основная причина воспаления мозоли – это механические действия самого человека. Аналогично можно сказать о сухих новообразованиях. Многие пациенты пытаются справиться с проблемой самостоятельно, распаривают конечность, трут пемзой, пилочкой, ковыряют образование ножничками. Все это приводит к травмированию, соответственно, воспалению.
Когда в рану проникает бактериальная инфекция, мозоль загноиться может. Гнойные процессы бывают как при мокрых, так и сухих мозолях. Во время гигиенических мероприятий люди забывают о применении антисептического раствора и др. мерах дезинфекции, в том числе и инструментов.
Если воспалилась мозоль на пальце ноги, рекомендуется показаться врачу дерматологу. При отсутствии своевременного и адекватного медикаментозного лечения могут развиться тяжелые последствия – эмболия, сепсис, а в запущенных случаях гангрена.
Клинические проявления воспаления мозоли:
- Экссудат, которым наполнен мозоль либо натоптыш, имеет мутный цвет. В норме он должен быть бесцветным либо иметь кровянистые примеси. Изменение окраски свидетельствует об усугублении клинической картины.
- Появление воспаленных мозолей нередко сопровождается чувством пульсации либо показывания в области поражения.
- Болезненные ощущения. Больно ходить, наступать на больную ногу.
- При наличии гнойного процесса из мозоли выделяется экссудат желтого цвета, характеризующийся неприятным запахом.
- Натоптыш становится красного цвета, вокруг кожа также краснеет. Если появляется отечность, то это говорит о тяжелой степени воспаления.
- Пораженное место может чесаться, увеличивается локальная температура тела.
Неправильное удаление сухой мозоли со стержнем в домашнем условии приводит к негативным последствиям. Не имея опыта, удалить все корни не получится. Человек, пытаясь решить непосильную задачу, только делает себе хуже, при этом нужный эффект отсутствует.
В некоторых клинических картинах на фоне сильного воспаления мизинца или др. пальцев на ноге, у пациентов ухудшалось общее самочувствие – увеличивалась температура тела, наблюдалась слабость и тошнота. Если на этом этапе ничего не предпринять, то вскоре опухнет вся нога.
Лечение медикаментами

Воспаление мозоли на пальце ноги требует квалифицированного подхода медицинского специалиста. Доктор проведет физикальный осмотр, назначит препараты, мази и кремы местного действия, которые помогут снизить воспалительный процесс.
На данном этапе об удалении мозоли посредством криодеструкции или лазерной методики и речи не идет. Основная цель консервативной терапии – снизить воспаление, предупредить интоксикацию организма.
В процесс лечения могут включать следующие таблетки:
- Если сильно болит нога, пациент не может наступить на конечность, то рекомендуется применение обезболивающих лекарств. Чаще всего назначают препараты на основе кеторолака. Можно принять таблетку Анальгина, Спазмалгона;
- Лекарственные средства противовоспалительного свойства в таблетках – Мовалис, Ибупрофен (дает обезболивающий и противовоспалительный эффект). Целесообразно применения нестероидных противовоспалительных препаратов определяется в индивидуальном порядке, обусловлено площадью поражения, степенью воспалительного процесса.
Чтобы уменьшить трение об обувь, рекомендуется создать барьер из пластыря и ваты. Также можно использовать специализированный гидроколлоидный пластырь, который предназначен для ускорения восстановления поврежденных тканей.
К сведению, гидроколлоидные пластыри не только снижают нагрузку на пораженную область, но и поглощают экссудат, который выделяется из мозоли.
Наиболее эффективные мази, помогающие снизить воспаление, ускорить заживление поврежденных тканей:
- Мазь Вишневского. В состав лекарственного средства входит деготь, ксероформ, касторовое масло. Не рекомендуется использовать, если в анамнезе нарушения функциональности печени. Противопоказанием выступает органическая непереносимость действующих компонентов. В последнем случае применение приводит к развитию побочных эффектов местного характера – покраснение, раздражение кожи, что усиливается воспаление и болевой синдром.
- Левомеколь – эффективное противомикробное действие, помогает побороть воспаление любой локализации. Не рекомендуется применять, если в пораженной области наблюдаются дерматологические проблемы – псориаз, экзема, грибковая инфекция. Мазь используют в виде компрессов. Небольшое количество наносится на ватный диск, прикладывается к проблемному месту, фиксируется лейкопластырем. Наносят два раза в сутки, курс терапии определяется индивидуально.
К методам для быстрого избавления воспаления можно отнести такие препараты как Хлоргексидин, Мирамистин, бриллиантовая зелень (используют, если на фоне воспаления отсутствует мокнутие). Эти лекарства применяются на начальной стадии патологического процесса, в запущенных случаях не помогут.
Если описанные лекарства не дают результата, мозоль начинает еще больше воспаляться и болеть, то для купирования воспаления потребуется антибактериальная терапия в течение 10 дней.
Рецепты приготовления народных средств

Воспаление мозоли можно лечить нетрадиционными методами. Различные отвары на основе лекарственных трав, примочки и компрессы помогают убрать тревожные симптомы, нивелируют отечность и покраснение.
Важно: если присоединилась бактериальная инфекция, наблюдается выделение гноя из мозоли, народные методы в качестве моносредства не дадут результата. Их можно использовать в качестве вспомогательного способа в комбинации с применением антибиотиков.
Среди наиболее популярных народных методов лечения выделим следующие способы:
- Сок алоэ характеризуется противомикробным и противовоспалительным действием, его можно использовать для терапии влажной и сухой мозоли. Листок растения разрезают вдоль, сочной стороной прикладывают к пораженной области и приматывают с помощью бинта. Если мозоль сухая, то можно приготовить кашицу, сверху накрыть еще одним листиком и так зафиксировать;
- Картофель является доступным средством, которое купирует воспалительный процесс. Он включается во многие рецепты народных целителей. Прикладывают кусочки картофеля, либо измельчают и накладывают кашицу;
- Чтобы уменьшить отечность, воспаление и болевой синдром, приложить к пораженной области кусочек прополиса. Наиболее эффективно чередовать прополис с применением мази Вишневского либо стрептоцидом в порошке;
- Для пострадавшей конечности делают ванночки на основе марганцовки либо на основе 2% борной кислоты. Температурный режим жидкости не более 36 градусов. Сильно горячая или холодная вода только навредит. Длительность процедуры составляет 15 минут, после высушить конечность. Нанести противовоспалительную мазь;
- Содовая ванночка помогает снять припухлость, воспаление, болезненные ощущения, гиперемию кожного покрова. Ее можно делать непосредственно перед сном из расчета литр воды на столовую ложку соды. Можно проводить водные процедуры перед использованием медикаментов местного действия.
Не нужно во время воспаления пытаться содрать ороговевшую ткань на мозоли, это только усугубит ситуацию, инфекция проникнет глубже в ткани. Также не рекомендуется применять пластырь Салипод для удаления мозоли в этот период.
Воспаление мозоли требует обязательного лечения. В идеале за назначениями лучше обратиться к медицинскому специалисту. При отсутствии этой возможности можно воспользоваться народными средствами. Если не наблюдается положительной динамики в течение 4-5 дней, то без применения медикаментов не обойтись.
Источник
