После приема антибиотиков спали отеки

анонимно, Мужчина, 28 лет
Светлана Корнеливна, здравствуйте. Мужчина 28 лет. Проболел 2 недели, полагали, что простуда. Температура то опускалась, то подымалась до 37.1 и 37.5 (вялотекующая форма; принимал парацетомол, амоксициллин, а также энтеросгель – было интоксикация и нужно было вывести помогало, полоскал горло хлоргексидином и ромашкой) насморка не было, макроты не было, кашель отсутствовал. Образовался серный налет на языке. Воздух набирал в легкие и держал до 10 секунд без проблем. На всякий случай сдал анализы мочи (прилагаю), флюрографию сделал (патологий нет), ЭКГ (прилагаю), проверил сердце (прилагаю). На 3 неделе посетил Лор-врача – сказал, что боковой фарингит (миндали при этом в порядке) и назначил курс таблеток “ГЛЕВО” (есть побочные эффекты) на 5 дней. Параллельно принимал и принимаю курс Витаминов Dopel Gerts (уже 10 таблеток) и конфеты для горла ТантумВерде. На 4 день прекратил появилось недомогание в сердце и жидкий стул (небольшой). Прекратил курс и сразу приступил к потреблению Линекс Форте для восстановления микрофлоры кишечника. 18 апреля сдал клинический анализ крови (прилагаю).
На данный момент – температуры нет, кашля нет, насморка нет, серый налет на язык почти исчез, одышки нет, голова не болит, принимаю витамины и Линекс Форте.
Однако, возникло небольшое недомогание в области сердца (под сердцем на уровне ребер, возможно селезенка или желудок), вдох и выход легкими, а также при нагрузках сопровождается ноющей болью в области сердца, в течение дня после окончания приема курса “ГЛЕВО”, а особенно ночью, сейчас происходит потовыделение через лоб, затылок, шею и ноги (это нормально? вот уже как 3 день), дрожь грудной клетки во время потовыделения, мышцы рук и грудной клетки, где сердце чуть выше иногда прихватывает. Подскажите пожалуйста что делать в данном случае ? К какому доктору очно обратиться ? Спасибо.
Отвечает Борщ Светлана КорнеливнаОтвечает быстро
терапевт, гастроэнтеролог
1. При наличии предыдущей вирусной инфекции, течение которой было лёгким в молодого мужчины на начальном этапе, появившейся боли в грудной клетке на вдохе и выдохе в последующем, следует предполагать развитие плеврита. Флюорография, отражающая норму, сделана до развития осложнения.
2. Результат представленной ЭхоКГ отражает норму, но она сделана до развития указанных симптомов. Дата ЭКГ неизвестна. При появлении ноющей боли в области сердца, которая усиливается при физических нагрузках, начало после вирусной инфекции, наличии озноба и потливости, следует предполагать развитие эндокардита.
3. При боли в грудной клетке плеврального характера, что усиливается при дыхании и боли в области сердца, что усиливается при физической нагрузке, следует предполагать тромбоэмболию мелкой ветки лёгочной артерии.
4. При наличии боли в горле, мышцах, диареи, возможного плеврита, эндокардита или тромбоэмболии как осложнений вирусной инфекции следует в телефонном режиме обратиться к своему терапевту с описанием симптомов в настоящее время и с указанием эпидемиологических обстоятельств с целью диагностики коронавирусной инфекции COVID-19 и сдачи теста ПЦР для её подтверждения. Заболевание может быстро утяжеляться, поэтому следует согласовать с терапевтом в телефонном режиме дальнейшие действия. Сообщите о контактах, в том числе о посещении врача лора.
5. Следует также определить панкреатическую амилазу. Возможно развитие панкреатита. В анализе крови – уменьшение эозинофилов, что может свидетельствовать о начальной стадии воспаления, приёме препаратов, о декомпенсации, в том числе сахарного диабета, особенно при наличии воспаления любой локализации.
6. При приёме Глево возможен тремор и миалгия в качестве побочных эффектов. Следует определить глюкозу крови. При наличии недиагностированного сахарного диабета при приёме Глево возможна гипогликемия с испариной и дрожью и качестве побочного эффекта.
анонимно
Светлана Корнеливна, здравствуйте.
1. 27 марта приболел – 3 дня температура, а потом на два дня восстановился. Было ощущение жжения в шейном отделе и области языка и подымалась температура (до 37.5). К терапевту обратился 03 апреля, уточнила, что все в порядке.
2. Под лопатками ноет время от времени сейчас. 3 апреля – сдал ЭКГ и флюрографию. 6 апреля сдал анализ мочи, а 9 апреля опять был у терапевта и сказала, что ничего. 12 апреля – сделал УЗИ сердца (сказала, что все в порядке) 13 апреля – у Лора – боковой фарингит и назначил пить “ГЛЕВО” (с 20 апреля по 23 апреля употреблял таблетки ГЛЕВО) и употреблять конфеты Тантумверде. 13 апреля – посетил на всякий случай невролога (потому, что кардиолог уточнила, что возможно межреберная невралгия), невролог рекомендовал таблетки НАЙЗ. Итого почти 1 месяц проболел.
3. Стул нормальный сейчас, но наблюдается небольшое количество крови, диареи нет. (необильное) (полагаю из-за препарата Глево). 19 апреля, вчера выпил одну табелтку Найз – тело успокоилось и вечером нормально лег спать. Больше пить ничего не буду.
Нужно ли к кардиологу ? Может быть на КТ легких тоже сходить?
Учитывая длительность заболевания, можно сделать экспресс-тест на Covid-19, или более точный ПЦР-тест, повторное ЭКГ. С очным врачом решать вопрос о КТ лёгких и других обследованиях при необходимости.
анонимно
Светлана Корнеливна, здравствуйте. 28 лет, 173 см, 63 кг. После принятия антибиотиков на уровне солнечного сплетения возникла тяжесть. Скорей всего из-за стресса. Но, почему то так не проходит как уже месяц. Когда вдыхаешь воздух тяжесть на уровне желудка, а когда выдыхаешь воздух кишечник выправляется медленно (дискомфорт и приходится постоянно отвлекаться; живот не напряжен а наоборот расслаблен; может мышцы живота). Такое ощущение приходится животику помогать впрягаться (может нервы, рефлексы). Стул нормальный (мягкий, ежедневный), воды пью достаточно, делаю ЛФК и гимнастику на дыхание, нормальное питание (без острого, жаренного) Никакой одышки нет (тут все в порядке). Принимаю ОМЕГА-3, витамины комплекс Железо (восполняю по анализам), настойку пиона (от стресса). Прикладываю анализы. Доктор, не знаю возможно синдром раздраженного кишечника (от стресса) ? Что это может быть ? Возможно функциональная часть нарушена ?
Следует обратиться к очному невропатологу для диагностики мышечной слабости и ассоциированных с нею заболеваний.
Источник
Чем устранить последствия приема антибиотиков? Восстанавливаемся после антибактериальной терапииЗачастую обстоятельства нашей жизни и здоровья складываются таким образом, что прием антибиотиков становиться просто необходим. Ведь мы живем в довольно агрессивном окружении, в воздухе, которым мы дышим, в пище, воде, какую бы очистку она не проходила находиться миллионы бактерий, в том числе и болезнетворные. И когда их натиск становится сильнее защиты нашего организма, они начинают размножаться в нем, вызывая то или иное заболевание. Однако хоть антибиотики и являются самыми эффективными препаратами против микроорганизмов, лечение ими не проходит бесследно – дисбактериоз кишечника и слизистых оболочек, падение иммунитета, гиповитаминозы, нарушение работы внутренних органов – и это еще далеко не весь список последствий лечения антибиотиками. Поэтому после эффективной антибиотикотерапии необходимо провести комплекс мероприятий, направленных на устранение последствий лечения антибиотиками и восстановления здоровья и нормальной работы нашего организма. Центральным звеном в системе нарушений после лечения антибиотиками является дисбактериоз кишечника. Бактерии в нашей толстой кишке защищают ее от других микроорганизмов, выделяют некоторые витамины, способствуют конечным этапам пищеварения. После приема антибиотиков эти бактерии погибают, открывая дорогу другим микроорганизмам, которые выделяют газы и другие токсические вещества, препятствуют всасыванию воды. Из всего этого и формируется типичный комплекс симптомов – частая диарея, метеоризм, вздутие и боли в животе, симптомы общей интоксикации (слабость, разбитость, иногда незначительное повышение температуры).
Устранить такие последствия лечения антибиотиками можно только одним способом – приемом препаратов-пробиотиков, содержащие живые бактерии, полезные для нашего организма (Линекс, Бифидумбактерин). В легких случаях достаточно просто пропить курс этих препаратов, в более тяжелых – необходимо сделать посев кала на определение характера патогенной микрофлоры, назначение специфического антибактериального препарата, с одновременным введением культуры полезных микроорганизмов, устойчивых к этому препарату и обязательное применение пребиотиков (Дюфалак, Порталак) – комплекса углеводов, витаминов и аминокислот, необходимых для более быстрого роста полезных бактерий. Следующим этапом в устранении последствий лечения антибиотиками является восстановление микрофлоры слизистых оболочек – полости рта и влагалища у женщин. Нередко на фоне антибиотикотерапии у людей развивается кандидоз полости рта и молочница – причина этого заключается в том, что грибки рода Кандида устойчивы к действию ряда антибиотиков, а бактерии, живущие с ними по соседству – нет, поэтому в отсутствии конкуренции грибки бурно развиваются. Устранение такого состояния делиться на два этапа: сначала нужно уничтожить патогенный грибок, затем восстановить нормальный баланс микроорганизмов. Второй этап не нужен при лечении кандидоза полости рта, так как микрофлора там с успехом восстанавливается самостоятельно. Для уничтожения грибков применяют как местные (кремы, свечи, мази) так и общие (таблетки и капсулы) методы лечения. Наиболее часто применяют такие препараты, как Миконазол, Нистатин, Флуконазол. После этого во многих случаях у женщин необходимо восстановить нормальную микрофлору влагалища, для чего применяют вагинальные суппозитории Бифидин, Ацилак, Биовестин.
Для скорейшего восстановления организма и устранения последствий лечения антибиотиками затем применяют ряд общеукрепляющих мер. Так, например, после антибиотикотерапии у человека может быть недостаток некоторых витаминов, что требует приема поливитаминных препаратов – Мультавит, Квадевит и другие. Также наблюдается сильное снижение работы иммунной системы, что проявляется частыми простудами, обострением хронических заболеваний, возникновением различных аллергий. Это требует приема иммунномодуляторов – лекарственных средств, повышающих работу иммунной системы. Лучше всего для этого подходит экстракт Эхинацеи багряной. Антибиотики способны повреждать многие органы и ткани, но наиболее подвержены удару печень и почки. Поэтому устранение последствий лечения высокими дозами антибиотиками должно обязательно включать в себя поддерживающую терапию для этих органов – для печени стоит принимать какие-либо гепатопротекторы (Эссенциале Форте, например), а на почки благотворно влияет употребление столовых щелочных минеральных вод. Как видим, после лечения антибиотиками могут быть довольно тяжелые последствия, требующие проведения комплекса лечебных мер для восстановления нормальной работы организма. Но пока против бактерий и заболеваний, которые они вызывают ничего лучше нет. Поэтому к приему антибиотиков и устранению последствий от лечения ими нужно подходить грамотно – тогда вы очень быстро восстановите свое здоровье. – Вернуться в оглавление раздела “Профилактика заболеваний” Автор: Искандер Милевски |
Источник
Главная » Аллергены » Лекарства
Аллергия на антибиотики развивается при неправильном применении противомикробных препаратов. Превышение суточной дозировки или рекомендуемой частоты приема медикаментов приводит к увеличению токсичности активного вещества, входящего в состав продукта. В результате из-за повышения концентрации антибиотика в организме иммунная система распознает лекарство как угрозу и начинает вырабатывать антитела.

Какие антибиотики вызывают аллергию?
В большинстве случаев неадекватная иммунная реакция возникает на противомикробные препараты из следующих групп:
- пенициллинового ряда (в т.ч. ампициллин);
- тетрациклинового ряда;
- макролидного ряда;
- фторхинолонового ряда;
- ряда цефалоспоринов.
Пенициллин является основным активным соединением, входящим в состав наиболее распространенных препаратов. Вещество, полученное из грибков, считается высокоаллергенным. При длительном и частом использовании препаратов на его основе повышается риск развития аллергии. Макролиды, наоборот, редко вызывают негативную реакцию иммунитета. Вероятность развития патологии зависит от состава препарата и способа его введения в организм.
Причины возникновения реакции
Аллергическая реакция на антибактериальные средства развивается в таких случаях:
- у людей с индивидуальной непереносимостью структурных компонентов лекарства, с наследственной предрасположенностью к развитию патологии;
- отравление организма: аллергия возникает как проявление передозировки;
- ферментативные и метаболические нарушения в организме.
Клиническая картина при сборе анамнеза и внешнего осмотра во всех случаях одинакова. Интоксикация на фоне передозировки и расстройство обмена веществ являются псевдоаллергиями, которые прогрессируют не из-за выброса гистамина. Для определения точного диагноза требуется проведение лабораторных тестов.
Индивидуальная непереносимость средств может быть вызвана следующими факторами:
- генетической предрасположенностью;
- длительной лекарственной терапией;
- желудочно-кишечными патологиями или бронхиальной астмой;
- наличием дерматита или хронического ринита;
- поражением грибковыми заболеваниями;
- приемом высокой дозы противомикробных препаратов, одновременным применением нескольких видов антибиотиков.

При развитии аллергии вырабатывается специфический иммуноглобулин E. Его также можно определить в плазме крови в результате биохимического анализа крови. Если это вещество отсутствует, значит развивается псевдоаллергия.
Как проявляется аллергия на антибиотики?
Негативная реакция иммунитета проходит системно, поэтому может затронуть любые мягкие ткани и внутренние органы. В результате исследований было выведено 2 типа аллергии:
- Внезапная. Признаки патологического процесса наблюдаются в течение 15-120 минут после выпитого лекарства.
- Медленная. Симптомы проявляются в течение суток после антибиотиков. Редко клиническая картина возникает по прошествии 2-3 недель с момента начала лечения.
В последнем случае происходит накопительный эффект – потенциальные аллергены скапливаются в крови. По мере увеличения их концентрации в плазме повышается токсичность активных веществ и сила неадекватного иммунного ответа. В результате развивается крапивница, ангионевротический отек глотки и кишечника, который прогрессирует в анафилактический шок. Развивается дыхательная недостаточность, связанная с бронхоспазмом, нарушения работы сердечно-сосудистой системы.
Дерматологические проявления
Наиболее распространенным симптомом в ответ на прием антибиотиков являются кожные высыпания. При этом внешне они выглядят по-разному:
- плотные узелки;
- красные точки;
- волдыри;
- папулы.
Сыпь сопровождается сильным жжением и зудом. Пузырчатые образования окрашены в бледно-серый цвет, на границе – покраснения. При развитии высыпаний в редких случаях повышается температура тела до +38…+39°C. Возможно проявление слабовыраженного отека Квинке: наблюдается воспаление лица, губ, шеи.
Респираторные расстройства
Нарушение работы дыхательной системы обусловлено развитием бронхоспазма и отеком гортани.
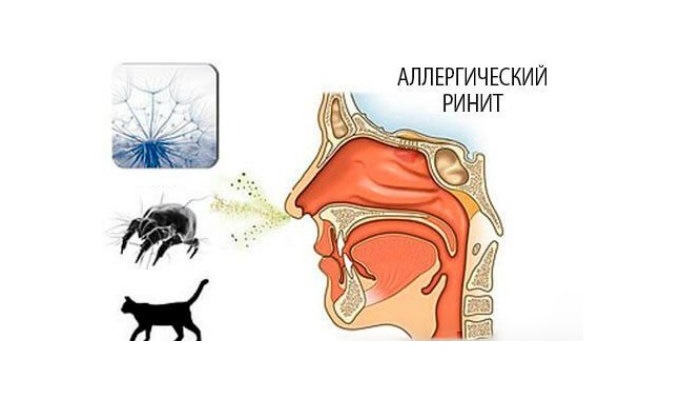
Помимо этих симптомов, наблюдается следующая клиническая картина:
- аллергический ринит, характеризующийся заложенностью или насморком с выделением прозрачной жидкости;
- частое чихание;
- чувство тревожности;
- повышение потоотделения;
- удушье;
- головокружения, головные боли;
- приступы кашля с хрипом и свистом, першение в горле;
- одышка.
При бронхоспазме и отеке глотки наблюдается осиплость голоса. Такой эффект обусловлен воспалением мягких тканей горла и сужением просвета дыхательных путей. На фоне респираторной недостаточности появляется цианоз кожи носогубного треугольника.
Синдром Стивенса-Джонсона
Характеризуется размытой клинической картиной, симптомы напоминают поражение инфекцией:
- появляется мышечная слабость;
- начинают болеть суставы;
- проявляется лихорадка;
- человек отказывается от приема пищи;
- после непродолжительной физической активности или сна возникает боль в мышцах;
- насморк.
По прошествии 2-4 часов появляется сыпь – преимущественно на слизистых оболочках. Ее форма может быть разной: от мелких гнойников до пятен и волдырей. На коже возникают геморрагии – сосудистые звездочки из-за небольших кровоизлияний в подкожно-жировой клетчатке. Через некоторое время на месте сыпи формируются пузыри до 1-2 см в диаметре, которые могут сливаться. Внутри них скапливается жидкость.
При разрыве сосудов или появлении гноя сыпь меняет свой цвет на розовый или желтый соответственно. Пузыри легко повредить, поэтому часто их содержимое вытекает наружу. На месте высыпаний возникают эрозии, покрытые бледной коркой. Помимо них, на коже появляются кольцевидные образования синего или красного цвета.
Синдром Стивенса-Джонсона сопровождается общей интоксикацией организма. Токсины присутствуют в крови около месяца. При отравлении наблюдается воспаление миокарда, развитие плеврита.
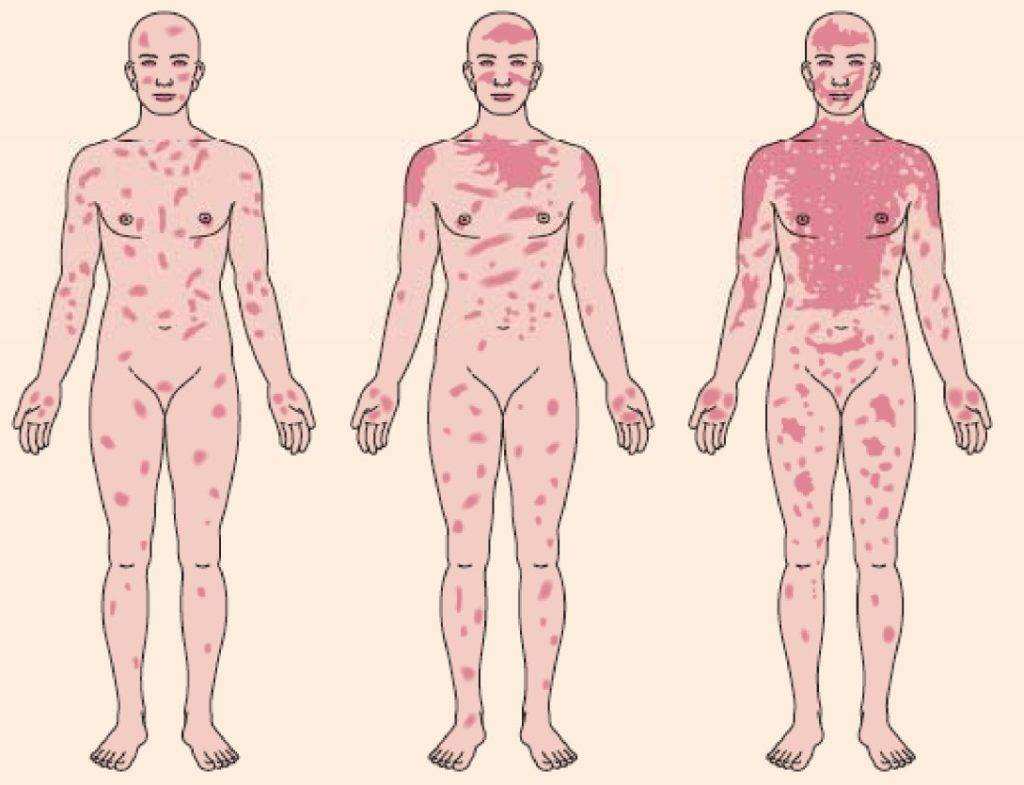
Синдром Лайелла
Альтернативное название – аллергический ожог, распространяющийся от поверхностных к глубоким слоям эпителиальной ткани. Из-за этого кожа отслаивается, наблюдаются следующие симптомы:
- сонливость;
- повышение температуры;
- резкое увеличение чувствительности кожного покрова, иногда сопровождающееся болезненностью и чувством жжения;
- в области очага поражения наблюдается покалывание, мурашки;
- обезвоживание;
- мышечная слабость.
На месте сыпи в виде пятен постепенно формируются пузыри. В первую очередь они появляются в ротовой полости, сливаются друг с другом, после чего на их месте возникают болезненные эрозии с отслаивающейся кожей насыщенного красного цвета. Пузыри легко лопаются, обнажая открытые раны. Они начинают кровоточить, поэтому в них легко попадает инфекция, начинается абсцесс, сепсис.
Другие симптомы
Возможны и другие клинические проявления:
| Внутренние органы и системы | Симптомы аллергии |
| Мочевыделительная система | Возникает нефрит, появляется мышечная слабость и боли в пояснице. Во время анализов наблюдается наличие белка, небольшого количества эритроцитов. |
| Клетки печени | Повышается билирубин, развивается желтуха, зуд кожи и слизистых. Увеличивается активность ферментов АЛТ и АСТ. |
| Желудочно-кишечный тракт | Пропадает аппетит из-за сильной рвоты и чувства тошноты. Возникает боль в эпигастральной области и расстройство стула. |
| Опорно-двигательный аппарат | Артралгия в симметрично расположенных суставах. |
| Сердечно-сосудистая система | Боль в грудной клетке, повышение температуры и дыхательная недостаточность. |
| Нервная система | Головные боли, головокружение, обмороки. |
Как подтвердить диагноз?
Чтобы определить наличие аллергии на антибиотик, используется комплексная диагностика. Провести ее в домашних условиях невозможно.
Оценка анамнестических данных
Методика представляет собой сбор анамнеза. Пациента опрашивают на предмет жалоб, когда и где появились первые симптомы. Больной должен сообщить врачу обо всех периодах возникновения аллергии на антибактериальные средства у себя или близких родственников. Можно составить список препаратов, которые применялись в течение 2-3 недель до обращения к аллергологу. Специалисту дополнительно сообщают о наличии аллергии на другие вещи:
- шерсть;
- пыль;
- продукты;
- средства бытовой химии.
Кожные и провокационные пробы
Пробы проводят 2 способами:
- Провокационный тест. 1-2 капли антибиотика наносят в виде раствора на язык, слизистые носа или глаз. После этого наблюдают за реакцией в течение 1 часа.
- Кожные аллергопробы. Врач осуществляет прокол или надрез на здоровом, предварительно дезинфицированном участке кожи. После наносит 2-3 капли антибиотика. Покраснения, высыпания и зуд свидетельствуют о наличии аллергии на препарат.
Тесты используются, чтобы определить, на какой препарат возникла аллергия. Пробы запрещено проводить людям с высоким риском развития анафилактического шока, синдрома Лайелла и в период лечения тяжелых инфекционных заболеваний.
Лабораторные тесты
Это безопасная методика, позволяющая установить вид аллергена без контакта больного с антибиотиком. Врач осуществляет забор крови, после чего отправляет ее на следующие анализы:
- уровень высвобождения интерлейкина-альфа;
- иммуноферментный;
- степень активации базофилов;
- РАСТ.

Тесты позволяют определить содержание эозинофилов в крови, которые являются первым признаком наличия аллергии.
Первая помощь при анафилактическом шоке
При дыхательной и сердечно-сосудистой недостаточности на фоне возможного развития анафилактического шока осуществляют следующие действия для помощи пострадавшему:
- Вызывают бригаду скорой помощи.
- Кладут человека так, чтобы ноги находились выше уровня туловища. Для предупреждения закупорки дыхательных путей рвотными массами голову поворачивают на бок.
- При возможности дают принять антигистаминный препарат.
- Каждые 3 минуты подсчитывают пульс, измеряют кровяное давление.
- Если рядом есть аптечка с адреналином, необходимо сделать внутримышечные инъекции. Дозировка определяется из расчета 0,01 мл активного вещества на 1 кг тела. Максимально допустимая норма составляет 0,5 мл.
- После прибытия медиков врачу сообщают о развившихся симптомах, препаратах, которые давались пострадавшему.
Как лечить аллергию на антибиотики?
При наличии аллергии на антибиотики необходимо прекратить прием любых противомикробных препаратов до обращения к врачу. После больному назначается лекарственная терапия и специфическая иммунотерапия.
Медикаментозные препараты
При аллергической реакции принимают следующие виды лекарств:
- Антигистамины: «Зодак», «Зиртек», «Супрастин» и «Тавегил». Они подавляют активность гистамина I, снимая воспаление, зуд, помогают избавиться от высыпаний.
- Глюкокортикостероиды: «Гидрокортизон», «Преднизолон». Назначаются при тяжелом отеке гортани, глотки, языка.
- Негормональные средства для наружного применения: «Фенистил гель». Устраняют сыпь, ускоряют заживление ран.
- Гормональные мази: «Тридерм», «Адвантан».
Если у ребенка возникает нарушение работы желудочно-кишечного тракта, необходим прием противорвотных и седативных средств.
Десенсибилизация организма
Специфическая иммунотерапия представляет собой ряд процедур, при которых больному вкалывают безопасное количество антибиотика. По мере привыкания организма к введению препарата дозировку постепенно увеличивают. В результате можно на длительное время обеспечить невосприимчивость иммунитета к потенциальным аллергенам. Иммунотерапия показана только взрослым.
Диета при аллергии
Диетотерапия позволяет восстановить естественную кишечную микрофлору, которая является частью иммунной системы. Во время приема антибиотиков часть микроорганизмов погибает, развивается дисбактериоз, который может спровоцировать развитие аллергии.
При неадекватной реакции иммунитета рекомендуется соблюдать следующие правила:
- Выпивать до 2 л жидкости в день. Это должна быть минеральная вода, которая позволит быстрее вывести аллергены из организма и поддержит водно-электролитный баланс.
- Введение в рацион кисломолочных продуктов.
- По прошествии недели следует включить в меню нежирные сорта рыбы и мяса. Яйца можно есть вареными 2 раза в неделю.
- Полностью исключить употребление жирной, копченой, соленой пищи. Запрещено использовать специи, пищевые добавки, соль, консервированные и маринованные продукты.
Профилактические меры
Чтобы предупредить развитие аллергии, необходимо придерживаться следующих принципов:
- соблюдать строгую дозировку препарата;
- не использовать альтернативные методы лечения и высокоаллергенные народные средства в период антибактериальной терапии;
- колоть и принимать противомикробные препараты строго по показаниям;
- комбинировать лекарства после врачебной консультации;
- применять новый препарат только после того, как врач скажет, каким антибиотиком заменить используемое средство.
При наличии аллергии на какой-либо вид антибиотиков потребуется тщательно изучать состав покупаемых препаратов, особенно из пенициллиновой группы.
Источник