После операции вальгус на стопе отек

Вальгусная деформация стопы (Hallux valgus) ― искривление плюснефалангового сустава большого пальца. При этой патологии первый палец значительно отклоняется к наружному краю стопы, вытесняя остальные пальцы. Развитие заболевания приводит к натяжению кожи над костным выступом, «шишка» меняет биомеханику стопы, движения сопровождаются болью.

Чаще всего недуг наблюдается у женщин с поперечным плоскостопием, которое возникает вследствие слабой костной и соединительной ткани стопы. Развитие заболевания может спровоцировать ношение тесной или неудобной обуви, в которой масса тела распределяется неравномерно. В передней части стопы образуется дефект, в результате изменения биомеханики стопа утрачивает амортизирующую функцию, нагрузка перераспределяется на другие суставы и позвоночник.
При незначительных изменениях стопы врач ортопед-травматолог назначает консервативное лечение деформации: применение межпальцевых вкладышей, ношение индивидуальных стелек, гимнастику пальцев ног и стоп, массаж. Если консервативное лечение не останавливает развитие деформации, показано оперативное вмешательство.
Операция по исправлению вальгусной деформации стопы
Хирургическое вмешательство проводится, когда консервативная терапия не дает результата. Операция по исправлению вальгусной деформации стопы назначается при остром болевом синдроме, отклонении пальца от нормальной оси более чем на 50 градусов, выраженном уплотнении сустава между плюсной и первой фалангой большого пальца. В современной медицине применяется более 100 методик проведения коррекции. Рассмотрим основные виды операций.
Главная цель вмешательства ― устранить боль и восстановить функции стопы.
- Малоинвазивная операция. Предполагает незначительное воздействие на сухожилия и мягкие ткани. Вмешательство помогает восстановить эстетику и устранить дискомфорт.
- Реконструктивная операция. Позволяет вернуть большой палец в физиологическое положение. Врачи убирают «шишку», меняют угол между косточками фаланг большого пальца, поправляют расположение сухожилий и формируют верный свод стопы. При этом вмешательстве не страдают кости, поэтому нет необходимости носить гипс и использовать костыли.
- Операция по артродезированию. Подразумевает радикальное вмешательство, при котором удаляется часть сустава, с помощью винтов сустав закрепляется в неподвижном состоянии. Метод позволяет устранить боль, деформацию и остановить развитие артроза.
- Хирургическое лечение лазером.В некоторых случаях удаление костного нароста производится с помощью лазера. Излучение ускоряет реабилитационный процесс и снижает травматичность процедуры.
Как снять отек после операции
Отек в области рубца появляется уже через несколько часов после оперативного лечения Халюс Вальгус: к месту формирования рубца начинается приток крови и лимфы.
Отек может сохраняться от нескольких дней до нескольких недель. Иногда отек стоп после операции беспокоит в течение длительного времени. Все дело – в обменных процессах, которые происходят в организме во время восстановительного периода.
Кратковременный отек считается нормой, поскольку это временное явление после всех операций. В первые дни отек нарастает, на третий день приходится его пик, затем отечность идет на спад. Однако каждому человеку нужен свой период реабилитации.
Остановить рост отека на ноге после операции нельзя, а вот ускорить его спад поможет следование рекомендациям врача.
Следуйте рекомендациям врача
Для уменьшения отека стопы важно в первые дни после операции держать прооперированную ногу выше уровня тела. Нужное положение можно обеспечить лежа на спине, положив ногу на сложенные друг на друга подушки или свернутое одеяло. В положении сидя ногу следует класть перед собой на стул. Если отек сохраняется в неизменном состоянии, врач назначает лечение с помощью лимфотропной терапии и контрастных ванн.
Водные процедуры расширяют сосуды и ускоряют отток жидкости.
В некоторых случаях может потребоваться ношение компрессионного трикотажа для нормализации крово- и лимфообращения. Длительность лечения зависит от индивидуальных особенностей.
При отеках врачи не рекомендуют пить напитки с кофеином и газом, а также злоупотреблять водой накануне сна. Необходимо соблюдать диету и питьевой режим. Поможет вывести лишнюю жидкость из организма лечебная гимнастика, комплекс для которой подберет специалист ЛФК. Применение медикаментов для снятия отека возможно только после одобрения лечащего врача.
Бесконтрольный прием препаратов может усугубить ситуацию.
Реабилитация после оперативного лечения Халюс Вальгус начинается с соблюдения постельного режима в течение первых трех дней с момента вмешательства. Длительность периода восстановления зависит от степени деформации и сложности хирургического вмешательства. Сращивание костных тканей может занять до трех месяцев.
- В первый день после операции важно обеспечить полный покой. При малоинвазивном вмешательстве разрешается ходить уже на третьи сутки при условии использования ортеза, который полностью исключает смещение соединений. Реконструктивная операция предполагает нахождение в стационаре в течение 10−14 дней.
- Через 10−14 дней начинается этап щадящей разработки сустава с помощью специальных комплексов упражнений. Комплекс выполняется под контролем врача-реабилитолога. Выполнение упражнений способствует восстановлению и улучшению подвижности сустава.
- Через 3−4 недели после лечения вальгусной деформации стопы рекомендуется вернуться к привычной норме шагов. Контрольный снимок выполняется спустя месяц после операции. Весь период реабилитации необходимо контролировать походку: наступать на ровную стопу, не опираясь только на сустав большого пальца или наоборот ― на наружный край стопы. Нагрузка должна быть распределена по всей поверхности.
- Второй рентгенологический контроль делают через 2 месяца после операции. До этого периода может сохраняться отек. Наличие или отсутствие отека зависит от состояния венозной и лимфатической системы.
Прием обезболивающих медикаментов после операции
В период восстановления наличие болевого синдрома связано с повышением активности и нагрузок на прооперированную ногу. Стопа отекает и болит. В этот период врач может назначить прием нестероидных противовоспалительных препаратов или нанесение геля или мази с противоотечным и обезболивающим действием.
Соблюдение рекомендаций поможет избежать усиления болевого синдрома.
После оперативного исправления вальгусной деформации стопы показано ношение ботинка Барука ― обуви, которая позволяет разгрузить переднюю часть стопы. Клиновидная форма ботинка переносит нагрузку с переднего на задний отдел стопы и создает условия для быстрого заживления ран. Жесткий задник фиксирует пятку, обеспечивая дополнительную поддержку.

Не менее чем через месяц можно носить обычную обувь, соответствующую некоторым критериям: она должна быть просторной и разношенной, на небольшом каблуке около 2 см, выполнена преимущественно из натуральных материалов.
Сразу после операции врач назначает комплекс упражнений для улучшения работы сустава. Необходимо выполнять все предписания для избежания рецидива. Ежедневные занятия помогут укрепить связки и мышцы голеностопа, основное условие ― регулярность выполнения.
- Ежедневный самомассаж стоп в рамках комплексов МФР (миофасциального релиза) поможет «разбудить» ткани, улучшить кровоток, подготовить стопы к нагрузкам во время долгих прогулок и выполнения физических упражнений.
- Соблюдение режима питания и контроль массы тела снимет избыточную нагрузку на стопы.
- Выполнение вспомогательных упражнений поможет разработать стопу, укрепить мышцы и связки. Среди них: хождение по мелким предметам, перекатывания ступней на скалке, подъем на носочки, «расклеивание» пальцев с помощью рук.
- Ношение индивидуальных ортопедических стелек способствует улучшению походки.
- Ванночки для стоп с применением соли и трав помогут «разгрузить» ноги после тяжелого рабочего дня.
- Контроль нагрузки поможет сберечь суставы, связки, мышцы и кости.
1 medobozrevatel.com Раздел: вальгусная деформация стоп
2 otekstop.ru Раздел: отек после операции халюс вальгус
3 gosmed.ru Раздел: травматология
Понравилась статья? Оцените ее
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Источник
2424 просмотра
9 февраля 2020
Здравствуйте. Я 16 января этого года перенесла операцию на ноги (халюс вальгус и остеоартроз больших пальцев ног). Через две недели сняли швы и выписали из больницы с благополучным самочувствием. Назначен детралекс по 1000 мг ( пью его утром). Также продолжаю пить магний диаспорал по 1 саше. Мало пью воды . Мало двигаюсь ; больше сижу-лежу. Но через день после снятия швов, это с начала февраля, у меня отекли ступни обеих ног и отек не спадает больше недели. До этого три месяца ( ноябрь, декабрь, январь) я принимала гинкор форт по 1 капсуле 2 раза в день и также магний. Всегда раньше много пила чистой воды и была очень активной. Пожалуйста, дайте мне рекомендации по лечению и ,быть может, по питанию. И Может быть мне возобновить принимать гинкор форт? С уважением. Людмила Геннадьевна.
Хронические болезни: Атрофический гастрит, атрофический колит, синусит.
На сервисе СпросиВрача доступна консультация флеболога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Здравствуйте сколько вам лет?
Прикрепите пожалуйста фото
Людмила, 9 февраля 2020
Клиент
Педиатр
Людмила, 9 февраля 2020
Клиент
Елена, давление рабочее 110/70. Сейчас я не знаю какое и возможности измерить пока нет.
Педиатр
Прикрепите пожалуйста фото
Людмила, 9 февраля 2020
Клиент
Честно:к сожалению у меня не хватает толку это сделать
Хирург
Людмила Геннадьевна, здравствуйте !
Отёки нижних конечностей, возникших одновременно с обеих сторон встречаются крайне редко ! Ведь при венозной патологии отёк возникает тогда, когда возникает тромбофлебит , закупоривается просвет вены тромбом , возникает застой в венозной системе ниже места закупорки и начинают возникать отёки ! И предположить ,что одновременно у вас возник тромбофлебит сразу вен обеих ног , крайне маловероятно ! За 38 лет работы , подобное приходилось видеть в 2 -3 случаях !
Причина Ваших отёков может быть связана либо с слабой работой
Людмила, 9 февраля 2020
Клиент
Яков, мне 61 год. И я чувствую , что на одной ноге отек больший , чем на другой
Людмила, 9 февраля 2020
Клиент
Яков, Вы не дописали мне ответ?
Хирург
Прошу прощения , случайно отправился к Вам неполный текст!
Людмила Геннадьевна, здравствуйте !
Отёки нижних конечностей, возникших одновременно с обеих сторон встречаются крайне редко ! Ведь при венозной патологии отёк возникает тогда, когда возникает тромбофлебит, закупоривается просвет вены тромбом , возникает застой в венозной системе ниже места закупорки и начинают возникать отёки ! И предположить ,что одновременно у вас возник тромбофлебит сразу вен обеих ног , крайне маловероятно ! За 38 лет работы , подобное приходилось видеть в 2 -3 случаях !
Причина Ваших отёков может быть связана либо с слабой работой сердца либо с слабой работой почек ,а иногда такое может быть пи лишней массе тела и при наличии привычки , сидеть длительное время ,свесив ноги вниз !
Я Вам рекомендую обратиться к терапевту, проверить сердце (ЭКГ, ЗхоКГ), проверить работу почек !
Что же касается вен , то могу кое – что добавить тому ,что Вы принимаете уже .
То ,что Вы принимаете Детралекс, это правильно , заменить его не нужно !Дополнительно ,могу рекомендовать :
-ЭЛАСТИЧНАЯ КОМПРЕССИЯ КОНЕЧНОСТИ, – ВТОРОЙ КЛАСС (ЭТО ОЗНАЧАЕТ, ЧТО НОГУ НУЖНО ЗАБИНТОВАТЬ ЭЛАСТИЧНЫМ БИНТОМ ОТ УРОВНЯ ОСНОВАНИЙ ПАЛЬЦЕВ ДО ПАХОВОЙ ОБЛАСТИ ЛИБО НОСИТЬ ЭЛАСТИЧНЫЙ ЧУЛОК) ;
– ДЛИТЕЛЬНОЕ СТОЯНИЕ НА НОГАХ ИЛИ ДЛИТЕЛЬНОЕ СИДЕНИЕ С СВИСАНИЕМ НОГИ ВАМ НЕ ЖЕЛАТЕЛЬНО, А КОГДА ЛЕЖИТЕ, ТО ЛУЧШЕ НОГУ ДЕРЖАТЬ НА ПОДУШКЕ ;
– ДЕТРАГЕЛЬ ОБРАБОТАТЬ ОБЛАСТЬ СТОП 2 РАЗА В ДЕНЬ !
Удачи Вам
Людмила, 9 февраля 2020
Клиент
Яков, спасибо Вам большое. А гинкор форт дополнительно пить или не нужно? Давление мое всегда было 110/70. Сейчас не знаю. Но на одной стопе под пальцем как будто небольшой пузырь и он мне мешает, как распирает , но не болит. Это не проходит за ночь. И верхняя часть большого пальца ноги занемела. Может быть мне стоит больше двигаться? Я почти не хожу . Я случайно отправила не то фото и не могу его убрать , извиняюсь.
Хирург
Ожирение у Вас имеет место или нет ?
Людмила, 9 февраля 2020
Клиент
Яков, нет ; при росте 164см мой вес 56 кг
Людмила, 9 февраля 2020
Клиент
Яков, отправила фото. Ещё я скажу , что накануне мне пришлось много походить ( переезд поездом) ,ещё я вымыла по рекомендации ноги и не обработала их( но в рекомендации было так написано) .
Хирург
Детралекс , если Вы его переносите хорошо , то заменить или дополнительно принимать на Гинкор форте , – не стоит !
Более того , если у Вас такая небольшая масса тела , то хотел бы порекомендовать уменьшить дозу Детралекса и принимать по 500мг. 1 раз в день !
При такой массе тела основных Ваших положений должно быть 2 : либо лежать и положить ноги высоко на подушку или подлокотник либо ходить ! Вам не желательно сидеть , свесив ноги вниз или длительное время стоять на одном месте!
По возможности , не забудьте обратиться к кардиологу и терапевту !
Людмила, 9 февраля 2020
Клиент
Спасибо большое. Действительно , как только я стою чуть дольше минуты , у меня ноги как будто распирает от давления. Но пока я лежала две недели в больнице, у меня и близко такого ощущения не было. Спасибо Вам большое , я всё поняла. Буду придерживаться рекомендаций.
Хирург
На фото имеется небольшая отёчность , но это не критично !
Оцените, насколько были полезны ответы врачей
Проголосовало 6 человек,
средняя оценка 3
Отек ног
20 мая 2015
Марина
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Различают несколько стадий hallux valgus которые отличаются как клинической картиной так и требованиями к тактике лечения.
Первая стадия hallux valgus чаще всего проявляется только изменениями на 1 луче стопы (первой плюсневой кости и 1 пальце). На этой стадии происходит небольшое отклонение 1 плюсневой кости кнутри (межплюсневый угол менее 13 градусов) и соответствующим отклонением 1 пальца кнаружи (угол вальгуса менее 25 градусов). На первой стадии пациентов беспокоит формирование “косточки” по внутренней поверхности головки 1 плюсневой кости, которое может приводить к бурситу- воспалению подкожной синовиальной сумки. На этой стадии пациенты чаще хотят просто избавиться от косточки, и не готовы к радикальному хирургическому лечению, так как после него следует длительный реабилитационный период. По сути это косметическое вмешательство, которое состоит из резекции костного экзостоза в обалсти головки 1 плюсневой кости, бурсэктомии, пластики суставной капсулы.
Клинический пример хирургического вмешательства по поводу халюс вальгус 1 степени у женщины 45 лет, которую в большей степени беспокоил косметический изъян и эпизодическое воспаление подкожной синовиальной сумки при ношении узкой обуви и физической нагрузке.
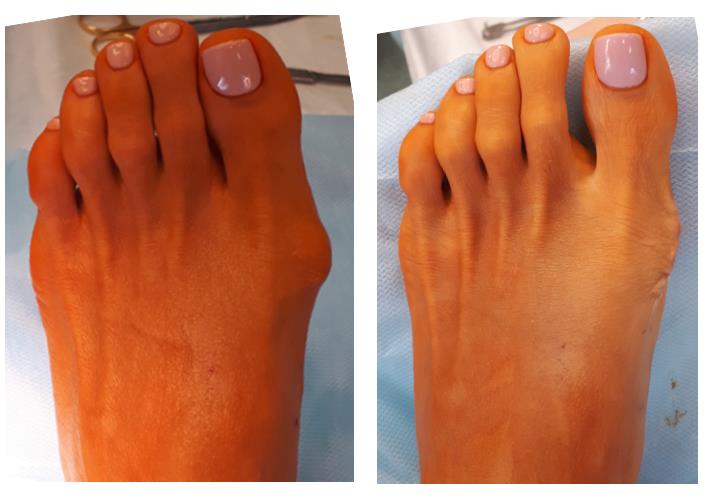
Так как пациентка была заинтересована в максимально быстрой реабилитации то ей была выполнена резекция костного экзостоза, бурсэктомия и пластика суставной капсулы. Такая операция не сопровождается созданием искусственного перелома 1 плюсневой кости – остеотомией, поэтому не требуется 6-недельный период ношения специальной обуви (ботинки Барука) и переход к обычной обуви возможен уже через 2 недели после операции.
Однако риск рецидива образования “косточки” и последующего возобновления деформации при подобных вмешательтсвах достаточно высокий. По этой причине после такого вмешательства через какое то время может потребоваться полноценная корригирующая остеотомия.
На второй стадии Халюс Вальгус происходит дальнейшее отклонение 1 плюсневой кости кнутри (межплюсневый угол 13-15 градусов) и кверху с дальнейшим увеличением угла вальгуса (26-40 градусов). На этой стадии также возможно вовлечение 2-3-4-5 лучей стопы. За счёт постепенного распластывания поперечного свода 5 плюсневая кость начинает отклоняться кнаружи, а 5 палец при этом смещается кнутри, картина зеркальная деформации 1 луча. 2-3-4 плюсневые кости при этом постепенно начинают опускаться вниз. Это приводит к их перегрузке, которая может провляться болями и формированием “натоптыша” под головками 2-3 плюсневых костей.
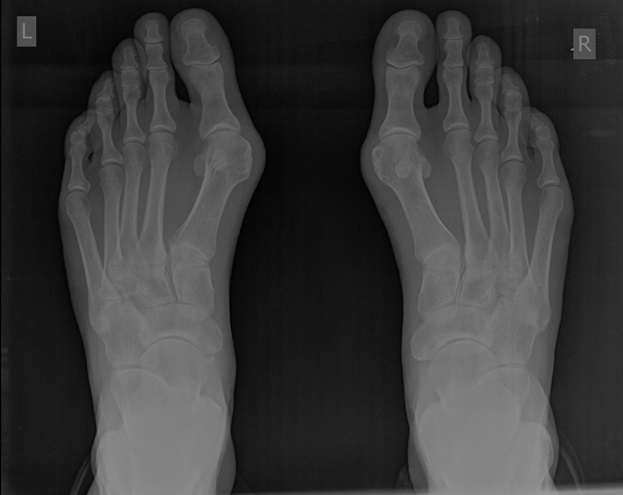
Клинический пример хирургического лечения hallux valgus 2 степени. Пациентка П. 32 лет, обратилась в клинику в связи с прогрессированием деформации 1 пальцев обеих стоп, усилением болей в области 1 плюсне-фаланговых суставов обеих стоп, трудностями с подбором обуви. Вальгусная деформация 1 пальцев или Hallux Valgus является наиболее частой причиной обращения за хирургической помощью к ортопедам, занимающимся проблемами стоп.
При клиническом осмотре обращает на себя внимание наружное отклонение 1 пальцев, расширенный и уплощённый поперечный свод стопы, нарушение плюсневой формулы, гиперкератозы по внутренней и тыльной поверхностям 1 плюсне-фаланговых суставов.
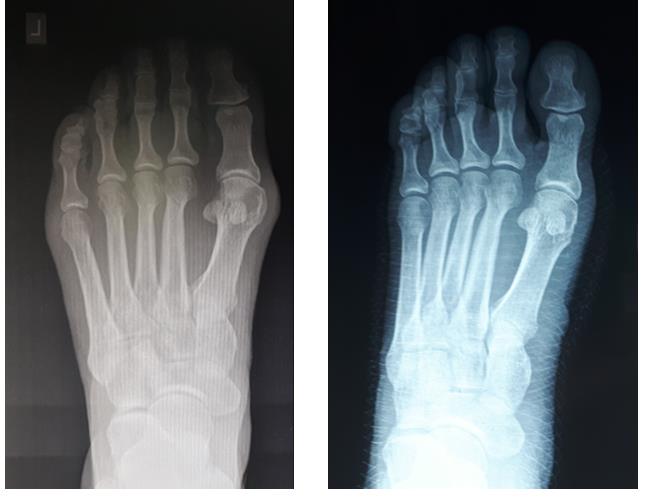
При планировании оперативного пособия выполняются рентгенограммы в прямой и боковой проекции. Производится расчёт углов вальгусного отклонения 1 пальца, угол между 1 и 2 плюсневыми костями, угол артикуляции 1 плюсневой кости. Исходя из рассчитанных углов, выбирается оптимальный метод остеотомии для коррекции имеющейся деформации.
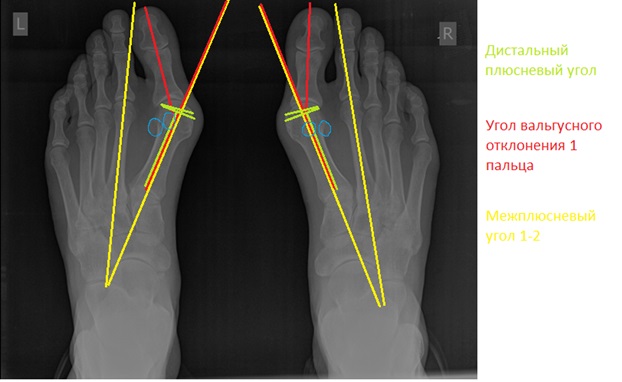
Хирургическая тактика обсуждается с пациентом. Разъясняются особенности хирургического доступа, анестезиологического пособия, последующей реабилитации. Эту пациентку беспокоила деформация только 1 луча, вмешательства на 2-3-4-5 лучах стопы не потребовались.
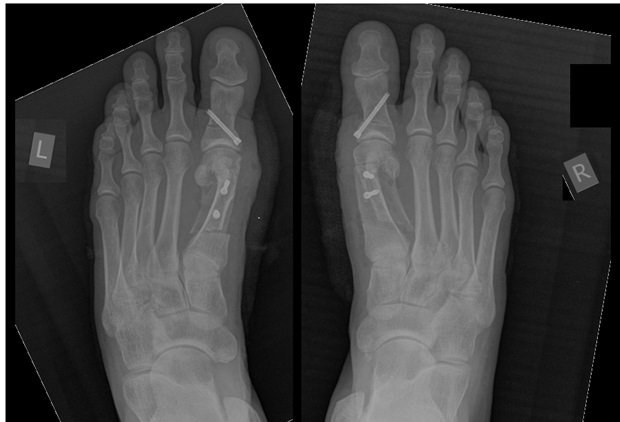
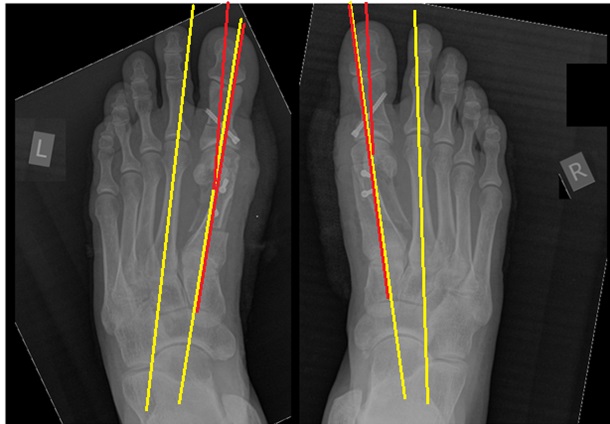
Корригируюшие остеотомии выполняются чаще всего под спинальной анестезией, хотя возможно выполнение данного вмешательства и под проводниковой анестезией на уровне голеностопного сустава и стопы, в зависимости от предпочтений больного.
1-е сутки после корригирующей остеотомии Халюс Вальгус
Первые сутки после операции желательно находится в клинике и максимально следовать постельному режиму для уменьшения послеоперационного отёка и болей. На следующий день после операции выполняется перевязка и разрешается ходьба в специальной обуви – ботинках Барука, с разгрузкой переднего отдела стопы. Использование данной обуви целесообразно на протяжении 6 недель после операции, с последующим постепенным переходом к обычной обуви в течение 2 недель.
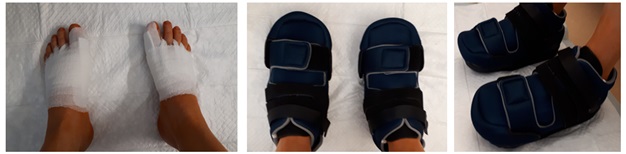
Первые 2 недели после корригирующей остеотомии Hallux Valgus.
В большинстве случаев пациент находится в клинике 2-3 суток до купирования острого болевого синдрома, после чего выписывается на амбулаторное долечивание. Перевязки желательно выполнять 1 раз в 2 дня, снятие швов на 14 сутки после операции. Возможно использование внутрикожных швов по желанию пациента, это избавляет от необходимости их удаления. С целью снижения болевого синдрома и послеоперационного отёка всем пациентам рекомендуется возвышенное положение нижних конечностей, и использование холода местно по 30 минут каждые 4 часа на протяжении первых двух недель после операции.
Отёк и послеоперационная гематомы нарастают, как правило, в течение 3 суток после операции, после чего постепенно регрессируют в течение 6 недель. Внешний вид стоп на 5 сутки после операции (наиболее сильно выраженный отёк и гематомы).
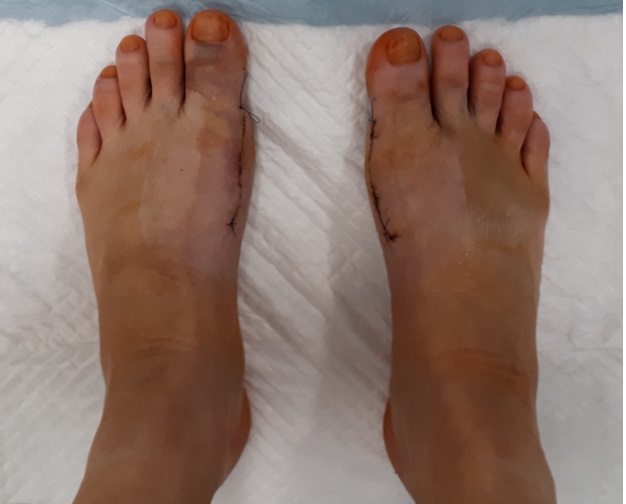
3-6 неделя после корригирующей остеотомии Халюс Вальгус.
После снятия швов пациент занимается пассивной ЛФК в 1 плюсне-фаланговых суставах, продолжает ходить в обуви Барука, использует лёд и анальгетики по мере необходимости.
После 6 недели от операции по поводу Халюс Вальгус.
Через 6 недель выполняются контрольные рентгенограммы, если на них всё в порядке, то разрешается ходьба с нагрузкой на передний отдел стопы. Также на этом этапе целесообразно выполнение ЛФК и физиотерапевтических процедур направленных на дальнейшую разработку движений в 1 плюсне-фаланговом суставе.
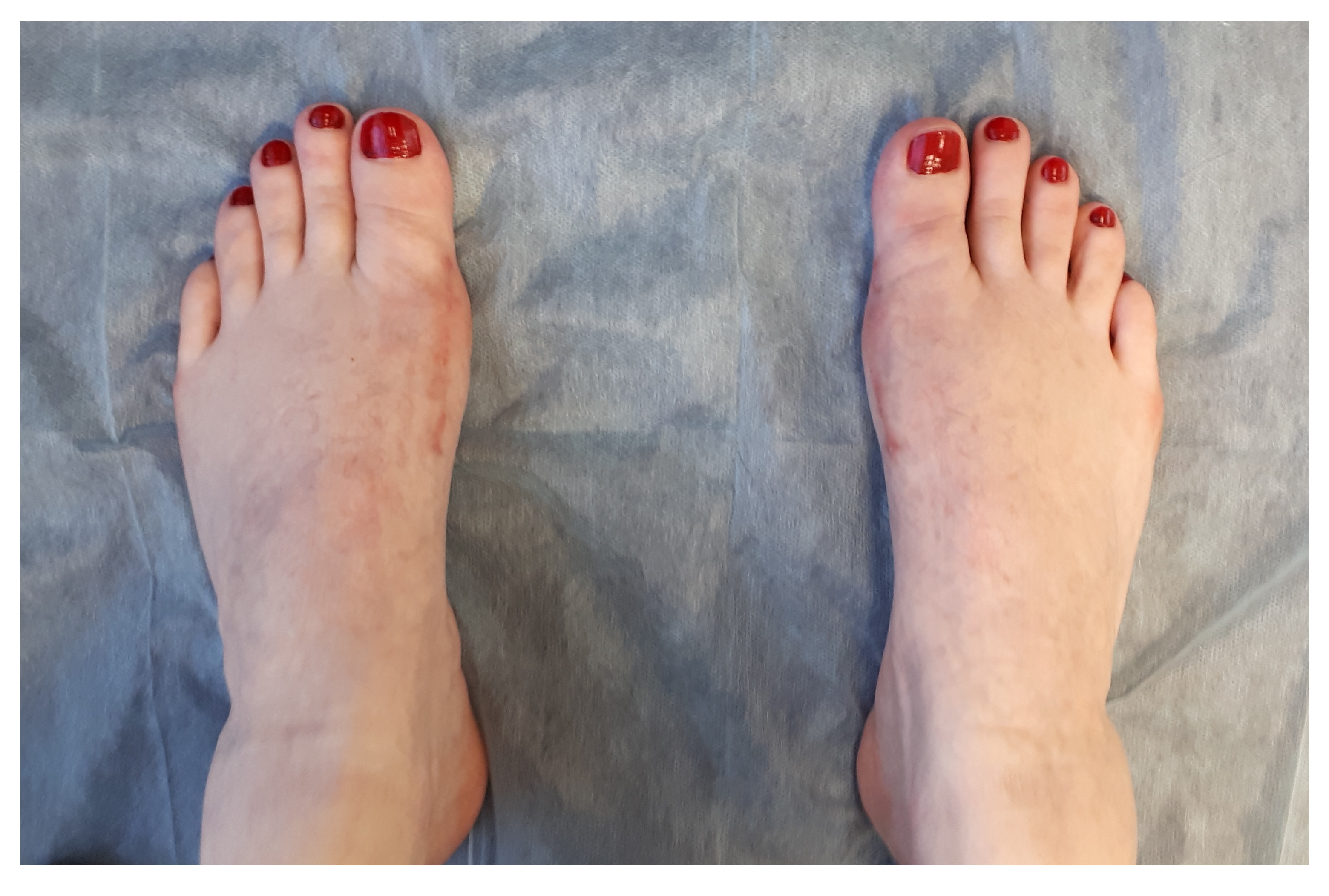
Небольшой отёк в области пальцев сохраняется длительное время до 6-12 месяцев после вмешательства. Спортивные нагрузки не рекомендуются на протяжении 3 месяцев после операции. Внешний вид стоп через год после операции. Послеоперационные рубцы к этому времени становятся практически незаметны, отёк полностью уходит, амплитуда движений в плюсне-фаланговых суставах полностью восстанавливается.
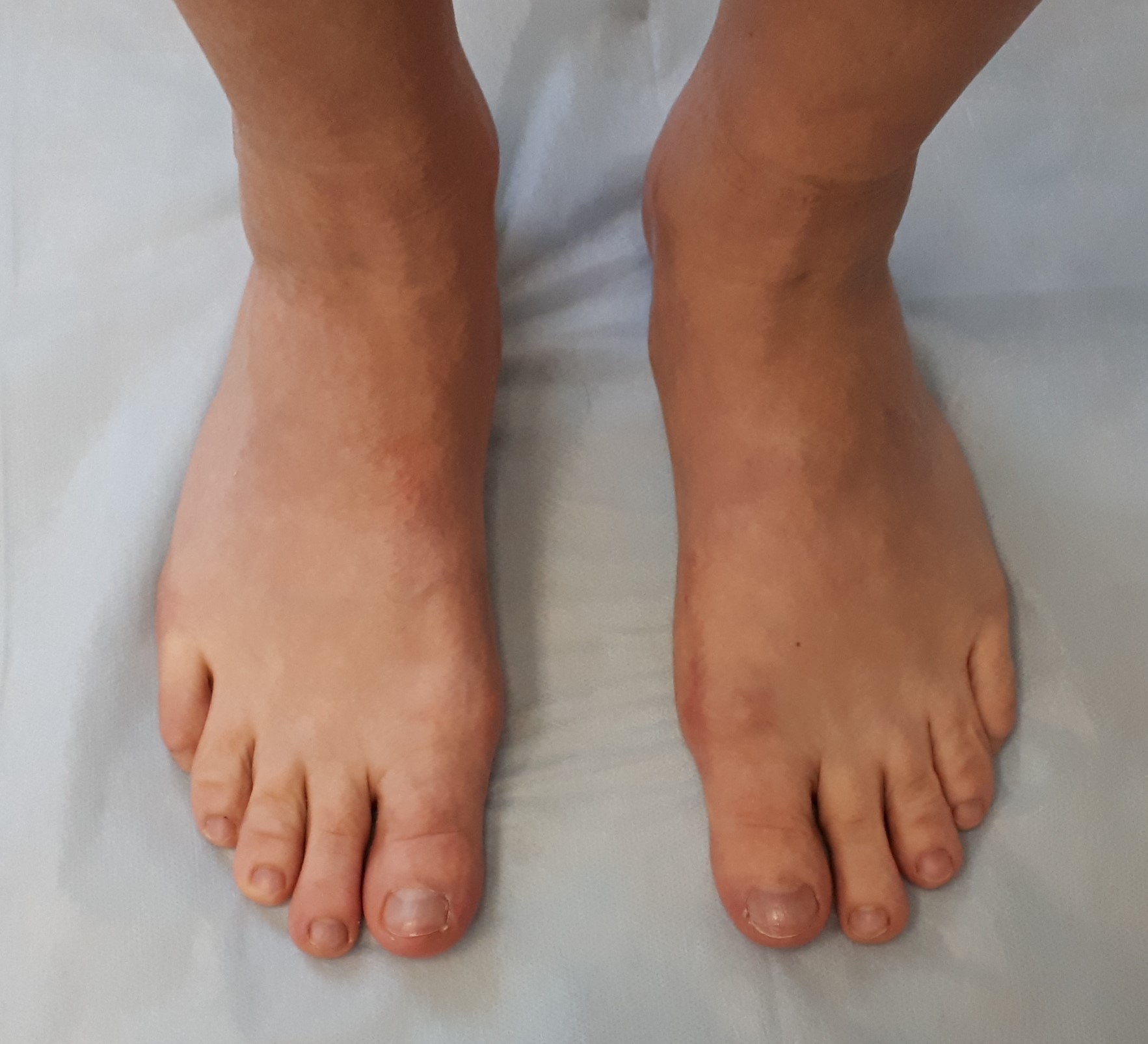
На 3 стадии hallux valgus на первый план выходит метатарсалгия – боль в проекции головок 2-3 плюсневых костей. Дальнейшее распластывание поперечного свода приводит к ещё большему увеличению деформации. Межплюсневый угол превышает 15 градусов, угол вальгуса 1 пальца больше 40 градусов. Головки 2-3 плюсневых костей опускаются ещё ниже, и берут на себя большую часть нагрузки при ходьбе. Так как природой не предполагается такая нагрузка, то связочный аппарат по подошвенной поверхности 2-3 плюсне-фаланговых суставов постепенно перетирается, что приводит к формированию молоткообразной и когтеобразной деформаций 2-3 пальцев. На 3 стадии халюс вальгус вмешательство всегда индивидуально, так как степень деформации различных лучей сильно различается. Чаще всего требуется вмешательство одновременно на 3-4-5 лучах, с выполнением 8-10 остеотомий. Подобные вмешательства сопровождаются тяжёлым реабилитационным периодом.
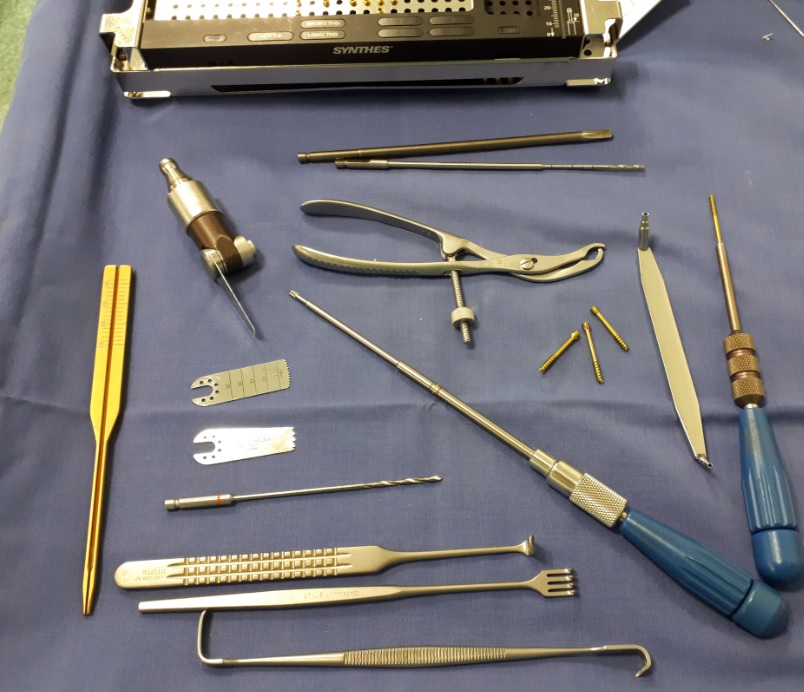
Клиника К+31 специализируется на выполнении оперативных вмешательств при всех степенях hallux valgus. В нашейклинике для операций по поводу халюс вальгус нами используютсятолько современное оборудование и импланты.
Hallux Valgus – только вершина айсберга, наиболее явное из проявлений поперечного плоскостопия. Помимо этой деформации поперечное плосостопие вызывает огромное количество других проблем таких как перегрузочная метатарсалгия, молоткообразная деформация 2-3-4 пальцев, неврома Мортона, повреждение плантарной пластинки. Поэтому при лечении Hallux Valgus нужно всегда стремится к коррекции поперечного свода стопы а не только исправлению косметической деформации.
Источник
