Помощь медсестры при отек легких
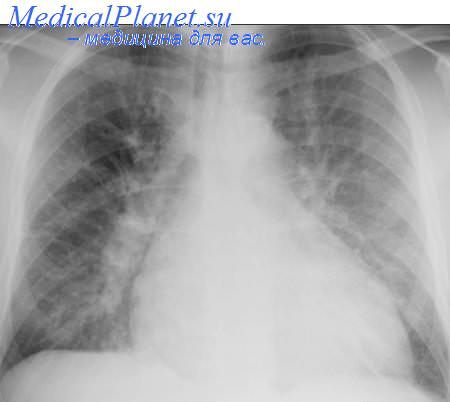
Разберем, какая неотложная помощь при отеке легких требуется от медицинской сестры. Но для начала освежим знания об отеке легких, причинах и механизме возникновения, клинической картине.
Отек легких – тяжелое, угрожающее жизни патологическое состояние, при котором происходит пропотевание жидкости из кровеносных и лимфатических сосудов в альвеолы. Такое состояние является результатом застоя в малом кругу кровообращения, который может быть вызван следующими причинами:
- кардиогенные: острый инфаркт миокарда, пороки сердца, постинфарктный кардиосклероз, аневризма аорты, гипертоническая болезнь, атеросклеротический кардиосклероз и другие заболевания сердечно-сосудистой системы;
- некардиогенные: пневмоторакс (попадание воздуха в грудную полость), острая дыхательная недостаточность при астматическом статусе, инородном теле дыхательных путей, воспалительные заболевания органов дыхания – пневмонии, бронхиты, опухолевые заболевания дыхательных путей, туберкулез, тяжелые интоксикации при инфекционных заболеваниях (корь, коклюш и другие), травмы грудной клетки.
Проникшая в альвеолы легких жидкость – транссудат – очень богат белком и при соприкосновении с воздухом при дыхании дает энергичное вспенивание. Таким образом образуется большое количество пенистой мокроты и уменьшается объем дыхательной поверхности, что грозит асфиксией.
Клиническая картина отека легких
Чаще отек легких развивается в ночное время. Возникает приступ удушья, характеризующегося затруднением и вдоха, и выдоха. Больной часто принимает вынужденное положение – садится на кровать со спущенными ногами. Наблюдается одышка до 30-40 дыхательных движений в минуту.
Вначале сухой кашель в дальнейшем чаще сопровождается выделение пенистой розовой мокроты. Состояние сопровождается тахикардией, иногда аритмией, пульс при этом напряженный.
Одышка сопровождается влажными хрипами, которые вначале выслушиваются аускультативно, а по мере развития отека – слышны ухом на расстоянии.
Характерна боль в грудной клетке давящего, сжимающего характера, бледность и цианоз (синюшность) кожных покровов.
Больной возбужден, испытывает страх смерти, может быть спутанность сознания.
Тактика медицинской сестры при отеке легких
- Немедленно вызвать врача для определения дальнейшей тактики.
- Помочь пациенту принять наиболее удобное положение – сидя, с опущенными ногами. Таким образом, работа малого круга кровообращения несколько разгрузится.
- Пациента следует успокоить, снять сильное эмоциональное напряжение.
- Расстегнуть стесняющую одежду (пояс, воротник, у женщин – бюстгальтер) для облегчения экскурсии легких.
- Обеспечить приток свежего воздуха для облегчения дыхания.
- Обеспечить контроль состояния пациента: измерить артериальное давление, пульс, частоту дыхательных движений.
- Дать пациенту 1 таблетку нитроглицерина под язык для улучшения питания миокарда.
- Через 5 минут вновь измерить АД и при систолическом давлении выше 90 мм рт. ст. повторить дачу нитроглицерина.
- Для разгрузки работы малого круга кровообращения: наложить венозные жгуты на все или на 2 конечности. Необходимо проследить, чтобы жгуты не сдавливали артерии – проверить наличием пульса на периферии конечности. Жгуты накладываются на 15-20 минут и снимаются поочередно и постепенно.
- Для уменьшения гипоксии следует дать больному 100%-ный увлажненный кислород.
- Дальнейшую тактику согласовывать с врачом.
Очень важно для медицинской сестры вовремя заметить первые симптомы начинающегося отека легких. Как было уже сказано, данное состояние возникает чаще всего ночью. Поэтому в период ночного дежурства следует зорко следить за состоянием больных, находящихся в ведении постовой (палатной) медицинской сестры. Своевременно оказанная неотложная помощь при отеке легких – спасенная жизнь пациента.
Еще интересное на сайте:
Источник
Результаты сестринского обследования, указывающие на развитие неотложного состояния – отека легких:
Задачи медицинской сестры: уменьшить одышку, удушье и эмоциональное возбуждение. Действия медицинской сестры:
Доврачебная медицинская помощь при кардиогенном шоке Результаты сестринского обследования, указывающие на развитие неотложного состояния – кардиогенного шока:
Действия медицинской сестры:
Неотложная помощь:
Порядок оказания неотложной медицинской помощи:
|
Источник
Тактика оказания неотложной помощи
Алгоритм оказания неотложной помощи при ОЛЖН:
1. Ингаляция парами спирта через носовой катетер (борьба с пенообразованием). Начальная скорость введения кислорода (через 96°С этиловый спирт) 2-3 л/мин., в течение нескольких (до 10) минут. Когда слизистые привыкают к раздражающему действию газа, скорость доводят до 9-10 л/мин. Ингаляцию продолжают 30-40 минут с 10-15 мин. перерывами.
2. Купирование «дыхательной паники» наркотическими анальгетиками: морфин 1,0 мл 1% раствора развести в 20 мл 0,9% раствора хлорида натрия и вводить внутривенно дробно по 4-10 мл (или 2-5 мг) каждые 5-15 мин. до устранения болевого синдрома и одышки.
3. Гепарин 5000 ЕД внутривенно струйно.
4. При нормальном артериальном давлении:
– усадить больного с опущенными нижними конечностями;
– нитроглицерин сублингвально в таблетках (0,5-1 мг), или аэрозоле, или спрее (0,4-0,8 мг или 1-2 дозы), или внутривенно 0,1% спиртовой раствор до 10 мг в 100 мл изотонического раствора натрия хлорида капельно, увеличивать скорость введения с 25 мкг/мин. до эффекта под контролем артериального давления до достижения эффекта;
– фуросемид 40-80 мг внутривенно струйно;
– диазепам внутривенно дробно до эффекта или достижения общей дозы 10 мг.
5. При артериальной гипертензии:
– усадить больного с опущенными нижними конечностями;
– нитроглицерин таблетки (лучше аэрозоль) 0,4-0,5 мг сублингвально, однократно;
– фуросемид 40-80 мг внутривенно струйно;
– нитроглицерин внутривенно 0,1% спиртовой раствор до 10 мг в 100 мл изотонического раствора натрия хлорида капельно, увеличивая скорость введения с 25 мкг/мин. до эффекта под контролем артериального давления до достижения эффекта, или нитропруссид натрия 30 мг в 300 мл 5% раствора декстрозы внутривенно капельно, постепенно увеличивая скорость вливания препарата с 0,3 мкг/(кг х мин.) до получения эффекта, контролируя артериальное давление;
– диазепам внутривенно дробно до эффекта или достижения общей дозы 10 мг.
6. При умеренной гипотензии (систолическое давление 75 – 90 мм рт.ст.):
– уложить больного, приподняв изголовье;
– допамин 250 мг в 250 мл изотонического раствора натрия хлорида, увеличивая скорость вливания с 5 мкг/(кг х мин.) до стабилизации артериального давления на минимально возможном уровне;
– фуросемид 40-80 мг внутривенно струйно.
7. При выраженной артериальной гипотензии:
– уложить больного, приподняв изголовье;
– допамин 200 мг в 400 мл 5% раствора декстрозы внутривенно капельно, увеличивая скорость вливания с 5 мкг/(кг х мин.) до стабилизации артериального давления на минимально возможном уровне;
– при повышении артериального давления, сопровождающемся нарастающим отеком легких, дополнительно нитроглицерин внутривенно капельно 1% спиртовой раствор до 10 мг в 100 мл изотонического раствора натрия хлорида, увеличивать скорость введения с 25 мкг/мин. до эффекта под контролем артериального давления до достижения эффекта;
– фуросемид 40-80 мг внутривенно струйно только после стабилизации артериального давления.
8. Мониторирование жизненно важных функций организма (кардиомонитор, пульсоксиметр).
Показания к экстренной госпитализации: при выраженном отеке легких госпитализация возможна после ее купирования или специализированными бригадами скорой медицинской помощи. Больного транспортируют в сидячем положении.
Перечень основных медикаментов:
1. *Этанол 96°С 50 мл, фл.
2. *Кислород, м3
3. *Морфин 1% – 1,0 мл, амп.
4. *Натрия хлорид 0,9% – 400,0 мл, фл.
5. *Натрия хлорид 0,9% – 5,0 мл, амп.
6. *Гепарин 5000 ЕД, амп.
7. *Нитроглицерин 0,0005 г, табл.
8. *Нитроглицерин 0,1% – 10,0 мл, амп.
9. *Фуросемид 1% – 2,0 мл, амп.
10. *Диазепам 10 мг – 2,0 мл, амп.
11. *Допамин 0,5% – 5 мл, амп.
12. *Нитропруссид натрия 50 мг, амп.
Перечень дополнительных медикаментов:
1. *Декстроза 5% – 400,0, фл.
2. *Пентоксифиллин 2% 5 мл, амп.
3. Нитроглицерин, аэрозоль
Индикаторы эффективности оказания медицинской помощи:
1. Уменьшение влажности кожных покровов.
2. Уменьшение или исчезновение влажных хрипов в легких и клокочущего дыхания.
3. Улучшение субъективных ощущений – уменьшение одышки и ощущения удушья.
4. Относительная нормализация артериального давления.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Источник
Неотложная помощь при отеке легких.
Острая сердечная недостаточность является жизнеугрожающим состоянием, которое требует неотложной медицинской помощи. Несвоевременное и неадекватное лечение неминуемо ведет к смерти, т.е. первоочередная цель – это спасение жизни пациента и только потом нормализация электролитов и биохимических маркеров крови и т.д.
Для целенаправленной терапии необходимо выявить:
• причину острой левожелудочковой недостаточности: наличие болевого синдрома, состояние АД, ЦНС, признаки хронического нарушения кровообращения; нарушение ритма, контакт с токсическими веществами, прием медикаментов, патология легких и др.;
• условия, при которых развился отек легкого – например, физическая нагрузка, кровохарканье, нам также представляются важными, так как могут служить одним из диагностических критериев (ориентиров) в выявлении заболевания.
Основные лечебные мероприятия при сердечной астме должны быть неотложными, а при отеке легких – экстренными и направленными:
1) на устранение этиологического фактора (каузальная, дифференцированная терапия);
2) на основные патогенетические звенья отека легких (недифференцированная терапия):
– уменьшение массы циркулирующей крови (перераспределение, выведение);
– снижение давления в малом круге кровообращения;
– улучшение сократительной способности миокарда;
– снижение сосудистой проницаемости;
– улучшение условий оксигенации крови и уменьшение пенообразования.
Вазодилататоры показаны в качестве 1-й линии в терапии большинства больных острой сердечной недостаточностью. Нитраты уменьшают застой в легких без неблагоприятного изменения ударного объема и потребности миокарда в кислороде, что является очень важным особенно при остром коронарном синдроме. В низких дозах они вызывают дилатацию только венозных сосудов, при увеличении дозы – также и артерий, включая коронарные артерии. В адекватных дозах нитраты позволяют соблюсти баланс между дилатацией артериального и венозного русла, что уменьшает преднагрузку и постнагрузку без ухудшения тканевой перфузии.

Терапия нитратами может быть начата с сублингвального применения нитроглицерина или изосорбида динитрата. При неэффективности первой дозы сублингвального нитроглицерина возможно повторное его применение через 5-10 мин. Наиболее эффективным является в/в введение нитратов (нитроглицерин 20мкг/мин., или изосорбид динитрата 1-10 мг/ч). Дозу нитратов необходимо титровать по уровню среднего АД. Оптимальной считается лоза, когда среднее АД снизится на 10 мм рт. ст. Дозу нитратов нужно уменьшить, если систолическое давление достигнет уровня 90-100 мм рт. ст.
Инотропные средства. Их применение носит потенциально опасный характер, так как повышается потребность миокарда в кислороде, а также увеличивается риск развития нарушений ритма. Они показаны при наличии периферической гипоперфузии – артериальная гипотензия, ухудшение функции почек вне зависимости от наличия застоя в легких и отека легких, рефрактерных к терапии диуретиками и вазодилататрами в оптимальных дозах.
Алгоритм применения негликозидных инотропных средств (отек легких, кардиогенный шок):
САД Норадреналин 0,5-30 g/kg/min или допамин 5-20 mg/kg/min -Допамин 2,5-20 mg/kg/min возможно добавление норадреналина – Добутамин 2,5-20 mg/kg/min – Нитроглицерин 10-20mg/kg/ min или нитропруссид 0,1-0,5 mg/kg/min, левосимендан в/в 0,05-0,2 мкг/кг в мин.
САД – 70-100 mmHg. Шок.
Допамин 2,5-20 mg/kg/min, возможно добавление норадреналина.
САД > lOOmmHg
Нитроглицерин 10-20 mg/kg/min или нитропруссид 0,1-0,5 mg/ kg/min, левосимендан в/в 0,05-0,2 мкг/кг в мин.
Сердечные гликозиды являются эффективным средством у пациентов тяжелой сердечной недостаточностью с эпизодами острой декомпенсации. Предикторами благотворных эффектов сердечных гликозидов служат: третий тон сердца, выраженная дилатация левого желудочка и набухание шейных вен.
Инотропная поддержка сердечными гликозидами не рекомендуется при наличии острого коронарного синдрома. Внутривенное введение 5 мг морфия (1 мл 1% р-ра содержит 10 мг препарата); при необходимости введение повторяют 2-3 раза в течение 15 мин. Противопоказан при остром отеке легких в сочетании с кровоизлиянием в мозг, хроническом легочном сердце, бронхиальной астме
Транспортировка осуществляется бригадой интенсивной терапии в положении с приподнятым головным концом с продолжением поддерживающей терапии (по необходимости). Госпитализация осуществляется в кардиологическое или реанимационное отделения.
Вышеприведенная терапия является актуальной. В дальнейшем должна быть проведена каузальная (дифференцированная) терапия, направления на устранение причины, приведшей к отеку легких -гипертонический криз, инфаркт миокарда, нарушения ритма, пороки сердца и др.
В процессе курации больного врач должен оценить эффективность лечебных мероприятий и определить дальнейшую тактику ведения больного. Основным критерием эффективности лечения (определяющим) является исчезновение влажных хрипов в легких (наряду с исчезновением одышки, цианоза). С целью профилактики отека легких должна быть продолжена поддерживающая терапия.
– Также рекомендуем “Гипертонический криз. Причины и патогенез гипертонического криза.”
Оглавление темы “Неотложная помощь терапевтическим больным.”:
1. Астматический статус. Диагностика астматического статуса.
2. Неотложная помощь при астматическом статусе.
3. Сердечная астма. Причины сердечной астмы.
4. Отек легких. Виды отека легких.
5. Признаки отека легких. Диагностика отека легких.
6. Токсический отек. Признаки токсического отека легких.
7. Неотложная помощь при отеке легких.
8. Гипертонический криз. Причины и патогенез гипертонического криза.
9. Диагностика гипертонического криза. Типы гипертонических кризов.
10. Гипертонические кризы у пожилых. Гипертонический криз у стариков.
Источник
