Пенистая розовая мокрота при отеке легких

Отек легких является синдромом (сочетанием симптомов того или иного заболевания), при котором происходит наполнение легких жидкостью, что приводит к уменьшению насыщенности эритроцитов кислородом. Синдром отека легких может встречаться при различных заболеваниях.
- Помощь в стационаре
- Развитие осложнений
Причины и предвестники синдрома отека легких
Отек легких сопровождается посинением кожи и сильным удушьем. Возникновение этого синдрома у человека может спровоцировать повышение давления или снижение концентрации белка в кровяном русле. При этом жидкость просачивается через стенки капилляров непосредственно в легочные альвеолы, и легкие перестают функционировать.
 Различают две основные разновидности отека легких:
Различают две основные разновидности отека легких:
- Гидростатический. Возникает при высоком давлении. Наблюдается чаще в связи с большой распространенностью заболеваний сердца и сосудов.
- Мембранозный. Обусловленный токсинами, повреждающими мембраны клеток.
Появление синдрома может быть обусловлено разными причинами, которые и обуславливают дальнейшее развитие заболевания и его симптоматику:
- Заболевания, сопровождающиеся левожелудочковой недостаточностью, ведущие к развитию пороков сердца, эмфиземе легочной ткани, инфаркту, нарушениям артериального давления.
- При гипертонии, варикозе возможно образование кровяных сгустков, которые могут попадать в легочные артерии, нарушая кровоснабжение легких.
- Бесконтрольное внутривенное введение растворов, без использования мочегонных средств.
-
 Проникающие в организм токсины и болезни, при которых происходит выработка токсических веществ, повреждающих клеточные мембраны. А именно: передозировка некоторых лекарств, включая наркотики, ведет к интоксикации, а также сепсис, воспаление легких, поражение радиацией и некоторые другие.
Проникающие в организм токсины и болезни, при которых происходит выработка токсических веществ, повреждающих клеточные мембраны. А именно: передозировка некоторых лекарств, включая наркотики, ведет к интоксикации, а также сепсис, воспаление легких, поражение радиацией и некоторые другие. - Заболевания, сопровождающиеся уменьшением концентрации белка в крови, что наблюдается при поражениях печени, почек.
- Повреждения и длительное давление в грудной клетки, проникновение воздуха в плевральную полость, плевриты.
- Повышенная чувствительность человека к тем или иным веществам (аллергия). Аллергический отек может возникнуть у таких людей при приеме лекарств или во время переливания крови, также его могут спровоцировать укусы насекомых (чаще всего пчел или ос). Клинические проявления отечности легких аллергического характера развиваются практически сразу после попадания аллергена в кровь.
 Заметить, что начинается отек легких, может не только врач, но и любой человек который внимательно относится к своему здоровью. Его предвестниками являются состояния, вследствие которых может произойти нарастание симптоматики:
Заметить, что начинается отек легких, может не только врач, но и любой человек который внимательно относится к своему здоровью. Его предвестниками являются состояния, вследствие которых может произойти нарастание симптоматики:
- возникновение удушья,
- ощущение дискомфорта за грудиной,
- покашливание,
- принятие вертикального положения, поскольку лежа больной не может нормально дышать.
Проявления недуга и диагностика
Клиника недуга характеризуется объективными, видимыми глазу признаками болезни. Наблюдаются следующие симптомы отека легких:
- мокрота при отеке легких пенистая, с розоватой окраской, ее отделение сопровождается усилением кашля,
-
 учащенное дыхание,
учащенное дыхание, - синеватый оттенок кожи лица и слизистых,
- клокочущие хрипы,
- появление липкого холодного пота,
- возможна спутанность сознания,
- снижение или перепады давления,
- резкое учащение пульса, которое может смениться опасным для жизни замедлением.
Чтобы правильно диагностировать отек легких, прежде всего, необходимо узнать причину возникновения этого состояния. Поэтому перед проведением комплекса необходимых исследований врач тщательно собирает анамнез. Если у больного сознание спутано, и невозможно с ним поговорить, то врач тщательно оценивает все симптомы болезни. Это дает возможность определить вероятную причину возникновения отека легких, что необходимо для его устранения.
Отек легких имеет симптомы, и субъективные, ощущаемые самим человеком.
 Это:
Это:
- давящая боль в грудной клетке,
- частое покашливание,
- усиливающиеся хрипы и удушье,
- головокружение и слабость,
- появление страха смерти.
Указанные выше признаки отека легких наблюдаются при подстрой и затяжной формах. При молниеносной форме быстро происходит остановка дыхания, что требует оказания больному экстренной помощи. Такая же помощь необходима и пациентам с аллергическим отеком, первыми симптомами которого являются ощущения жжения в области языка, сильный зуд кожных покровов головы, рук и ног.
При обследовании пациента врач проводит:
-
 простукивание грудной клетки: возникшее притупление звука над легкими подтверждает то, что в них происходит патологический процесс, сопровождающийся уплотнением ткани,
простукивание грудной клетки: возникшее притупление звука над легкими подтверждает то, что в них происходит патологический процесс, сопровождающийся уплотнением ткани, - выслушивание легких: определение влажных хрипов и жесткого дыхания в нижних отделах легких может свидетельствовать о наличии отека,
- прощупывание пульса: становится очень слабым, частым, нитевидным,
- определение давления: обычно оно повышено.
Из лабораторных методов используются:
- измерение концентрации газов в артериальной крови с целью определения дефицита кислорода,
- анализ на биохимический состав крови с целью уточнения причин возникновения отека легких,
- определение свертывающей способности при отеке легких, возникшем из-за попадания тромба в просвет легочных артерий.
 Из инструментальных методов применяются:
Из инструментальных методов применяются:
- пульсоксиметрия для определения концентрации кислорода, она бывает сниженной,
- определение давления кровотока в крупных венах – при отеке оно повышается,
- рентгенография легких для определения наличия в них жидкости,
- ЭКГ с целью выявления изменений в сердца в том случае, если синдром вызван его заболеванием,
- УЗИ для уточнения патологии сердца, вызвавшей данный синдром.
Терапия и осложнения отека легких
Лечение начинают при транспортировке пациента в лечебное учреждение:
- ему придают состояние полусидя,
- дают кислород,
- вводят обезболивающие препараты (Морфин),
- в области верхней трети бедер налагают венозные жгуты, чтобы снизить давление в малом круге кровообращения, которые держат не более 20 минут,
- дают Нитроглицерин и диуретики (Фуросемид).
Помощь в стационаре
Лечение продолжают в лечебном учреждении. Назначают индивидуальную терапию в зависимости от клинических симптомов и причины, вызвавшей отек легких. Практически все лекарственные препараты, способствующие снятию этого патологического состояния, вводятся через катетер в подключичную вену. В основном, это Нитроглицерин, Морфин, диуретики. С целью повышения уровня кислорода в крови используют его ингаляции совместно с парами этилового спирта, который гасит выходящую из легких пену.
 Продолжительность терапии колеблется от одной до четырех недель. Если отсутствуют осложнения, а необходимая терапия оказана экстренно, срок лечения чаще всего составляет не больше десяти дней.
Продолжительность терапии колеблется от одной до четырех недель. Если отсутствуют осложнения, а необходимая терапия оказана экстренно, срок лечения чаще всего составляет не больше десяти дней.
Самой тяжелой формой этого патологического состояния легких является токсический отек, возникающий при интоксикации ядами, лекарствами, используемыми в завышенных дозах, а также отравляющими газами. Такой вид отека часто осложняется пневмонией, эмфиземой, пневмосклерозом. Иногда наступает обострение хронических легочных заболеваний, возможен также рецидив отека. Поэтому больные с токсическим отеком должны наблюдаться врачом не меньше 3 недель.
Развитие осложнений
Последствия и осложнения синдрома бывают разнообразными. Это объясняется тем, что при отеке страдают внутренние органы человека в связи со значительным ухудшением их кровоснабжения.
Сильнее всего страдают органы, потребляющие много кислорода, такие как головной мозг, сердце, печень.
Патологические нарушения этих органов способствуют прогрессированию острой сердечной недостаточности, что может вызвать летальный исход. Кроме того, синдром способен повлечь развитие заболеваний системы дыхания.
Осложнениями синдрома являются:
- Молниеносная форма, возникающая при декомпенсированных заболеваниях сердечно-сосудистой системы, когда клинические симптомы нарастают за нескольких минут. Предотвратить смертельный исход при этом почти невозможно.
-
 Остановка сердца при наличии тяжелой сердечно-сосудистой патологии.
Остановка сердца при наличии тяжелой сердечно-сосудистой патологии. - Повышение или понижение давления, его скачки, что крайне негативно влияет на стенки сосудов.
- Угнетение дыхания после использования в высоких дозах обезболивающих (Морфин), снотворных и некоторых других лекарств, угнетающих центр дыхания в продолговатом мозге.
- Кардиогенный шок, сопровождающийся резким падением давления, приводящим к нарушению кровоснабжения тканей, органов, что может закончиться смертью больного.
- Закупорка пеной, выходящей из легких, дыхательных путей. Этой пены может быть очень много – из 100 мл жидкости образуется до полутора литров пены.
Наиболее часто синдром отека легких наблюдается у людей, страдающих хроническими заболеваниями.
Качественное и своевременно проведенное лечение этих заболеваний позволяет уменьшить вероятность появления отека.
Но полностью предотвратить его часто не представляется возможным, особенно у пациентов с длительно существующими болезнями сердца и сосудов. Только тщательное врачебное наблюдения за состоянием пациента и точное соблюдение им всех медицинских рекомендаций может способствовать предотвращению возникновения декомпенсации этих заболеваний, приводящей к развитию осложнений, включая отек легких.
Загрузка…
Источник
[содержание]
 Кашель – это своего рода оборонительный рефлекс, который защищает дыхательные пути от инфекции. Вызывается он раздражениями рецепторов, после чего нервные импульсы посылают сигнал в головной мозг. Кашель делится на сухой и с мокротой. Выделение слизи может сказать о наличии заболевания дыхательной системы. Выделяемая организмом мокрота – это сочетание слюны, микроорганизмов, клеток иммунной системы, пыли и мусора.
Кашель – это своего рода оборонительный рефлекс, который защищает дыхательные пути от инфекции. Вызывается он раздражениями рецепторов, после чего нервные импульсы посылают сигнал в головной мозг. Кашель делится на сухой и с мокротой. Выделение слизи может сказать о наличии заболевания дыхательной системы. Выделяемая организмом мокрота – это сочетание слюны, микроорганизмов, клеток иммунной системы, пыли и мусора.
Изучая тип мокроты и отмечая ее цвет и структуру, а также представляющие признаки и симптомы, дифференциальный диагноз может быть достигнут еще до лабораторных цитологических исследований мокроты и культуры. Тщательный анамнез и полный медицинский осмотр также будет необходим.
В идеале, мокрота должна изучаться именно утренняя, поскольку это обеспечивает более яркое представление о причине ее выделения. Образцы мокроты, которые были взяты в течении дня могут не принести нужной информации, и врач не разгадает болезненный процесс (в течении дня мокрота будет насыщена едой, напитками, особенно окрашенные).
Значение различных типов мокроты
Как уже упоминалось, мокрота – это сочетание многих компонентов. В зависимости от количества этих компонентов и наличия заболевания, мокроту по цвету различают:
-
 бесцветная,
бесцветная, - серая,
- желтая,
- зеленая,
- коричневая,
- розовая,
- красная,
- цвета ржавчины,
- черная.
Каждый цвет – это своего рода характеристика заболевания дыхательных путей. В данной статье мы более подробно расскажем вам при каком заболевании выходит пенистая розовая мокрота.
Отек легких – пенистая розовая мокрота важный симптом
 Отек легких является состоянием, при котором легкие наполняются жидкостью. Когда это происходит, организм борется, чтобы получить достаточное количество кислорода.
Отек легких является состоянием, при котором легкие наполняются жидкостью. Когда это происходит, организм борется, чтобы получить достаточное количество кислорода.
Наиболее распространенной причиной отека легких является сердечная недостаточность, а основным симптомом – розовая пенистая мокрота.
Помимо этого проявления, распознать отек легких можно по таким признакам:
- Затрудненное дыхание,
- Кашель с кровью,
- Головная боль,
- Чрезмерная потливость,
- Беспокойство,
- Бледная кожа.
Если не лечить отек легких, состояние привести к коме и смерти — обычно из-за гипоксии (кислородное голодание).
Если симптомы развиваются постепенно, жидкости, которая задерживается в легких приводит к следующему:
- Никтурия (больной просыпается ночью, чтобы помочиться);
- Опухшие лодыжки (отек лодыжки);
- Ортопноэ – пациенту сложно становится дышать в положении лежа;
- Пароксизмальная ночная одышка — эпизоды тяжелой внезапной одышки ночью.
Не затягивайте с посещением врача, ведь последствия могут быть плачевными.
Причины развития отека легких и диагностика
 Застойная сердечная недостаточность является наиболее частой причиной отека легких. Однако существуют и другие болезни, которые могут спровоцировать отек легких:
Застойная сердечная недостаточность является наиболее частой причиной отека легких. Однако существуют и другие болезни, которые могут спровоцировать отек легких:
- сердечный приступ или другие заболевания сердца;
- суженные или поврежденные клапаны сердца;
- внезапное повышение артериального давления;
- воспаление легких;
- повреждение тканей легких (вызванное инфекцией);
- заражение инфекцией крови;
- панкреатит (процесс воспаления поджелудочной железы).
Стоит отметить, что отек легких может быть вызван не только медицинскими заболеваниями. Внешние факторы не меньше могут повлиять на работу легких, тем самым вызывая дополнительную нагрузку на орган.
Эти факторы включают:
- передозировку наркотиками;
- повреждение легочной ткани (например, на химических предприятиях);
- сложная травма грудной клетки.
Мокрота розового цвета может также говорить о раке легких, сердечной астме, поэтому в данном случае очень важна диагностика.
Основные типы диагностического исследования:
- Анализ крови — для определения уровня кислорода в крови.
- Рентген грудной клетки — чтобы увидеть, есть ли жидкость в легких.
- ЭКГ (электрокардиограмма) — проверит сердечный ритм.
- Эхокардиография — это УЗИ сердца.
Цитологическое исследование мокроты и диагностика органа поможет врачу выяснить причину и назначить правильное лечение.
Как лечить отек легких?
Пенистая мокрота должна насторожить каждого. Своевременное обращение к опытным специалистам поможет сохранить вам жизнь. Лечение, как правило, направлено на улучшение дыхательной функции и на истребление источника проблемы. Это обычно включает в себя дополнительное поступление кислорода и лекарственные препараты. Острый отек легких — тип, который возникает внезапно. Если лечение своевременное и адекватное, отек легких редко заканчивается смертельным исходом.
Источник
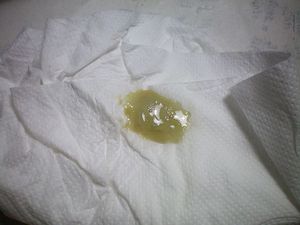 Мокрота – это отделение секрета слизистой оболочки, выводимая из дыхательных путей и легких при помощи кашля. В основном образуется она у людей, страдающих от астмы, бронхита, хронической обструктивной болезни легких. Таким больным очень важно избавлять от нее свои легкие, потому что секрет способен вызвать очень серьезные проблемы, например, одышку. Его количество и цвет зависит от конкретного заболевания.
Мокрота – это отделение секрета слизистой оболочки, выводимая из дыхательных путей и легких при помощи кашля. В основном образуется она у людей, страдающих от астмы, бронхита, хронической обструктивной болезни легких. Таким больным очень важно избавлять от нее свои легкие, потому что секрет способен вызвать очень серьезные проблемы, например, одышку. Его количество и цвет зависит от конкретного заболевания.
Что такое мокрота?
У здорового человека в дыхательных путях (легких, бронхах, трахее, гортани, в полости носа, глотки) все время производится секрет, на 90% состоящий из воды, а остальная часть – это минеральные соли. Такая слизь обычно непроизвольно проглатывается.
В норме мокрота слизистая и прозрачная, ее небольшое количество выделяется только по утрам у курящих людей или у тех, кто работает на пыльном производстве или проживает в условиях сухого воздуха. В таких случаях ее называет не мокротой, а трахеобронхиальным секретом. Если в организме развивается патология, то в мокроту может попасть:
- гной, если в дыхательных путях имеется бактериальное воспаление;
- кровь, когда во время пути от носа до бронхов повредились сосуды;
- слизь, если имеется воспаление небактериального характера.
Мокрота всегда сопровождает какое-либо заболевание. По характеру такого выделения можно предположить, какой недуг у человека. Обычно она обладает неприятным сладковатым запахом. Во время исследования при помощи микроскопа можно обнаружить грибки, бактерии, опухолевые клетки и паразиты. По имеющимся в секрете лейкоцитам можно судить о наличии воспаления, аллергии и о состоянии иммунитета.
Причины появления
Появление секрета в легких обычно вызвано туберкулезом, пневмонией, простудой и другими заболеваниями, связанные с проникновением посторонних частиц или микробов, что способствует увеличению количества слизи. Если отсутствует адекватное лечение, то велика вероятность появления осложнения (вторичная инфекция).
Наиболее распространенные причины появления мокроты:
- идиопатический легочный фиброз;
- муковисцидоз;
- туберкулез;
- загрязнение воздуха (химические вещества, мука, пыль и т. д.);
- заболевания легких;
- астма;
- вторичная бронхиальная инфекция (осложнение простуды, гриппа);
- курение;
- бронхит;
- отек легких.
Какие последствия от чрезмерного выделения секрета из легких? Это мешает газообмену в легких и способствует бактериальной колонизации. Благодаря кашлю легкие эффективно очищаются от мокроты.
Виды
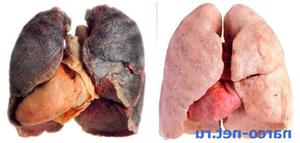 Если у человека возник кашель, после которого начинает выделяться мокрота, то свидетельствует это о заболевании легких, бронхов или трахеи. Такие недуги могут быть острыми и хроническими, аллергическими, воспалительными, опухолевыми или носить застойный характер. Но диагноз невозможно поставить лишь только по одному наличию секрета. Требуется осмотр, рентген-снимок легких, прослушивание легочных шумов, анализы выделений – бактериологический и общий.
Если у человека возник кашель, после которого начинает выделяться мокрота, то свидетельствует это о заболевании легких, бронхов или трахеи. Такие недуги могут быть острыми и хроническими, аллергическими, воспалительными, опухолевыми или носить застойный характер. Но диагноз невозможно поставить лишь только по одному наличию секрета. Требуется осмотр, рентген-снимок легких, прослушивание легочных шумов, анализы выделений – бактериологический и общий.
В некотором роде в постановке диагноза помогает цвет мокроты, ее запах и консистенция, которая может быть жидкой, вязкой, густой. Вязкий секрет характерен для воспалительных процессов в дыхательных путях, крупозной пневмонии, а через некоторое время она становится жидкой. Вязкость зависит от наличия в ней слизи и ее количества, а густота – от лейкоцитов и различного эпителия. Мокрота бывает жидкой при значительном количестве плазмы (при легочном кровотечении, отеке легких).
Белая мокрота
 Слизь, которая сформировалась в бронхах и легких, сначала является прозрачной. Когда она приобретает белый цвет, то это свидетельствует о том, что в дыхательных путях скопилось очень много слизи, которая возникает при развитии определенных заболеваний. Густой секрет белого цвета указывает на присутствии в организме воспаления легких, аллергической реакции, простудного заболевания, бронхита или астмы.
Слизь, которая сформировалась в бронхах и легких, сначала является прозрачной. Когда она приобретает белый цвет, то это свидетельствует о том, что в дыхательных путях скопилось очень много слизи, которая возникает при развитии определенных заболеваний. Густой секрет белого цвета указывает на присутствии в организме воспаления легких, аллергической реакции, простудного заболевания, бронхита или астмы.
Если белая мокрота творожистой консистенции, то это означает, что в дыхательных путях имеется грибок. Кроме этого, она указывает и на туберкулез.
Секрет белого цвета может содержать небольшие кровянистые волокна, что свидетельствует о легочном осложнении, возникшее в результате повреждения сосудов гортани при кашле.
Итак, мокрота белого цвета характерна для следующих заболеваний:
- туберкулез;
- астма;
- хронический бронхит;
- отек легких.
Иногда при кашле может появиться белая пенистая мокрота. Причины ее возникновения – разнообразные недуги, в том числе имеющие инфекционный характер. Это может быть, например, ишемическая болезнь сердца, плевриты, пневмоторакс, абсцесс легкого.
Желтая мокрота
Если при кашле цвет секрета – желтый, то это свидетельствует о следующих заболеваниях:
- бронхит;
- синусит;
- воспаление легких;
- астма.
Желтые выделения не всегда означают наличие конкретного заболевания. Они часто появляются у курильщиков со стажем. Происходит это из-за того, что в сигаретном дыме имеются смолы, которые при сгорании дают желтый цвет и способны окрашивать все поверхности, с которыми они контактируют.
Такие выделения насыщены эозинофилами, которые указывают на болезни, имеющие инфекционный, аллергический или хронический характер. Обычно мокрота желтого цвета не имеет запаха. Если же появляется малоприятный запах, то чаще всего это означает, что легких началась гангрена или раковый процесс.
Зеленая мокрота
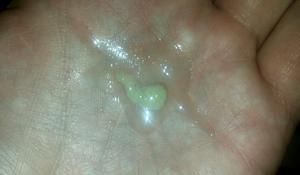 Иногда при кашле начинает выделяться секрет зеленого цвета. Если при этом не отмечается повышение температуры тела, то, вероятнее всего, у человека имеется легкая форма абсцесса. Также это указывает на начальный этап гангрены. Выделения зеленого цвета означают, что в организме протекает воспалительный процесс. Это может быть, например, воспаление бронхов или гайморит. Такая мокрота появляется из-за попавшей в организм инфекции.
Иногда при кашле начинает выделяться секрет зеленого цвета. Если при этом не отмечается повышение температуры тела, то, вероятнее всего, у человека имеется легкая форма абсцесса. Также это указывает на начальный этап гангрены. Выделения зеленого цвета означают, что в организме протекает воспалительный процесс. Это может быть, например, воспаление бронхов или гайморит. Такая мокрота появляется из-за попавшей в организм инфекции.
Подобные выделения характерны для трахеобронхита. Такое заболевание начинается с обычного насморка, который через некоторое время опускается в бронхи, а при кашле начинает выделяться зеленая мокрота. Секрет зеленого цвета имеет специфический запах.
Кроме этого, такие выделения без повышения температуры указывают на следующие заболевания:
- астма;
- трахеит;
- муковисцидоз;
- воспаление бронхов;
- гайморит.
Если мокрота зеленого цвета сопровождается повышением температуры, то, в первую очередь, это указывает на абсцесс, отек и воспаление легких. Также велика вероятность бронхиальной астмы, рака легких, инфаркта. Сильный кашель с зелеными слизисто-гнойными выделениями – основной симптом острого бронхита.
Коричневая мокрота
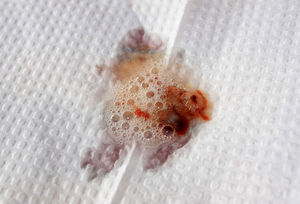 Если цвет мокроты – коричневый, то свидетельствует это о наличии серьезных заболеваний. Такие выделения указывают на присутствие свернувшейся крови и сопровождают следующие болезни:
Если цвет мокроты – коричневый, то свидетельствует это о наличии серьезных заболеваний. Такие выделения указывают на присутствие свернувшейся крови и сопровождают следующие болезни:
- острый или хронический бронхит, при котором сначала появляется сухой, а потом влажный кашель с выделением секрета различного цвета;
- туберкулез легкого – выделения содержат распадающуюся кровь;
- астма – сопровождается выделением секрета и усилением приступов;
- рак легких – при кашле отходит гнойная мокрота с кровяными прожилками.
Очень часто коричневые выделения возникают у курильщиков.
Красная, розовая или ржавая мокрота
Красный цвет выделений обычно указывает на наличие крови, которая полностью меняет цвет слизи или отображается в виде пятен или прожилок. Розовый секрет также является признаком кровотечения, но в меньших количествах. Мокрота ржавого цвета также имеет такую окраску из-за присутствия крови, которая начала сворачиваться.
Кровь в выделяемом секрете указывает на следующие заболевания:
- легочная эмболия;
- туберкулез;
- рак легких;
- пневмококковая пневмония.
Слизистая или стекловидная мокрота обычно сопровождает бронхиальную астму.
Гнойная мокрота
Гнойный секрет при кашле является основным признаком гнойного бронхита и других заболеваний. В этом случае в легких, помимо жидкости, начинает скапливаться гной, выходящий вместе с мокротой. Появляются гнойные выделения в следующих случаях:
-
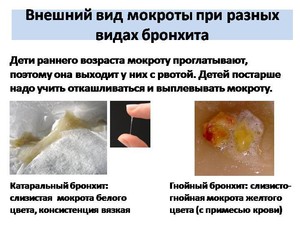 бронхиальная астма;
бронхиальная астма; - гнойный бронхит;
- гнойники, возникшие в результате простудных заболеваний, ринита или синусита;
- аллергическая реакция;
- трахеит;
- абсцесс легких;
- бронхит обструктивного или хронического характера;
- осложнения после перенесенного гриппа.
Гнойный секрет требует срочного лечения, особенно если в нем была замечена кровь.
Таким образом, если при кашле появилась мокрота, то это практически всегда свидетельствует о присутствии какой-либо инфекции. Если такое состояние длится больше двух недель, то желательно посетить врача, чтобы пройти обследование и вылечить заболевание, избежав развития осложнений.
Источник
