Отеки глаз только родившегося
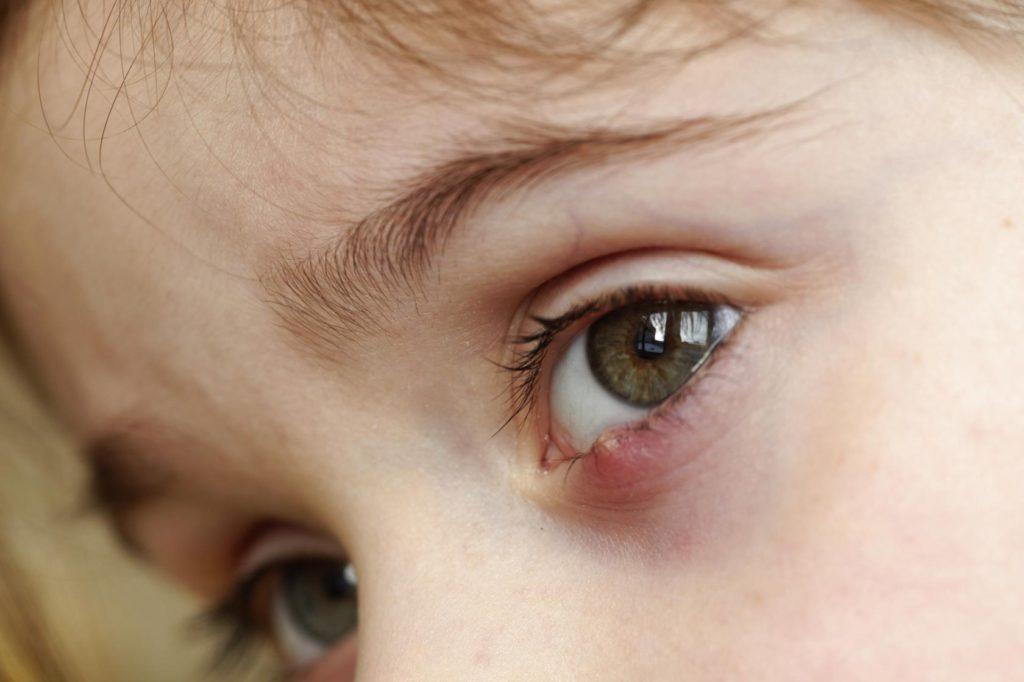
Чем младше младенец, тем вероятнее появление у него проблем с органами зрения. Такие нарушения могут приводить к осложнениям в дальнейшей жизни. Потому взрослые должны знать, как правильно действовать, когда у ребенка опух глаз.

Малыш с опухшими глазками
Как возникают отеки
Отеки, опухоли глаз бывают у каждого человека и могут быть вариантом нормы. Например, после сна у всех (и взрослых, и детей) немного опухшие веки. Они более пухлые, плотные, еле зудят (именно потому появляется привычка их тереть). В уголках глаз иногда могут образовываться небольшие корочки.
Такие симптомы могут появляться у всех после сна. Дело в том, что, когда человек лежит, лимфа циркулирует по телу немного иначе, потому происходят такие застои. В норме отечность еле видно, она не мешает, не причиняет дискомфорт и быстро проходит.
Если у ребенка отек глаз, и это не проходит со временем, он зудит или болит, воспаляется, это патология, и взрослый должен правильно среагировать на ее возникновение.
Обратите внимание! Как правило, отекает не сам глаз, а окружающие его веки. По глазному яблоку могут растекаться воспаление, покраснение, но отечность склеры наблюдается редко. Диагностировать ее в состоянии только квалифицированный специалист.
Почему появляется отек век
Причин возникновения глазной отечности много. Например:
- Недосып. Если младенец не спит ночью, утром, скорее всего, у него будут опухшие веки. В случае сильного переутомления появится синева под глазами;

Грудничок не спит ночью
- Сильное нервное потрясение. Если малыш накануне много плакал, это тоже может стать причиной воспаленных глаз;
- Укус насекомого, комара, например. Он и сам по себе вызывает опухоль. А при избыточной реакции организма место поражения может распухнуть очень сильно. Особенно ярко это выражено в случае укуса представителя семейства настоящих ос;
- Аллергическая реакция. Так проявляется она на питание, воду, косметические средства;
- Избыток соли в организме. Она способна задерживать воду. Потому, если в рационе накануне было много соленых продуктов, утром могут быть отеки;
- Конъюнктивит. Это заболевание, при котором воспаляются и отекают веки, склера глаза, появляются патологические выделения. Болезнь бывает вирусной или бактериальной, реже – выступает проявлением аллергии;
- Проблемы с внутренними органами. У ребенка опухшие веки могут указывать на заболевания почек или сердца;
- Герпес. Этот вирус может вызывать поражение век. Тогда он часто сопровождается другими симптомами;
- Инородное тело в глазу. Оно может вызывать воспаление и отечность;
- И другие.
В каждой из причин отечность проявляет себя по-разному.
Если опухло верхнее веко
Верхнее веко вообще чаще страдает, чем нижнее. Все из-за его площади и подвижности, большем количестве кровеносных сосудов. Часто воспаление появляется там, а оттуда уже распространяется на нижнюю складку. Если у ребенка опухло верхнее веко, то это чаще всего следствие таких причин:
- Ячмень. Это воспаление вокруг фолликула ресницы. Бывает как наружное, так и внутреннее, начинается с прыщика;
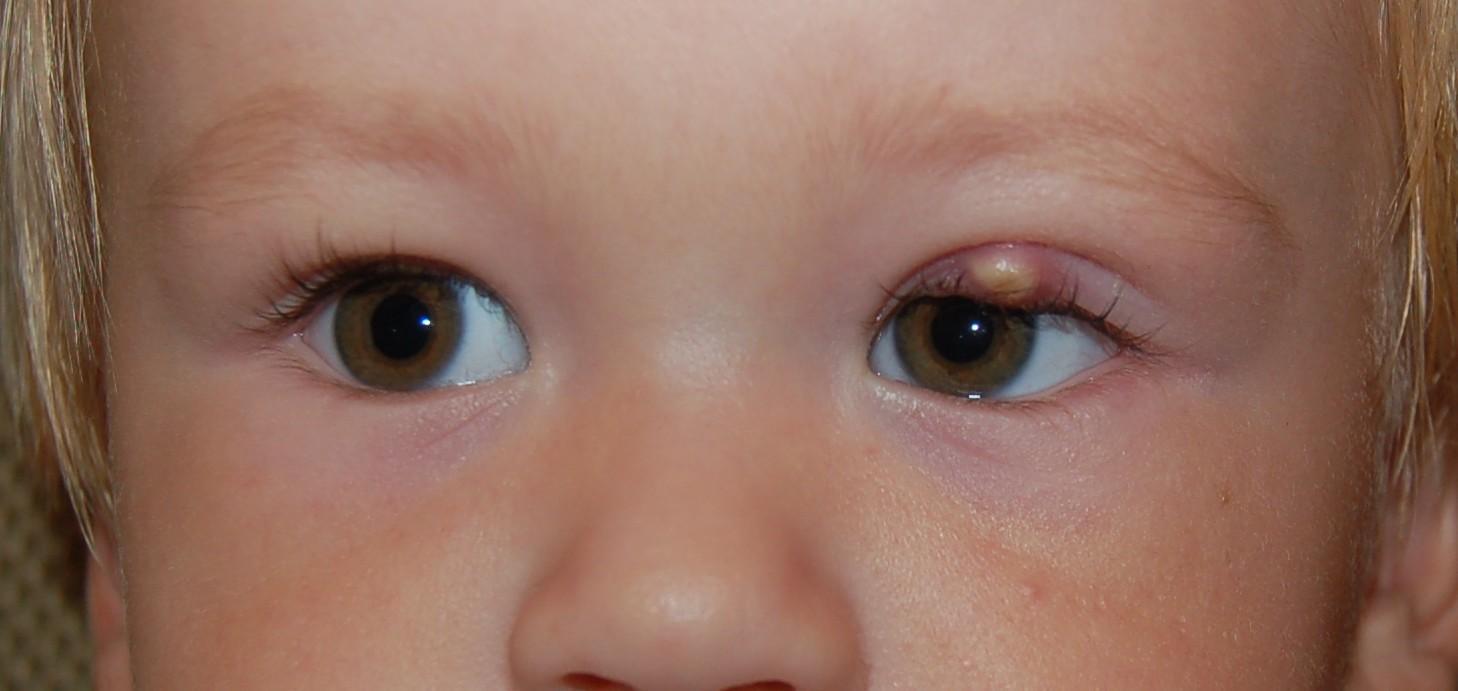
Ячмень
- Халязион. Внешне он похож на ячмень, но причины у проблем разные. Халязион возникает из-за закупоривания мейбомиевой железы, болезнь отличается более мягким и длительным течением;
- Флегмона. Если у ребенка сильно опух глаз, его верхнее веко, то это симптом этой болезни. Оттуда отек распространяется на вторую складку. Глаз может заплыть, не открываться, при прикосновении к опухоли малыш испытывает сильную боль;
- Укус насекомого. На этот вид причин приходится всего 30% всех глазных воспалений;
- Отек верхнего века – симптом конъюнктивита, при этой болезни отекают обе складки, просто верхняя – сильнее.
Важно! У грудничков опухшие верхние веки часто бывают от не воспалительных процессов. Например, так случается при почечных проблемах или нарушениях кровотока.
Когда покраснел один глазик
Припухлость глаза тоже может говорить о флегмоне или укусе насекомого. Еще это бывает при конъюнктивите. Так как болезнь очень заразная, воспаление может быстро перекинуться и на второй глаз. При попадании инородного тела, если его не удается вовремя вытащить, также возникает отечность только с одной стороны. Еще такое бывает при травме, ударе.
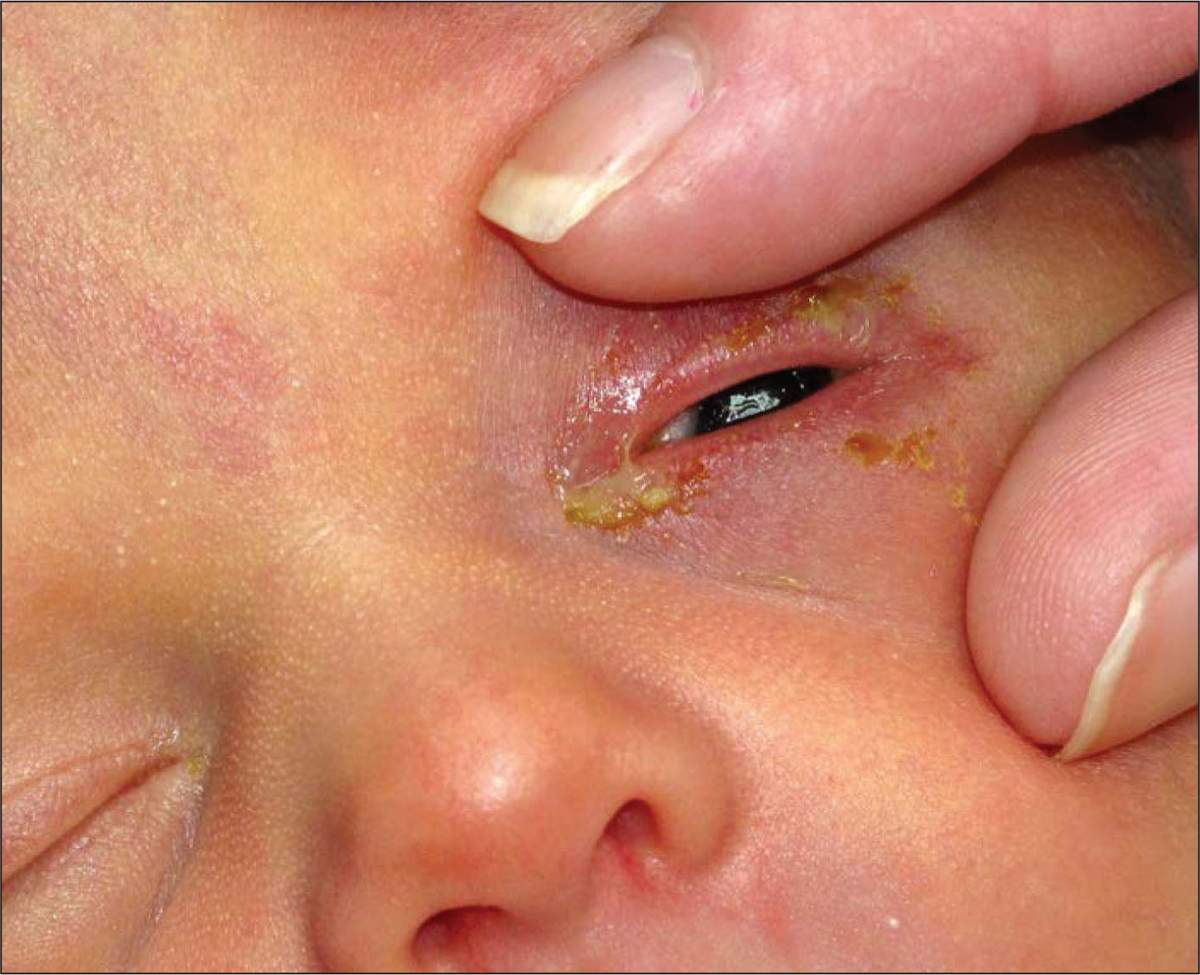
Конъюнктивит гнойный (бактериальный) у грудничка
У детей постарше, в 3 года (плюс-минус год), подобное может случаться при одностороннем гайморите. У новорожденных такого диагноза быть не может, так как гайморовы пазухи только формируются в промежутке 2-4 года.
Частой причиной воспаления глаз у грудничка (особенно в первые месяцы жизни) является дакриоцистит, то есть патология слезного канала. Чаще всего он оказывается закупоренным. Отек начинается у внешнего угла глаза, оттуда распространяется на верхнее и нижнее веко.
Если опухли оба глаза
Если отек сразу на двух глазках, то, скорее всего, дело не в какой-то локальной проблеме, а в неблагоприятном воздействии на весь организм. Например, такое случается при:
- Аллергической реакции (на пищу, воду, косметические средства);
- Двустороннем конъюнктивите;
- Почечной или сердечной недостаточности;
- Проблемах с внутричерепным давлением;
- При ОРВИ, гриппе;
- При избыточном потреблении ребенком соли;
- И в других случаях.
Когда опухоль под глазом
На нижнем веке может появиться ячмень или халязион. Также припухлость случается, если инородный предмет попал под него и никак оттуда не вымывается. Вообще отек только на складке под глазом встречается редко. Чаще поражается или верхнее веко, или оба сразу.
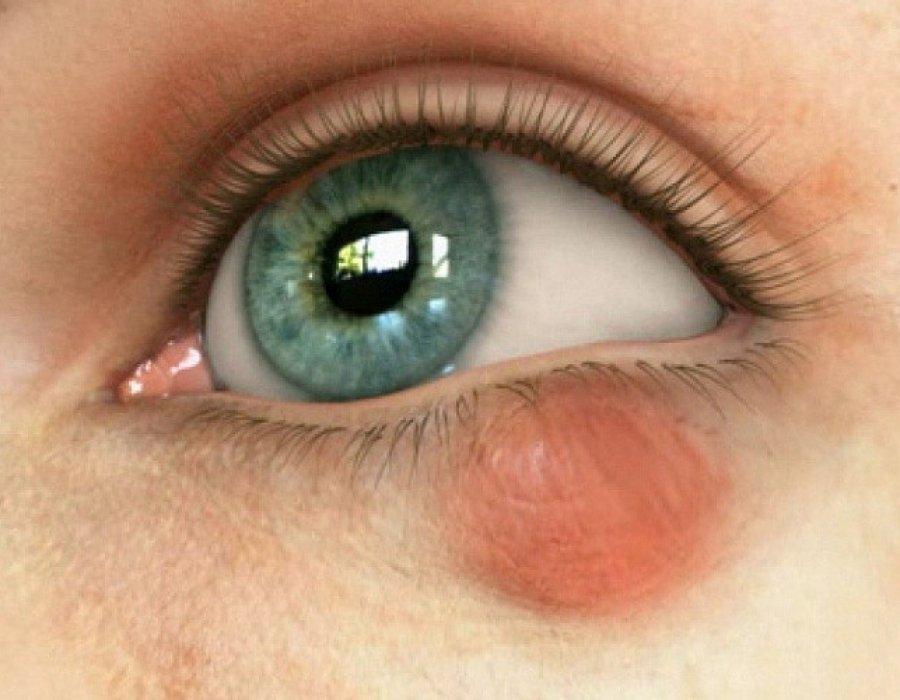
Халязион на нижнем веке
Если глазки опухли у новорожденного
Мамы после естественных родов часто замечают, что у их деток сильно отекает все лицо, включая глаза. Это нормально. При прохождении по родовым путям ребенок испытывает сильное давление. Фактически роды – всегда травма для младенца, из-за чего возникает отек. Он абсолютно нестрашен, если держится не более недели, при условии, что не доставляет никакого дискомфорта и не дает сильной гиперемии.
Если у новорожденного ребенка покраснел и припух глаз, малыш беспокоен, то это свидетельствует о бактериальном поражении. Например, у грудничков нередко случается конъюнктивит или дакриоцистит.
Сопутствующие симптомы
Обычно воспаленные и опухшие глазки сами по себе не появляются. Чаще всего это сопровождается рядом других симптомов. Например:
- Местная гиперемия, то есть покраснение опухшей области. Красной часто становится и склера;

Пример гиперемии
- Повышение температуры. Оно бывает или локальным, на месте опухоли, или общим, в случае серьезных заболеваний, распространившихся на весь организм;
- Слезоточивость. Бывает при ячмене, вирусном конъюнктивите, лопнувших сосудах в глазу. Также это частый симптом аллергии;
- Глазик может гноиться. Гной бывает белым, желтым, зеленоватым, коричневым и с кровью. Чаще всего это признак бактериального конъюнктивита;
- Боли, дискомфорт. Ребенок о них, как правило, сообщить не может. О наличии этих симптомов можно судить по его реакции: насколько он капризный, как отвечает на прикосновения к глазику;
- Проблемы с глазами могут возникать на фоне аденовируса, простуды, ОРВИ, воспаленных и красных гланд, ветрянки.
Внимание! В тяжелых случаях малыш отказывается от пищи, вялый, мало пьет. Это опасные симптомы, при них немедленно вызывают скорую помощь.
Методы диагностики
Если воспалился глаз у ребенка, его должны осмотреть родители. Действовать следует аккуратно, сильно оттягивать веко нельзя. Задача взрослого – предположить причину проблемы, насколько она опасна, и следует ли с ней обращаться к врачу. Делают это так:
- Оценивают общее состояние грудничка;
- Измеряют температуру тела;
- Оценивают, насколько горячая воспаленная область;
- Вспоминают события в прошедшем: ел ли малыш какой-то аллерген или соль, много ли плакал и хорошо ли спал.
Если в целом кроха чувствует себя неплохо, не испытывает дискомфорта, глазной отек небольшой и неточечный, быстро сходит и не повторяется, поводов для беспокойства нет. В другом случае следует обращаться к врачу.

Специалист осматривает младенца
Как помогать нельзя
Многие родители, когда глаз их ребенка начинает припухать, лечат его по старинке, домашними способами. Все они на самом деле вредят:
- Опухоль ни в коем случае нельзя греть. Это не только не лечит, но и провоцирует увеличение масштаба воспаления;
- Нельзя пользоваться каплями, мазями без специального назначения врача. Они могут оказаться как минимум бессмысленными, а как максимум – вредящими. Например, закапать при вирусном конъюнктивите антибиотик бесполезно и даже вредно;
- Народная медицина не подходит для лечения глаз младенца. Не стоит закапывать ему заварку черного чая, сок алоэ, тем более грудное молоко – это пища для бактерий, которые начнут размножаться в глазу;
- Выдавливать гнойник, если он есть, категорически запрещается. Это может привести к травме глазика ребенка.
Мнение доктора Комаровского
Известный педиатр, Евгений Комаровский, рекомендует мамам детей до 7 лет воздерживаться от тетрациклиновой и эритромициновой мазей.

Комаровский Евгений Олегович
Вместе с тем он считает обычную зеленку хорошим средством для лечения глазных болезней на самой ранней стадии. Для этого применяется 1% раствор, хорошо подсушивающий воспаления. Использование его допустимо только при условии непопадания средства на слизистую оболочку. Если родители выбирают такой способ лечения, они должны действовать максимально аккуратно. В случае, когда воспаление на самом краю века, высок шанс попадания зеленки на глазное яблоко, от метода лучше отказаться.
Когда обращаются к врачу
Не с каждым отеком глаз нужно обращаться к врачу. Если причина этому – не патология, то поводов для беспокойства нет, все пройдет само. В ряде случаев ребенка необходимо показать офтальмологу. Например:
- Опухоль хроническая или появляется стабильно, каждый день, причем не только утром, но и вечером. Даже если нет сопутствующих симптомов, это тревожный признак;
- Отек увеличивается, разрастается;
Важно! В случае, когда ткани опухают реактивно, то есть очень быстро, приема у врача не ждут, вызывают скорую помощь.
- Опухоль болезненная, ребенок остро реагирует на прикосновение к ней;
- Возникает светобоязнь, глаз начинает сильно чесаться;
- Есть выделения – слезоточивость или гной;
- Долго не проходит гиперемия.
В любом из этих случаев следует обязательно записаться на прием к специалисту. Промедление опасно рядом осложнений.
Возможные осложнения
Зрительная система – одна из самых деликатных в человеческом организме. Если ее болезни не лечить или лечить, но неправильно, можно заработать осложнения, которые будут отравлять ребенку всю его жизнь. Это могут быть:
- Снижение остроты зрения, вплоть до полной слепоты;
- Хроническая светобоязнь;
- Заворот века вовнутрь;
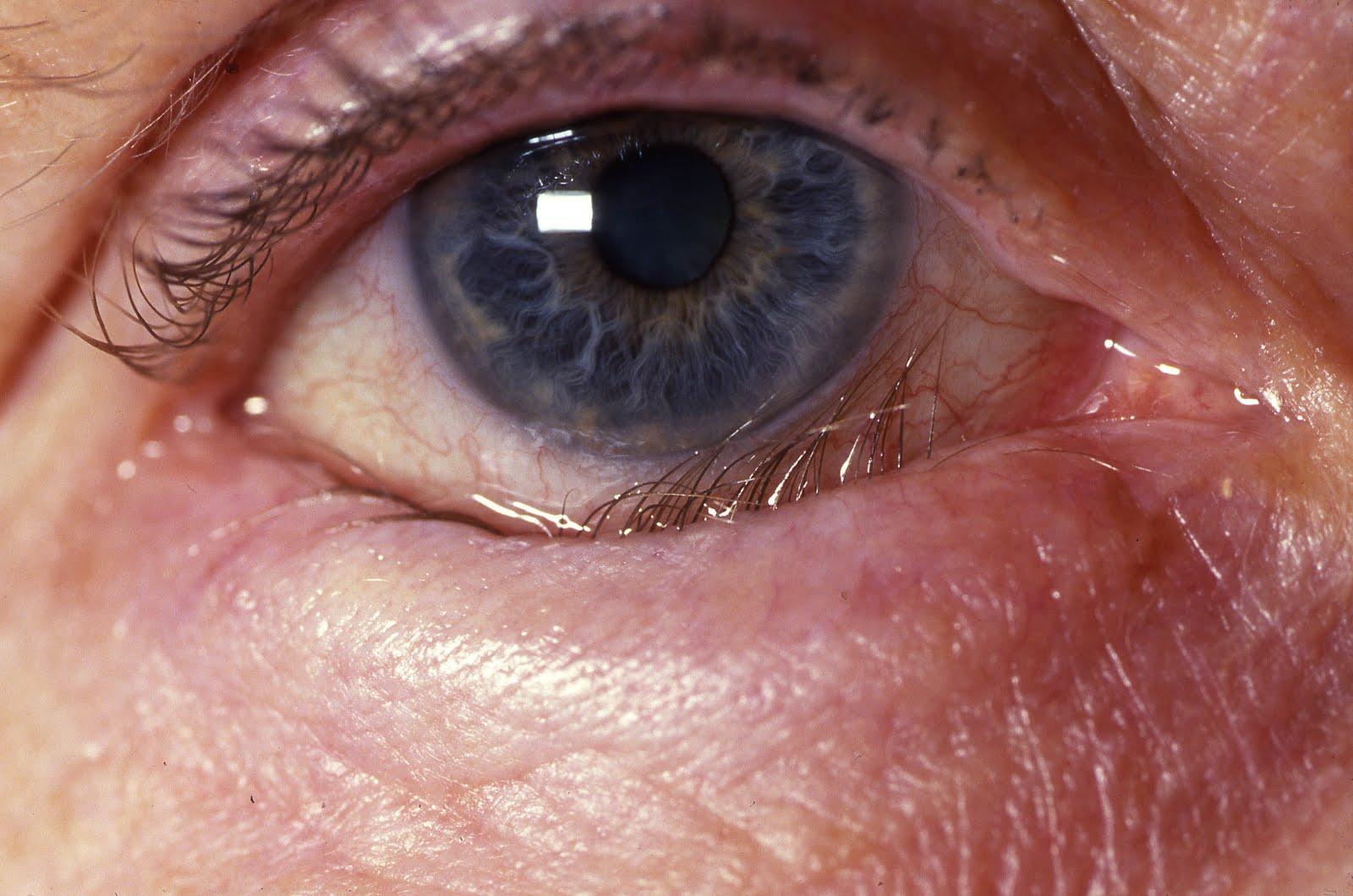
Пример энтропиона (заворота века вовнутрь)
- Абсцессы и расплавление здоровых тканей;
- Нарушение цветовосприятия;
- Патологии работы слезных желез;
- Глаукома;
- Катаракта;
- Потеря глазного яблока.
Именно поэтому нельзя заниматься самолечением. При малейших подозрениях на патологию важно вовремя обратиться к врачу.
Профилактика опухших глаз
Предупредить опухание глаз достаточно просто. Для этого нужно:
- Соблюдать гигиену: не лезть грязными руками малышу в глазки, регулярно и правильно их очищать, приучать с младенчества к чистоплотности;
- Следить за режимом бодрствования и отдыха, чтобы кроха не переутомлялся и спал положенное количество часов;
- Хорошо поить младенца. Если он на ГВ, допаивание обычно не нужно, но в жару показано. Недостаток воды приводит к отекам тоже;

Малыш пьет воду в жару
- Избегать посещения с ребенком людных мест в периоды вспышек инфекции;
- Контролировать питание ребенка. Не стоит давать ему много соленого, сладкого, острого.
Отек глаз у грудничка может быть как безобидным следствием нарушения режима, так и серьезным симптомом. Родители обязаны следить за состоянием чада, стараться предупреждать появление проблемы и по необходимости лечить, соблюдая рекомендации врача.
Видео
Источник
Содержание
Отек лица, особенно в области глаз, часто встречается в детском возрасте и вызывает тревогу родителей. Утренние припухлости вокруг глаз, покраснение кожи век, отечность одной стороны лица могут быть как симптомами нарушения функций внутренних органов и систем, так и аллергическими реакциями или следствием нарушения режима дня, травмы, воздействия солнечных лучей и многого другого. Разберемся в различиях между отеками и их возможными причинами у детей.
Когда отек не является симптомом заболевания
Отек — это внешнее проявление скопления жидкости в тканях. Дети в большинстве своем склонны к кратковременной и безболезненной отечности, провоцируемой физиологическими причинами. Наиболее часто встречается отек век , отечность вокруг глаз.
Отек лица, в частности, век у младенцев может появляться после длительного крика и/или плача. Также нередко отечность век у маленьких детей проявляется как наследуемый признак: установлено, что строение век у близких родственников, способствующее задержке жидкости, прямо коррелирует с наличием отеков и может наследоваться генетически.
Нарушения режима дня, сна в раннем возрасте также нередко бывает причиной выраженной припухлости век. У грудничков отек лица можно заметить при неправильном положении тела: если ребенок проводит много времени лежа, при этом голова находится ниже тела, отток жидкости из тканей лицевой части головы будет затруднен, что приводит к образованию отечности.
В период прорезывания зубов отечность нижней части лица, щек, области рта связана с реакцией десен на появляющийся зубик.
У детей, которые начинают питаться с общего стола, отеки часто провоцируются избытком соли, специй в пище, а также избыточным употреблением воды, напитков в вечернее время суток.
Дети более старшего возраста, уже приобщившиеся к просмотру телевизора, играм на компьютере, планшете, смартфоне, подвергаются многочисленным рискам при несоблюдении режима безопасного времяпрепровождения у монитора. Одним из симптомов неблагополучия являются покраснение склер глаз, отек век.
При ношении контактных линз, что тоже уже не редкость для детей , отек век может быть симптомом несоблюдения правил использования линз, травматических, воспалительных процессов или аллергических реакций на материал.
Отеки лица воспалительного характера
Воспалительные процессы, сопровождающиеся отечностью века у детей, встречаются достаточно часто. Отечность век сопровождается покраснением кожи, дискомфортом от прикосновений, выражающимся в недовольстве, плаче у грудничков.
К причинам отеков лицевой части воспалительной этиологии у детей относят следующие:
- дакриоцистит, воспалительный процесс в слезном мешке, вызываемый непроходимостью слезного канала;
- бактериальные и вирусные конъюнктивиты;
- простудные, респираторные заболевания;
- гнойные воспаления сальных желез («ячмень»);
- воспалительные процессы в слюнных железах, подчелюстных лимфоузлах и т. п.
Отеки воспалительной этиологии могут проявляться только с одной стороны (на одном глазу) и обычно держатся в течение всего дня.
Отечность лица как следствие заболеваний внутренних органов
В отличие от проявлений воспалительного характера такие отеки выражены на обоих глазах и чаще проявляются или усиливаются после пробуждения, особенно после ночного сна. Они могут являться симптомом целого ряда заболеваний и нарушений функций различных органов и систем, следствие недостаточного питания, несбалансированного рациона, низкого уровня гемоглобина, нарушений кровообращения в области век, вызванных особенностями анатомического строения лицевой части, кистами, опухолевыми образованиями и так далее.
К подобным отекам могут приводить патологические процессы и нарушения в работе печени, почек, сердечно-сосудистой системы, легких, а также повышенное внутричерепное давление.
К редким, но встречающимся причинам отеков лица и век у детей относят также нарушения в обменных процессах, врожденную недостаточность гормонов щитовидной железы, увеличение глоточной миндалины, вызывающей сложности с дыханием и нарушающей нормальное функционирование организма, мочекаменную болезнь.
Отеки лица, не затрагивающие область структуры глаз, проявляются также при таких болезнях, как инфекционный паротит или свинка, сахарный диабет, а также сопровождают бактериальные, вирусные заболевания носовых пазух, воспаления полости рта, кариозные процессы.
Отеки лица как проявления аллергии у детей
Аллергические реакции в виде отечности области век, как правило, не доставляют дискомфорта детям, хотя иногда могут сопровождаться незначительным зудом. Подобный отек лица может распространяться на щеку, располагаться с обеих или только с одной стороны, сопровождаться покраснением, шелушением кожи, мелкими высыпаниями аллергической этиологии.
Аллергены, вызывающие отечность лицевой части головы в детском возрасте, чаще всего содержатся в пище, лекарственных, косметических средствах по уходу за кожей, пыльце растений. Также подобная реакция может проявляться как следствие укуса насекомого, в том числе и в иную часть тела.
Травмы как причины отеков лица у ребенка
Травматические отеки области глаз появляются не только как следствие ушибов или нарушения целостности кожи века. К причинам подобных отеков также относят укусы насекомых, длительное раздражающее воздействие воды, особенно соленой или загрязненной, попадания инородных предметов под веко, а также солнечные ожоги, не редкие у младенцев из-за особенностей кожных покровов.
Отек лица и век, таким образом, в зависимости от расположения, выраженности, проявлений может быть как нормальным явлением, так и симптомом различных заболеваний, требующих диагностики и врачебной терапии. Длительные отеки, внезапно развивающаяся отечность, выраженный дискомфорт, а также практически все типы отеков лица у младенцев обязательно должны быть поводом для посещения специалиста.
Источник
|
- Внешность новорожденного – Первое впечатление.
- Внешность новорожденного – Голова младенца.
- Внешность новорожденного – Физиологический гипертонус.
- Внешность новорожденного – Волосы.
- Внешность новорожденного – Цвет глаз.
- Внешность новорожденного – Роднички.
- Внешность новорожденного – Лицо новорожденного.
- Внешность новорожденного – Пушковые волосы на теле.
- Внешность новорожденного – Половые органы новорожденного.
- Внешность новорожденного – Первые дни жизни.
- Внешность новорожденного – Молочные железы.
- Внешность новорожденного – Пупочная ранка.
Во время беременности женщина не раз представляет, как увидит своего малыша. Однако в реальности облик новорожденного ребенка может существенно отличаться от воображаемого. Что же может показаться маме необычным при первом взгляде на младенца что может встревожить или насторожить ее?
1. Внешность новорожденного – Первое впечатление.
Представления родителей о новорожденных нередко бывают далеки от истины. На фотографиях в журналах, по телевизору нам показывают веселых розовощеких крепышей. Мало кто догадывается, что такими младенцы становятся только к 3 месяцам жизни. Поэтому в момент первой встречи с ребенком многие мамы пугаются и думают, что с их малышом что-то не так. Чаще всего эти сомнения беспочвенны. Поговорим о том, как будет выглядеть малыш на вашем с ним первом свидании.
У только что родившегося малыша кожа, как правило, имеет синюшный цвет. Это связано с недостатком кислорода, который ребенок испытывал, проходя через родовые пути матери. Синюшное кожи пройдет уже через несколько минут, когда младенец начнет самостоятельно дышать и его кровь насытится кислородом. Кожа крохи становится при этом, как правило, ярко-красной. Это связано с состоянием подкожных сосудов, которые сначала сужаются после родов из-за резкой смены температур, а затем рефлекторно расширяются. Такая гиперемия (покраснение) кожных покровов сохраняется в течение 2-3 первых дней жизни.
Если ребенок недоношенный (рожденный до 37 недель беременности), кожа у него может быть темно-красной. Это связано с тем, что подкожные сосуды у таких детей расположены очень близко к поверхности кожи из-за того, что подкожно-жировой слой очень тонок. Именно поэтому кожа у недоношенных малышей легко собирается в складки и образует морщинки.
Ладошки и ступни крохи могут оставаться синюшными еще некоторое время. Это связано с несовершенством системы кровообращения: дистальные (более отдаленные от центра) части тела несколько хуже снабжаются кровью при отсутствии активных движений. Как только ребенок станет активнее, будет больше двигать руками и ногами, кожа ладошек и стоп станет розовой.
Еще одной особенностью кожи новорожденного ребенка является творожистая смазка, состоящая из отпавших клеток эпителия кожи, жиров. Она богата холестерином и гликогеном. До рождения она предохраняла кожу от размокания, так как малыш находился в жидкой среде (околоплодных водах). Во время родов эта смазка помогает прохождению ребенка через родовые пути матери. Также она обладает бактерицидными свойствами, препятствуя проникновению инфекции. Больше смазки бывает на задней поверхности тела, на лице, ушах, в складках кожи (подмышечных, шейных, паховых и т.д.). При первом туалете новорожденного, который проводит акушерка уже в родзале, первородная смазка удаляется, поскольку становится бесполезной.
У смуглых детей бывает заметно пятно, напоминающее синяк, в пояснично-крестцовой или ягодичной области. Это так называемое монголоидное пятно. За пигментацию кожи отвечают специальные клетки – меланоциты. Они вырабатывают пигмент меланин, придающий коже соответствующую окраску. В период эмбрионального развития меланоциты мигрируют из глубоких слоев кожи в поверхностные. Однако некоторые меланоциты остаются в глубоких слоях кожи. Кожа в этих местах приобретает сине-черную окраску. Этот процесс является генетически обусловленным и характерен для представителей национальностей, имеющих темный или желтый цвет кожи. Оно является нормальной особенностью кожи таких детей и исчезает чаще всего к 5-7-месячному возрасту, но иногда сохраняется до 3-4 лет.
2. Внешность новорожденного – Голова младенца.
Голова новорожденного малыша выглядит большой по сравнению с телом. Окружность головы новорожденного в среднем составляет 33-35 см, при этом окружность грудной клетки в среднем 30-33 см. Это нормальное явление. Выравниваются эти две величины лишь к 3 месяцам жизни крохи, а далее окружность грудной клетки постепенно становится больше окружности головы.
Несколько вытянутая вверх форма головы новорожденного может испугать маму. Дело в том, что кости черепа ребенка, находящегося в утробе, очень подвижны, это связано с тем, что соединяющие их швы мягкие. Поэтому в процессе родов они смещаются относительно друг друга, приспосабливаясь к форме родовых путей, и это облегчает прохождение головки младенца. При сдавливании головка приобретает яйцевидную форму, что и видит мама сразу после рождения крохи. Это проходит уже в первые дни жизни ребенка: подвижные кости черепа принимают привычное положение, и головка приобретает округлые очертания.
Помимо этого на головке новорожденного иногда бывает небольшая припухлость, наполненная кровью, – кефалогематома (кровоизлияние между надкостницей и костью черепа). Чаще она локализуется в теменной или затылочной области. Кефалогематома образовывается из-за сдавливания головы крохи во время прохождения через родовые пути: нарушается целостность стенки мелких сосудов головки ребенка, что вызывает скопление излившейся из них крови между надкостницей и костью черепа. Этому может способствовать применение процессе родов акушерских щипцов (медицинский инструмент, размещаемый на головке плода для ее извлечения по строгим показаниям).
Обычно небольшие кефалогематомы исчезают в течение 6-8 недель и не требуют лечения. Если кефалогематома имеет значительные размеры, то самостоятельное ее рассасывание может растянуться на месяцы, но большой размер гематомы не является показанием для медицинского вмешательства. В редких тяжелых случаях могут возникнуть осложнения, например нагноение гематомы, требующие обязательного медицинского вмешательства.
Часто встречаются так называемые родовые опухоли – отеки, локализующиеся на той части головки плода, которая первой проходила по родовым путям. Родовая опухоль чаще всего располагается в затылочной области или теменной части головы. Размеры отека зависят от длительности и сложности родов. Чем медленнее шел ребенок через родовые пути, тем сильнее выражена родовая опухоль. Она обычно рассасывается самостоятельно на 3-4-е сутки.
3. Внешность новорожденного – Физиологический гипертонус.
Ребенок рождается со сжатыми кулачками, плотно прижатыми к тельцу согнутыми ручками и ножками. Таким было его положение в утробе матери и таким оно будет оставаться еще некоторое время после появления на свет. Это физиологический гипертонус мышц. Постепенно ладошки будут раскрываться, ручки и ножки станут подвижнее. Гипертонус ручек в норме проходит на четвертом месяце жизни крохи, а гипертонус ножек – на пятом.
4. Внешность новорожденного – Волосы.
При рождении волосы на головке ребенка могут быть длинные, но их может и не быть вовсе. Цвет волос может быть различным. Чаще всего в течение первого года жизни первые волосики выпадают и на их месте начинают расти новые. Цвет волос также может измениться с течением времени.
При ближайшем рассмотрении…
5. Внешность новорожденного – Цвет глаз.
 Новоиспеченных родителей часто волнует, какого цвета глаза будут у их ребенка: в маму, в папу, а быть может, в бабушку? К сожалей до полугода определить это сложно. Большинство малышей появляются на свет с голубыми глаза. Примерно к 1 месяцу цвет глаз начинает постепенно меняться. И только к 6 месяцам устанавливается постоянный цвет глаз. У новорожденного ребенка радужная (цветная) оболочка глаза содержит много пигмента, чем и обусловливается голубой цвет. А по мере роста ребенка количество пигмента может увеличиваться (тогда глаза темнеют) или не увеличиваться – и глаза остаются светлыми. Это зависит от наследственности.
Новоиспеченных родителей часто волнует, какого цвета глаза будут у их ребенка: в маму, в папу, а быть может, в бабушку? К сожалей до полугода определить это сложно. Большинство малышей появляются на свет с голубыми глаза. Примерно к 1 месяцу цвет глаз начинает постепенно меняться. И только к 6 месяцам устанавливается постоянный цвет глаз. У новорожденного ребенка радужная (цветная) оболочка глаза содержит много пигмента, чем и обусловливается голубой цвет. А по мере роста ребенка количество пигмента может увеличиваться (тогда глаза темнеют) или не увеличиваться – и глаза остаются светлыми. Это зависит от наследственности.
Белки глаз сразу после родов могут быть красными, что обусловлено кровоизлиянием из лопнувших во время родов сосудиков глаз ребенка. Это проходит самостоятельно в первые дни жизни.
Еще одной особенностью некоторых малышей является косоглазие. Глазки могут периодически разъезжаться в разные стороны или, наоборот съезжаться к переносице. Это вполне нормальное явление, обусловленное слабостью глазных мышц. Ребенок не может долго фиксировать взгляд на предмете, мышцы глаза устают и перестают нормально функционировать. У большинства детей это проходит к з месяцам, но у некоторых продолжает до полугода – это вариант нормы.
6. Внешность новорожденного – Роднички.
Гладя малыша по головке, мама может нащупать два мягких углубления. Это большой и малый роднички. Роднички образуются в местах соединения костей черепа. Большой родничок имеет форму ромба, расположен на макушке головки в месте соединения лобной кости с двумя теменными костями и бывает разных размеров (чаще около 2х2 см). Приложив к нему руку, вы сможете почувствовать его пульсацию. Закрывается большой родничок примерно к 12 месяцам. Малый родничок имеет треугольную форму, располагается в области затылка и образован в месте соединения теменных костей с затылочной костью. Его больший размер составляет около 0,5 см. Но чаще всего к моменту рождения малый родничок бывает уже закрыт. Если же он все-таки присутствует, то через 2-3 месяца полностью закроется.
7. Внешность новорожденного – Лицо новорожденного.
В первые часы жизни лицо ребенка может быть отечным. Причем иногда из-за отека малыш даже не может открыть глаза. Это происходит из-за нарушения оттока венозной крови от лица при сдавливания во время прохождения через родовые пути. Беспокоиться из-за этого не стоит. Такие отеки проходят в первые дни жизни.
На лице некоторых малышей также могут появиться красные полоски или пятна неправильной формы – сосудистые пятна новорожденных. Это не что иное, как просвечивающие через тонкую кожу пучки кровеносных сосудов. Чаще всего они располагаются в области верхних век, между бровями, на задней части шеи и в области ушей. Некоторые дети рождаются с этими пятнами, а у некоторых они появляются на 2-3-й день жизни. Исчезают они обычно к 3 годам без постороннего вмешательства.
8. Внешность новорожденного – Пушковые волосы на теле.
У многих новорожденных на коже тела можно заметить первородный пушок – лануго. Этим пушком было покрыто все тело плода примерно с 7-го месяца беременности. Большая часть этого пушка отпадает еще до рождения, но некоторое его количество можно увидеть и после родов. Характерными локализациями лануго являются области под лопатками, плечи. А у недоношенных детей пушком могут быть покрыты и щечки. Как правило, пушковые волосы исчезают к 2-недельному возрасту крохи.
9. Внешность новорожденного – Половые органы новорожденного.
Много вопросов у мам может вызвать и внешний вид половых органов у ребенка. При рождении как у мальчиков, так и у девочек половые органы чаще всего отечны и кажутся очень большими. Связано это с присутствием в крови плацентарных эстрогенов. Это временное явление. Отек, как правило, спадает в течение одной-двух недель жизни малыша.
10. Внешность новорожденного – Первые дни жизни.
Желтуха новорожденных. Физиологическая желтуха новорожденных встречается у многих малышей, их кожные покровы и слизистые крохи приобретают желтоватый цвет. Желтуха проявляется чаще всего на 3-4-й день после рождения. Она связана с распадом эритроцитов (красных клеток крови), содержащих фетальный гемоглобин (белок, находящийся в эритроцитах, который переносит кислород к клеткам организма), специфичный для плода. Одним из продуктов распада эритроцитов является билирубин. Ферментные системы печени еще несовершенны и не успевают быстро выводить билирубин, вследствие чего он накапливается в крови, вызывая желтую окраску кожи и слизистых оболочек.
Желтуха проходит в течение одной-двух недель по мере созревания систем выведения билирубина и в связи с завершением распада эритроцитов с фетальным гемоглобином.
При сильно выраженной желтухе малышу могут назначать внутривенные вливания глюкозы, УФ-облучение, желчегонные препараты, помогающие вывести избыток билирубина из организма. Тем самым врачи помогают организму ребенка справиться с этим состоянием. Игнорирование сильной желтухи может нанести непоправимый вред организму ребенка за счет выраженного токсического действия повышенного уровня билирубина на организм крохи. Возникает общая интоксикация организма, особенно страдает нервная система, в частности головной мозг (билирубин откладывается в сером веществе мозга, особенно в ядрах ствола мозга – «ядерная желтуха»), а также печень и селезенка новорожденного.
«Прыщики» (милии). На 2-3-й день жизни у ребенка может появиться мелкоточечная сыпь в виде желтоватых пузырьков, заполненных прозрачной жидкостью. Это так называемые мили или «просяные пятнышки». Их появление связано с закупоркой сальных желез кожи. Обычно милии проходят в первые месяцы жизни и специально лечения не требуют.
Шелушение кожи. На 3-5-е сутки может начаться шелушение кожи, чаще встречающееся у переношенных детей (родившихся после 42 недель беременности). Шелушение кожи – это слущивание верхнего слоя кожи. Таким образом происходит адаптация кожных покровов к новым условиям окружающей среды. Поскольку это состояние является па?

