Отек зрительного нерва код по мкб 10

Описание
Застойный диск зрительного нерва (ЗДЗН) клинический признак повышенного внутричерепного давления, внутричерепной гипертензии.
Нормальными значениями спинномозгового давления при измерении стандартной методикой путём спинномозговой пункции считают 120-150 мм. Повышение внутричерепного давления может выступить в результате объёмного процесса, частично занимающего пространство черепа, или при утолщении костей черепа; в результате отёка и набухания ткани мозга (локального или диффузного); при нарушении тока ликвора либо внутри желудочковой системы (окклюзионная, или закрытая гидроцефалия), либо по арахноидальным грануляциям (открытая гидроцефалия), или при нарушении резорбции при затруднении венозного оттока интра- или экстракраниально; в результате повышения продукции ликвора. Возможна комбинация различных механизмов развития внутричерепной гипертензии при воздействии одного этиологического фактора. Необходимо помнить, что факт отсутствия ЗДЗН не равнозначен отсутствию внутричерепной гипертензии.
Н47.1. Отёк диска зрительного нерва неуточнённый.
Н47.5. Поражения других отделов зрительных путей.
Среди заболеваний ЦНС наиболее частой причиной развития застойного ДЗН служат опухоли головного мозга (64% случаев).
В клинической практике применяют различные градации степени развития ЗДЗН.
По классификации А. Я. Самойлова выделяют:
- начальный отёк:
- стадию максимального отёка:
- стадию обратного развития отёка.
Е.Ж. Трон определил следующие стадии развития ЗДЗН:
- начальный ЗДЗН;
- выраженный ЗДЗН;
- резко выраженный ЗДЗН;
- стадию перехода в атрофию.
Им также был выделен осложнённый ЗДЗН – вариант развития ЗДЗН в сочетании с признаками непосредственного воздействия патологического процесса на зрительный путь.
N. Miller приводит классификацию, предложенную Hoyt. Knight.
По их мнению, следует различать четыре стадии развития ЗДЗН:
- раннюю;
- стадию полного развития;
- стадию хронического отёка;
- атрофическую стадию.
Н. М. Елисеева. И. К. Серова выделяют следующие стадии развитии ЗДЗН:
- начальный ЗДЗН;
- умеренно выраженный ЗДЗН;
- выраженный ЗДЗН:
- стадия обратного развития;
- вторичная атрофия Д3Н.
Наиболее частыми причинами внутричерепной гипертензии служат различные патологические процессы в полости черепа и спинном мозге:
- объёмные образования головного и спинного мозга: опухоли, внутримозговые, субдуральные, индуральные гематомы и субарахноидальные кровоизлияния, отёк мозга: артериовенозные мальформации; абсцессы: паразитарные заболевания;
- блокада желудочковой системы мозга: окклюзионная гидроцефалия (стеноз водопровода мозга врождённого, воспалительного или опухолевого генеза), синдром Арнольда-Киари;
- нарушение продукции/резорбции ликвора: открытая гидроцефалия (арезорбтивная водянка), повышение венозного давления (артериосинусные соустья, артериовенозные мальформации), тромбоз синусов головного мозга, воспалительные заболевания мозговых оболочек; синдром идиопатической доброкачественной внутричерепной гипертензии;
- черепно-мозговая травма;
- врождённое утолщение и деформация костей черепа;
- метаболическая и гипоксическая энцефалопатия.
Среди причин, вызывающих внутричерепную гипертензию, на первое место выходят опухоли головного мозга. Нет прямой зависимости между размерами опухоли и скоростью развития ЗДЗН. В то же время чем ближе опухоль располагается к путям ликворооттока, к синусам головного мозга, тем быстрее появляется ЗДЗН.
В отличие от опухолей головного мозга, при черепно-мозговой травме и артериальных аневризмах офтальмоскопические изменения развиваются весьма быстро — в течение первых нескольких суток или даже часов от начала заболевания или момента травмы. Это результат быстрого, порой молниеносного повышения внутричерепного давления.
Определённое место в развитии ЗДЗН занимает так называемая доброкачественная внутричерепная гипертензия, или псевдотумор мозга. Синдром доброкачественной внутричерепной гипертензии характеризуется повышением внутричерепного давления с развитием ЗДЗН, нормальными или суженными желудочками мозга, нормальным составом ликвора (концентрация белка может быть даже ниже кормы), отсутствием объёмного образования в полости черепа. Нередко доброкачественная внутричерепная гипертензия сопровождается развитием синдрома “пустого” турецкого седла, эндокринно-обменными нарушениями. Термин «доброкачественная внутричерепная гипертензия» не вполне достоверно отражает суть процесса. «Доброкачественность» заключается лишь в том, что повышение внутричерепного давления обусловлено неопухолевым процессом и больные не погибают. Однако что касается зрительных функций, то они нередко страдают значительно и непоправимо.
Патогенез ЗДЗН в настоящее время до конца не изучен. На основании экспериментальных исследований, проведённых M.S. Hayreh, S.S. Hayreh, M. Tso, были выделены следующие аспекты патогенеза развития ЗДЗН: повышение внутричерепного давления приводит к повышению давления в подоболочечном пространстве зрительного нерва, что, в свою очередь, вызывает повышение тканевого давления в зрительном нерве, замедление аксоплазматического тока в нервных волокнах. Аккумуляция аксоплазмы приводит к отёку аксонов. Условие для образовании ЗДЗН — наличие функционирующего зрительного волокна. При гибели зрительного волокна, например при его атрофии, отёк его невозможен.
Выраженность ЗДЗН в большинстве случаев отражает степень повышения внутричерепного давления. Скорость развития ЗДЗН во многом зависит от скорости развития внутричерепной гипертензии — следовательно, и от причины, вызвавшей её.
В большинстве своём ЗДЗН довольно поздний клинический симптом опухолевого процесса. У детей более раннего возраста, а также у пожилых пациентов, ЗДЗН развиваются в значительно более позднем периоде заболевания. Это объясняют большей резервной ёмкостью кравновертебрального содержимого в результате увеличения размера головы детей, у пожилых пациентов по причине атрофического процесса в структурах головного мозга.
Обычно ЗДЗН развивается одновременно на обоих глазах и относительно симметрично.
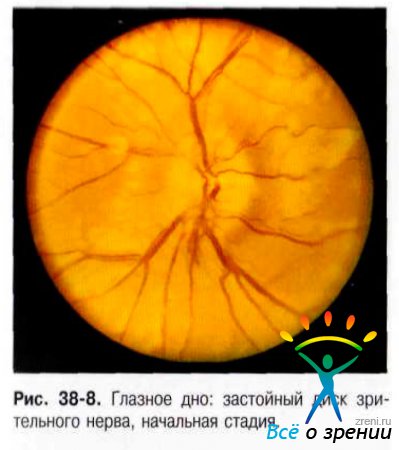
Наиболее сложна для диагностики ранняя, или начальная, стадия ЗДЗН. Она характеризуется нечеткостью границ и рисунка диска, нечеткостью рисунка перипапиллярных ретинальных нервных волокон (рис. 38-8).
Исчезновение венного пульса на ЦВС некоторые авторы оценивают как ранний признак застойного ДЗН. Однако следует иметь в виду, что, по данным S.K. Lorentzen и В. Е. Levin, спонтанный венный пульс в норме можно определить, только в 80% случаев. Венный пульс можно обнаружить при внутричерепном давлении, равном 200 мм вод.ст. и ниже, а его исчезновение происходит при давлении 200-250 мм вод. ст.
Относительность этого симптома становится очевидной, если учесть, что нормальным внутричерепным давлением считают 120-180 мм вод.ст., при этом как в норме, так и при внутричерепной патологии возможны довольно значительные суточные колебания внутричерепного давления.
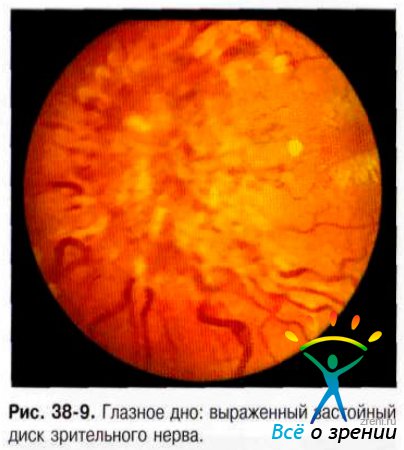
В стадии выраженного ЗДЗН отмечают полнокровие и расширение вен сетчатки, их извитость (рис. 38-9).
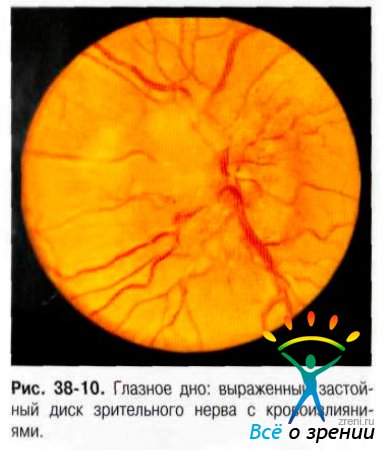
Наряду с расширением капилляров на ДЗН и вблизи него могут появиться микроаневризмы, кровоизлияния, ватообразные очаги сетчатки (фокальные инфаркты сетчатки). Отёк распространяется широко на перипапиллярную сетчатку и может доходить до центральной области, где появляются складки сетчатки, кровоизлияния и белёсые очаги. Кровоизлияния на глазном дне свидетельствуют о значительном нарушении венозного оттока из сетчатки и зрительного нерва. Они обусловлены разрывом сосудов в результате венозного застоя, а в некоторых случаях разрывом мелких сосудов при растяжении ткани под влиянием отёка. Чаще кровоизлияния сочетаются с ЗДЗН в стадии выраженного или резко выраженного отёка (рис. 38-10).

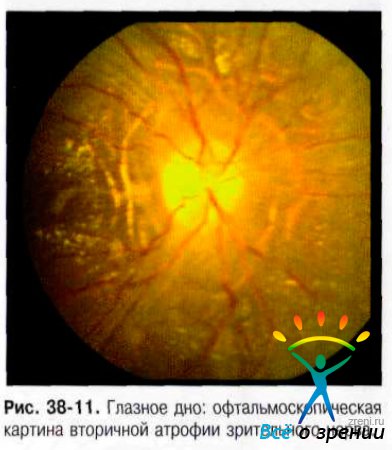
Развитие кровоизлияний при начальном или нерезко выраженном отёке бывает в случае быстрого, порой молниеносного развития внутричерепной гипертермии, например, при разрыве артериальной аневризмы и субарахноидальном кровоизлиянии или при черепно-мозговой травме. Кровоизлияния в ранней стадии развития ЗДЗН можно также наблюдать у пациентов со злокачественной опухолью. Для ЗДЗН характерно расположение кровоизлияний на диске, вблизи него и в центральной области. На периферии глазного дна кровоизлияний, как правило не бывает. При длительном существовании ЗДЗН появляется побледнение ДЗН, что связано с сужением мелких сосудов на поверхности диска, а также начальным процессом атрофии зрительных волокон. Признак атрофии зрительных полосок можно лучше определить при офтальмоскопии или биомикроскопии в без красном свете. В стадии обратного развития ЗДЗН отёк на диске уплощается, однако на периферии диска и в перипапиллярной сетчатке, по ходу сосудистых пучков, отёк сохраняется дольше. После регресса ЗДЗН можно обнаружить перипапиллярную хориоретинальную дистрофию на месте бывшего отёка. Время обратного развития ЗДЗН зависит от многих факторов (от причины вызвавшей ЗДЗН, от степени его выраженности) и может занимать считанные дни или многие недели. Первое проявление зрительных расстройств у больных с ЗДЗН – увеличение площади слепого пятна. Этот симптом возникает наиболее часто и может оставаться единственным дефектом поля зрения. Увеличение слепого пятна наступает в результате смещения отёчной тканью диска функционирующих перипапиллярных волокон сетчатки. Субъективно расширение слепого пятна пациенты, как правило, не воспринимают. Первое, на что они обращают внимание, это преходящие приступы затуманивания зрения, протекающие в виде слепоты или частичной потери зрения в течение нескольких секунд с дальнейшим полным его восстановлением. К стойкому понижению зрительных функций при ЗДЗН приводит вторичная атрофия зрительного нерва (рис. 38-11).
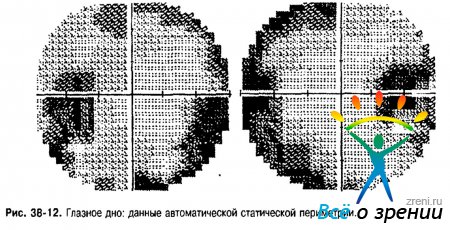
Характерный дефект поля зрения — его уменьшение в нижненосовом квадранте или концентрическое сужение границ (рис. 38-12).
Всё вышесказанное относится к зрительным нарушениям у пациентов в результате развития ЗДЗН как такового, без привнесённых факторов, обусловленных патологическими процессами в полости черепа.
Важны данные о неврологических заболеваниях, черепно-мозговых травмах, воспалительных заболеваниях головного мозга, симптомах, характерных для внутричерепной гипертензии.
- Определение остроты и поля зрения.
- Офтальмоскопия.
- Квантитативная папиллометрия.
- УЗИ зрительного нерва.
- Лазерная ретинотомография.
- Биомикроскопия.
- ФАГ.
- КТ и/или МРТ головного мозга.
ЗДЗН — довольно грозный диагноз, при котором следует в первую очередь исключить патологию в полости черепа. По этой причине необходимо различать ЗДЗН и псевдозастойный диск, при котором офтальмоскопическая картина напоминает ЗДЗН. но обусловлена она врождённой аномалией строения диска, которая часто сочетается с аномалией рефракции; нередко её обнаруживают ещё в детском возрасте. Один из дифференциально-диагностических признаков – стабильное состояние офтальмоскопической картины при псевдозастойном ДЗН в процессе динамического наблюдения за пациентом, в том числе и на фоне медикаментозной терапии. К сожалению, при аномалии ДЗН с избыточной глиальной тканью на диске спонтанный пульс не может служить дифференциально-диагностическим признаком при офтальмоскопии, поскольку он, как правило, не виден.
Проведение ФАГ глазного дна области ДЗН также приводит к уточнению диагноза. Было показано, что у пациентов с псевдозастойным ДЗН отсутствуют нарушения гемодинамики, экстравазальный выход флюоресцеина на диске и патологическая остаточная флюоресценция ДЗН, присущая отёчному диску.
Друзы ДЗН, особенно скрытые, также могут имитировать ЗДЗН. При других появляется неравномерная флюоресценция ДЗН, а в фазе остаточной флюоресценции обнаруживают их повышенное свечение в виде круглых образований.
Помимо динамического наблюдения за пациентом, можно использовать также неинвазивные методы диагностики, как квантитативная папиллометрия или лазерная ретинотомография.
Исследование на гейдельбергском лазерном ретинотомографе (HRT-II) относят к тем современным неинвазивным методам, которые позволяют с высокой точностью определить не только наличие отёка ДЗН, но и проследить динамику его развития.
Этому методу исследования достойную альтернативу составляют УЗИ Д3Н и КТ.
УЗИ представляет интерес как наиболее доступный в повседневной практике метод исследования. Друзы лиска чётко определяют в виде проминирующих гипер экзогенных образований в области локализации ДЗН. При КТ также довольно чётко определяют участки повышенного сигнала в области ДЗН.
При обнаружении ЗДЗН необходима консультация невропатолога, нейрохирурга
Застойный ДЗН признак внутричерепной гипертензии.
Лечение заключается в устранении причины, вызвавшей застой ДЗН. Терапию проводят в соответствии с рекомендациями невролога или нейрохирурга.
Сроки нетрудоспособности зависят от заболевания, вызвавшего внутричерепную гипертензию.
Прогноз зависит от причины, вызвавшей заболевание.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник
Рубрика МКБ-10: H47.2
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H46-H48 Болезни зрительного нерва и зрительных путей / H47 Другие болезни зрительного 2-го нерва и зрительных путей
Определение и общие сведения[править]
Атрофия зрительного нерва – дегенеративный процесс в зрительном нерве, возникающий в результате патологических изменений, расположенных от сетчатки до латерального коленчатого тела. Характерно снижение остроты зрения, изменения полей зрения и побледнение ДЗН.
Синонимы: Оптическая нейропатия.
Эпидемиология
Данные по эпидемиологии заболевания отсутствуют.
Этиология и патогенез[править]
Заболевание возникает спорадически, возможна наследственная передача.
Наследственная форма атрофии зрительного нерва имеет три формы – аутосомно-доминантную, аутосомно-рецессивную и митохондриальную.
• Аутосомно-доминантная атрофия протекает в тяжёлой и лёгкой формах, возможно сочетание с врождённой глухотой.
• Аутосомно-рецессивная атрофия включает синдромы Бера, Бурневилля, Вольфрама, Вента, Йенсена, Кенни-Коффи, Розенберга-Чатториана.
• Митохондриальная форма атрофии зрительного нерва: атрофия Лебера, обусловленная мутациями мДНК
Патогенез
При сдавлении нервных волокон сетчатки (в результате воспалительного отека, нарушений кровообращения, опухолевых процессов, сосудистых аномалий) происходит деструкция нервных волокон и замещение их глиальной тканью, а также облитерация капилляров (нисходящая атрофия зрительного нерва). При повреждении СНВС (слой нервных волокон сетчатки) образуются локальные клиновидные дефекты. В результате происходит образование скотом.
Клинические проявления[править]
а) Первичная атрофия зрительного нерва возникает при неизменённом ДЗН за счёт сдавления периферического нейрона зрительного пути. Границы ДЗН остаются чёткими.
б) Вторичная атрофия зрительного нерва возникает при отёке ДЗН при локализации патологического процесса в сетчатке и зрительном нерве. При этой форме атрофии также происходит замещение нервных волокон элементами глии, но процесс носит более грубый характер. Границы ДЗН нечёткие, узурированные. ДЗН может быть увеличен в диаметре.
в) Глаукоматозная атрофия зрительного нерва возникает вследствие коллапса решётчатой пластинки из-за повышенного ВГД.
По степени окраски зрительного нерва атрофию зрительного нерва подразделяют на начальную, неполную (частичную) и полную:
– При начальной атрофии зрительного нерва возникает лёгкое побледнение на фоне нормальной окраски зрительного нерва;
– При неполной атрофии зрительного нерва побледнение возникает в одном сегменте. Пример: височная деколорация ДЗН после перенесённого оптического неврита;
– При полной атрофии зрительного нерва возникает равномерное побледнение всего ДЗН;
Заболевание характеризуется изменением зрительных функций и комплексом клинических симптомов.
Острота зрения зависит от локализации атрофического процесса. При поражении папилломакулярного пучка происходит значительное снижение зрения. Если в процесс вовлечены преимущественно волокна, идущие от периферии сетчатки, острота зрения может оставаться высокой.
Поля зрения. При атрофии зрительного нерва немаловажное значение имеет топическая диагностика. Определение полей зрения позволяет выяснить локализацию патологического процесса. Типы изменения полей зрения при атрофии зрительного нерва:
– центральная скотома (при поражении папилломакулярного пучка);
– различные формы сужения поля зрения (при поражении периферических отделов);
– гемианоптические дефекты (при поражении хиазмы и зрительных трактов) подразделяют на гомонимные и гетеронимные.
При поражении интракраниальной части зрительного нерва гемианопсия возникает на одном глазу.
При побледнении ДЗН и высокой остроте зрения необходимо исследование полей зрения с помощью кампиметрии для выявления небольших их дефектов.
При атрофии зрительного нерва различной этиологии возникают нарушения цветовосприятия, чаще зелёно-красной части спектра. Гораздо реже встречаются нарушения цветовосприятия жёлто-синей части спектра.
При атрофии зрительного нерва на стороне поражения развивается афферентный зрачковый дефект: снижение прямой зрачковой реакции на свет с сохранением содружественной реакции зрачка.
Побледнение ДЗН может быть различным по интенсивности и локализации.
В начальной стадии на фоне розовой окраски ДЗН появляется лёгкое побледнение, которое затем становится более интенсивным. При далеко зашедшей атрофии ДЗН представляется белым, розовый оттенок исчезает. На этой стадии происходит сужение артерий и вен на ДЗН (симптом Кестельбаума). При осмотре в бескрасном свете контуры ДЗН чёткие (контуры нормального ДЗН слёгка вуалируются).
В красном свете атрофичный ДЗН приобретает синюю окраску.
Побледнение ДЗН может быть секторальным, диффузным или тотальным. Побледнение височного сектора ДЗН указывает на вовлечение в патологический процесс папилло-макулярного пучка. В дальнейшем процесс атрофии может распространиться на весь ДЗН. При полной атрофии зрительного нерва развивается амавроз: полное побледнение ДЗН. При этом на стороне поражения утрачена прямая реакция зрачка на свет, а на другом глазу – содружественная.
а) Первичная атрофия: происходит побледнение ДЗН (диск белый или серовато-белый). При офтальмоскопическом исследовании хорошо видна решётчатая пластинка (lamina cribrosa).
б) Вторичная атрофия зрительного нерва: границы ДЗН нечёткие. Цвет ДЗН серый или грязно-серый. Сосудистая воронка или физиологическая экскавация заполнена глиальной тканью. Решётчатая пластинка не дифференцируется.
в) Глаукома. Возникает глаукоматозная экскавация ДЗН. Происходит смещение сосудистого пучка в носовую сторону, а затем развивается постепенно увеличивающаяся экскавация ДЗН. Экскавация может захватывать весь ДЗН (краевая экскавация). Сосуды ДЗН перегибаются через край углубления. При далеко зашедшем глаукоматозном процессе экскавация захватывает весь ДЗН, который становится белым, сосуды на нём резко сужены.
Атрофия ДЗН может быть стационарной и прогрессирующей, что оценивают при динамическом наблюдении за пациентом.
Атрофия зрительного нерва: Диагностика[править]
Анамнез
При сборе анамнеза необходимо учитывать:
– жалобы пациента, позволяющие выявить косвенные признаки интракраниальных процессов (объёмных образований, внутричерепной гипертензии и т.д.), демиелинизирующего поражения ЦНС, поражения сонных артерий;
– наличие у пациента системных заболеваний;
– сведения о схемах терапии, назначенных пациенту в течение последнего года жизни;
– наличие у пациента вредных привычек.
Физикальное обследование
Физикальное обследование пациента с атрофией зрительного нерва включает: определение остроты зрения, определение поля зрения и поля зрения на цвета, определение подвижности глазных яблок, наличие или отсутствие нистагма, наличие или отсутствие экзофтальма, репозиции глазного яблока и птоза верхнего века, состояние роговичного рефлекса, реакции зрачков на свет.
При исследовании поля зрения применяются следующие методики:
– мануальная кинетическая периметрия по Гольдману для выявления периферических дефектов в поле зрения;
– автоматическая периметрия позволяет определять пороговую чувствительность сетчатки на стационарный объект; служит для определения порога световой чувствительности данной точки сетчатки; позволяет выявить изменения в центре и в 30° от точки фиксации;
– кампиметрия;
– тест Амслера.
Основное значение в топической диагностике имеет наличие или отсутствие гемианопсий.
Гемианопсии – дефекты поля зрения, которые на каждом глазу локализуются только в одной половине поля зрения. Эти дефекты делятся на две группы: гомонимные гемианопсии и гетеронимные гемианопсии.
Гемианопсия может быть полной, частичной, квадратной или в виде гемианоптических скотом.
Лабораторные исследования
Для выявления инфекционного (вирусного или бактериального) поражения зрительного нерва применяют тесты, основанные на взаимодействии антигенов с антителами. В частности, широкое распространение получил иммуноферментный анализ.
Инструментальные исследования
В нейроофтальмологии применяют множество диагностических методик: исследование ЗВП, МРТ, ФАГ сетчатки, ультразвуковая допплерография.
• Исследование ЗВП основано на определении электрической активности зрительной коры, возникающей в ответ на стимуляцию сетчатки. В качестве стимула используют либо вспышку света, либо чёрно-белый паттерн. Оценивают латентность и амплитуду ЗВП. При атрофии зрительного нерва эти параметры будут изменены.
• МРТ – метод получения изображений зрительного нерва. Орбитальный сегмент зрительного нерва хорошо дифференцируется на МРТ при подавлении жирового сигнала орбиты.
• ФАГ применяют для дифференциальной диагностики атрофии зрительного нерва, невритов, отека зрительного нерва и ишемической нейропатии.
• Ультразвуковая допплерография регистрирует частоту излучаемого и отражённого ультразвукового сигнала (эффект Допплера) и позволяет изучать движущиеся структуры (потоки крови). При помощи этого метода исследуют кровоток в глазничной, надблоковой артерии и интракраниальной части внутренней сонной артерии.
Дифференциальный диагноз[править]
Основное направление дифференциальной диагностики атрофии зрительного нерва – выявление локализации процесса, что позволяет определить форму заболевания.
Атрофия зрительного нерва: Лечение[править]
Лечение больных с атрофией зрительного нерва проводят с учётом этиологии заболевания. Больным с атрофией зрительного нерва, вызванной интракраниальными процессами и сдавлением периферического нейрона зрительного пути (опухоли, аневризмы), показано нейрохирургическое лечение.
Консервативное медикаментозное лечение назначают в соответствии с основным заболеванием.
При отсутствии противопоказаний возможно назначение физиотерапевтического лечения (магнитофорез, электрофорез) и иглорефлексотерапии.
Профилактика[править]
Специфические меры профилактики не разработаны.
Прочее[править]
Показания к консультации других специалистов
Учитывая полиэтиологическую природу атрофии зрительного нерва необходимы:
– консультация невролога для исключения демиелинизирующего заболевания ЦНС;
– при появлении у больного признаков внутричерепной гипертензии или симптомов, характерных для объёмного образования головного мозга, – консультация нейрохирурга;
– при наличии симптомов, характерных для системных васкулитов, – консультация ревматолога;
– при признаках окклюзирующего процесса в системе внутренней сонной и глазничной артерии (появление у больного scotoma fugax) – консультация сосудистого хирурга для решения вопроса о необходимости хирургического лечения.
Источники (ссылки)[править]
Офтальмология [Электронный ресурс] : национальное руководство / Под ред. С.Э. Аветисова, Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. – М. : ГЭОТАР-Медиа, 2013. – https://www.rosmedlib.ru/book/ISBN9785970423424.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Неостигмина метилсульфат
- Пилокарпин
Источник
