Отек век при офтальмопатии
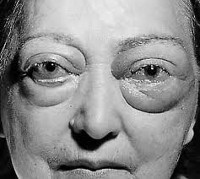
Эндокринная офтальмопатия или тиреоид-ассоциированная орбитопатия – комплекс процессов аутоиммунного генеза, при которых поражаются преимущественно мягкие ткани органа зрения вследствие дистрофических изменений. Развивается на фоне аутоиммунных патологий щитовидной железы, как болезнь Грейвса или других эндокринопатий. Является наиболее распространенным экстатиреоидным проявлением дисфункции щитовидной железы. Согласно статистике, женщины подвержены заболеванию чаще мужчин. В 93% случаев клиническим проявлениям способствует диффузный токсический зоб, в 7% – аутоиммунный тиреоидит.
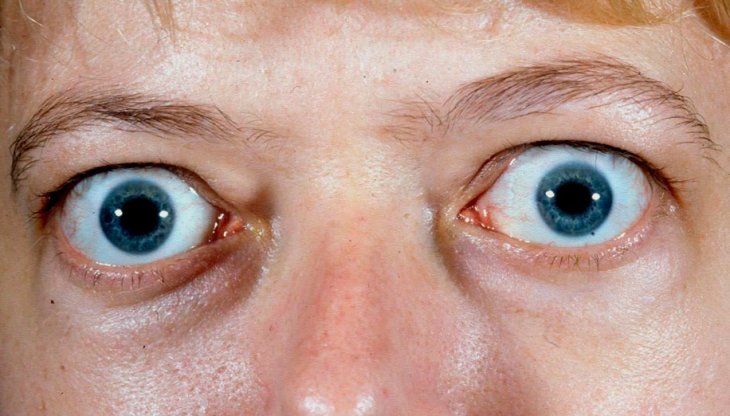
Классификация
Единой классификации эндокринной офтальмопатии не разработано. Существуют несколько основных шкал для оценки активности, характера, тяжести и степени выраженности процесса.
NOSPECS (1977)
NOSPECS (1977) распространена за рубежом. Описывает тяжесть клинических проявлений.
Состоит из 6 основных классов:
- N (0) – без клинических проявлений;
- О (I) – изолированное сужение (ретракция) верхнего века;
- S (II) – поражение мягких тканей;
- P (III) – появление экзофтальма различной степени выраженности;
- E (IV) – вовлечение в процесс глазодвигательной мускулатуры;
- C (V) – повреждения роговицы;
- S (VI) – поражение зрительно нерва, снижение остроты зрения.
CAS (1989)
CAS (1989) оценивает активность процесса по шкале для определения оптимальной тактики ведения пациента, состоит и 7 основных и 3 дополнительных параметров.
К основным относятся:
- спонтанная боль;
- болевой синдром при вращении глазом;
- гиперемия (покраснение) мягких тканей;
- точечные кровоизлияния конъюнктивы;
- тумор (отек) век;
- хемоз (отечность за счет воздействия факторов окружающей среды) конъюнктивы;
- покраснение и отечность карункулы (полулунной складки и слезного месяца).
Дополнительные:
- динамика роста выпячивания века на 2мм и более в течение 60 дней;
- динамика уменьшения подвижности глазного яблока на 8° и более в течение 60 дней;
- потеря остроты зрения более чем на десятую долю от предыдущих показателей за 60 дней.
Процесс считается активным в случае наличия 3 и более основных баллов. Дополнительные баллы оценивают динамику лечения пациентов.
EUGOGO (2008)
- Легкая степень. Ретракция век менее 2мм, экзофтальм до 3мм, перемежающаяся диплопия, мягкие ткани слабо вовлечены, сухость роговицы купируется применением увлажняющих средств.
- Средняя/тяжелая степень. Ретракция век более 2мм, экзофтальм более 3мм, мягкие ткани сильно вовлечены, почти постоянная диплопия.
- Угроза потери зрения. Выраженная нейропатия зрительного нерва с повреждением или изъязвлением роговицы.
Баранова (1983)
Баранова (1983) получила широкое распространение в странах СНГ.
Выделяют следующие стадии:
- Тиреотоксический экзофтальм легкой степени тяжести. Проявляется выпячиванием глазного яблока на 16мм, характеризуется припухлостью век, дискомфортом, ощущением «песка», слезоточивостью. Глазодвигательные функции выполняются в полном объеме.
- Отечный (инфильтративный) экзофтальм средней степени тяжести. Глазное яблоко выпячивается на 17 и более миллиметров. Присутствуют легкие изменения конъюнктивы, ощущение засоренности глаза, невыраженные расстройства глазодвигательных мышц, непостоянная диплопия (двоение), слезотечение.
- Эндокринная миопатия тяжелой степени. Экзофтальм более 22мм, нарушение смыкания век. Часто появляются изъязвления на роговице, резкая диплопия и снижение функции глазодвигательной функции. В дистрофический процесс вовлекается глазодвигательный нерв.
Причины
Этиологически, заболевание имеет прямую связь с эндокринной дисфункцией щитовидной железы аутоиммунного характера. Патогенез обусловлен активацией антител к рецепторам собственного тиреотропного гормона гипофиза, который контролирует выработку основных гормонов щитовидной железы – тироксина и трийодтиронина. Антитела проникают в мягкие ткани глазного органа, вызывая основные признаки воспаления – отек, гиперемия, повышение температуры тканей, боль, нарушение функции. Поскольку щитовидная железа, орбитальные ткани и нервы тропны к антителам, поражение клеток первоначально возникает в данных очагах.
Причины риска развития и прогрессирования эндокринной офтальмопатии:
- дисфункция щитовидной железы в анамнезе;
- курение и другие триггерные факторы;
- заместительная гормонотерапия при наличии патологий;
- своевременная лабораторная диагностика в динамике.
Симптомы
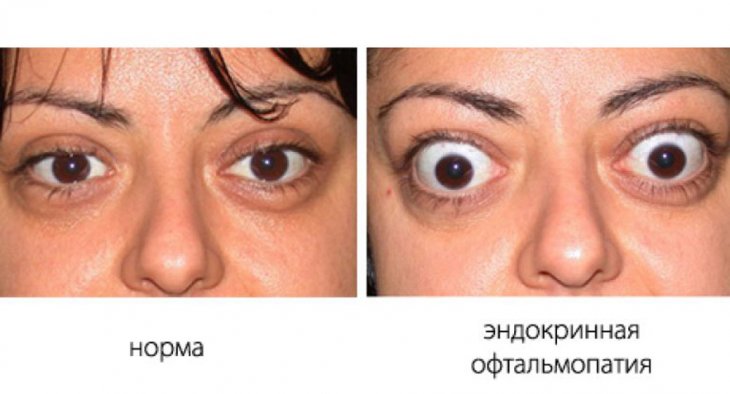
Люди с эндокринной офтальмопатией имеют следующие симптомы:
- необъяснимую возбудимость;
- частую смену настроения, эмоциональные вспышки;
- слабость, нарушение сна, мышечную боль;
- снижение работоспособности, концентрации внимания;
- потливость, тремор рук, снижение массы тела;
- горячие кожные покровы, повышение температуры;
- ощущение сердцебиения.
Со стороны органа зрения возможны следующие проявления:
- снижение зрения;
- дискомфорт при движении глазами, боль, светобоязнь;
- ощущение «песка», резь, слезоточивость, двоение;
- покраснение и отек конъюнктив (хемоз);
- неполное смыкание век, ретракция – симптом Дальримпля;
- редкое мигание – симптом Штельвага;
- экзофтальм различной степени;
- участок склеры между радужкой и верхним веком при взгляде вверх (симптом Грефе) и вниз (Кохера);
- чувство сдавливания, сухости.
Клинические рекомендации
Согласно клиническим рекомендациям, отбираются специальные классы больных для консультирования в специализированных лечебно-профилактических центрах:
- пациенты с диффузным токсическим зобом при наличии клинических проявлений заболевания;
- нетипичные проявления патологии (односторонняя эндокринная офтальмопатия, эутиреоидная болезнь Грейвса);
- подвывих глазного яблока;
- помутнение роговицы;
- отек зрительного нерва.
Диагностика
Заподозрить патологию на начальном этапе могут врачи общей терапевтической практики, офтальмологи, эндокринологи. При осмотре пациентов с подозрением на болезнь Грейвса или подтвержденным диагнозом направляют на регулярные профилактические осмотры к офтальмологу и эндокринологу.
Терапевт назначает лабораторное исследование гормонов щитовидной железы: тиреотропного, связанных тироксина (Т4) и трийодтиронина (Т3). Эндокринолог может назначить иммунологическое исследование на антитела к рецепторам тиреотропного гормона, иммуноглобулины, антитела к глазному протеину. Из инструментальных методов диагностики эндокринной офтальмопатии используются УЗИ, сцинтиграфия, рентгенография, КТ, МРТ.
Алгоритм диагностики:
- биомикроскопия (изучение структур глаза);
- визометрия (определение остроты зрения);
- экзофтальмометрия (выявление степени выпячивания глаза);
- определение ширины глазной щели, век, объема движений глазного яблока;
- офтальмоскопия (осмотр глазного дна);
- исследование полей зрения (периметрия) и цветочувствительности;
- компьютерная томография орбит и периорбитальных тканей.
После постановки диагноза уточняется степень выраженности и активность по шкалам NOSPECS и CAS, определяется наиболее подходящая тактика ведения.
Лечение
Вне зависимости от активности и стадии прогрессирования необходимо придерживаться основных рекомендаций:
- поддержание нормальной функции щитовидной железы, достижение стойкой компенсации;
- отказ от вредных привычек, в частности курения;
- регулярное симптоматическое лечение, плановое посещение эндокринолога и офтальмолога.
Лечение тиреотоксикоза
- Консервативное. Включает прием тиреостатиков как самостоятельное лечение или подготовка к последующему оперативному вмешательству. Антитиреоидные препараты способствуют стойкому эутиреозу, снижению уровня гормонов в крови, иммунологической ремиссии. Препарат выбора – тиамизол (мерказолил).
- Терапия радиоактивным йодом. Показана при частых рецидивах и невозможности проведения тиреостатической терапии. Противопоказана при декомпенсированной ЭОП.
- Хирургическое вмешательство – субтотальная или тотальная тиреоидэктомия с последующей пожизненной заместительной терапией левотироксином.
Лечение эндокринной офтальмопатии (ЭОП)
Лечение эндокринной офтальмопатии является комплексным, оно включает симптоматическую терапию, радиологические методы и хирургическое вмешательство:
- Симптоматическое лечение подразумевает использование капель для увлажнения роговицы или мазей для глаз. При выраженной ретракции показаны М-холиномиметики и метаболические средства для улучшения обменных процессов в поперечно-полосатых мышцах век. Назначаются антигипоксанты, ангиопротекторы, антиоксиданты. Часто рекомендовано носить очки для коррекции зрения. Для коррекции ретракции используются инъекции ботулотоксина в толщу верхнего века, триамцинолона субконъюнктивально.
- При тяжелом течении показана пульс-терапия глюкокортикостероидами в высоких дозировках по протяженным схемам. При повреждении роговицы назначаются антибактериальные капли. Лучевая терапия в области орбит используется в активную фазу для воздействия на фибробласты и лимфоциты.
- Реконструктивное хирургическое вмешательство включает декомпрессию орбиты, коррекцию положения глазного яблока, век, вмешательства на экстраокулярных мышцах, боковую тарзорафию (сшивание латеральных краев век), блефаропластику, пластику слезных точек.
Осложнения
Последствия имеет как эндокринная офтальмопатия, так и основное заболевание щитовидной железы. Наиболее распространенным осложнением диффузного токсического зоба является тиреотоксический криз, который проявляется повышенной возбудимостью, температурой, неврологической симптоматикой, диспепсическими нарушениями, тахиаритмия, гиповолемия.
Эндокринная офтальмопатия опасна злокачественным экзофтальмом с подвывихом глазного яблока, нарушением его подвижности, нарушением остроты зрения и полной слепоте. При раннем выявлении и правильной терапии изменения носят обратимый характер и не приводят к серьезным осложнениям.
Профилактика и диспансерный учет
После назначения адекватной терапии или проведения оперативного вмешательства рекомендуется соблюдать правила профилактики эндокринной офтальмопатии:
- отказаться от курения и других вредных привычек для предупреждения рецидивов;
- каждый квартал проходить плановый осмотр эндокринолога с лабораторными биохимическими анализами (тиреоидной панели);
- первые полгода ежемесячное посещение офтальмолога с визометрией, тонометрией и биомикроскопией, спустя первый год после лечения – раз в полгода с периметрией и компьютерной томографией;
- лечение сопутствующих патологий при наличии.
Прогноз для жизни благоприятный при быстром выявлении, своевременном назначении лечения и высокой приверженности больного к лечению.
Источник
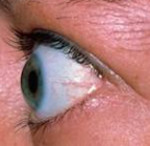
Эндокринная офтальмопатия – это органоспецифическое прогрессирующее поражение мягких тканей орбиты и глаза, развивающееся на фоне аутоиммунной патологии щитовидной железы. Течение эндокринной офтальмопатии характеризуется экзофтальмом, диплопией, отечностью и воспалением тканей глаза, ограничением подвижности глазных яблок, изменениями роговицы, ДЗН, внутриглазной гипертензией. Диагностика эндокринной офтальмопатии требует проведения офтальмологического обследования (экзофтальмометрии, биомикроскопии, КТ орбиты); исследования состояния иммунной системы (определение уровня Ig, Ат к ТГ, Ат к ТПО, антиядерных антител и др.), эндокринологического обследования (Т4 св., Т3 св., УЗИ щитовидной железы, пункционной биопсии). Лечение эндокринной офтальмопатии направлено на достижение эутиреоидного состояния; может включать медикаментозную терапию или удаление щитовидной железы.
Общие сведения
Эндокринная офтальмопатия (тиреоидная офтальмопатия, офтальмопатия Грейвса, аутоиммунная офтальмопатия) – аутоиммунный процесс, протекающий со специфическим поражением ретробульбарных тканей и сопровождающийся экзофтальмом и офтальмоплегией различной степени выраженности. Впервые заболевание было подробно описано К. Грейвсом в 1776 г.
Эндокринная офтальмопатия – проблема, представляющая клинический интерес для эндокринологии и офтальмологии. Эндокринной офтальмопатией страдает примерно 2 % всего населения, при этом среди женщин заболевание развивается в 5-8 раз чаще, чем среди мужчин. Возрастная динамика характеризуется двумя пиками манифестации офтальмопатии Грейвса – в 40-45 лет и 60-65 лет. Эндокринная офтальмопатия также может развиваться в детском возрасте, чаще у девочек первого и второго десятилетия жизни.

Эндокринная офтальмопатия
Причины
Эндокринная офтальмопатия возникает на фоне первичных аутоиммунных процессов в щитовидной железе. Глазная симптоматика может появиться одновременно с клиникой поражения щитовидной железы, предшествовать ей или развиваться в отдаленные сроки (в среднем через 3-8 лет). Эндокринная офтальмопатия может сопутствовать тиреотоксикозу (60-90%), гипотиреозу (0,8-15%), аутоиммунному тиреоидиту (3,3%), эутиреоидному статусу (5,8-25%).
Факторы, инициирующие эндокринную офтальмопатию, до сих пор окончательно не выяснены. В роли пусковых механизмов могут выступать:
- респираторные инфекции,
- малые дозы радиации,
- инсоляция,
- курение,
- соли тяжелых металлов,
- стресс,
- аутоиммунные заболевания (сахарный диабет и пр.), вызывающие специфический иммунный ответ.
Отмечена ассоциация эндокринной офтальмопатии с некоторыми антигенами HLA-системы: HLA-DR3, HLA-DR4, HLA-B8. Мягкие формы эндокринной офтальмопатии чаще встречаются среди лиц молодого возраста, тяжелые формы заболевания характерны для пожилых людей.
Патогенез
Предполагается, что вследствие спонтанной мутации Т-лимфоциты начинают взаимодействовать с рецепторами мембран клеток глазных мышц и вызывают в них специфические изменения. Аутоиммунная реакция Т-лимфоцитов и клеток-мишеней сопровождается высвобождением цитокинов (интерлейкина, фактора некроза опухолей, γ-интерферона, трансформирующего фактора роста b, фактора роста тромбоцитов, инсулиноподобного фактора роста 1), которые индуцируют пролиферацию фибробластов, образование коллагена и выработку гликозаминогликанов. Последние, в свою очередь, способствуют связыванию воды, развитию отека и увеличению объема ретробульбарной клетчатки. Отек и инфильтрация тканей орбиты со временем сменяются фиброзированием, в результате чего экзофтальм становится необратимым.
Классификация
В развитии эндокринной офтальмопатии выделяют фазу воспалительной экссудации, фазу инфильтрации, которая сменяется фазой пролиферации и фиброза. С учетом выраженности глазной симптоматики выделяют три формы эндокринной офтальмопатии:
- Тиреотоксический зкзофтальм. Характеризуется незначительной истинной или ложной протрузией глазных яблок, ретракцией верхнего века, отставанием века при опускании глаз, тремором закрытых век, блеском глаз, недостаточностью конвергенции.
- Отечный экзофтальм. Об отечном экзофтальме говорят при выстоянии глазных яблок на 25–30 мм, выраженном двустороннем отеке периорбитальных тканей, диплопии, резкой ограниченности подвижности глазных яблок. Дальнейшее прогрессирование эндокринной офтальмопатии сопровождается полной офтальмоплегией, несмыканием глазных щелей, хемозом конъюнктивы, язвами роговицы, застойными явлениями на глазном дне, болями в орбите, венозным стазом. В клиническом течении отечного экзофтальма выделяют фазы компенсации, субкомпенсации и декомпенсации.
- Эндокринную миопатию. При эндокринной миопатии имеет место слабость чаще прямых глазодвигательных мышц, приводящая к диплопии, невозможности отведения глаз кнаружи и кверху, косоглазию, отклонению глазного яблока книзу. Вследствие гипертрофии глазодвигательных мышц прогрессирующе нарастает их коллагеновая дегенерация.
Для обозначения выраженности эндокринной офтальмопатии в России обычно используются классификация В. Г. Баранова, согласно которой выделяют 3 степени эндокринной офтальмопатии.
- Критериями эндокринной офтальмопатии 1 степени служат: невыраженный экзофтальм (15,9 мм), умеренная отечность век. Ткани конъюнктивы при этом интактны, функция глазодвигательных мышц не нарушена.
- Эндокринная офтальмопатия 2 степени характеризуется умеренно выраженным экзофтальмом (17,9 мм), значительным отеком век, выраженным отеком конъюнктивы, периодическим двоением.
- При эндокринной офтальмопатии 3 степени выявляются выраженные признаки экзофтальма (20,8 мм и более), диплопия стойкого характера, невозможность полного смыкания век, изъязвление роговицы, явления атрофии зрительного нерва.
Симптомы эндокринной офтальмопатии
К ранним клиническим проявлениям эндокринной офтальмопатии относятся преходящие ощущения «песка» и давления в глазах, слезотечение либо сухость глаз, светобоязнь, отечность периорбитальной области. В дальнейшем развивается экзофтальм, который вначале носит асимметричный или односторонний характер.
На стадии развернутых клинических проявлений названные симптомы эндокринной офтальмопатии становятся постоянными; к ним добавляется заметное увеличение выстояния глазных яблок, инъекция конъюнктивы и склеры, припухлость век, диплопия, головные боли. Невозможность полного смыкания век приводит к образованию язв роговицы, развитию конъюнктивита и иридоциклита. Воспалительная инфильтрация слезной железы усугубляется синдромом сухого глаза.
Осложнения
При выраженном экзофтальме может возникать компрессия зрительного нерва, приводящая к его последующей атрофии. Механическое ограничение подвижности глазных яблок приводит к увеличению внутриглазного давления и развитию, так называемой, псевдоглаукомы; в некоторых случаях развивается окклюзия вен сетчатки. Вовлечение глазных мышц нередко сопровождается развитием косоглазия.
Диагностика
Диагностический алгоритм при эндокринной офтальмопатии предполагает обследование пациента эндокринологом и офтальмологом с выполнением комплекса инструментальных и лабораторных процедур.
1. Эндокринологическое обследование направлено на уточнение функции щитовидной железы и включает исследование тиреоидных гормонов (свободных Т4 и Т3), антител к ткани щитовидной железы (Ат к тиреоглобулину и Ат к тиреопероксидазе), проведение УЗИ щитовидной железы. В случае выявления узлов щитовидной железы диаметром более 1 см, показано выполнение пункционной биопсии.
2. Функциональное офтальмологическое обследование при эндокринной офтальмопатии преследует цель уточнения зрительной функции. Функциональный блок включает:
- визометрию
- периметрию
- исследование конвергенции
- электрофизиологические исследования
- биометрические исследования глаза (экзофтальмометрия, измерение угла косоглазия) – позволяют определить высоту выстояния и степень отклонения глазных яблок
3. Методы визуализации направлены на морфлогическую оценку структур глаза. Включают следующие исследования:
- осмотр глазного дна (офтальмоскопия) производится для исключения развития нейропатии зрительного нерва
- биомикроскопия – с целью оценки состояния структур глаза
- тонометрия – выполняется для выявления внутриглазной гипертензии
- УЗИ, МРТ, КТ орбит) позволяют дифференцировать эндокринную офтальмопатию от опухолей ретробульбарной клетчатки.
4. Иммунологическое обследование. При эндокринной офтальмопатии чрезвычайно важным представляется обследование иммунной системы больного. Изменения клеточного и гуморального иммунитета при эндокринной офтальмопатии характеризуется снижением числа CD3+ T-лимфоцитов, изменением соотношения CD3+ и лимфоцитов, уменьшением количества CD8+T-cynpeccopoв; возрастанием уровня IgG, антиядерных антител; повышением титра Ат к ТГ, ТПО, АМАb (глазным мышцам), второму коллоидному антигену. По показаниям выполняется биопсия пораженных глазодвигательных мышц.
Экзофтальм при эндокринной офтальмопатии следует дифференцировать с псевдоэкзофтальмом, наблюдаемым при высокой степени близорукости, орбитальном целлюлите (флегмоне глазницы), опухолях (гемангиомах и саркомах орбиты, менингиомах и др.).
Лечение эндокринной офтальмопатии
Патогенетическая терапия
Лечебная тактика определяется стадией эндокринной офтальмопатии, степенью нарушения функции щитовидной железы и обратимостью патологических изменений. Все варианты лечения направлены на достижение эутиреоидного состояния.
- Иммуносупрессивная терапия. Включает назначение глюкокортикоидов (преднизолон), оказывающих противоотечное, противовоспалительное и иммуносупрессивное действие. Кортикостероиды применяются внутрь и в виде ретробульбарных инъекций. При угрозе потери зрения проводится пульс-терапия метилпреднизолоном, рентгенотерапия орбит. Использование глюкокортикоидов противопоказано при язвенной болезни желудка или двенадцатиперстной кишки, панкреатите, тромбофлебитах, артериальной гипертензии, нарушении свертываемости крови, психических и онкологических заболеваниях.
- Экстракорпоральная гемокоррекция. Методами, дополняющими иммуносупрессивную терапию, служат плазмаферез, гемосорбция, иммуносорбция, криоаферез.
- Коррекция функции ЩЖ. При наличии нарушений функции щитовидной железы проводится ее коррекция тиростатиками (при тиреотоксикозе) или тиреоидными гормонами (при гипотиреозе).
- Хирургическая тактика. При невозможности стабилизации функции щитовидной железы может потребоваться выполнение тиреоидэктомии с последующей ЗГТ.
Офтальмологическое лечение
Симптоматическая терапия при эндокринной офтальмопатии направлена на нормализацию метаболических процессов в тканях и нервно-мышечной передачи. В этих целях назначаются инъекции актовегина, прозерина, инстилляции капель, закладывание мазей и гелей, прием витаминов А и Е. Из методов физиотерапии при эндокринной офтальмопатии используется электрофорез с лидазой или алоэ, магнитотерапия на область орбит.
Возможное хирургическое лечение эндокринной офтальмопатии включает три типа офтальмологических операций:
- Декомпрессия орбиты. Направлена на увеличение объема глазницы и показана при прогрессирующей нейропатии зрительного нерва, выраженном экзофтальме, изъязвлениях роговицы, подвывихе глазного яблока и др. ситуациях. Декомпрессия орбиты (орбитотомия) достигается путем резекции одной или нескольких ее стенок, удаления ретробульбарной клетчатки.
- Операции на глазодвигательных мышцах. Показаны при развитии стойкой болезненной диплопии, паралитического косоглазия, если его не удается скорригировать призматическими очками.
- Операции на веках. Представляют большую группу разнообразных пластических и функциональных вмешательств, выбор которых диктуется развившимся нарушением (ретракцией, спастическим заворотом, лагофтальмом, пролапсом слезной железы, грыжей с выпадением орбитальной клетчатки и пр.).
Прогноз
В 1-2 % случаев наблюдается особо тяжелое течение эндокринной офтальмопатии, приводящее к тяжелым зрительным осложнениям или остаточным явлениям. Своевременное медицинское вмешательство позволяет добиться индуцированной ремиссии и избежать тяжелых последствий заболевания. Результатом терапии у 30% больных служит клиническое улучшение, у 60% – стабилизация течения эндокринной офтальмопатии, у 10% – дальнейшее прогрессирование заболевания.
Источник
