Отек под коленом спереди фото

Литвиненко А. С.
4 сентября 2019 7489
У Вас опухла нога спереди под коленом, ищите где получить квалифицированную помощь? Обращайтесь в клинику Стопартроз, мы поможем выяснить причины и проведем необходимое лечение.
Причины
Основные заболевания связанные с появлением отека под коленями спереди:
Тендинит собственной связки надколенника, вызван воспалением одноименной связки и появлением припухлости под коленной чашечкой спереди. Часто развивается на фоне физических перегрузок и тренировок;
Синовит или бурит – скопление жидкости в суставной полости объясняет появление припухлости над коленом, чем выраженнее симптомы, тем больше выпота в суставе;
Болезнь Гоффа воспаление жировых тел расположенных в передних отделах сустава, что вызывает боли в колене;
Бурсит – воспаление суставных сумок. Например бурсит препателлярной сумки связан с появлением припухлости над коленной чашечкой.
Травма передних отделов сустава, например ушиб мягких тканей, перелом надколенника.
Локализация отека над или под коленом зависит от причин, которые его вызвали.
Чрезмерные физические нагрузки, которые привели к поражению мышечных волокон;
Воспалительные процессы – артроз, артрит, повреждение менисков;
Нарушение целостности связочного аппарата коленного сустава;
Травмирование сустава
Отек чуть ниже колена спереди без боли может быть результатом избыточного веса и проблемами с венозной системой. Если вес не снижается длительное время, то помимо отека происходит постепенная деформация хрящей, связок, костей. Увеличивается внутрисосудистое давление.
Если колено опухло и болит при сгибании, то важно не медлить и как можно скорее посетить врача, чтобы установить причину и назначить соответствующее лечение.
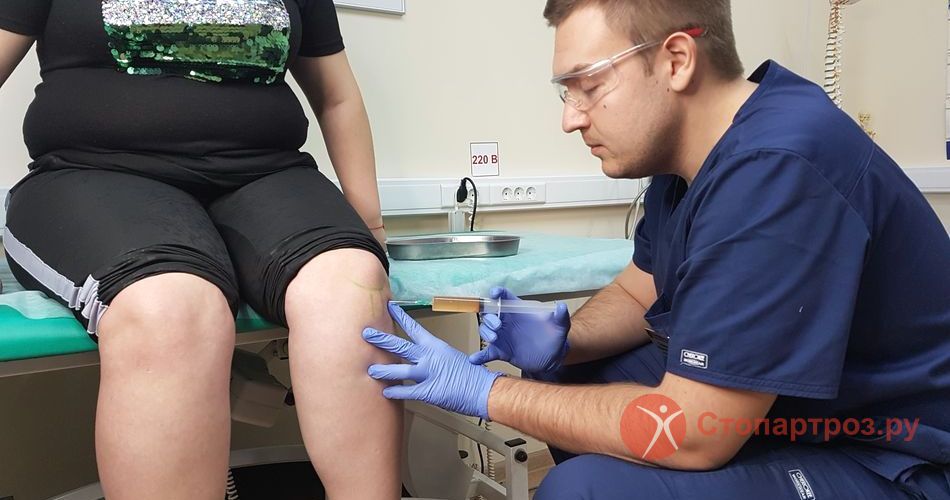 |
| Укол в колено при отеках |
Записаться на лечение
Лечение
После выяснения причин боли и отека сустава приступают к лечению, назначают:
Уколы от боли в колене и инъекции противовоспалительных.
Физиотерапевтические процедуры.
Лечебную физкультуру.
Комплекс реабилитационных мероприятий.
Комментирует врач-ортопед Литвиненко Андрей Сергеевич:
Если опухло под коленом и нога болит, в процессе лечения следует ограничить нагрузки на больную конечность. Этого можно достичь, используя трость, костыль, тугую повязку или специальный бандаж.
После лечения для восстановления полного объема движений в конечности необходимо уделить внимание разработке сустава.
Профилактика
Специалисты рекомендуют соблюдать осторожность при занятиях спортом, избегать излишних перенапряжений. Так, спортсменам следует защищать колени наколенниками или фиксировать суставы эластичным бинтом.
Если трудовая деятельность вынуждает человека длительное время стоять на ногах или сидеть, следует делать периодические перерывы для легкой зарядки. Сидя в офисном кресле, не следует сильно сгибать колени, класть ногу на ногу. Такая поза ухудшает кровообращение в нижних конечностях и провоцирует развитие застойных явлений.
Записывайтесь к нам на лечение по телефону +7 495 134 03 41 или оставляйте заявку на сайте.
Источник

Дата публикации: 21.02.2019
Дата проверки статьи: 11.12.2019
Артроз – воспалительное заболевание коленных суставов, сопровождающееся отложением солей кальция в суставах, нарушением кровообращения, болью и отеком. Эти признаки вызывают изменения структуры хряща и деформацию костей. При отсутствии лечения хрящ может полностью исчезнуть, поэтому при первых симптомах патологии следует обратиться к врачу и пройти соответствующее лечение.
Отек колена при артрозе возникает на фоне следующих причин:
- усиленные физические нагрузки;
- избыточная масса тела;
- дефекты расположения костей;
- травмы коленного сустава;
- генетическая предрасположенность.
Наиболее склонны к появлению артроза с отеком колена такие группы лиц:
- спортсмены;
- мужчины и женщины старше 40 лет;
- пациенты с варикозной болезнью нижних конечностей;
- женщины в период климакса;
- люди, у которых в прошлом были травмы ног.
О чем говорит отек колена при артрозе
Отек колена при артрозе сигнализирует об обострении заболевания. Он может сопровождаться скованностью в колене и болевым синдромом после физических нагрузок, длительного сидения в одном положении или после сна. Во время сгибания колена больной слышит хруст. Обостриться артроз может после переохлаждения. При дальнейшем развитии патологии в период обострения пациенту становится трудно наступать на ногу, нарушается походка, деформируются коленные суставы. Он вынужден передвигаться, используя костыли или другие вспомогательные средства.
Отек колена при артрозе можно спутать с несколькими патологиями:
- Периартрит коленного сустава. Диагностируется у женщин после 40 лет. Болевые ощущения возникают при ношении тяжестей и при ходьбе по лестнице. Они локализуются непосредственно на внутренней поверхности коленей. Периартрит в отличие от артроза не вызывает ограничение подвижности колена. Человек может спокойно сгибать и разгибать колено. Курс лечения при периартрите коленного сустава включает анальгетики, нестероидные противовоспалительные препараты, гормональные лекарства и противовоспалительные мази.
- Артрит. Возникает у людей любого возраста. Может поражать как одно, так и оба колена. Болезнь характеризуется стремительным развитием, отеком и опуханием колена, усилением болевого синдрома в ночное время. Во время лечения используются поддерживающие и опорные приспособления. Также врач назначает нестероидные противовоспалительные средства и кортикостероиды.
- Менископатия и блокада коленного сустава. Обычно заболевание поражает один коленный сустав. В отличие от артроза патология развивается быстро. Причиной возникновения менископатии может стать резкое движение при ходьбе, неудачный прыжок или бег. Человека беспокоит острая боль в суставе и хруст в колене. Без правильной терапии заболевание длится годами, с периодами обострения и ремиссии. Но по сравнению с артрозом, менископатия не приводит к деформации костей сустава. Вылечить менископатию и блокаду коленного сустава можно с помощью артроскопической операции.
Как снять отек колена при артрозе?
Снять отек колена при артрозе, вызванный травмой, можно с помощью льда. Для этого следует обеспечить неподвижность конечности, принять лежачее положение, а ногу поместить на подушку. Затем лед следует положить в пакет или полотенце и приложить к колену. При отсутствии льда можно сделать компресс, используя смоченную в холодной воде ткань. Процедуру желательно проводить в первые часы после травмы и в течение 3 дней. Далее полезно прикладывать теплые грелки, делать легкий массаж и теплые ванночки. Параллельно можно смазывать поврежденное колено противовоспалительной мазью.
Для устранения боли, возникающей при отеке колена, следует принимать обезболивающий препарат. Эффективными считаются лекарства на основе ибупрофена. Если под рукой не оказалось аптечных средств, можно воспользоваться пищевой содой. Достаточно растворить ее в 20 мл кипяченой воды, смочить ею плотную ткань и обмотать колено. Оставить компресс на ночь. Эффективно к больному суставу прикладывать марлю, пропитанную соком чистотела.
Цитата от специалиста ЦМРТ
Отек – это увеличение в размерах коленного сустава за счет геморрагического либо синовиального содержимого. В первом случае отек означает, что произошел какой-то разрыв: полный или субтотальный. Допустим, разорвался мениск. Тогда это требует пункции геморрагической жидкости и немедленной госпитализации человека, иммобилизации конечности и корректировки его лечения. В случае синовиального воспаления я провожу лечебно-диагностическую пункцию, могу откачать жидкость, ввести противовоспалительный препарат, какие-то кортикостероиды. Далее назначаю компрессы и противовоспалительные внутриместно, внутримышечно или внутривенно-капельно. Таким образом, буквально в течение 7 дней я могу избавить человека от отеков. Но это симптом – дальше нужно лечить причину.
Когда и к какому врачу обращаться
Обратиться к врачу необходимо при наличии таких симптомов:
- болевой синдром в колене;
- хруст при сгибании сустава;
- боль при ходьбе.
Лечением отека коленей при артрозе занимается травматолог-ортопед. Для того, чтобы поставить диагноз, потребуется рентгенография и артроскопия коленного сустава.
Способы лечения отёков при артрозе коленного сустава
В качестве экстренной помощи при артрозе с отеком колена применяют внутрисуставные инъекции медикаментов на основе глюкокортикостероидов. Также при артрозе коленных суставов хорошо себя зарекомендовало физиотерапевтическое лечение.
Медикаментозное лечение
Для лечения артроза с отеком и болью колена врач назначает следующие лекарственные средства:
- Нестероидные противовоспалительные препараты. Предназначены для устранения болевых ощущений и воспаления в очаге. Выбирать следует селективные медикаменты, поскольку они не разрушают слизистую оболочку желудка даже при длительном применении, не вызывают тошноту и прочие диспепсические расстройства.
- Хондропротекторы. Защищают и питают ткани хрящей, способствуют восстановлению структуры хрящевой ткани, препятствуя его разрушению. Хондропротекторы нужно принимать по 2-3 курса, в течение 1-2 лет. Нерегулярное применение не принесет положительного результата.
- Согревающие мази. Улучшают кровообращение, снимают признаки воспаления и болевой синдром.
- Препараты гиалуроновой кислоты. Их вводят в полость сустава для питания хряща и замены синовиальной жидкости.
Для уменьшения воспалительного процесса полезно делать компрессы с медицинской желчью, Бишофитом и Димексидом.
Хирургическое лечение
При выраженной деформации и полной обездвиженности конечности требуется хирургическое вмешательство. В ходе операции врач удаляет избыток тканей, затрудняющих двигательную активность.
При запущенных стадиях артроза назначается эндопротезирование с применением титановых конструкций. Оно способствует восстановлению функции сустава, однако считается довольно травмоопасной процедурой. Реабилитационный период после эндопротезирования может затянуться на несколько месяцев.
Консервативная терапия
Во время лечения пациент должен придерживаться правильного питания и откоректировать вес. Рацион должен быть сбалансированным и витаминизированным. Следует исключить жареные блюда, копчености и фаст-фуд. Также следует избегать тяжелых физических нагрузок. Врачи рекомендуют ездить на велосипеде в период ремиссии артроза и заниматься плаванием.
Для снятия отека, повышения гибкости суставов и укрепления их мышечного каркаса полезно выполнять специальный комплекс упражнений лечебной физкультуры. В период обострения артроза желательно использовать поддерживающие приспособления, обеспечивающие иммобилизацию поврежденной конечности.
Избавиться от отека колена и боли при артрозе помогут физиопроцедуры:
- лазеротерапия;
- гирудотерапия;
- электрофорез;
- магнитотерапия;
- мануальная терапия;
- массаж;
- иглорефлексотерапия;
- тепловые процедуры;
- криотерапия;
- фонофорез гидрокортизона.
Гирудотерапия улучшает свойства крови, нормализует местных кровоток, увеличивает объем синовиальной жидкости и снимает отечность, улучшая хрящевое питание.
Электрофорез, магнитотерапия, ультразвук и лечение лазером улучшают микроциркуляцию и суставное питание, тормозят процессы деформации.
Мануальная терапия в комплексе с массажем оказывает спазмолитическое действие и восстанавливает двигательную активность.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Отчетность мягких тканей в области коленного сустава является достаточно распространенным симптомом, с которым пациенты обращаются к врачу. Данное состояние может развиваться по нескольким причинам, и для назначения точного лечения специалист должен поставить точный диагноз.
Для этого назначается комплексное обследование, в которое помимо сбора анамнеза, осмотра и лабораторных тестов включаются и инструментальные методики. Это может быть МРТ, артроскопия, рентгеновское исследование либо УЗИ. Последний метод отличается безопасностью, доступностью, простотой и высокой информативностью. Именно поэтому УЗИ коленного сустава часто назначается одним из первых.
Возможные причины
В самом простом случае припухлость в области колена является следствием травмы. Пациент может четко указать обстоятельства и время ее получения, но даже в этом случае врач назначает ультразвуковое исследование, которое поможет выявить характерные повреждения и спланировать последующее лечение. Среди других причин, которые не всегда оказываются очевидными, можно отметить:
- бурсит. Сопровождается острым или хроническим воспалением суставной сумки коленного сустава. Кроме припухлости, пациента беспокоят боль и покраснение кожи, в некоторых случаях объем движений в коленном суставе может уменьшаться. При хроническом течении симптомы бурсита могут исчезать, однако рано или поздно заболевание обострится снова.
- Тендинит. В этом случае воспаляется сухожилие четырехглавой мышцы бедра или собственная связка надколенника. Патология часто наблюдается у спортсменов, но при этом может возникать и у других категорий людей. Среди других проявлений тендинита – боль, которая сначала возникает во время физических нагрузок, а затем становится постоянной. Без должного лечения связки теряют свою прочность, что увеличивает риск их разрыва.
- Вывих надколенника. Развивается в результате чрезмерных физических нагрузок, травм, слабости мышц, нестабильности коленного сустава. Зачастую при вывихе надколенника повреждаются его связки, что приводит к развитию воспаления и болевого синдрома.
- Ревматоидный артрит. Характеризуется аутоиммунным повреждением хряща сустава. Заболевание развивается постепенно и на начальных этапах никак не проявляет себя. При разрушении хряща изменяется анатомия сустава, он деформируется и теряет свои функции. Среди других признаков ревматоидного артрита отмечаются боль, местное повышение температуры, образование кист Бейкера, которые локализуются в области поколенной ямки.
- Остеоартроз. Является хроническим заболеванием, для которого характерны дегенеративно-дистрофические изменения хрящевой ткани. Выделяют 4 степени артроза, для каждой из них характерны определенные изменения. На ранних стадиях заболевания пациента обычно беспокоят умеренные болезненные ощущения, которые отмечаются только после физических нагрузок. Постепенно боль становится более выраженной, присоединяются отечность, хруст, деформация суставов.
- Подагра. Еще одно хроническое заболевание, которое развивается из-за нарушения обмена веществ, в результате чего в суставах откладываются кристаллы (соли) мочевой кислоты. Чаще всего при подагре поражаются суставы пальцев ног, однако в процесс может быть вовлечен и коленный сустав. Кроме отечности, пациентов беспокоят покраснение и зуд кожи, боль при движении и в покое и другие внесуставные проявления.
Как можно заметить, описанные выше заболевания имеют много общих симптомов, поэтому на основании одного только осмотра даже опытному врачу бывает сложно поставить точный диагноз. УЗИ коленного сустава позволяет получить важную информацию, которая не просто поможет определить причину отечности мягких тканей, но и подобрать правильное лечение.
Как проводится исследование
При проведении УЗИ обязательно исследуются оба коленных сустава, даже если отечность отмечается на одном из них. Специальной подготовки к исследованию не требуется, а его продолжительность составляет около 20 минут. Коленный сустав достаточно крупный, поэтому досконально обследовать его с одной стороны невозможно.
Существует 4 вида доступа для получения максимума информации:
- Передний. Позволяет изучить состояние четырехглавой мышцы бедра, коленной чашечки и связок, а также состояние окружающих мягких тканей.
- Задний. Исследуется часть мениска, сосуды и нервы, локализованные в подколенной ямке, сухожилия и часть икроножной мышцы.
- Медиальный (внутренняя боковая часть коленного сустава). Для исследования доступны внутренняя часть мениска, капсулы сустава и связки. Кроме того, данный вид доступа позволяет определить уровень суставной жидкости и рассчитать толщину хряща.
- Латеральный (наружная боковая часть коленного сустава). Исследуется связка двуглавой мышцы бедра, наружная часть мениска, наружный участок суставной капсулы.
УЗИ коленного сустава проводится безболезненно, а по его завершению пациент может сразу же вернуться к привычной жизни без каких-либо ограничений. В дальнейшем врач может назначить повторное исследование, которое поможет определить динамику изменений или оценить эффективность проведенного лечения.
Источник
Дата публикации 9 октября 2019Обновлено 29 апреля 2021
Определение болезни. Причины заболевания
Бурсит коленного сустава – это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи – в видео:
Синовиальная сумка (или бурса) – это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
Коленный сустав – один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
- наднадколенниковая (супрапателлярная);
- преднадколенниковая (препателлярная);
- поднадколенниковые поверхностная и глубокая (инфрапателярные);
- сумка гусиной лапки (анзериновая);
- сумка медиальной (внутренней) боковой связки;
- сумка латеральной (наружной) боковой связки;
- сумка илиотибиального тракта;
- сумка сухожилия полуперепончатой мышцы (полуперепончатая);
- сумка медиальной (внутренней) головки икроножной мышцы – икроножная сумка;
- сумка подколенной мышцы – подколенная.
Бурсит может возникнуть в любой из этих видов сумок [10].
Причины возникновения бурсита коленного сустава могут быть различными [5]:
- травмы единократные или хроническое микротравмирование при постоянных перегрузках часто вызывают бурсит у спортсменов или у людей, занятых физическим трудом. К однократным травмам можно отнести падение на колено, удары в область коленного сустава, частичные или полные разрывы связочного аппарата и сухожилий коленного сустава. Хроническая перегрузка возможна также при избыточной массе тела и длительном ношении тяжестей.
- микрокристаллические артропатии – ещё одна причина бурсита. Это заболевания суставов, при которых в них откладываются микрокристаллы солей различного состава. К таким болезням относится подагрическая артропатия (отложение в суставах солей мочевой кислоты) и пирофосфатная артропатия (образование в суставах пирофосфата кальция).
- воспалительный артрит различных видов, например ревматоидный артрит (аутоиммунное системное заболевание, вызывающее воспаление в суставах, в том числе в суставной сумке), псориатический артрит, подагрический артрит.
- бактериальная инфекция, вызванная гноеродными микроорганизмами (например Staphylococcus aureus), является ещё одной причиной возникновения бурсита.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1][5]:
- болевой синдром;
- отёк (припухлость) в области сумки или всего сустава;
- покраснение в области сумки;
- повышение температуры в области воспаления, в некоторых случаях – общее повышение температуры тела;
- ограничение движений в суставе разной степени выраженности, начиная от незначительного ограничения сгибания и разгибания и заканчивая полной невозможностью совершить движения, невозможностью встать на больную ногу;
- симптомы интоксикации (слабость, головные боли, тошнота) появляются при присоединении инфекции и нагноении воспалённой сумки.
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) – отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка – температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит – боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит “гусиной лапки”) – гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы – это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
В основе механизма развития бурсита лежит реакция синовиальной оболочки [1]. Синовиальная оболочка в норме как продуцирует жидкость, так и абсорбирует её. При нарушении баланса продукции и абсорбции происходит накопление избыточной жидкости в полости сумки [5][8]. К нарушению этого баланса могут привести:
- травмы в области синовиальной сумки с повреждениями синовиальной оболочки;
- аутоиммунные процессы – организм начинает воспринимать свои ткани как чужеродные, что приводит к воспалению;
- инфекционные агенты – бактерии и вирусы, которые вызывают воспаление синовиальной оболочки. Инфекционные агенты могут проникать в сумку несколькими путями: извне через повреждённые мягкие ткани или изнутри с током крови (гематогенный путь) и лимфы (лимфогенный путь).
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции – нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации – лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1][2][5][7]:
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
- асептический, в том числе и травматический бурсит. Причиной могут быть самые разные факторы, аутоиммунные, дисметаболические, например подагра и другие кристаллические артропатии;
- инфекционный, или септический, бурсит. В зависимости от возбудителя, вызвавшего воспаление, септические бурситы подразделяются на неспецифические (вызваны стафиллококком, стрептококком и другими бактериями) и специфические (туберкулёзные, гонококковые, бруцеллёзные, сифилитические).
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
- поверхностный – синовиальная сумка расположена поверхностно, под кожей. К ним относится препателлярный или преднадколенниковый бурсит, поверхностный инфрапателлярный бурсит;
- глубокий (подсухожильный, подмышечный) – синовиальная сумка расположена под достаточно большим слоем мягких тканей. И иногда воспаление такой сумки имитирует патологию сустава, около которого она расположена.
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
- несвоевременное лечение;
- незавершённое лечение или недостаточный объём лечебных мероприятий;
- изменения в иммунной системе (снижение иммунитета, в том числе иммунодефицит различной этиологии, или чрезмерная напряжённость иммунной системы);
- сопутствующая онкологическая патология, химиотерапия или ближайший после химиотерапии период;
- тяжёлые поражения внутренних органов (почек, печени), в том числе и алкогольное поражение;
- сахарный диабет, подагра, ревматоидный артрит, патология щитовидной и паращитовидных желёз.
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис – это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий – это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
- Сбор жалоб и анамнеза.
- Осмотр зоны поражения и противоположного сустава.
- Пальпация (ощупывание), в ходе которой определяются зона наибольшей болезненности, температура кожи в зоне поражения на предмет локальной гипертермии, наличие/отсутствие объёмных образований.
- Тесты для определения объёма движений и выявления наиболее болезненных движений.
- Инструментальная диагностика [8].
В инструментальную диагностику входит:
УЗИ – позволяет оценить структуру околосуставных тканей (сухожилий, связок, мышц) и менисков, наличие или отсутствие избыточной жидкости в полости сустава и околосуставных сумках, определить характер жидкости и её приблизительный объём. Ультразвуковое исследование позволяет с точностью до 100 % определить локализацию, степень выраженности и распространённость бурсита в том числе [4][9].
МРТ – метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ – проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция – из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
- анализ крови на ВИЧ, сифилис, вирусные гепатиты В и С;
- биохимический анализ крови: обязательно определение уровня глюкозы (сахара) в крови, по показаниям проверяется печёночный профиль (АлАТ, АсАТ, билирубин с фракциями, щелочная фосфатаза, ГГТ), мочевина, креатинин;
- при подозрении на аутоиммунную природу заболевания проводятся анализы крови на С-реактивный белок, ревматоидный фактор, АЦЦП;
- иммунологическое обследование (в тяжёлых случаях);
- микроскопический, бактериологический, серологический анализ жидкости, полученной из сустава при пункции [1][2][7].
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция – как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При развитии гнойного процесса, формировании абсцесса или флегмоны назначается хирургическое лечение (бурсэктомию) – гнойник вскрывается под местной или общей анестезией. При отсутствии эффекта прибегают к иссечению поражённой бурсы [6].
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Прогноз при своевременном адекватном лечении бурсита благоприятный, в большинстве случаев воспалительный процесс сходит на нет. Но при наличии ряда факторов, которые были освещены в разделе “осложнения”, возможна хронизация процесса и ограничение объёма движений в суставе вплоть до контрактуры (состояние, при котором нога не может быть полностью согнута или разогнута). В более сложных случаях это может привести к нарушению опорной функции конечности [1].
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1][5][7]:
- Устранение хронической перегрузки: поддержание нормальной массы тела, избегание чрезмерных физических нагрузок. Полностью исключать физические нагрузки также не рекомендуется – гиподинамия отрицательно сказывается на здоровье, поэтому важно соблюдать баланс.
- Правильное питание, которое бы не допускало нарушения обмена веществ. При сбоях в обмене веществ могут развиться подагра, кристаллические артропатии, избыточный вес, сахарный диабет, поражения печени и почек.
- При получении травмы с повреждением мягких тканей необходимо своевременно обрабатывать раны.
- При наличии сахарного диабета, ревматоидного артрита, подагры, псориаза необходимо адекватное лечение, так как они могут сопровождаться развитием суставного синдрома и бурсита.
- Своевременное обращение к врачу (ревматологу, терапевту, травматологу) при появлении первых признаков бурсита.
Источник
