Отек мошонки после орхиэктомии

Синдром отечной мошонки – группа ургентных состояний, сопровождающихся накоплением выпота в тканях мошонки. Симптомы включают увеличение мошонки, боль с иррадиацией в пах, гиперемию кожи, температурную реакцию. Золотой стандарт диагностики – ультразвуковое исследование, которое может быть дополнено допплерографией и диафаноскопией, при неясном диагнозе или выраженном болевом синдроме выполняют МРТ мошонки. Лечение коррелирует с причиной заболевания органов мошонки и может быть консервативным (антибиоткотерапия) или хирургическим (органосохраняющие операции, орхиэктомия).
Общие сведения
Синдром отечной, или острой, мошонки объединяет неотложные состояния в урологии (перекрут придатка яичка, травму, орхоэпидидимит (орхит), абсцесс, гангрену Фурнье и др.), сопровождающиеся болевой и отечной реакцией. Синдром может развиться в любом возрасте, но у детей регистрируется чаще, так как с перекрутом яичка сталкиваются преимущественно мальчики на первом году жизни. На долю заворота яичка приходится 16-20% всех случаев острой мошонки в детском возрасте, на перекрут гидатиды — 95%. У мужчин синдром наиболее часто сопутствует острому орхоэпидидимиту. Статистика осложнений вариативна. Исход заболевания во многом зависит от быстроты обращения.
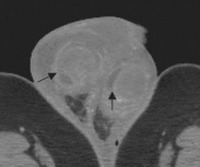
Синдром отечной мошонки
Причины
Синдром острой мошонки рассматривается как неотложное состояние, требующее немедленной госпитализации. К предрасполагающим факторам относят анатомо-физиологические особенности (отсутствие стойкой фиксации яичек у детей), урологические оперативные вмешательства и медицинские манипуляции. Основные причины, приводящие к скротальному отеку, включают:
- Ишемию. Острое нарушение кровообращения, характерное для перекрута нервно-сосудистого пучка яичка, его придатка и гидатиды («привеска») за несколько часов может привести к некротизации. Патология чаще развивается на фоне предрасполагающих анатомических особенностей у маленьких детей и при прямом ударе в область мошонки. Иногда состояние разрешается самостоятельно, но большинству пациентов требуется помощь хирурга.
- Инфекции. Орхит и орхоэпидидимит носят инфекционный характер и могут быть вызваны специфической (гонококки Нейссера, трихомонады, хламидии) и неспецифической микрофлорой (кишечная палочка, клебсиелла, стафилококки, стрептококки), а также вирусами. Основные предрасполагающие факторы – иммуносупрессия любого генеза, ИППП или персистирующие хронические заболевания урогенитального тракта. При генерализованном распространении патогенов внутрь фасций может развиться гангрена Фурнье.
- Травмы. Травмирование промежности с повреждением яичек, придатков, семенных канатиков приводит к увеличению мошонки за счет отека и формирования гематомы. Часто имеет место сочетанное повреждение с вовлечением полового члена, уретры, мочевого пузыря, костей таза, что встречается при дорожно-транспортных происшествиях и в результате прямого удара в область промежности. Гематоцеле – скопление крови во влагалищной оболочке яичка – также изменяет нормальную конфигурацию мошонки.
- Другие заболевания. К таковым относят лейкемическую инфильтрацию яичек, геморрагический васкулит Шенлейн-Геноха, варикоцеле, тестикулярные опухоли, остро возникшие сперматоцеле и гидроцеле, аллергический и идиопатический отек мошонки – безболевое самоограничивающееся состояние, характеризующееся гиперемией и пастозностью кожи, отеком фасции без участия более глубоких слоев, яичек и их придатков.
Патогенез
В патогенезе токсического, воспалительного и аллергического отека основной механизм — нарушение микроциркуляции и повышение проницаемости капиллярной стенки в участке поражения. Высвобождение при этом вазоактивных медиаторов и биогенных аминов, простагландинов, кининов и лейкотриенов, а также образование иммунных комплексов при аллергическом факторе усугубляет патологический процесс. Уменьшение механического сопротивления току жидкости из сосудов в ткани развивается при утрате коллагена и повышенной рыхлости из-за усиления активности гиалуронидазы. При ишемии в результате заворота гидатиды или перекрута семенного канатика нормальное кровообращение отсутствует, а в пережатых сосудах определяется тромбоз. Непоступление кислорода и питательных веществ к клеткам приводит к некрозу.
Классификация
В зависимости от основного патогенетического фактора отек мошонки бывает воспалительного (с образованием экссудата под действием медиаторов воспаления) или невоспалительного генеза (с образованием транссудата – жидкости, содержащей клеточные элементы и менее 2% белка). Для отека мошонки характерна многофакторность, т. е., задействованность нескольких патогенетических механизмов. Большинство клиницистов выделяют первичный отек мошонки, который бывает при всех острых состояниях, и вторичный — при перегрузке жидкостью сосудистого русла, например, при сердечно-сосудистой недостаточности, нефропатии и пр. По механизму развития рассматривают следующие патогенетические формы:
- Гидродинамический отек. Один из механизмов при травме и воспалении яичка, придатка. На фоне повышенного давления в микрососудах (первичная реакция на боль) нарушается резорбция интерстициальной жидкости в сосудистое русло с формированием отека.
- Лимфогенный отек. Типичен для заворота яичка или гидатиды Морганьи. Отек формируется на фоне нарушения лимфооттока при синдроме длительного сдавления.
- Мембраногенный отек. Синдром отечной мошонки обуславливается накоплением жидкости и электролитов, которое происходит из-за повышения проницаемости сосудистой стенки при воспалительном процессе, аллергических реакциях.
- Осмотический отек. При воспалении осмолярность интерстициальной жидкости повышается из-за выхода осмотически активных веществ из поврежденных клеток, снижения их транспорта от тканевых структур и усиленного перехода ионов натрия, калия, кальция, глюкозы и азотистых соединений в интерстициальнцую жидкость.
Симптомы синдрома отечной мошонки
Клинические проявления зависят от причины, длительности существования, механизма отечности. Каждая нозология имеет свои симптомы, при этом общим является увеличение размеров мошонки. Острая боль вызывается перекрутом сосудисто-нервного пучка, отвечающего за функционирование яичка или его привеска. Кожа мошонки изначально краснеет, синюшный оттенок говорит в пользу ишемии с некротизацией тканей. Болевые ощущения могут быть настолько сильными, что рефлекторно сопровождаются рвотой, холодным потом, падением артериального давления. Пораженное яичко располагается несколько выше привычного уровня. Боль может иррадиировать в паховую область, промежность. Состояние сопровождается реактивной водянкой за счет нарушения работы лимфодренажной системы.
Травмы органов мошонки, наряду с отеком, характеризуются острой интенсивной болезненностью, образованием гематомы, синюшным цветом кожи, увеличением мошонки в размерах. Инфекционным поражениям часто предшествует переохлаждение. Боль и отек нарастают постепенно, типична гиперемия. Присутствует асимметрия мошонки на стороне воспаления. При орхоэпидидимите постепенно в процесс вовлекается придаток, что проявляется уплотнением в виде болезненного тяжа в паховой области. Из уретры могут быть патологические выделения. Температура повышена до 39-40°С, типичен озноб. При молниеносной гангрене воспаление распространяется через фасции и проявляется значительным отеком мошонки с сильной болью, при этом яички в процесс не вовлечены.
Диагностика
Причины синдрома острой мошонки определяются урологом-андрологом на основании симптомов и результатов физикального обследования. При анализе истории заболевания учитывают продолжительность проявлений, характеристику боли. Значимы выполненные в прошлом оперативные вмешательства на органах урогенитальной сферы и по поводу пахово-мошоночной грыжи, т. к. в результате их проведения может быть нарушена целостность лимфодренажной системы. Установка диагноза подразумевает:
- Пальпацию и диафаноскопию. Пальпаторно в яичке или придатке может прощупываться масса, подвижная или спаянная с тканями, с гладкими или неровными контурами, однородная или неоднородная. При водянке, аллергическом или ангионевротическом отеках яички не затронуты, а большие размеры мошонки обусловлены скоплением жидкости между оболочками. При ургентных состояниях пальпация затруднена или невозможна из-за болевого синдрома. С помощью диафаноскопии можно предположить, что является причиной увеличения мошонки: жидкость, сосудистая структура, киста или опухоль.
- УЗИ органов мошонки. Как способ первичной диагностики УЗИ выполняют при любых изменениях в мошонке. По показаниям с помощью допплера возможно оценить сосудистые мальформации, измерить скорость кровотока. Аллергический и ангионевротический отек на УЗИ выглядят как диффузное набухание мошонки. Эхография при гангрене Фурнье может показать присутствие жидкости или газа в глубоких тканях. В сложных случаях может понадобиться МРТ мошонки.
Дифференциальную диагностику проводят с ущемленной пахово-мошоночной грыжей, для которой также характерны болевой синдром, отечность и покраснение мошонки. Аналогичные клинические проявления могут возникать на фоне нефротического синдрома, асцита, сердечной недостаточности, реактивной водянки при раке яичка, лимфедеме. Боль при этих состояниях менее интенсивна, обусловлена растяжением кожи мошонки и давлением жидкости. Температура тела, как правило, в норме.
Лечение синдрома отечной мошонки
Тактика лечения зависит от установленного диагноза и может быть консервативной или оперативной. Наибольшую сложность представляет определение тактики ведения при завороте яичка и его придатков, существующим в течение нескольких часов, так как не всегда удается выяснить степень альтерации тканей в результате ишемических нарушений. Лечебные мероприятия при острой мошонке включают:
- Фармакотерапию. Лекарственную терапию проводят при неосложненном орхите и орхоэпидидимите: назначают антибиотики, противовоспалительные средства, анальгетики. Для ликвидации последствий ишемии при перекруте яичка после деторсии используют средства, улучшающие кровообращение, но консервативная терапия имеет больше шансов на успех, если начата немедленно с момента появления болей. Аллергический отек подразумевает назначение антигистаминных препаратов.
- Хирургическое лечение. Оперативное вмешательство проводят при абсцессе яичка, некрозе, флегмоне, гангрене Фурнье, при вторичном гнойном инфицировании, разрыве или кровотечении при водянке яичка, сперматоцеле. При всех осложнениях и неотложных состояниях операция выполняется в экстренном порядке. Гнойный процесс подразумевает дренирование с назначением антибактериальной терапии. При перекруте тестикулы, придатка или гидатиды хирург оценивает степень омертвения тканей и возможность восстановить кровоток, в противном случае показана орхиэктомия. Ведение больного с травмой зависит от ее характера (ушиб, размозжение, ранение, вывих и пр.)
Прогноз и профилактика
Прогноз определяется характером и тяжестью течения патологии. Исход лечения ургентных состояний зависит от своевременности и полноты терапии, для гангрены Фурнье – прогноз серьезный. После удаления яичка у некоторых мужчин отмечают снижение фертильности. Частые эпизоды орхоэпидидимита могут привести к развитию обтурационного типа мужского бесплодия. Профилактические мероприятия включают бережное отношение к органам мошонки: ношение защиты при занятиях травмоопасными видами спорта, одежды по сезону, отказ от случайных половых связей, своевременное лечение воспалительных заболеваний мужской половой сферы, адекватную гигиену. Важное значение имеет самодиагностика – регулярная пальпация и осмотр мошонки с целью раннего выявления патологических процессов.
Источник
Орхиэктомия — хирургическое вмешательство, во время которого у мужчины удаляют яичко. Она бывает односторонней, когда удаляют только одно яичко, и двухсторонней, когда удаляют оба. Чаще всего к этой операции прибегают при злокачественных опухолях. Операция продолжается до полутора часа, ее можно выполнять под наркозом или местной анестезией. Разрез делают на коже мошонки или в области паха. Возможно амбулаторное проведение операции, когда мужчину не госпитализируют в стационар, он может вернуться домой в тот же день.

В клинике Медицина 24/7 работают опытные хирурги-андрологи, которые в совершенстве владеют техникой орхиэктомии, выполняют ее в операционной, оснащенной современным оборудованием. Запишитесь на консультацию к нашему доктору — он тщательно оценит вашу ситуацию, назначит необходимое обследование и оценит показания к орхиэктомии в вашем случае.
В каких случаях показана орхиэктомия?
Наиболее распространенное показание — злокачественные опухоли яичка. Они встречаются довольно редко и составляют менее 0,5% от всех онкологических заболеваний у мужчин. В России ежегодно регистрируется более тысячи новых случаев. Обычно при подозрении на злокачественное образование яичка его сразу удаляют целиком. Биопсию перед операцией не проводят, потому что это может привести к распространению раковых клеток. УЗИ мошонки и анализ крови на онкомаркеры позволяют с высокой точностью установить онкологический диагноз и принять решение о необходимости хирургического вмешательства.
При злокачественных опухолях яичка выполняют радикальную паховую орхиэктомию. Разрез делают в паху, потому что вместе с яичком нужно удалить семенной канатик, перерезав его как можно выше. В семенном канатике проходят кровеносные и лимфатические сосуды, которые могут служить путями распространения опухолевых клеток.
Также в онкологии к двухсторонней орхиэктомии в ряде случаев прибегают при злокачественных опухолях простаты и раке молочной железы у мужчин. В данном случае цель операции — хирургическая кастрация. Яички вырабатывают большую часть мужских половых гормонов — андрогенов. После их удаления гормонально-чувствительная опухоль прекращает расти или уменьшается в размерах. Орхиэктомия — наиболее простой способ прекратить рост опухоли под влиянием гормонов, но существуют и другие методы с применением медикаментозных препаратов.
Другие показания к удалению яичка:
- Некротический орхит, эпидидимит — воспалительный процесс в яичке и его придатке, сопровождающийся гибелью ткани. Чаще всего эта патология возникает при перекруте.
- Тяжелые травмы яичка: его размозжение, отрыв семенного канатика.
- Выраженная атрофия яичка — его уменьшение в размерах, как правило, при варикоцеле (варикозном расширении вен яичка) или крипторхизме (неопущении яичка в мошонку).
- Тяжелые инфекции яичка.
- Трансгендерность, когда мужчина ощущает себя женщиной и хочет сменить пол. В таких случаях врач должен тщательно изучить мотивы пациента, убедиться, что он не страдает психическими расстройствами, и ему действительно нужна такая операция.
Противопоказания к орхиэктомии
- злокачественные опухоли яичка с множественными метастазами;
- тяжелые нарушения функции почек, печени;
- значительное снижение свертываемости крови;
- ишемическая болезнь сердца, недавно перенесенный инфаркт миокарда;
- тяжелые патологии легких, сопровождающиеся дыхательной недостаточностью 2–3 степени;
- состояния, при которых можно обойтись другими методами лечения и не удалять яичко.
К орхиэктомии стоит прибегать только в случаях, когда она является единственным возможным и объективно необходимым методом лечения. Обратитесь к врачу в клинике Медицина 24/7, и он решит, требуется ли такая операция в вашем случае.
Мы вам перезвоним
Оставьте свой номер телефона
Подготовка к операции
Во время предварительной консультации врач беседует с пациентом, проводит осмотр, расспрашивает о сопутствующих заболеваниях, аллергических реакциях на лекарственные препараты и латекс, о том, принимает ли пациент постоянно какие-либо медикаментозные средства, страдает ли вредными привычками. Некоторые препараты могут быть на время отменены, например, антикоагулянты (снижающие свертываемость крови), нестероидные противовоспалительные средства. Рекомендуется за несколько недель до хирургического вмешательства прекратить прием алкоголя, отказаться от курения. Это поможет лучше перенести операцию, снизить риск некоторых осложнений.
Нужно пройти предоперационное обследование, которое включает анализы крови и мочи, оценку свертываемости крови, определение группы AB0 и резус-фактора, анализы на инфекции (ВИЧ, вирусные гепатиты, сифилис), ЭКГ, флюорографию, консультацию терапевта.
Если орхиэктомию планируется провести под общей анестезией, то за 10–12 часов до операции нельзя ничего есть и пить.
Также предварительно с пациентом беседует врач-анестезиолог, узнаёт о сопутствующих заболеваниях, аллергических реакциях, оценивает риски, связанные с проведением наркоза.
Как выполняют орхиэктомию?
При паховом доступе делают разрез в паху длиной 5–10 см. Хирург выделяет семенной канатик, выводит яичко из мошонки и освобождает его от окружающих тканей. Когда яичко выделено, семенной канатик перевязывают и пересекают. При раке это нужно сделать как можно ближе к наружному паховому кольцу, чтобы удалить как можно большую часть семенного канатика. Выполняют пластику тканей, чтобы предотвратить в будущем формирование паховой грыжи, после чего на разрез накладывают швы.
При орхиэктомии через мошонку разрез выполняют по мошоночному шву. Яичко выводят в рану, освобождают от окружающих тканей. Затем пережимают, перевязывают и пересекают семенной канатик. Его оставшийся конец погружают в мошонку и накладывают швы.
При необходимости все те же манипуляции повторяют со вторым яичком.
Восстановительный период
После удаления яичка в течение некоторого времени сохраняется отек мошонки и могут беспокоить боли. Для борьбы с отеком применяют холодные компрессы — их нужно держать не более 15 минут. Врач может порекомендовать носить компрессионное или плотно обтягивающее нижнее белье. Для снятия болей применяют препараты из группы нестероидных противовоспалительных средств (НПВС), например, ибупрофен.
Необходимо воздержаться от приема ванн и посещения бассейнов до тех пор, пока не произойдет полного заживления тканей в месте разреза. Принимать душ можно с разрешения лечащего врача. Швы обычно снимают через 7–10 дней. В течение нескольких недель запрещены интенсивные физические нагрузки, занятия сексом. Садиться за руль можно после того, как будет завершен прием обезболивающих препаратов.
Лечение и наблюдение после орхиэктомии по поводу злокачественных опухолей яичка
Если яичко было удалено из-за злокачественной опухоли, то пациенту может потребоваться дополнительное лечение.
При семиномах на ранних стадиях (I, IIA, IIB) применяют лучевую терапию, на более поздних стадиях (IIB, IIC, III) — химиотерапию. После лечения врач назначает осмотры, рентгенографию грудной клетки и анализы крови на онкомаркеры через каждые 2 месяца в течение первого года и через каждые 3 месяца в течение второго года. Через каждые 4 месяца в течение первых двух лет и через каждые 6 месяцев в течение как минимум пяти последующих лет выполняют компьютерную томографию. Регулярные контрольные обследования помогают своевременно выявить рецидив и сразу начать лечение.
При несеминомных опухолях яичка наблюдение в динамике предусматривает осмотры врача, анализы крови на онкомаркеры и рентгенографию грудной клетки раз в месяц в течение первого года, раз в два месяца — в течение второго года. Компьютерную томографию проводят каждые 3 месяца в течение первых двух лет и каждые 6 месяцев в течение пяти лет.
В клинике Медицина 24/7 проводится комплексное лечение рака яичка и других злокачественных опухолей. У нас применяются все современные виды диагностики, новейшие противоопухолевые препараты, пациентов консультируют ведущие врачи.
Возможные осложнения, последствия орхиэктомии
Как и любое хирургическое вмешательство, орхиэктомия сопровождается риском кровотечения, инфицирования, осложнений, связанных с проведением общей анестезии. Благодаря современному оснащению операционных и высокому профессионализму хирургов, в клинике Медицина 24/7 вероятность таких негативных последствий сводится практически к нулю.
После двухсторонней орхиэктомии развиваются такие осложнения, как:
- Бесплодие: у мужчины больше нет яичек, соответственно, в его организме не вырабатываются сперматозоиды.
- Снижение либидо и проблемы с эрекцией из-за того, что в организме резко падает уровень андрогенов.
- Нарушение обмена веществ, которое проявляется в виде увеличения массы тела, потери мышечной массы, увеличения молочных желез (гинекомастии), приливов. Повышается риск развития остеопороза.
Орхиэктомия и мужская фертильность
После односторонней орхиэктомии оставшееся яичко продолжает вырабатывать сперматозоиды и мужские половые гормоны. Поэтому мужчина, как правило, сохраняет фертильность и в будущем может иметь детей.
После двухсторонней орхиэктомии всегда развивается бесплодие. Эту проблему невозможно решить с помощью ЭКО и других вспомогательных репродуктивных технологий, потому что в организме мужчины перестают вырабатываться сперматозоиды. Тем не менее, лечащий врач может предложить некоторые решения:
- До операции можно собрать сперму и сохранить ее в криобанке. В последующем ее можно использовать для экстракорпорального оплодотворения.
- Если собственная сперма не была сохранена, можно воспользоваться донорской. В таком случае мужчина не будет биологическим отцом ребенка, но можно подобрать донора, который максимально внешне похож на него. Также в качестве донора может выступить близкий родственник.
Протезирование яичка
После удаления яичек у многих мужчин возникают психологические проблемы: развиваются комплексы, снижается самооценка, уверенность в себе, нарушается половая жизнь. Поэтому, в соответствии с современными подходами, врачи должны предлагать всем пациентам после орхиэктомии протезирование яичка. Важно понимать: протез не будет вырабатывать сперматозоиды и гормоны, он несет исключительно косметическую функцию.
Коррекция эректильной дисфункции и обменных нарушений
Чтобы справиться с проблемами, вызванными снижением уровня мужских половых гормонов, врач может назначить после орхиэктомии заместительную гормональную терапию.
В клинике Медицина 24/7 вы всегда можете получить подробную консультацию врача и пройти лечение в соответствии с современными международными стандартами. Хирург-андролог определит, нужна ли в вашем случае орхиэктомия, мастерски и с минимальными рисками выполнит хирургическое вмешательство, примет все необходимые меры, чтобы обеспечить после операции высокое качество жизни.
Материал подготовлен врачом-онкологом, урологом, хирургом клиники «Медицина 24/7» Исаевым Артуром Рамазановичем.
Источник
