Отек из за кашля
Кашель при отеке легких может возникнуть внезапно. Приступы удушья способны изматывать пациента, как в течение всего дня, так и во время сна ночью.
 Особыми провоцирующими факторами являются:
Особыми провоцирующими факторами являются:
- утреннее пробуждение больного;
- даже небольшие физические нагрузки;
- стрессовая ситуация или излишнее волнение.
Подобная реакция организма может говорить и о наличии заболеваний сердечно-сосудистой системы. Отек легких могут провоцировать и иные явления человеческого организма. Это и наличие повышенной проницаемости капилляров в легочной ткани, и значительные изменения в составе кровяной плазмы.
Учитывая все серьезность болезни, стоит обратить внимание на значимость и своевременность оказания первой помощи при малейших проявлениях недуга.
Зачастую подобному недугу предшествуют такие явления, как, например:
- частые покашливания в течение дня;
- нарастающие влажные хрипы в легких;
- приступы удушья в горизонтальном положении тела.
Пациенты с диагнозом отек легких, как правило, ощущают приступы мучительного удушья, сопровождающиеся стеснением и давящими болями в области грудины.
Механизм развития недуга
Отек легких опасен тем, что возникает внезапно. Для начинающихся нарушений нормального функционирования тканей легкого характерны:
- накопление жидкости в альвеолах;
-
 последующие нарушения легочного газообменного процесса;
последующие нарушения легочного газообменного процесса; - возникновение опасности появления недостатка кислорода в крови, что приводит к гипоксии;
- развитие цианоза (синюшности) кожных покровов;
- частые приступы тяжелого удушья, нехватки кислорода в процессе вдоха.
Заболевание способно развиться как при наличии недостаточности в желудочке слева, так и при подтвержденном диагнозе пневмонии. В случае подтверждения подозрений на заболевание при последующих обследованиях обнаруживаются появления инородных тел в бронхах и резкое снижение показателей атмосферного давления.
Отечность в области легких – это остро протекающий процесс. Развитие происходит настолько быстро, что неотложная помощь необходима буквально с первых секунд появления приступа. В случае промедления или отсутствия своевременно принятых мер подобное явление способно привести даже к летальному исходу.
Особую опасность представляют собой приступы удушья, возникающие у пациентов с нарушениями в области сердца в ночной период или во время сна. В данном случае отек легких может сопровождать приступы стенокардии. Для состояния больных характерна резкая одышка, приступы сухого кашля, резкое отделение мокроты из бронхов.
Медики выделяют два типа механизмов, влекущих за собой отечность легких:
-
 Отек гидростатический, образующийся под воздействием увеличенного количества жидкости в клетках при условиях повышенного давления;
Отек гидростатический, образующийся под воздействием увеличенного количества жидкости в клетках при условиях повышенного давления; - Отек мембранный, развивающийся по причине увеличения объема жидкости в клетках, основанной на избыточных плазменных фильтрациях, но при показателях давления в норме.
Как пример рассматривают активность воспалительного медиатора, приводящего к увеличению мембранной проницаемости.
Стоит отметить, что в данном случае не только сами сосуды, но и при аэрогематическом барьере, которым является целый комплекс мембран, находятся в состоянии ограничения от структуры альвеол.
к оглавлению ↑
Перечень возможных причин
Основная причина, способствующая развитию отека в легочной ткани, это жидкостные скопления, образующиеся в интерстициальных тканях. Могут наблюдаться в период повышения гидростатического давления в капиллярах до отметки в 7-10 мм ртутного столбика.
Данный вид отека способен развиться в ряде случаев, например:
- наличие аритмии и митрального стеноза;
-
 резкое увеличение циркулирующей крови в объеме;
резкое увеличение циркулирующей крови в объеме; - нарушения функционирования в левом желудочке. Такие, как при перенесении обширного инфаркта;
- частые и сильные спазмы сосудов, способствующие нейрогенной, легочной и венозной веноконстрикции;
- образование в сосудах воздушных пузырьков, влекущих за собой дальнейшую закупорку.
Закупоривание сосудов также возможно и вследствие образования пробок из частичек жира, а также септической эмболией. В зависимости от типа возникшей легочной отечности (мембранная или гидростатическая), причины заболевания делятся на две основные подгруппы.
к оглавлению ↑
Причины, способствующие возникновению гидростатического отека
К списку данных причин можно отнести все те, что принципу воздействия основаны на повышении уровня давления в сосудах легкого. К данным влияющим причина относят:
- порок сердца на стадии декомпенсаций. Особый случай представляет собой недостаточность в митральном клапане, при стенозе аортальном и митральном;
-
 образование эмболий в сосудах легочной ткани;
образование эмболий в сосудах легочной ткани; - сбои в сердечном ритме сокращений;
- диагностирование инфаркта левого желудочка;
- диагностирование обширного инфаркта с общим поражением миокарда, сопровождающееся аритмией и сердечной блокадой;
- развитие пневмоторакса, то есть попадания кислорода в пределы плевральной полости.
Также представляет опасность в качестве возможной причины и острая недостаточность при дыхании. В этом случае могут быть рассмотрены астматические статусы, аспирация.
к оглавлению ↑
Перечень причин при обнаружении мембранного отека
В этом случае особого внимания заслуживает характер самого процесса, предшествующего отеку. Дело в том, что явление может протекать как с наличием воспалительных процессов, так и без их образования:
-
 причинами не воспалительного характера принято считать наличие респираторного дистресс- синдрома, аспирацию, попадание с вдохом в организм таких вредных газов, как хлора, фосгена, карбофоса, угарного газа и паров ртути;
причинами не воспалительного характера принято считать наличие респираторного дистресс- синдрома, аспирацию, попадание с вдохом в организм таких вредных газов, как хлора, фосгена, карбофоса, угарного газа и паров ртути; - к причинам воспалительного характера следует отнести сепсис, пневмонию.
Отек легких может возникать и при наличии причин, представляющих собой иные заболевания из области кардиологии, нефрологии, гастроэнтерологии, неврологии, пульмонологии.
к оглавлению ↑
Описание симптомов недуга
В зависимости от пускового механизма болезни различают кардиогенный и некардиогенный вид отека. К некардиогенным видам относят отеки токсического, нефрогенного и неврогенного аллергического характера. Известны случаи проявления и механизма смешанного типа.
Симптоматика может различаться и в зависимости от характера протекания:
- Острая. Нарастание симптомов протекает в течение 4 первых часов. Опасность заключается в том, что даже при своевременной реанимации пациента, избежать смертельного исхода порой не удается;
-
 Молниеносная. Характеризуется бурным развитием в течение нескольких первых минут. В 90% случаев грозит смертельным исходом приступа;
Молниеносная. Характеризуется бурным развитием в течение нескольких первых минут. В 90% случаев грозит смертельным исходом приступа; - Подострая. Отличается волнообразным течением. Отмечается постепенное развитие симптомов, с периодическим стиханием или нарастанием (эндогенная интоксикация);
- Затяжная. Развивается в период от 12 часов. Может носить затяжной характер и длиться до нескольких дней.
Наряду со всеми перечисленными может наблюдаться и стертое невыраженное протекание. Обычно наблюдается у пациентов с хронической недостаточностью сердца.
Отечности легочной ткани могут предшествовать определенные признаки, сигнализирующие о нарушениях в нормальном функционировании:
- частые головные боли как ноющего, так и резкого типа;
- постоянная слабость и бессилие;
- регулярные головокружения;
- боли и стесненность в области грудной клетки;
- приступы сухого кашля и наличие пенистой мокроты;
- тахипноэ, возникающее уже за несколько часов (минут) до начала легочного отека.
 Следует отметить, что симптоматика легочных отеков достаточно информативна. Большинство из признаков не требуют специального медицинского обследования с привлечением сложной техники или аппаратов. У больного появляется одышка, усиливающаяся в случае физических напряжений.
Следует отметить, что симптоматика легочных отеков достаточно информативна. Большинство из признаков не требуют специального медицинского обследования с привлечением сложной техники или аппаратов. У больного появляется одышка, усиливающаяся в случае физических напряжений.
Все перечисленные симптомы (признаки) говорят о безусловном наличии отечности легких на начальном этапе развития. Если же обнаружено поступление жидкости в просветы альвеола, то в этом случае стоит говорить об альвеолярном типе отека: приступы одышки нарастают, появляется удушье, дыхательная частота составляет от 30 до 40 вдохов в минуту.
к оглавлению ↑
Меры по лечению и профилактики
При рассмотрении методик лечения следует особое внимание обратить на меры оказания первой помощи при приступах удушья от отека легкого. Все меры должны быть предприняты еще до момента приезда бригады скорой помощи.
Все действия в данной ситуации направляются на снижение давления на область легких. Следует предпринять следующие меры:
- Расположить пациента в положении полусидя так, чтобы ноги человека свободно спускались с края кровати. Это уменьшит нагрузку на легкие и освободит поступление кислорода.
-
 По возможности удалить все слизистые выделения с поверхности верхних путей дыхания, находящихся в свободном доступе.
По возможности удалить все слизистые выделения с поверхности верхних путей дыхания, находящихся в свободном доступе. Обеспечивается максимальный доступ потока свежего воздуха в помещение, где находится больной. Кислород необходим для нормализации процесса дыхания.
Также стоит освободить пациента от всей одежды, сдавливающей области грудины.
В тех случаях, если отечности предшествовал диагностированный инфаркт, то изначально следует устранить имеющиеся сердечные патологии.
Если болезнь продолжает прогрессировать, то больным обычно назначают препараты с диуретическим действием:
- Фуросемид.
- Эуфиллин.
Предпринятые действия не всегда приводят к положительному результату. Следовательно, больной подлежит обязательной срочной госпитализации.
 Причиной отечности легких может выступать и инфекция в организме человека. Здесь лечение базируется на приеме противовирусных, антибактериальных средств. В случае выявления у пациента почечной недостаточности, следует использовать комплексный подход к лечению.
Причиной отечности легких может выступать и инфекция в организме человека. Здесь лечение базируется на приеме противовирусных, антибактериальных средств. В случае выявления у пациента почечной недостаточности, следует использовать комплексный подход к лечению.
Интенсивная терапия необходима при стремительном развитии заболевания. Опасность состоит в том, что эффективных мер по профилактике и предупреждению отека в области легких просто не существует.

Бондаренко Татьяна
Эксперт проекта OPnevmonii.ru
Статья помогла вам?
Дайте нам об этом знать – поставьте оценку
Загрузка…
Источник
анонимно
Добрый день. Сыну 2,9м. С июля месяца начались проблемы в виде острого насморка (с густым отделяемым желтоватого цвета) и ночного кашля. Назначали отхаркивающие препараты (Аскорил, Лазолван), хлористый после еды, нос – називин. После месяца лечения поднялась температура до 39,2, прописали Сумамед, температура на 2 день нормализовалась, но кашель стал приступообразный и частый. Нас положили в стационар, легкие чистые, нос-гайморит. Антибиотик в/м – амписид, через 5 дней опять подъём температуры (по словам лечащего врача – рецедив), сменили антибиотик на цефтриаксон. Кашель прекращался на 2 дня, потом снова возвращался. В нос – ринофлуимуцил (пошли опять желтоватые сопли) + изофра, полидекса. Выписывались с редким кашлем. Сдали посев из носоглотки. Нос- массивный рост стенотрофомонас, горло-скудный рост стенотрофомонас и кандида. После был назначен курс Полиоксидония + Аципол. В настоящее время снова кашель в основном в вечернее, утреннее время. Вчера был приступ ночного кашля, Зодак наше спасительное средство + Виброцил в нос. Лечение замкнутый круг, педиатр выписывает левомицитин в нос (согласно чувствительности к антибиотику), ЛОР-врачи (мы были у трех!!!!) не рекомендуют данный антибиотик в нос, советуют пересдать посев в СитиЛаб, ссылаясь на то, что там предоставять более современные антибиотики к лечению. Подскажите, что провоцирует кашель и к кому стоит прислушаться к педиатру или Лор-врачу????
Здравствуйте! Достаточно сказать к кому из врачей прислушиваться так как 1. Левомицетин хоть и старенькое средство, но если на него есть чувствительность, то зачем чего то искать, но острый синусит к которому относится гайморит лечится несколько не так и одного препарата явно будет мало, 2. в посеве высеяна так же кандида которая в оприоре не чувствительна к антибиотикам так как это грибок и лечится он препаратами противогрибковыми. и 3. столь длительное лечение без выраженной положительной динамики является поводом беспокойства и показа ребенка еще одному доктору как одной так и другой специальности, а возможно и госпитализации
анонимно
Спасибо, Борис Леонидович. Госпитализированы мы были с 06.08 по 19.08., положительную динамику наблюдаем, т.к. ребенок активен, ест и спит хорошо и т.п. Никто из осматривающих нас врачей госпитализацию не предлагает. Просто проблема в том, что у него заложенность носа (соплей нет) и как следствие кашель, если применить Виброцил (Зодак), то кашель исчезает и дыхание нормализуется, если ничего не предпринимать (просто промывать, например, Аквамарисом) кашель принимает характер приступообразного, ночного, сухого. Подскажите, это получается из-за обнаруженной микрофлоры в носу?? тоесть кашель бактериального характера, правильно я понимаю??
Почти правильно. Все дело в том, что за это время образовался иммунный комплекс и как следствие порочный круг состоящий из аллергического компонента и инфекционного агента. Вот агентов выступает та инфекция которая высеяна и на сколько помню грибок
анонимно
Борис Леонидович, огромная Вам благодарность и разрешите заключительный вопрос.
Всё же мазок мы решили пересдать, так как прошёл месяц и мы употребляли Полиоксидоний, надеюсь на то, что результат будет другим)))). Виброцил мы употребляем по необходимости – при появлении отека и кашля (2 раза в день по 1 капельки), греем ножки, больше стараюсь лекарств не давать (сколько можно)(((
Скажите, сейчас для нас главное, беречь ребенка, повышать иммунитет и правильное питание, верно??
Может быть вы посоветуете какой-нибудь препарат, стимулирующий иммунитет или витаминный комплект для ребенка 2,9 лет?
Стимуляторы имунопротекторы не есть хорошо. Если и говорить сейчас о препаратах, то только о имуномудуляторах. Все остальное и в том числе непосредственно о препаратах можно говорить исключительно по результату обследования на момент назначений что бы было все актуально и подбирать терапию непосредственно под человека, ребенка, а не пользовать протоколы. для этого не получится сделать это заочно, необходимо очная консультация и разбор всего так как я не знаю ни Вас ни ребенка. Правильнее с результатами показаться доктору которому Вы доверяете и который для Вас доступен для визулаьного наблюдения
Источник
Содержание статьи
Аллергия, частым проявлением которой является аллергический кашель, в последнее время стала настоящим бичом современного мира. Однозначного ответа на то, с чем связано такая ситуация, пока не существует, однако, есть несколько теорий, которые в какой-то мере пытаются объяснить столь сильную распространенность аллергических заболеваний.

Об аллергическом кашле
Аллергический кашель является очень частым проявлением аллергии.
Может быть нескольких типов:
- Сухой кашель. Наиболее распространенный вид кашля при аллергии — характеризуется отсутствием мокроты;
- Мокрый кашель. При аллергии встречается реже, чем сухой, характеризуется выделением прозрачной мокроты;
- Лающий кашель. Чаще встречается у детей, отличается характерным звуком.
Причиной появления аллергического кашля у детей и взрослых служит реакция аллергена со специальными белками крови — иммуноглобулинами. Дело в том, что сам по себе аллерген — безобидное вещество, которое встречается в окружающей среде и не влияет на большинство людей.
Однако попадая в кровь человека, склонного к проявлению аллергии, он вступает в реакцию со специальными белками иммунной системы. В результате повреждаются тучные клетки и высвобождаются гистамин (а также серотонин и некоторые другие вещества).
Гистамин, попадая в кровь, и вызывает отёки и спазмы нижних дыхательных путей. Таким образом, из-за отека и спазма сужается просвет бронхов и трахеи, и уменьшается количество воздуха, проходящего в легкие, человек начинает задыхаться и кашлять.
Основные причины аллергического кашля
У детей
Причины аллергического кашля у детей:
- Наследственная предрасположенность. Чаще кашель аллергического характера у детей развивается, если кровные родственники страдают от бронхиальной астмы, нейродермита, поллиноза, пищевых видов аллергии;
- Сниженная работа иммунитета;
- Плохие экологические условия;
- Постоянное курение в квартире;
- Введение в рацион большого количества продуктов с красителями, ароматизаторами и прочими химическими добавками;
- Заражение гельминтами.
У взрослых
Причины аллергического кашля у взрослых:
- Наследственная предрасположенность;
- Работа, связанная с ядами и химикатами;
- Влияние окружающей среды;
- Проникновение в слизистые оболочки явных аллергенов: пыли, грязи, цветение и так далее;
- Переохлаждение, перегревание, травматизация;
- Курение;
- Длительное нахождение в пыльных местах;
- Воздействие плесени;
- Чрезмерно сухой воздух;
- Определенные продукты питания;
- Заболевания эндокринной системы.
Как отличить аллергический кашель от кашля при простудных заболеваниях?
Основные отличия:
- Аллергический кашель в основном возникает внезапно и без каких-либо признаков общего недомогания организма (прежде всего без повышения температуры тела);
- Очень часто кашель проявляется непосредственно при контакте с аллергеном, поэтому можно определить аллерген, его вызывающий:
- Например, вы пришли в гости и ваш ребенок начал гладить кошку хозяев. Через несколько минут у него начинается кашель либо чихание, слезятся и чешутся глаза, появляется насморк — перед вами характерный случай проявления аллергии на домашних животных.
- Таким же образом часто проявляется реакция на различные химические вещества, бытовую химию (в основном на хлорсодержащую), резкие запахи, пыльцу растений и другое.
- Длительность кашля — еще один признак аллергической реакции. Он будет продолжаться до тех пор, пока не прекратится контакт с аллергеном;
- Часто он усиливается ночью (особенно у детей), вызывает сильное удушье;
- При простудных и инфекционных заболеваниях в отличие от аллергических, кашель обычно мокрый. Кроме того, мокрота имеет желтый или зеленоватый цвет (при аллергическом кашле она если и есть, то прозрачная);
- Инфекционные и простудные заболевания с самого начала сопровождаются общей слабостью, повышением температуры тела, воспалительными процессами в горле, носовой полости.
Возможны случаи, когда при длительном проявлении аллергического кашля, в результате отека дыхательных путей, там начинают развиваться болезнетворные бактерии, и возникает еще и инфекционный бронхит или пневмония.
В этом случае определить аллергию сложнее, поэтому необходимо своевременно обращаться к врачу.
Симптомами, сопровождающимися аллергическим кашлем, являются:
- Наличие в крови гистамина и других веществ, сопровождающих аллергическую реакцию;
- Отек нижних дыхательных путей;
- Спазм гладкой мускулатуры дыхательных органов;
- Возможна гипотония.
Виды аллергических проявлений
Кроме кашля аллергия может сопровождается следующими проявлениями:
Аллергические реакции также делят на:
- Анафилактические — сопровождаются выбросом гистамина, и как писалось выше, спазмами и отеками. Такие реакции, как правило, протекают достаточно быстро – от нескольких минут. К ним относятся аллергический кашель, бронхиальная астма, анафилактический шок, а также практически все виды аллергии малышей и др;
- Цитолитические — когда разрушаются клетки организма в результате неправильных действий иммунной системы. Например, гемолитическая болезнь новорождённых;
- Иммунокомплексный – действия иммунной системы повреждают стенки кровеносных сосудов и вызывают в них воспаление. Например, красная системная волчанка, аллергический конъюнктивит;
- Поздняя гиперсенсибилизация – в ней принимают участие немного другие механизмы иммунитета (специальные клетки лимфоциты). Развивается через сутки и более после воздействия аллергена. Например, дерматит, астма.
Где искать причину аллергического кашля у детей и взрослых?
Аллергенов вокруг нас существует огромное множество, ведь аллергеном может быть практически любое вещество, как уже говорилось выше. Однако, на многие вещества аллергия проявляется в очень редких случаях (например, на воду), а на другие – в 80% контакта с аллергиками.
Основные аллергены:
- Пищевые:
-
 молоко и молочные продукты;
молоко и молочные продукты; - рыба;
- яйца;
- соя;
- орехи;
- ракообразные (креветки);
- моллюски (кальмары, мидии);
- пшеница (часто у маленьких детей);
- фрукты и овощи, выращенные в искусственных условиях с обилием химикатов.
-
- Бытовая химия – здесь, как уже говорилось раньше стоит уделить особое внимание хлорсодержащим веществам, а также веществам, обладающим резким запахом;
- Лекарственные препараты;
- Пыльца – у многих растений пыльца может стать причиной аллергии, причем это может быть в разное время года, таким образом, по времени года тоже можно определить аллерген:
- Ранняя весна — ветроопыляемые растения: орешник, грецкий орех, береза, клен, ольха;
- Поздняя весна – начало лета — злаковые травы: тимофеевка, пырей, рожь;
- Конец лета — осень — амброзия, лебеда, полынь;
- Домашние животные и птицы — в случае возникновения аллергии на какое-то одно животное, например, кота, велика вероятность, что такая же реакция будет возникать на других животных (кролик, попугайчик и т.д.) Многие люди, ищут альтернативу заводя аквариумных рыбок или черепах – сами по себе рыбы аллергии не вызывают, но ее могут вызывать многие виды сухих кормов;
- Домашняя пыль — в домашней пыли, в книгах, в натуральных (пуховых) постельных принадлежностях живут микроскопические клещи, которые вызывают аллергию;
- Грибы — в домашних условиях имеются в виду плесневые грибы и грибки, входящие в состав многих продуктов, например, молочно-кислые продукты;
- На яды насекомых — укус одной пчелы может вызвать очень тяжелые последствия у человека восприимчивого к яду насекомых.
Вообще, у маленьких детей основные аллергены – пищевые. Поэтому нужно сразу же обращать внимание на, казалось бы, безопасные высыпания и покраснения – есть риск, что в дальнейшем у такого ребенка будет аллергия и на другие аллергены.
Длительный аллергический кашель у детей
 Как уже говорилось выше, опасность длительного аллергического кашля у детей состоит в том, что ребенок не понимает, что происходит, и у него начинается паника.
Как уже говорилось выше, опасность длительного аллергического кашля у детей состоит в том, что ребенок не понимает, что происходит, и у него начинается паника.
Зачастую возникают ночные приступы, характерные для аллергического кашля, во время которых ребенок может задохнуться.
Со временем аллергический кашель у ребенка при отсутствии лечения может вызвать другие опасные заболевания, например, пневмонию, гайморит, либо бронхиальную астму.
Диагностика при аллергических заболеваниях
Методы диагностики аллергических реакций делятся на те, которые проводятся непосредственно на человеке, и те, которые проводятся в лаборатории.
Диагностика также обязательно должна включать в себя обследование больного (в том числе инструментальное – например, рентген), изучение истории болезни и жизни больного, изучение данных о назначенной терапии.
К диагностике, проводимой непосредственно на человеке, относятся различные кожные аллергопробы:
-
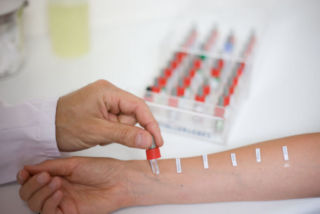 Внутрикожные — когда в кожу вводится аллерген, и изучается реакция организма. Например, всем известный анализ на реакцию Манту;
Внутрикожные — когда в кожу вводится аллерген, и изучается реакция организма. Например, всем известный анализ на реакцию Манту; - Аппликационные – когда на кожу спины или предплечья прилепляют пластырь с аллергеном;
- Провокационные пробы – когда аллерген вводится непосредственно в орган – мишень (нос, глаз, ротовая полость);
- Скарификационные – когда на поверхность кожи наносится аллерген, и она слегка повреждается скарификатором. Данный метод является основой диагностики аллергического кашля.
Данные методы достаточно популярны ввиду своей быстроты, простоты и невысокой цены.
Однако существуют случаи, когда применять кожные пробы запрещено:
- Гематологические и психические заболевания;
- Возраст до 3-х лет;
- Риск возникновения анафилактического шока;
- Обострение аллергических заболеваний.
К диагностике, проводимой в лаборатории, относятся анализы крови:
-
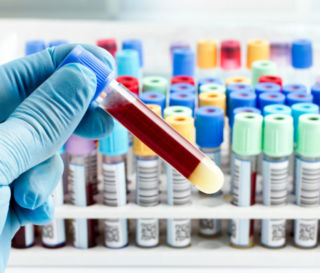 Анализ на общий иммуноглобулин Е;
Анализ на общий иммуноглобулин Е; - Анализ на аллергоспецифические иммуноглобулины Е;
- Анализ на аллергоспецифические иммуноглобулины G;
- Анализ на определение гистамина, цитокинов, ферментов воспаления;
- В редких случаях некоторые другие анализы.
Диагностика в лаборатории в последнее время становится все более популярной из-за безопасности для больного, автоматизации, возможности количественной оценки данных.
Медикаментозное лечение аллергического кашля
Антигистаминные препараты
Основными препаратами, применяемыми при лечении аллергического кашля, являются антигистаминные – они блокируют гистаминовые рецепторы нервной системы, не позволяя гистамину связаться с ними и вызвать внешнее проявление аллергии (отеки, спазмы, зуд, покраснения).
На сегодняшний день существует 3 поколения антигистаминных препаратов:
- 1-е поколение характеризуется сильным противоаллергическим действием, но при этом имеют сильный седативный эффект — вызывают сонливость. К данным препаратам относятся Фенистил (средняя цена 400 рублей), Супрастин (средняя цена 115 рублей), Диазолин (средняя цена 60 рублей)
- .2-е поколение отличается избирательным действием на гистаминовые рецепторы, поэтому значительно меньше угнетают нервную систему, седативный эффект значительно слабее, но и противоаллергическое действие тоже. Сюда относятся препараты с цетиризином — Зиртек (цена 180-350 рублей), Цетрин (цена 150-250 рублей), Цетиризин (средняя цена 100 рублей), Зодак (цена 130-500 рублей).
- 3-е поколение имеет еще более выраженное избирательное действие на рецепторы, соответственно практически не имеют седативного эффекта, при этом сохраняя мощное антиаллергическое действие, не уступающее препаратам первого поколения. К третьему поколению относятся препараты на основе лоратадина и дезлоратадина — Эриус (средняя цена 600 рублей), Эдем (средняя цена 150 рублей), Кларитин (цена 160-500 рублей).
Почти все данные препараты выпускаются в форме таблеток и сиропа. Таблетки прописывают детям после 6-ти лет и взрослым.
Сиропы, предназначеные для маленьких детей:
- Зиртек — активный компонент препарата антагонист гистамина цетиризин, противоаллергическое вещество второго поколения, разрешается применение с шести месяцев;
- Эриус — антигистаминный препарат длительного действия, разрешается применение после года;
- Цетрин — предупреждает развитие и облегчает течение аллергических реакций, обладает противозудным и противоэкссудативным действием, разрешается применение с двух лет;
- Кларитин — средство нового поколения, не только активно устраняет негативную симптоматику, но и редко вызывает побочные эффекты, разрешается применение с двух лет.
Фенистил и Супрастин применяются с первого месяца жизни (несмотря на то, что Супрастин выпускается в таблетках).
Бронхолитические препараты
Кроме антигистаминных препаратов при аллергическом кашле обычно назначают бронхолитические. Эти препараты снимают спазм и воспаление с бронхов, облегчают дыхание. Примером могут служить таблетки Эуфиллин (средняя цена 40 рублей).
Однако в сложных случаях, при обструктивном бронхите, бронхиальной астме, назначают растворы для ингаляций.
Например:
-
 Бекламетазон (средняя цена 350 рублей),
Бекламетазон (средняя цена 350 рублей), - Беродуал (средняя цена 300 рублей),
- Пульмикорт (цена 780-1300 рублей),
- Вентолин (средняя цена 140 рублей).
Эти препараты, как правило, разводятся с раствором хлоридом натрия (физраствор) в количестве 0,5-1 мл. на 1-1,5 мл. физраствора.
После чего делается ингаляция с помощью компрессорного нибулайзера.
Небулайзер — это аппарат, который превращает лекарственный препарат или минеральную воду в своеобразный туман, который вдыхают через маску или мундштук.
Бекламетазон
Беродуал
Пульмикорт
Вентолин
В более сложных и запущенных случаях, при обструктивном бронхите, бронхиальной астме применяются препараты на основе монтелукаста:
- Синглон (цена 450-900 рублей),
- Сингуляр (средняя цена 900 рублей),
- Монтелукаст (средняя цена 550 рублей).
Данные препараты назначаются врачом и принимаются долгое время (несколько месяцев).
Синглон
Сингуляр
Монтелукаст
Энтеросорбенты
Кроме перечисленных препаратов при аллергическом кашле часто назначают энтеросорбенты – это препараты, которые способны связывать и удерживать в себе различные яды, аллергены и т.п.
К данным препаратам относится всем известный с детства активированный уголь.
Современные и эффективные препараты, которые делятся на 3 группы:
- Углеродные – препараты на основе активированного угля, принимают 1 таблетку на 10кг. массы тела.
- Кремниевые – препараты на основе кремния, например, Атоксил, Полисорб. Данные препараты выпускаются в виде порошка, который нужно смешать с водой до образования суспензии, норма приема обычно 12г. препарата в сутки за 3-4 раза.
- Природные – органических соединений: целлюлозы, пектина и других, например Мультисорб. А также на основе белой глины, например, Смекта, выпускается в виде порошка, который нужно развести водой, норма приема для взрослых -9г. в сутки, для детей 3-6г.
Атоксил
Полисорб
Мультисорб
Смекта
Энтеросорбенты принимают не дольше одной — двух недель, т.к. они мешают усвоению витаминов и полезных минералов.
Все лекарства должен прописывать врач, так как важно подобрать не только разовую дозировку, но и общий курс терапии.
При выборе препаратов учитываются и другие патологи, которыми может страдать человек.
Народные методы лечения аллергического кашля
Хорошие результаты при аллергическом кашле дают занятия по методике Толкачева Б. С. которая основывается на регулярных физических упражнениях, дыхательной гимнастике и закаливании организма.
Результат достигается в течение одного года, главное условие – регулярность занятий. Благодаря данной методике многие люди избавились не только от простудных заболеваний, ОРВИ, аллергического кашля, но и от бронхиальной астмы. Подробно методика описана в книге Б.С. Толкачева «Физкультура против недуга»
Народные средства:
-
 При аллергическом кашле рекомендуют делать паровые ингаляции с пищевой содой 1 чайная ложка (без большой горки) на стакан воды – прочистит дыхател?
При аллергическом кашле рекомендуют делать паровые ингаляции с пищевой содой 1 чайная ложка (без большой горки) на стакан воды – прочистит дыхател?
