Неотложная помощь ребенку с отеком мозга
Оглавление темы “Отек мозга. Первая помощь при отеке головного мозга. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Первая помощь при миастеническом кризе.”:
1. Отек мозга. Определение отека мозга. Причины ( этиология ) отека мозга. Патогенез отека мозга.
2. Клинические проявления отека головного мозга. Признаки отека мозга. Клиника отека мозга. Общемозговой синдром.
3. Синдром диффузного рострокаудального нарастания неврологических симптомов при отеке мозга. Дыхание Биота. Синдром дислокации мозговых структур.
4. Диагностика отека головного мозга. Принципы лечения отека мозга.
5. Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
6. Лечение при отеке мозга. Лечение отека головного мозга в стационаре.
7. Миастения ( miastenia gravis pseudoparalitica ). Миастенический криз. Причины ( этиология ) миастении. Патогенез миастении.
8. Клиника ( признаки ) миастенического криза. Клиника ( признаки ) миастении. Диагностика миастении. Диагностика миастенического криза.
9. Неотложная помощь при миастеническом кризе. Первая помощь при миастеническом кризе.
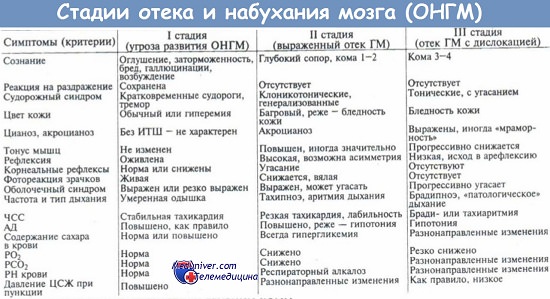
Неотложная помощь при отеке мозга. Первая помощь при отеке головного мозга.
Главная цель неотложной помощи — устранение угрозы для жизни перед транспортировкой больного в профильное лечебное учреждение для оказания специализированной медицинской помощи.
1. Производится устранение нарушений витальных функций организма.
2. Форсированный диурез осуществляется по дегидратационному типу (выведение жидкости превышает введение). Используется 20% раствор маннитола из расчета 1 — 1,5 г/кг/сут, 10% р-р альбумина — 100 мл, лазикс 40—80 мг в/в.
Примечание. В данной ситуации не используются гипертонические р-ры глюкозы (40%) и мочевины, т. к. они проникают через гематоэнцефалический барьер, накапливаются в веществе головного мозга, способствуя его гипергидратации.
3. Коррекция КЩС и электролитного состава крови по общепринятым методикам.
4. Устранение повышенной проницаемости гематоэнцефалического барьера: преднизолон в дозе 60—90 мг в/в 2—3 раза в день, дексаметазон первоначально 10—12 мг в/в, затем по 4 мг через 6 часов в/м, гидрокортизон до 1 г в сутки.
5. Коррекция артериальной гипертензни: эуфиллин 2,4% р-р — 10 мл в/в медленно, дибазол 1% р-р — 2—4 мл в/в, в/м или п/к, папаверина гидрохлорид 2% р-р — 4—6 мл в/м или п/к, при высоком АД используются ганглиоблокаторы, например, пентамин 5% р-р — 2 мл в разведении на 200—300 мл физраствора в/в капельно (требуется постоянный контроль АД!).

6. С патогенетической точки зрения, при отеке мозга показаны средства, обладающие свойствами гемостатиков и ангиопротекторов. Этими эффектами обладает дицинон (методика использования: см. тему Геморрагический инсульт. Неотложная помощь).
7. Купирование психомоторного возбуждения: диазепам 0,5% р-р — 2 мл в/м, дроперидол 0,25% р-р — 2—5 мл в/в, натрия оксибутират 20% р-р — 10—20 мл в/в капельно в течение 10—15 мин. в разведении на 100—150 мл физиологического раствора (струйное введение расчетной дозы оксибутирата само по себе может вызвать судорожный синдром);
8. Купирование гипертермического синдрома (при его наличии); судорожного синдрома (при его наличии) .
9. Улучшение мозгового метаболизма и кровообращения достигается в/в введением 20% р-ра пирацетама — 10 мл 2 раза в сутки.
10. Ингибиторы протеолитических ферментов: контрикал или трасилол медленно в/в капельно по 25000 ЕД на изотоническом растворе.
11. Кислородотерапия. Антигиноксанты. Глутаминовая кислота до 1 г в/в капельно, 2—3 раза в сутки, АТФ, цитохром С.
Примечание. Перечисление лечебные мероприятия адаптируются к конкретной ситуации.
– Также рекомендуем “Лечение при отеке мозга. Лечение отека головного мозга в стационаре.”
Источник
Ребенок растет, постепенно развивается и в это время бесстрашно познает мир. Он набивает шишки и учится на своих ошибках. К сожалению, многие из таких промахов далеко не безобидны. Только в 2016 году травмы и ожоги получили более 2,5 млн детей до 14 лет по всей России[1]. К числу опасных относятся в том числе и тяжелые повреждения головы: черепно-мозговая травма по частоте возникновения занимает среди этих случаев первое место и составляет 30–40% от общего количества[2]. ЧМТ влияют на здоровье ребенка, ухудшают его развитие и нередко приводят к инвалидности.
Причины, виды и специфика ЧМТ у ребенка
Черепно-мозговая травма — не совсем исчерпывающее название. Объективнее звучит определение на английском — head injury, или повреждение головы. Сюда относится много разных травм, которые не обязательно сопровождаются переломами черепа.
- Травмы могут быть закрытыми и открытыми (с нарушением целостности мягких тканей головы). При наличии перелома можно выделить повреждение костей свода и перелом основания черепа.
- По тяжести черепно-мозговые травмы могут быть легкими, средней тяжести и тяжелыми. Тяжесть состояния у детей сложно определить сразу после травмы, ведь оно может ухудшаться.
- По типу повреждения мозга (от легкого к более опасному) выделяют сотрясение, ушиб и сдавление мозга.
Основными причинами ЧМТ у детей являются:
- падения;
- дорожно-транспортные происшествия;
- удары по голове (или удары головой);
- нападения (криминальные травмы) и другие.
Для каждого возраста характерны свои причины нейротравмы. По данным Центра контроля и предотвращения заболеваний (США)[3], до четырех лет основной причиной являются падения, с пяти до 14 лет среди причин появляются еще и удары по голове и ДТП, а дети старше 15 лет получают травмы головы одинаково часто при ДТП, падениях и в результате криминальных причин.
Согласно данным ВОЗ[4], Россия лидирует среди стран Европы и СНГ по уровню смертности детей от дорожно-транспортного травматизма. Из всех несмертельных повреждений, получаемых в ДТП детьми, 43% приходится на травмы головы.
Признаки травмы головы у детей
Симптомы ЧМТ у ребенка быстро проходят. Кроме того, детям труднее описать свое состояние. Поэтому определить истинную картину только по внешним признакам может быть сложно. Однако можно выделить следующие особенности проявления ЧМТ у детей разного возраста:
Младенец (дети до года–двух лет)
Один из признаков ЧМТ у грудного ребенка — это постоянный крик, плач малыша либо, наоборот, вялость, отсутствие реакции, сонливость. Вместо такого симптома ЧМТ, как тошнота, могут быть частые срыгивания. Возможно резкое повышение температуры.
Малыши и дошкольники (с двух–трех до шести лет)
У детей дошкольного возраста нередко происходит потеря памяти после травмы. Потеря сознания не всегда заметна (она может быть всего на несколько секунд), ребенок после ЧМТ заторможен, не реагирует на слова и раздражители, речь становится бессвязной. Также дети нередко жалуются на головную боль, тошноту и рвоту.
Школьники (с шести лет и старше)
Черепно-мозговая травма у детей в этом возрасте чаще сопровождается теми же симптомами, что и у взрослых. Наиболее частые признаки травмы головы у ребенка:
- Нарушение или отсутствие сознания — от нескольких минут в легких случаях до нескольких дней или недель при тяжелой ЧМТ. Для оценки сознания используется педиатрическая шкала комы Глазго.
- Головная боль, головокружение.
- Потеря памяти.
- Тошнота и рвота.
Реже встречаются очаговые симптомы, их появление говорит о более тяжелом состоянии:
- Напряжение мышц или судороги.
- Зрачки отличаются по размеру между собой (или не реагируют на свет).
- Нарушение дыхания, пульс ускоряется или замедляется.
- Нарушение глотания.
- Повышение температуры.
Признаки перелома основания черепа:
- Выделения прозрачной желтоватой жидкости (может быть с примесью крови) из носа или ушей.
- Кровоподтеки за ушами или в форме очков (вокруг глаз).
Первая помощь ребенку при ЧМТ
Самое главное при черепно-мозговой травме — как можно быстрее доставить ребенка в специализированный стационар (рекомендуется сделать это в течение часа). По данным НИИ неотложной детской хирургии и травматологии, более половины детей, поздно поступивших в больницу, имеют различные осложнения[5]. Поэтому первое, что нужно сделать, — вызвать скорую медицинскую помощь.
Это важно!
В Москве телефонный номер для вызова скорой помощи — 103, он также работает для всех мобильных операторов. При необходимости можно попросить переключить на справочную, где врач расскажет, что нужно сделать. Для вызова с мобильных телефонов используется и номер Единой службы спасения — 112. Звонок по нему доступен даже при заблокированной SIM-карте.
Что нужно сделать до приезда скорой?
- Нет пульса, ребенок не дышит — необходимо проводить непрямой массаж сердца и искусственное дыхание.
- Ребенок без сознания — нужно очистить дыхательные пути, уложить голову на бок.
- Лучшее положение — лежа, даже если пострадавший хорошо себя чувствует. Сидящий ребенок может упасть, если его состояние резко ухудшится. Головной конец лучше приподнять. Не нужно без необходимости перемещать ребенка, нельзя оставлять его без присмотра.
- Если на голове есть рана, аккуратно наложите стерильную повязку. Если в ране находятся отломки кости, инородные предметы или осколки, ни в коем случае не трогайте их! В этой ситуации повязку накладывают вкруговую, обходя инородные тела.
- Приложить холод. В домашних условиях это может быть, например, упаковка замороженного горошка или лед, насыпанный в пластиковый пакет. Источник холода заворачивают в полотенце, чтобы предотвратить обморожение, и после этого прикладывают к месту травмы.
Диагностика черепно-мозговых травм у детей
Стандартным исследованием является рентген черепа — краниография — в прямой и боковой проекциях. С помощью рентгенографии легко выявить наличие переломов, так как кости черепа на снимках хорошо просматриваются.
При ЧМТ оптимально использовать компьютерную томографию (КТ). Она позволяет быстро оценить состояние мозга, определить наличие повреждений, внутричерепных кровоизлияний, их расположение. Это важно для выбора метода лечения.
Для более точной оценки состояния мозга используют магнитно-резонансную томографию (МРТ). МРТ лучше выявляет ушибы мозга и определяет участки ишемии. Метод также полезен для диагностики диффузного аксонального повреждения.
Если нет возможности провести КТ или МРТ, то для детей до года можно использовать нейросонографию — ультразвуковое исследование головного мозга. С помощью УЗИ можно увидеть очаги кровоизлияний и другие внутричерепные повреждения.
Лечение
Независимо от вида травмы лечение ЧМТ у детей следующее.
- Строгий постельный режим. Длительность зависит от степени тяжести: от одного–трех дней при легком сотрясении и до нескольких недель. При улучшении состояния врач разрешает сначала садиться в постели, а затем и вставать, но под присмотром специалистов.
- Охлаждение. Используют для уменьшения кровоизлияния и отека мозга, снижения интенсивности головной боли. Применяют пакеты со льдом или специальные приспособления. Через каждые два–три часа необходимо делать перерыв.
- Прием успокоительных и снотворных препаратов. Позволяют создать условия покоя для поврежденного органа (мозга), продлить естественный сон.
- Прием антигистаминных препаратов.
Назначение остальных средств зависит от клинической ситуации:
- Для уменьшения отека мозга применяют мочегонные средства.
- С целью снижения давления ликвора проводят разгрузочные спинномозговые пункции.
- Для защиты нейронов используют препараты, улучшающие микроциркуляцию, уменьшающие потребность мозга в кислороде.
- При повышении температуры — противовоспалительные средства.
- Антиагреганты и антикоагулянты — для профилактики тромбозов.
- При судорогах назначают противоэпилептические препараты.
При тяжелых ушибах, сдавлении мозга может потребоваться нейрохирургическая операция.
Последствия и осложнения в детском возрасте
Тяжелые ЧМТ у детей не обходятся без последствий. Их проявления заключаются в нарушении тех или иных функций организма и зависят от того, какой именно участок мозга поражен. Наиболее опасны проблемы с дыханием или глотанием. В этом случае показано реанимационное лечение: ребенок подключается к аппарату искусственного дыхания, а питательные вещества получает внутривенно или через зонд. Но и применение таких мер может оказаться безрезультатным, тогда исход будет летальным.
Менее тяжелые последствия заключаются в нарушении двигательных или когнитивных функций. Бывают случаи, когда ребенок перестает говорить, снижаются его интеллектуальные способности. Здесь большую роль играют реабилитационные мероприятия.
Возможно и такое, что спутником ребенка, перенесшего тяжелую ЧМТ, надолго станет такой диагноз, как посттравматическая энцефалопатия. Ее проявления зависят от тяжести заболевания: оно может привести как к проблемам со сном, так и к судорогам, психозам, снижению интеллекта. Высока вероятность развития эпилепсии. Тогда ребенку придется пожизненно проходить противосудорожную терапию.
Некоторые последствия черепно-мозговых травм могут быть отсроченными. Так, развитие лобных долей головного мозга длится до 16 лет. При травме, полученной в совсем раннем возрасте, ее осложнения могут проявиться через достаточно большой срок. Это касается, в частности, проблем с мелкой моторикой и функциями речи.
Какими бы ни были последствия ЧМТ, от дальнейшего наблюдения у невролога отказываться нельзя. Перед врачом стоит задача контролировать процесс развития ребенка, чтобы вовремя заподозрить отклонение от нормы и подобрать методы коррекции.
Особенности реабилитации детей после ЧМТ
Оптимально начинать курс реабилитации уже с первого месяца после травмы. В реабилитационном процессе можно условно выделить три этапа.
- Первый этап происходит одновременно с процессом лечения. Задача — максимально сохранить здоровье мозга, чтобы дальнейшее восстановление было успешным.
- Второй этап направлен на реабилитацию утраченных функций ребенка.
- Третий этап необходим для перехода и приспособления к повседневной жизни. Он направлен на дальнейшую адаптацию к учебе, общению со сверстниками и самообслуживанию.
Восстановление после ЧМТ у детей часто совмещается с обучением, закреплением новых навыков, с физическим и психическим развитием ребенка.
Какие применяются методы реабилитации после травмы головы у детей?
Нейропсихологическая реабилитация. Подразумевает работу с нейропсихологом. В занятия входит работа по восстановлению памяти, контроля над эмоциями и поступками, по повышению концентрации внимания.
Психотерапия может потребоваться даже при легких травмах головы. Психотерапевт работает со страхами, тревожностью, которые часто сопровождают травму, помогает корректировать другие психические нарушения. Для работы с детьми используется игровая и арт-терапия, музыкотерапия. Занятия в группах позволяют налаживать коммуникативные навыки.
Логопедическая реабилитация. Занятия с логопедом актуальны при нарушениях речи. В качестве вспомогательных методик может выступать специальная артикуляционная гимнастика и логопедический массаж, работа над растормаживанием речи.
Акватерапия. Нахождение в воде облегчает движения, успокаивает, снимает напряжение. Использование различных механизмов, емкостей, игрушек помогает в развитии тактильной чувствительности и тонкой моторики.
Бобат-терапия. Суть метода — в формировании новых нейронных связей взамен утраченных. Пациент с помощью терапевта много раз повторяет движение, максимально близкое к нормальному. Движение запоминается благодаря вновь образованным нейронным связям. У метода существуют противопоказания. К их числу относится эпилепсия, шизофрения или судорожная готовность.
PNF-терапия. Идея данного метода в том, что у каждого человека есть нереализованный потенциал движений. Терапевт стимулирует проприоцепцию (через «датчики», информирующие мозг о положении тела), чтобы получить ответ от нервной системы в виде адекватной работы мышц.
Экзарта. Это система подвесов, которая позволяет прицельно работать с каждой отдельной мышцей. Экзарту применяют при любой патологии, чтобы снизить боль, улучшить контроль движения, повысить выносливость.
Нейропсихологическая реабилитация требует немало времени и сил. Однако, если реабилитационные программы своевременно начинать и проводить в полной мере, у детей они дают замечательный результат. Современные методики помогают детям восстанавливаться даже после тяжелых черепно-мозговых травм и жить полноценно.
Источник
АЛГОРИТМ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ. ОТЁК ГОЛОВНОГО МОЗГА
| 15.04.2015, 18:52 | |||||
АЛГОРИТМ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ. ОТЁК ГОЛОВНОГО МОЗГА Отёк головного мозга — патологический процесс, характеризующийся избыточным накоплением жидкости в ткани мозга. Развивающееся при этом увеличение объёма головного мозга ведет к повышению внутричерепного давления. Для отёка головного мозга характерно накопление не столько внеклеточной жидкости, сколько увеличение объёма воды внутри клеток, прежде всего глиальных. В связи с этим более правильным будет термин «отёк-набухание головного мозга». Отёк мозга развивается при черепно-мозговых травмах (ЧМТ), опухолях, операциях на мозге, интоксикациях, острых нарушениях мозгового кровообращения (ОНМК), энцефалите, эпилептических припадках, заболеваниях крови и внутренних органов, эндокринных нарушениях, гипоксии, гипертензии, воздействии ионизирующего излучения. Патогенез. Повышается кровяное давление в капиллярах мозга вследствие повышения АД и расширения мозговых артерий, усиливается фильтрация воды из микрососудов в межклеточные пространства мозга и повреждаются его тканевые элементы, они становятся склонными к накоплению ионов и воды, вызывая их набухание. Нарушение проницаемости стенок микрососудов мозга, в результате которого белок плазмы крови проходят через гематоэнцефалический барьер в тканевые пространства мозга, повышает осмолярность межклеточной жидкости, повреждает клеточные мембраны, нарушая функцию нейронов мозга. Выделяют локальный и генерализованный (охватывающий одно/оба полушария) отёк головного мозга. Клиника: головные боли распирающего характера, на высоте которых может наблюдаться рвота, расстройство сознания по типу оглушения. Частый симптом — застойные диски зрительных нервов. Появляются стволовые симптомы: поражение глазодвигательных нервов (расширение зрачков и снижение зрачковых реакций), парез или паралич взора вверх и др. При сдавлении задней мозговой артерии ухудшается зрение или возникнет гомонимная гемианопсия (слепота в наружной половине полей зрения). Развивается децеребрационная ригидность (резкое повышение тонуса мышц разгибателей и относительное расслабление мышц сгибателей), гемипарез, вестибулярные расстройства, брадикардия, дисфагия, ригидность затылочных мышц. Возможна остановка дыхания и сердцебиения. Может повысится температура. Осложнения: вклинение мозга в большое затылочное отверстие, церебральная кома. Алгоритм оказания неотложной помощи
В стационаре – устранение причин, нарушающих венозный отток из полости черепа. При неэффективности консервативного лечения проводится операция — декомпрессионная трепанация черепа путём удаления костного лоскута с целью снижения повышенного вследствие отёка мозга ВЧД. | |||||
| Категория: Мои файлы | Добавил: o-l-g-a49 | |||||
| Просмотров: 3920 | Загрузок: | Рейтинг: 0.0/ | |||||
Источник
