Как снять отек лица при розацеа
Розацеа – это хроническое кожное заболевание, проявляющееся покраснением кожных покровов (эритемой), телеангиэктазиями (расширение мелких сосудов кожи), а также папулами и пустулами, по внешнему виду напоминающими акне. Заболевание отличается волнообразным течением с чередованием периодов обострений и ремиссий. Говоря о розацеа, часто используют термин «розовые угри».
Локализуется в основном на лице: в области лба, носа и подбородка. Редко – на шее, груди, волосистой части головы или ушах.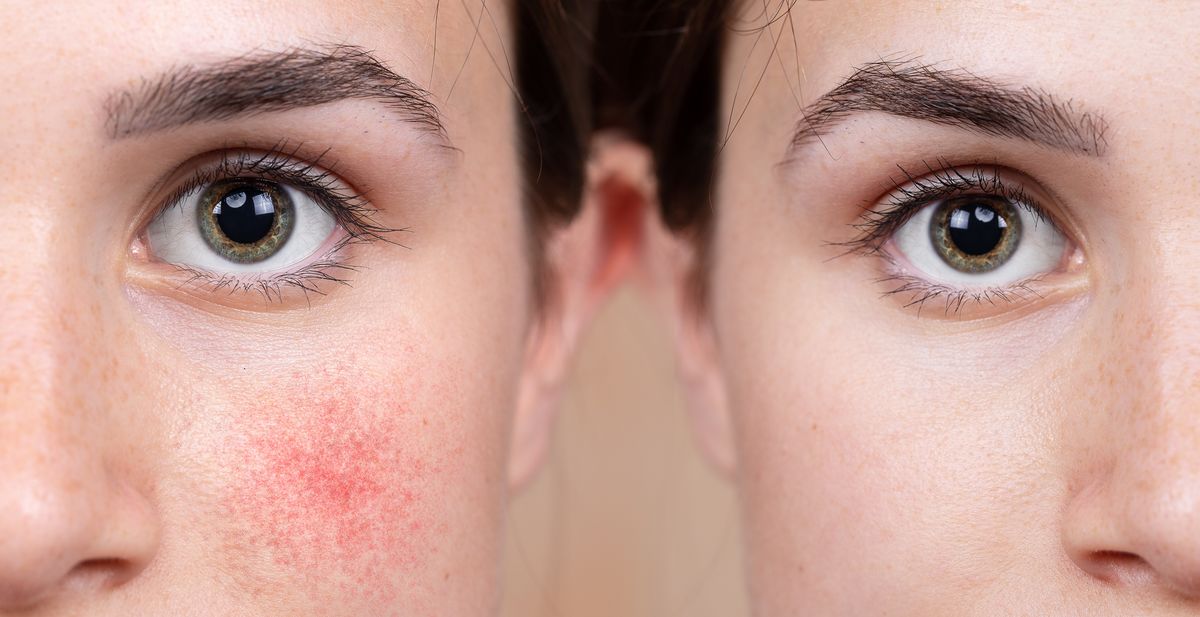
Места локализации розацеа:
Лицо: щеки, нос, скуловые дуги, подбородок и область вокруг рта, лоб, брови, конъюнктива глаз и век
Волосистая часть головы
Ушные раковины
Область декольте
Эпигастральная область (крайне редко)
Розацеа: подробнее о заболевании
Розацеа – генетическое состояние кожи, индивидуальная особенность строения сосудов и их реактивности. На долю розацеа в России приходится 5-7% всех дерматозов, но в последнее время количество таких пациентов увеличилось.
Зачастую пациент даже не подозревает о наличии у него заболевания, потому что симптоматика схожа с высыпаниями. Сложность в данном случае заключается в том, что акне и розацеа могут существовать у одного человека одновременно. Единственное, акне чаще встречается в более молодом возрасте, а розацеа – у людей в возрасте от 30 до 50 лет. Угревая сыпь с возрастом проходит, а розацеа «перерасти» нельзя.
Розацеа подвержены и мужчины и женщины в равной степени. У мужчин она встречается реже, но протекает в более тяжелой форме. У детей заболевание встречается редко.
Причины возникновения розацеа
Точные причины развития розацеа пока не установлены. Одна из основных версий – заболевание генетически обусловлено и возникает вследствие изменения тонуса поверхностно расположенных мелких сосудов (артериол).
Факторы, которые влияют на возникновение обострений розацеа:
Внешние факторы:
злоупотребление острой пищей, специями
употребление горячих напитков (60˚ и выше)
химические пилинги
применение препаратов с кортикостероидами (стероидная розацеа)
косметические средства с агрессивными компонентами
прием некоторых лекарственных средств
избыточная инсоляция, УФ-облучение
сильный ветер
воздействие высоких и низких температур
злоупотребление алкоголем
Внутренние факторы:
болезни желудочно-кишечного тракта (хронический, гастрит, хронический колит, хронический холецистопанкреатит)
эндокринологические патологии
нарушения в работе иммунной системы
первый и второй тип фоточувствительности по Фитцпатрику
нейровегетативные и микроциркуляторные расстройства
функциональная недостаточность периферического кровоснабжения
Чаще всего розацеа манифестирует в 30-40 лет. После 40 лет проявление симптоматики у женщин зачастую связано с менопаузой. После 50 лет и в детском возрасте первичное развитие заболевания происходит крайне редко.
В развитии заболевания большую роль играет генетический фактор. Розацеа может быть связана с особенностями строения сосудов или функционирования различных систем организма, которые влияют на формирование данного состояния. Исследования показали, что в 40% случаев заболевание имеется в анамнезе у родственников пациентов.
Классификация розацеа
Несмотря на то, что розацеа – это хроническое заболевание с периодами обострений и ремиссий, выделяется пять стадий развития патологического процесса:
Преходящая эритема центральной части лица. Кратковременные эпизоды покраснения, возникающие внезапно и исчезающие без последствий.
Стойкая (фоновая) эритема и телеангиэктазия. Развиваются вследствие расширения сосудистой сетки после многочисленных случаев преходящей эритемы.
Папулёзная стадия. На коже начинают образовываться папулы.
Пустулёзная стадия (появляются пустулы).
Инфильтративно-продуктивная стадия. Появляются отеки и фиброзно-гипертрофические изменения в коже.
Выделяют четыре подтипа розацеа:
Эритематозно-телеангиэктатическая розацеа. Ее отличают наличие транзиторной эритемы, переходящей в стойкую, телеангиэктазий и отечности.
Папуло-пустулезная розацеа. Для нее характерно образование папул и пустул на коже.
Фиматозная розацеа отличается утолщением кожи, появлением характерной бугристой поверхности и появлением шишковидных разрастаний в области носа, на лбу, на подбородке, на ушной раковине, на веке.
Офтальморозацеа. Может возникнуть на любой стадии заболевания (возможно даже до появления кожных симптомов) и характеризуется различными патологиями глаз. Чаще это блефарит (воспаление век) или конъюнктивит (воспаление слизистой оболочки глаза). В ряде случаев присоединяется мейбомиит (воспаление мейбомиевых желез, расположенных по краям век) и рецидивирующий халязион. В сложных случаях развивается кератит, склерит и иридоциклит.
Атипичные формы розацеа
Гранулематозная (люпоидная). Для нее характерно появление плотных желтоватых папул (гранулём), которые после вскрытия могут оставлять на коже рубцы.
Конглобатная. Появляются крупные узлы с признаками распространения гнойного процесса и свищи.
Галогеновая. Развивается вследствие приёма препаратов йода и брома, симптомы схожи с конглобатной формой.
Стероидная. Возникает вследствие длительного приёма местных стероидных препаратов.
Грамнегативная. Может развиваться в результате некорректной антибактериальной терапии, отличается присоединением грамотрицательных микроорганизмов.
Фульминантная. Отличается внезапным и стремительным развитием симптомов, включающих отек, гиперемию, папуло-пустулёзные образования с гнойным отделяемым.
Симптомы розацеа
Проявления заболевания зависят от того, на какой стадии развития находится заболевание.
Эритематозная стадия. Появляются и могут сохраняться в течение нескольких дней участки гиперемии на лице (лоб, нос, щеки), редко на груди, и телеангиэктазии. Постепенно количество приступов гиперемии и их длительность увеличиваются. Гиперемия становится ярче, иногда приобретает синеватый оттенок. Появляются отек и шелушение. Пациент ощущает жжение в местах локализации симптомов.
Папулезная (пустулезная) стадия. Параллельно с гиперемией возникают множественные сгруппированные мелкие папулы или пустулы с тонкими белесыми чешуйками. Основная локализация – нос и носогубные складки с последующим распространением на подбородок и лоб. Симптоматика сохраняется в течение нескольких недель.
В сложных случаях может появляться отек кожи, чаще всего в области между бровей. Пациент не испытывает дискомфортных ощущений, исключение составляет сильный зуд, когда процесс распространяется на волосистую часть головы. Может появиться сыпь на груди или на спине.
На папулезно-узловатой стадии происходит увеличение и слияние элементов сыпи, этот процесс сопровождается образованием узлов и бляшек. Возможна гиперплазия сальных желез с последующим фиброзом. На коже наблюдается эффект «апельсиновой корки», бугристость постепенно приводит к изменению формы носа, ушей, рельефа лба.
Классификация атипичных форм розацеа на лице
Гранулематозная (люпоидная) форма: красно-бурые папулы 2-4 мм с четкими границами, локализующиеся в области рта и глаз. Могут быть единичными или множественными.
Конглобатная форма: крупные узлы до 2 см, имеющие бурый или синеватый оттенок.
Фульминантная форма: внезапное появление множественных элементов: папул, пустул, узлов. Характерны отек и гиперемия с синеватым оттенком. Преимущественная локализация – лоб, подбородок, щеки. Протекает в тяжелой форме и плохо поддается лечению.
Лимфоэдема: цианотичная эритема и отек средней части лица, связанный с разрастанием соединительной ткани в результате хронического воспаления. Встречается очень редко.
Офтальморозацеа: в воспалительный процесс вовлекаются глаза, развивается кератит, конъюнктивит, блефарит, халязион и др.
Диагностика розацеа
Необходимые диагностические методики определяются в результате развернутой консультации врача-дерматолога, сбора анамнеза, проведения дерматоскопии и визуального осмотра.
Основной признак, указывающий на розацеа – это стойкая длительная (не менее трех месяцев) эритема центральной зоны лица, не захватывающая область кожи вокруг глаз.
Диагностические критерии
Основные:
нестойкая эритема;
стойкая эритема;
купероз;
папулы и/или пустулы.
Дополнительные:
ощущение жжения и покалывания, отёчность лица;
сухость кожи;
наличие воспалительных бляшек;
поражение глаз;
фиматозные разрастания.
Для установления диагноза, необходимо наличие не менее двух критериев.
Дополнительные инструментальные и лабораторные исследования необходимы для исключения заболеваний со схожей симптоматикой (различных дерматитов, системных заболеваний соединительной ткани и др.), а также для уточнения основных триггеров заболевания. От полученной информации зависит выбор тактики лечения.
В качестве основной диагностики розацеа используются:
микроскопия соскоба кожи
исследование содержимого пустул (для исключения вторичной бактериальной инфекции)
анализ крови на маркеры системных заболеваний соединительной ткани
допплерография (позволяет зафиксировать изменения скорости кровотока)
Дифференциальная диагностика
Розацеа важно дифференцировать с другими заболеваниями со схожей симптоматикой: вульгарными угрями, демодекозом, системной красной волчанкой, периоральным дерматитом, себорейным дерматитом, саркоидозом кожи, хроническим фотодерматозом.
От точности постановки диагноза зависит результативность лечения.
Лечение розацеа
Одним из важных компонентов эффективного лечения розацеа является правильный уход за кожей лица и грамотная профилактика.
Умываться теплой водой.
Исключить длительное пребывание на солнце, использовать кремы с SPF-фильтром не ниже 30.
В холодную погоду для защиты использовать жирные кремы.
Отказаться от бани и сауны.
Исключить длительную и интенсивную физическую активность.
Не использовать кремы с гормональными компонентами, особенно при лечении стероидной розацеа.
Косметические средства не должны содержать сосудорасширяющие компоненты, спирты, тяжелые масла.
Для обеспечения успеха терапии также важна диета. Рекомендуется исключить острые, соленые и копченые блюда из рациона, не употреблять алкоголь, кофе и крепкий чай. Рекомендуется ввести в рацион больше овощей и фруктов, молочнокислых продуктов. Важно употреблять блюда теплыми, не горячими.
Необходимо выяснить основной источник, провоцирующий симптомы, и исключить все обстоятельства, которые могут к ним приводить. Наблюдайте причинно-следственные связи при обострениях. Этим вы поможете врачу подобрать персонифицированное и наилучшее для вас лечение.
Медикаментозное лечение розацеа
Лекарственная терапия назначается с учетом стадии, длительности и особенности течения заболевания, выраженности симптомов. Антибактериальная терапия назначается в случае инфекционной природы элементов сыпи. При тяжелых формах розацеа часто назначают антибиотики широкого спектра действия.
Для купирования воспалительного процесса используются нестероидные противовоспалительные препараты, а при отсутствии результата – глюкокортикостероиды. Могут быть рекомендованы препараты, снижающие активность сальных желез и нормализующие кератинизацию кожи.
Специальные кремы и мази от розацеа назначаются при бактериальной инфекции. Они должны обладать противовоспалительным, антимикробным, противоотечным, подсушивающим и заживляющим эффектом.
Антибактериальные наружные средства часто содержат метронидозол и эффективно справляются с большинством возбудителей гнойных процессов, избавляя от гнойничков.
Немедикаментозное лечение:
лазеротерапия,
IPL-терапия (лечение высокоинтенсивными вспышками света),
микротоковая терапия,
криотерапия.
Лазеротерапия
Принцип действия лазеротерапии (фототерапии) заключается в воздействии лазерным лучом на расширенные сосуды, в результате происходит их коагуляция и симптомы уходят. Для достижения стойкого результата требуется несколько сеансов.
Лазеротерапия зачастую входит в состав комплексного плана лечения розацеа. Действие лазера оказывает антисептический и антибактериальный эффект, необходимый при лечении папулопустулезных форм заболевания. Лазеротерапия способствует достижению более стойкой и длительной ремиссии.
Криотерапия также один из эффективных методов лечения розацеа. Она помогает устранить воспаление и дискомфорт, восстановить микроциркуляцию и обменные процессы в коже.
Группы риска развития розацеа
Розацеа генетически обусловленное заболевание, если родственники страдают этим заболеванием, человек находится в зоне риска.
Люди, которые злоупотребляют загаром, не используют солнцезащитные срдства
Люди, которые часто принимают контрастный душ, предпочитают горячие ванны
Люди, которые часто меняют косметические средства, неправильно подбирают ежедневный уход
Люди, которые часто путешествуют из жаркого климата в холодный или подвергаются резкой смене температур
Люди, злоупотребляющие алкоголем и табакокурением
Люди с сухой кожей, склонной к проявлениям аллергических реакций
Люди с нарушениями в работе желудочно-кишечного тракта
Профилактика розацеа
Главная профилактика розацеа – это, прежде всего, грамотная терапия сосудов.
Профилактика розацеа заключается также в минимизации воздействия провоцирующих заболевание факторов:
минимизировать пребывание на открытом воздухе при сильном ветре и в мороз, использовать защитные средства;
исключить посещение солярия, не находиться под прямыми солнечными лучами в период максимальной солнечной активности, наносить косметические средства с SPF-защитой, носить головные уборы с широкими полями;
отказаться от посещения бани и сауны;
выбирать страны с мягким прохладным климатом для проведения отпуска;
поддерживать оптимальный температурный режим и влажность в помещении;
максимально сократить наличие в рационе острых, пряных, жирных и жареных блюд, не употреблять горячую пищу и напитки;
исключить употребление алкоголя и табакокурение;
отказаться от агрессивных эстетических процедур: химических и механических пилингов, дермабразии;
обеспечить деликатный уход за кожей лица: использовать мягкие очищающие средства без детергентов, спирта и других раздражающих компонентов, пользоваться увлажняющими средствами;
если обострения связаны с приемом препаратов, необходимо проконсультироваться с врачом по вопросу их замены.
исключить длительное пребывание на солнце, использовать кремы с SPF-фильтром не ниже 30.
в холодную погоду для защиты использовать жирные кремы.
отказаться от бани и сауны.
исключить длительную и интенсивную физическую активность.
не использовать кремы с гормональными компонентами, особенно при лечении стероидной розацеа.
косметические средства не должны содержать сосудорасширяющие компоненты, спирты, тяжелые масла.
Розацеа хорошо поддается лечению, течение заболевания в большинстве случаев можно успешно взять под контроль. Благодаря профессионализму лечащего врача-дерматолога и соблюдению всех рекомендаций по лечению и профилактике возможно добиться стойкой длительной ремиссии.
Записаться на прием к специалистам ЕМС можно по телефону +7 (495) 933 66 55, или заполнив online форму на сайте
Источник
Из этой статьи вы узнаете:
- причины появления розацеа на лице,
- какую роль тут играет солярий,
- симптомы, эффективные препараты,
- отзывы о лечении розацеа лазером и IPL.
Розацеа – это хроническое заболевание кожи, которое проявляется в виде эритемы (покраснения) кожных покровов, телеангиэктазий, а также папул и пустул, напоминающих обычные прыщи. В силу последнего это заболевание также называют термином «розовые угри». Возникает розацеа преимущественно в средней трети лица, а также в области лба, носа и подбородка. В редких случаях она может возникать за пределами лица – в основном на шее, груди, коже головы или ушах.
Типичные места локализации Розацеа –
Предрасполагающим фактором к появлению розацеа считается, например, воздействие солнечного УФ-излучения, которое стимулирует выработку фактора роста эндотелия сосудов и приводит к появлению сеточек мелких капилляров, т.е. телеангиэктазий. Соответственно, розацеа может легко появиться и после солярия. Другим факторами являются генетическая предрасположенность (связанная с лабильностью стенок сосудов), а также индивидуальная склонность человека к покраснению кожи, которая связана в том числе и с поверхностным расположением сосудов.
Помимо этих факторов влияние могут оказывать – 1) паразитарное заболевание кожи, вызванное клещами Demodex folliculorum, а также бактерии Staphylococcus epidermidis, 2) заболеваниях ЖКТ, ассоциированные с инфицированием кишечника бактерией Helicobacter pylori. В исследованиях было обнаружено, что при наличии воспаления кишечника и Helicobacter pylori возникает гиперсенсибилизация чувствительных нейронов в области лица (посредством синтеза брадикинина, являющегося мощным дилататором сосудов).
Чаще всего заболевание выявляется у пациентов 30-50 лет, и по статистике встречается у 10% населения. Отмечено, что розацеа чаще возникает у людей со светлой кожей, которые легко краснеют. Чаще всего это женщины со светлой кожей, светлыми волосами и голубыми глазами. У мужчин заболевание развивается реже, но при этом чаще развиваются фиматозные изменения. В зависимости от клинических проявлений розацеа принято делить на 4 типа, о которых мы расскажем ниже.
Розацеа на лице: фото, симптомы
Симптомы розацеа обычно начинаются с появления эритемы – стойкого временного покраснения на щеках, носу, лбу или подбородке. Либо другой вариант – покраснение может наблюдаться в виде частых быстро-проходящих вспышек покраснения лица, которые принято называть термином «гиперемия». В обоих случаях возникающее покраснение может сопровождаться ощущением тепла или жжения. Со временем периоды покраснения кожи становятся все более длительными, а интенсивность – более выраженной.
Розацеа на лице: фото, симптомы
Параллельно с этим на коже лица появляются видимые мелкие кровеносные сосуды, которые принято называть телеангиэктазиями или сосудистыми звездочками. При отсутствии лечения начинают появляться воспалительные элементы – папулы или пустулы (они выглядят как обычные гнойные прыщи). В тяжелых случаях кожа может постепенно начать утолщаться, в этом случае она также становится рыхлой. Это может привести к обезображиванию лица. Если этот процесс возникает на носу, то он именуется термином «ринофима».
Поражение глаз при розацеа возникает примерно у 50% пациентов, в результате чего они выглядят раздраженными, отечными или налитыми кровью. При отсутствии своевременного лечения такое воспаление может привести к повреждению роговицы и потере остроты зрения. Все вышеперечисленные симптомы относятся к основным.
Вторичные признаки –
также исследователи выделяют второстепенные признаки розацеа, которые однако проявляются не изолированно, а в комбинации с одним или несколькими основными признаками. Это может быть чувство жжения или зуда кожных покровов на лице. Либо это могут быть немного возвышающиеся над поверхностью кожи красные пятна (в виде бляшек). Либо кожа в средней трети лица может выглядеть сухой, грубой, шелушащейся.
Далее мы переходим к схемам терапии разных форм розацеа. И тут нужно отменить, что при возникновении розацеа на лице причины и лечение будут всегда тесно взаимосвязаны, и поэтому особенно важно на первом этапе выявить причинный фактор, а также триггеры, приводящие к обострению течения заболевания.
Розацеа на лице: лечение, препараты
При возникновении розацеа на лице – лечение и препараты может существенно отличаться в зависимости от формы этого заболевания. При этом следует иметь в виду, что некоторые пациенты одновременно имеют признаки сразу нескольких форм розацеа. Итак, основными подтипами этого заболевания являются –
- эритематозно-телеангиэктатическая форма,
- папуло-пустулезная форма,
- фиматозная форма (ринофима),
- офтальморозацеа.
1. Эритематозно-телеангиэктатическая форма –
Клинические особенности –
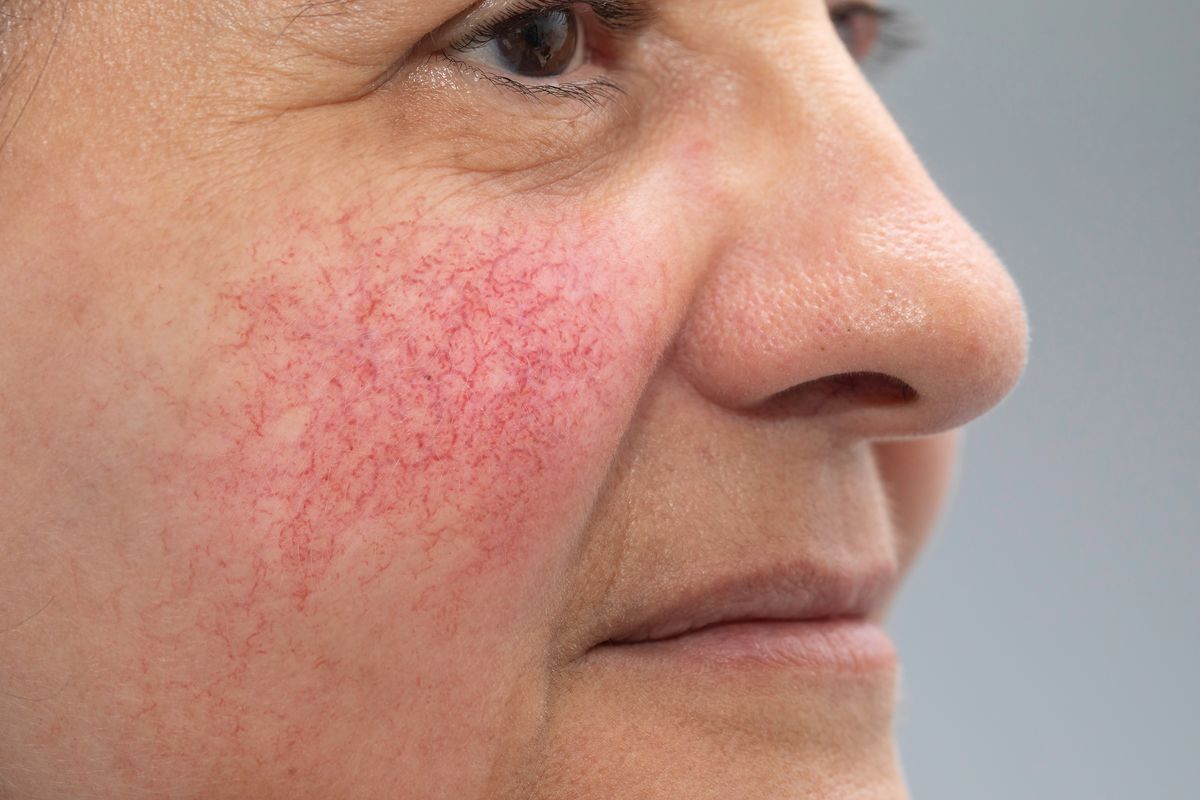
данный тип характеризуется либо появлением стойкой эритемы (т.е. покраснения) в средней трети лица, либо частыми, но быстро проходящими приступами гиперемии. Гиперемия от эритемы отличается прежде всего своей длительностью – она имеет свойство быстро проходить, при этом выраженность покраснения при гиперемии может быть от умеренной до очень интенсивной. Кроме этого пациенты часто жалуются на проглядывающие сквозь кожу мелкие кровеносные сосуды (телеангиэктазии), а также на отечность лица, шероховатость кожи или шелушение, ощущение стягивания.
Телеангиэктазии при розацеа: фото
Реклама
При этой форме большинство пациентов связывают резкое ухудшение состояния с воздействием раздражающих факторов – употребление горячих напитков, острой пищи, воздействие солнца, тепла и др. Как правило, эти пациенты отличаются чувствительной кожей и поэтому в ответ на нанесение на поверхность кожи различных средств – у них часто возникает в коже ощущение жжения и покалывания. Многие пациенты при этом типе розацеа не считают, что они чем то болеют, и не обращаются за квалифицированной помощью (24stoma.ru).
Схемы лечения эритематозно-телеангиэктатической формы –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | В дополнение к вышесказанному:
|
Тяжелое течение – | В дополнение к вышесказанному:
|
* Эффективность препаратов с бримонидином была подтверждена в клинических исследованиях «Fowler J, Jackson M, Moore A, опубликованных в журнале Drugs Dermatol 2013; 12: 650-656».
Розацеа на лице: лечение эритематозно-телеангиэктатической формы (фото до и после)
2. Папуло-пустулезная форма –
Папуло-пустулезная форма розацеа проявляется в виде стойкой эритемы в средней трети лица, на фоне которой имеются единичные или множественные папулы или пустулы (имеют вид прыщей). У некоторых пациентов могут наблюдаться бляшки, возвышающиеся над поверхностью кожи. При лечении этой формы на первом этапе важнее всего убрать воспалительный компонент, и только после этого переходить к коррекции эритемы или телеангиэктазий.
Схемы лечения папуло-пустулезной формы –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | |
Тяжелое течение – | В дополнение к вышесказанному:
|
* Эффективность препаратов с Ивермектином была подтверждена в клинических исследованиях «Stein Gold L, Kircik L, Fowler J, опубликованных в журнале Drugs Dermatol 2014; 13: 316-323».
Розацеа: лечение папуло-пустулезной формы (фото до и после)
3. Фиматозная форма (ринофима) –
Фиматозными изменениями называют утолщение кожи (преимущественно в области носа) – с появлением на ней шероховатостей, неровностей, узелков. Утолщение может носить выраженный характер и тогда оно приводит к частичному обезображиванию лица. Чаще возникает у мужчин, т.к. они реже обращаются за медицинской помощью на ранних этапах заболевания. Утолщение кожи носа называют термином «ринофима». Редко фиматозная форма может наблюдаться на подбородке, на лбу, щеках, ушах и веках.
Также при той форме могут возникать телеангиэктазии, гиперплазия сальных желез. В дермальном слое кожи наблюдается плотный воспалительный инфильтрат, на месте которого потом происходит, например, разрастание и фиброз тканей с образованием узлов. Существует несколько гистологических типов ринофимы, например, фиброзная, железистая, фиброангиоматозная и др.
Схемы лечения фиматозной формы –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | В дополнение к вышесказанному:
|
Тяжелое течение – |
Ринофима: удаление избытка тканей СО2-лазером
4. Офтальморозацеа –
При этой форме розацеа глаза пациентов имеют отечный или налитый кровью вид. Пациенты жалуются на ощущение инородного тела в глазу, жжение, покалывание, сухость, зуд, светочувствительность, затуманенное зрение, телеангиэктазии краев век, на эритему вокруг глаз, блефарит, рецидивирующий конъюнктивит, ирит… При этой форме может произойти и снижение остроты зрения, например, из-за кератита роговицы.
При офтальморозацеа многие пациенты ошибочно самостоятельно лечат глаза, принимая начало заболевания за симптомы аллергической реакции. В результате пациенты попадают к офтальмологу чаще всего уже со средне-тяжелыми формами заболевания.
Схемы лечения офтальморозацеа –
| Выраженность | Лечение |
Мягкое течение – |
|
Умеренное течение – | В дополнение к вышесказанному:
|
Тяжелое течение – | В дополнение к вышесказанному:
|
Реклама
Факторы, провоцирующие вспышки розацеа –
Следующий список триггеров, которые могут привести к вспышкам розацеа был составлен на основе клинических исследований и опубликован «Национальным обществом Розацеа» (США).
| Факторы, которые могут вызвать вспышки розацеа | ||
Продукты – печень, Эмоциональные состояния – стресс, | Лекарства – некоторые анальгетики, Средства по уходу за кожей – косметические средства и лаки для волос, содержащие спирт, Напитки – любой алкоголь (особенно красное вино), | Погода – пребывание на солнце, Температурные – сауна, Медицинские условия – менопауза, Физическая нагрузка – активный спорт, |
Важность различных факторов –
Ниже мы разделим эти факторы по силе (от самых сильных – к самым слабым). Напротив каждого фактора вы увидите процент людей, у которых данный фактор был значимым и почти обязательно приводил к развитию вспышки розацеа. Данный список составлен на основе опроса более тысячи пациентов, и также опубликован Национальным обществом Розацеа.
В каком проценте случаев факторы приводят к обострениям –
- воздействие солнца – 81%,
- эмоциональный стресс – 79%,
- жаркая погода – 75%,
- ветер – 57%,
- тяжелые упражнения – 56%,
- потребление алкоголя – 52%,
- горячие ванны – 51%,
- холодная погода – 46%,
- острая пища – 45%,
- влажность – 44%,
- высокая температура тела – 41%,
- некоторые средства по уходу за кожей – 41%,
- горячие напитки – 36%,
- определенная косметика – 27%,
- лекарственные препараты – 15%,
- медицинские условия (см.выше) – 15%,
- некоторые фрукты – 13%,
- маринованное мясо – 10%,
- некоторые овощи – 9%,
- молочные продукты – 8%,
- другие факторы – 24%.
Уход за кожей и косметика –
Бережный уход за кожей и эффективное использование косметики могут улучшить внешний вид вашей кожи, но вы должны использовать средства, которые подходят для чувствительной кожи. Избегайте любых средств, которые вызывают жжение, покраснение или раздражение. Стоит отказаться и от средств для химического и механического пилинга. Кроме раздражающих средств к компонентам, провоцирующих вспышки розацеа, относят –
- спирт,
- гамамелис,
- ароматизаторы,
- ментол,
- мята перечная,
- эвкалиптовое масло.
Старайтесь использовать средства не содержащие отдушек и сильных консервантов. Всегда внимательно читайте список ингредиентов. Не используйте сразу много различных средств. Прежде чем использовать продукт на лице – протестируйте его на шее. Кроме того учтите, что пациентам с розацеа особенно в зимний период (а также при сухом воздухе в помещении или на улице) – нужно регулярно пользоваться увлажняющими кожу кремами. Это снизит раздражение кожи и уменьшит риск вспышек.
Средства для и после бритья у мужчин –
бритье может стать большой проблемой для мужчин с розацеа, поэтому один из вариантов – использование электрической бритвы. Также вы должны избегать использования любых лосьонов или средств для бритья и после бритья, содержащих спирт, ментол и др. раздражающие вещества. Используйте мягкие бальзамы после бритья, чтобы успокоить и увлажнить кожу.
Средства защиты от солнца –
Воздействие активного солнечного излучения является главным фактором, вызывающим вспышки розацеа и появление телеангиэктазий. Существует 2 типа повреждающих солнечных лучей – UVA-излучение и UVB-излучение. Солнечное излучение примерно на 96,5% состоит из излучения первого типа, и на 3,5% – второго типа. UVA-лучи глубже проникают в кожу, они приводят к старению кожи, развитию меланом и действуют на кожу на протяжении всего светлого времени суток.
Не смотря на то, что UVB-лучей мало (всего 3,5%) – они способствуют развитию рака кожи. Пациентам с розацеа нужно выбирать средства защиты от солнца, которые защищают сразу от двух типов излучения, причем с SPF от 15 и выше. Минимальным раздражающим действием на кожу будут обладать средства от солнца с минеральными, а не химическими компонентами. К таким компонентам относится окси
