Если рана гноится и отекла

При получении раны любого характера наиболее важным моментом является предотвращение возможного инфицирования тканей, что значительно осложнит лечение и увеличит период заживления повреждения.
Если же инфицирование произошло и наблюдается активный гнойно-воспалительный процесс, важно знать, какие меры следует принять для исправления такой ситуации.
Что делать если рана загноилась, чем лечить загноившуюся рану, какие мази можно использовать и как лечить гнойную травму в домашних условиях – обо всем этом вы подробнее узнаете, прочитав эту статью.
Признаки инфекционного процесса в ране
Важно помнить о том, что любая из полученных ран, независимо от ее вида, размера и степени тяжести, считается инфицированной вредоносными микроорганизмами. Исключение здесь составляют только травмы, появившиеся в результате хирургических вмешательств и проведения операций, поскольку они сразу же проходят необходимую обработку, а потому считаются стерильными.
При развитии инфекции, попавшей в рану вместе с травмирующим предметом или из окружающей среды, можно наблюдать определенные признаки. В частности, на ранней стадии развития инфекции анаэробного характера появляются выраженные интенсивные боли в месте травмы, создающие ощущение распирания тканей. При этом боль может появиться неожиданно, казалось бы, на общем фоне нормального состояние пациента и относительного благополучия. Проявиться подобная боль может в разный период, который может составить от нескольких часов после обработки травмы до 1 – 2 дней.
Характер боли при этом отличается интенсивностью и упорностью, устранить такие ощущение не удается никакими лекарственными препаратами. Боль сохраняется даже после снятия повязки или их ослабления, становится изматывающей, постоянной, нарушает сон больного и его покой.
Через некоторое время после инфицирования в месте ранения начинается появляться выраженная отечность, возникающая в направлении от периферической части травмы гнойного типа к ее центру, при этом поверхность тканей приобретает либо резкую бледность, либо багрово-синюшный цвет.
Может наблюдаться явление крепитации тканей, когда в них начинают скапливаться газы. Постепенно начинают проявляться и клинические признаки наличия токсико-инфекционного шока.
В некоторых случаях признаки инфекции могут быть сглаженными, не указывающими на наличие явного патологического процесса. В этом случае для уточнения диагноза и выявления развития инфекции проводится специальное бактериологическое исследование.
Что делать если гноится рана
Цель обработки гнойной раны, в которой наблюдается нагноение, всегда заключается в том, чтобы удалить из нее не только выступающий гной, но и омертвевшие ткани.
 Перед началом проведения обработки раны важно тщательно вымыть руки с мылом, а также следить за чистотой и стерильностью всех применяемых материалов и инструментов. Руки можно обработать антисептиком, после чего следует надеть медицинские одноразовые перчатки.
Перед началом проведения обработки раны важно тщательно вымыть руки с мылом, а также следить за чистотой и стерильностью всех применяемых материалов и инструментов. Руки можно обработать антисептиком, после чего следует надеть медицинские одноразовые перчатки.
Бинты, как и марля для вкладышей в повязки и марлевые салфетки должны быть стерильными. Это условие является обязательным. Инструменты, применяемые при перевязке, должны быть простерилизованы.
После удаления грязной повязки с поврежденного участка и проведения первичной очистки от гноя, перчатки необходимо сменить. После этого следует с помощью пинцета взять салфетку из марли, пропитать ее зеленкой или йодом, и на несколько раз обработать поверхность кожи вокруг раны. Такая мера необходима для предотвращения повторного инфицирования травмированного участка бактериями и микробами, находящимися на поверхности кожного покрова.
Далее проводится обработка самой раны, при этом важно помнить о том, что использование воды в этом процессе приводит к значительному ухудшению состояния и осложнению лечения.
Для обработки самой раны и ее очистки от гноя следует использовать специальные антисептические препараты, такие как перекись водорода, Хлоргексидин, слабый раствор марганцовки.
После проведения промывания и очистки следует наложить специальную мазь, относящуюся к категории антибактериальных, обладающую противомикробным действием, например, Левомеколь, Солкосерил, состав Вишневского. Мазь наносится непосредственно на поверхность раны, прикрывается стерильной марлевой салфеткой, которая прикрепляется кусочками пластыря или стерильным бинтом.
Лечение гнойных ран всегда заключается в правильном и регулярном проведении обработок, смены повязок, а также наложении на место ранения специализированных мазей. Лечение должно быть максимально интенсивным, поэтому важно проводить обработки и смену повязок каждые 4 – 6 часов.
Препараты для лечения загноившихся ран
Основными средствами лечения гнойных ран являются специализированные мази, к которым в медицине предъявляются особые требования.
Средства для лечения гнойных ран должны:
- Эффективно уничтожать инфекции, находящиеся внутри травмы.
- Замедлять и полностью останавливать развитие процесса воспаления.
- Очищать ранения от выделяющегося гноя, а также омертвевших участков поврежденных тканей.
- Образовывать надежный барьер, защищающий ранение от проникновения различных вредоносных микроорганизмов из окружающей среды.
- Не создавать препятствий выведению гноя. Гнойные образования должны иметь свободный выход.
При лечении на первом этапе восстановительного процесса, начинающегося примерно с третьего дня после получения раны, рекомендуется применять мази, имеющие водную основу, например, Сульфамеколь, Левомеколь, а также Диоксин в концентрации 5%. Кроме этого, на раненные участки после их очистки и обработки наносят мази, цель которых заключается в остановке роста и распространения бактерий, а также в ускорении процессов регенерации тканей.
Важно, чтобы наносимые мази ускоряли процесс грануляции. Можно использовать и мази, содержащие антибиотики, например, Тетрациклиновую или Гентамициновую.
Применяются в лечении и мази, оказывающие комбинированное действие, способные не только устранять имеющийся воспалительно-инфекционный процесс, но и стимулировать заживление повреждения. К таким средствам можно отнести известную всем мазь Вишневского, Оксициклозоль, а также Левометоксин. Нанесение таких препаратов под лечебные повязки стимулирует более быстрое образование рубца.
Нередко в лечении гнойных ран применяют и обычную Ихтиоловую мазь, имеющую бюджетную стоимость и отличную эффективность. Она обладает выраженным антисептическим действием, оказывает обезболивающий эффект на поврежденные ткани. Кроме этого мазь с ихтиолом обладает противовоспалительными свойствами.
Важным моментом является то, что этот препарат при нанесении на раны не попадает в общий кровоток, а потому не оказывает системного действия и влияния на весь организм. Такие свойства препарата позволяют применять его даже при лечении беременных и кормящих женщин.
Народные методы обработки гнойных ран
Как лечить загноившуюся рану в домашних условиях:
- Сок алоэ может применяться не только для промывания гнойных ран, но и для проведения примочек и компрессов, для чего можно использовать и разрезанные вдоль свежие листья растения.
- Листья винограда (тщательно промытые), а также кашицу из них можно прикладывать к травме, предварительно обернув бинтом. Такой компресс позволяет очистить место ранения от выделяющегося гноя в течение одних суток. Кроме этого, листья винограда обладают и кровоостанавливающим действием.
-
 Убрать из раны засохшую кровь, а также предотвратить распространение воспаления можно с помощью кратковременных (по 5 – 7 минут) примочек из сока квашеной капусты.
Убрать из раны засохшую кровь, а также предотвратить распространение воспаления можно с помощью кратковременных (по 5 – 7 минут) примочек из сока квашеной капусты. - Корень аира болотного обладает отличным лечебным действием в отношении гнойных ран. Отваром корня можно промывать травмированные участки, проводить их очистку, после чего обработанную поверхность можно посыпать порошком из перемолотого сухого корня. Такое средство обладает выраженным бактерицидным действием.
- Устранить выработку гноя в небольших ранах можно с помощью листьев подорожника, путем наложения их на повреждение на 20 – 30 минут. Такая мера позволяет значительно ускорить процесс заживления.
- Сок свежего лука, разведенный кипяченой водой, является отличным средством для промывания воспаленных и гноящихся ран. Также из лука можно делать примочки, завернув измельченную массу в кусок стерильного бинта и приложив его к травме на 15 – 20 минут.
- Отличным средством является и ромашка. Отвар этого растения можно использовать для промывания ран и наложения компрессов. Такое средство обладает выраженным антисептическим и противовоспалительным эффектом. Кроме этого, можно накладывать и компрессы из измельченных цветков и листьев свежего растения.
Когда следует обратиться к врачу
Обращаться к доктору за помощью следует при получении любого достаточно серьезного ранения кожных покровов и мягких тканей.
Конечно, мелкие повреждения, такие как обычные бытовые порезы кухонным ножом при приготовлении пищи, царапины и прочие небольшие травмы, можно лечить дома самостоятельно, применяя правильные средства и проводя своевременную обработку ран. Но при более серьезных повреждениях следует обращаться к доктору.
Обращение к врачу является обязательным, если в полученной ране начинают появляться признаки воспаления, боль, отечность тканей, сильное покраснение и образование гноя.
Что делать если рана гноится и не заживает в течение длительного времени? Если в этом случае состояние пациента ухудшается, то следует срочно обратиться к доктору.
Источник
Гнойные раны – это повреждения кожных покровов и подлежащих тканей с формированием гнойного очага. Патология проявляется значительным отеком, гиперемией окружающих тканей и интенсивным болевым синдромом. Боли могут быть дергающими, распирающими, лишающими сна. В ране видны омертвевшие ткани и скопления гноя. Наблюдается общая интоксикация, сопровождающаяся повышением температуры, ознобами, головной болью, слабостью и тошнотой. Лечение комплексное, включает в себя промывание и дренирование ран (при необходимости производится вскрытие гнойных затеков), лечебные повязки, антибиотикотерапию, дезинтоксикационную терапию, иммунокорригирующую терапию и стимуляцию восстановительных процессов.
Общие сведения
Гнойная рана – дефект тканей, в просвете которого содержится гнойный экссудат, а по краям определяются признаки воспаления. Гнойные раны являются самым распространенным осложнением чистых ран, как случайных, так и хирургических. По различным данным, несмотря на строгое соблюдение стерильности в ходе операций, количество нагноений в послеоперационном периоде колеблется от 2-3 до 30%. Возбудителями гнойного процесса в случайных и хирургических ранах чаще всего становятся так называемые гноеродные микробы (стафилококки, стрептококки и т. д.). Лечением ранее необработанных гнойных ран занимаются хирурги, лечение случайных ран, нагноившихся после ПХО, осуществляют травматологи-ортопеды. Лечение нагноившихся хирургических ран находится в ведении специалистов, проводивших операцию: хирургов, травматологов, сосудистых хирургов, торакальных хирургов, нейрохирургов и т. д.
Причины
В настоящее время как в травматологии и ортопедии, так и в хирургии принято считать, что любая случайная рана является инфицированной, то есть, содержит определенное количество бактерий. Однако бактериальное загрязнение не обязательно влечет за собой нагноение. Для развития инфекции необходимо сочетание следующих факторов: достаточное повреждение тканей; наличие в полости раны нежизнеспособных тканей, инородных тел и излившейся крови; достаточная концентрация патогенных микроорганизмов. Чаще всего в гнойных ранах обнаруживаются гноеродные бактерии (стрептококки, стафилококки, клебсиеллы, протей, кишечная палочка, псевдомонады и т. д.). Вместе с тем, в ряде случаев гнойный процесс может быть вызван пневмококками, шигеллами, сальмонеллами, микобактериями и т. д.
Согласно результатам проведенных исследований, для развития нагноения в нормальных неповрежденных тканях необходимо сто тысяч микробов на 1 гр. ткани. При определенных условиях «критический уровень» бактериальной обсемененности может снижаться. В случае, если в ране есть инородные тела и свернувшаяся кровь, для нагноения достаточно десяти тысяч микробов на 1 гр. ткани. А при лигатурной ишемии, вызванной нарушением питания тканей в области завязывания лигатуры, критический уровень снижается до одной тысячи микробных тел на 1 гр. ткани.
В числе других факторов, увеличивающих вероятность развития гнойного процесса, – локализация и вид раны, общее состояние организма, наличие соматических заболеваний, сахарного диабета и сосудистых нарушений, возраст, конституция и даже время года. Гнойные раны – частое осложнение случайных колотых, рвано-ушибленных ран и ран, сопровождающихся размозжением мягких тканей. Причиной нагноения колотых ран является затруднение оттока вследствие небольшого отверстия на коже, тонкого и длинного раневого канала. Высокая вероятность нагноения рвано-ушибленных ран и ран с размозжением мягких тканей обусловлена наличием обильных загрязнений и/или большого количества нежизнеспособных тканей. Реже всего, благодаря неглубокому раневому каналу и незначительному повреждению краев, нагнаиваются резаные раны.
Лучше всего заживают раны в области головы и шеи. Несколько чаще нагноение возникает при ранах ягодичной области, спины, груди и живота, еще чаще – при повреждении верхних и нижних конечностей. Хуже всего заживают раны стоп. Хороший иммунитет снижает вероятность развития гнойных ран при незначительном бактериальном осеменении. При значительном осеменении и удовлетворительном состоянии иммунной системы нагноение протекает более бурно, но процесс обычно носит локализованный характер и быстрее завершается выздоровлением. Иммунные нарушения становятся причиной более вялого и длительного заживления гнойных ран. Увеличивается вероятность распространения инфекции и развития осложнений.
Тяжелые соматические заболевания влияют на общее состояние организма и, как следствие – на вероятность нагноения и скорость заживления ран. Однако особенно сильное негативное влияние в силу сосудистых и обменных нарушений оказывает сахарный диабет. У пациентов, страдающих этим заболеванием, гнойные раны могут возникать даже при небольших травмах и незначительном бактериальном осеменении. У таких больных наблюдается плохое заживление и выраженная тенденция к распространению процесса. У здоровых молодых людей раны, в среднем, нагнаиваются реже, чем у пожилых, у худых – реже, чем у полных. Вероятность нагноения раны увеличивается летом, особенно в жаркую и влажную погоду, поэтому плановые операции рекомендуют проводить в холодное время года.
Симптомы гнойных ран
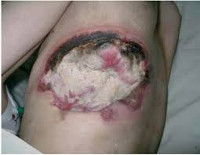
Выделяют местные и общие симптомы патологии. К местным симптомам относится дефект тканей с наличием гнойного экссудата, а также классические признаки воспаления: боль, местное повышение температуры, местная гиперемия, отек окружающих тканей и нарушение функции. Боль при гнойной ране может быть давящей или распирающей. При затруднении оттока (вследствие образования корки, формирования затеков, распространении гнойного процесса), скоплении гноя и повышении давления в воспаленной области боль становится очень интенсивной, дергающей и нередко лишает пациентов сна. Кожа вокруг раны горячая. На начальных стадиях, в период образования гноя, наблюдается покраснение кожных покровов. При длительном существовании раны краснота может сменяться багровой или багрово-синюшной окраской кожи.
В месте поражения можно выделить два типа отека. В краях раны – теплый воспалительный. Совпадает с зоной гиперемии, обусловлен нарушением кровотока. Дистальнее раны – холодный реактивный. Гиперемия в этой зоне отсутствует, а отечность мягких тканей вызвана нарушением оттока лимфы из-за сдавления лимфатических узлов в области воспаления. Нарушение функции пораженного отдела связано с отеком и болью, выраженность нарушения зависит от размеров и локализации гнойной раны, а также от объема и фазы воспаления.
Основным признаком гнойной раны является гной – жидкость, содержащая бактерии, тканевый детрит, глобулины, альбумины, ферменты лейкоцитарного и микробного происхождения, жиры, холестерин, примесь ДНК и погибшие лейкоциты. Цвет и консистенция гноя зависят от вида возбудителя. Для стафилококка характерен густой желтый или белый гной, для стрептококка – жидкий зеленоватый или желтоватый, для кишечной палочки – жидкий буро-желтый, для анаэробных микробов – бурый зловонный, для синегнойной инфекции – желтоватый, отливающий сине-зеленым на повязке (этот оттенок гной приобретает при контакте с кислородом во внешней среде). Количество гноя может существенно различаться. Под гноем могут обнаруживаться участки некротической ткани и грануляции.
Из раны в организм пациента поступают токсины, что обуславливает появление симптомов общей интоксикации. Характерно повышение температуры, потеря аппетита, потливость, слабость, ознобы, головная боль. В анализах крови выявляется ускорение СОЭ и лейкоцитоз со сдвигом влево. В анализе мочи обнаруживается белок. В тяжелых случаях возможно повышение уровня мочевины, креатинина и билирубина в крови, анемия, лейкопения, диспротеинемия и гипопротеинемия. Клинически при тяжелой интоксикации может наблюдаться резкая слабость и нарушения сознания вплоть до комы.
В зависимости от преобладающего процесса выделяют следующие стадии гнойного процесса: формирование гнойного очага, очищение и регенерация, заживление. Все гнойные раны заживают вторичным натяжением.
Осложнения
При гнойных ранах возможен целый ряд осложнений. Лимфангит (воспаление лимфатических сосудов, расположенных проксимальнее раны) проявляется красными полосами, направленными от раны к регионарным лимфатическим узлам. При лимфадените (воспалении лимфатических узлов) регионарные лимфоузлы увеличиваются и становятся болезненными. Тромбофлебит (воспаление вен) сопровождается появлением болезненных красных тяжей по ходу подкожных вен. При контактном распространении гноя возможно развитие гнойных затеков, периостита, остеомиелита, гнойного артрита, абсцесса и флегмоны. Самым тяжелым осложнением гнойных ран является сепсис.
Если заживления не происходит, гнойная рана может перейти в хроническую форму. Зарубежные специалисты рассматривают раны без тенденции к заживлению в течение 4 и более недель, как хронические. К числу таких ран относят пролежни, трофические язвы, случайные или операционные длительно незаживающие раны.
Диагностика
Из-за наличия явных местных признаков диагностика гнойных ран не представляет затруднений. Для исключения вовлеченности подлежащих анатомических структур может выполняться рентгенография, МРТ или КТ пораженного сегмента. В общем анализе крови определяются признаки воспаления. Для определения вида и чувствительности возбудителя производится посев отделяемого на питательные среды.
Лечение гнойных ран
Тактика лечения зависит от фазы раневого процесса. На стадии формирования гнойного очага основной задачей хирургов является очищение раны, ограничение воспаления, борьба с патогенными микроорганизмами и детоксикация (при наличии показаний). На второй стадии проводятся мероприятия по стимуляции регенерации, возможно наложение ранних вторичных швов или проведение кожной пластики. На стадии закрытия раны осуществляется стимуляция образования эпителия.
При наличии гноя проводится хирургическая обработка, включающая в себя рассечение краев раны или кожи над очагом, удаление гноя, исследование раны для выявления затеков и, при необходимости – вскрытие этих затеков, удаление некротических тканей (некрэктомию), остановку кровотечения, промывание и дренирование раны. Швы на гнойные раны не накладывают, наложение редких швов допускается только при организации проточно-промывного дренирования. Наряду с традиционными методами лечения гнойных ран применяются современные методики: вакуум-терапия, местная озонотерапия, гипербарическая оксигенация, обработка с использованием лазера, ультразвуковая обработка, криовоздействие, обработка пульсирующей струей антисептика, введение в рану сорбентов и т. д.
По показаниям осуществляется детоксикация: форсированный диурез, инфузионная терапия, экстракорпоральная гемокоррекция и т. п. Все перечисленные мероприятия, как традиционные, так и современные, проводятся на фоне рациональной антибиотикотерапии и иммунокоррекции. В зависимости от тяжести процесса антибиотики могут назначаться перорально, внутримышечно или внутривенно. В первые дни используются препараты широкого спектра действия. После определения возбудителя антибиотик заменяют с учетом чувствительности микроорганизмов.
После очищения гнойной раны предпринимаются меры для восстановления анатомических взаимоотношений и закрытия раны (ранние и поздние вторичные швы, кожная пластика). Наложение вторичных швов показано при отсутствии гноя, некротических тканей и выраженного воспаления окружающих тканей. При этом необходимо, чтобы края раны можно было сопоставить без натяжения. При наличии дефекта тканей и невозможности сопоставить края раны выполняется кожная пластика с использованием островкового и марочного способов, пластика встречными лоскутами, пластика свободным кожным лоскутом или пластика кожным лоскутом на сосудистой ножке.
Источник