Диагностический поиск при отеках
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Отеки ног – причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Отеки ног – очень распространенная проблема среди пациентов старшего возраста. Реже они встречаются у людей среднего возраста, совсем редко – у подростков и детей.
Отеки образуются в результате скопления избыточного количества жидкости в тканях.
Сами по себе отеки ног очень редко приводят к серьезным осложнениям. Они скорее являются показателем наличия патологии сердечно-сосудистой системы, почек, печени, желудочно-кишечного тракта.
Разновидности отеков ног
Отеки нижних конечностей классифицируются по нескольким параметрам.
- Воспалительные и невоспалительные отеки.
Выделяют отеки воспалительные и невоспалительные. Первые развиваются на фоне воспаления и характеризуются наличием покраснения, болезненности, повышением температуры мягких тканей в месте воспаления, что в большинстве случаев не свойственно невоспалительным отекам.
- Локализованные и генерализованные отеки.
По распространенности отеки могут быть локализованными и генерализованными. Локализованные (местные) отеки возникают на отдельных участках тела, например, на ногах. Генерализованные отеки возникают сразу в нескольких местах (на ногах, пояснице, лице) или даже по всему телу.
- Односторонние и двусторонние отеки.
Для понимания причины отеков важна такая их характеристика, как симметричность, поэтому отеки ног подразделяют на двусторонние и односторонние.
Еще одним параметром, важным для оценки отеков ног, является их распространенность: в одних случаях они могут захватывать лодыжки, в других – подниматься выше колена.
Возможные причины отеков ног
Как было отмечено выше, отеки развиваются в результате избыточного скопления жидкости в тканях. Почему это происходит, и откуда берется жидкость?
Из капилляров часть плазмы выходит в межклеточное пространство и образует тканевую жидкость.
Причинами повышенного поступления жидкости в ткань могут стать высокое артериальное давление, уменьшение содержания белков в плазме крови, увеличение проницаемости сосудов при различных инфекционно-воспалительных, аллергических и иных заболеваниях. Среди основных причин нарушения оттока жидкости из тканей следует отметить механические препятствия (например, тромбы) в венах нижних конечностей, нарушение работы венозных клапанов, повреждение лимфатических сосудов, а также сердечную недостаточность, при которой сердце не справляется с притоком венозной крови, и она застаивается в венах.
При каких заболеваниях возникают отеки на ногах?
Отеки являются симптомом большого числа заболеваний, как терапевтического, так и хирургического профиля. Отеки ног наиболее характерны для следующих патологий:
- сердечная недостаточность;
- хроническая венозная недостаточность, варикозная болезнь, тромбозы вен нижних конечностей;
- нарушение оттока лимфы по лимфатическим сосудам при паразитарных заболеваниях, после травм и операций;
- инфекции мягких тканей нижних конечностей.
Генерализованные отеки, в т. ч. на ногах, являются симптомами таких заболеваний, как:
- почечная недостаточность вследствие врожденных или иммуновоспалительных заболеваний, длительно текущей артериальной гипертензии, сахарного диабета, бесконтрольного приема лекарственных препаратов, тяжелых отравлений химическими веществами;
- печеночная недостаточность вследствие гепатита, цирроза, жирового перерождения печени;
- длительно текущие заболевания желудочно-кишечного тракта (гастрит, энтерит, хронический панкреатит, болезнь Крона и др.), а также строгая безбелковая диета, следствием которых является нарушение всасывания и недостаток белков.
К каким врачам обращаться?
В случае возникновения отеков ног не стоит откладывать визит к врачу. Вначале нужно обратиться к специалисту широкого профиля:
терапевту
или
хирургу
. Следует помнить, что односторонние остро возникшие отеки чаще свидетельствуют о хирургической патологии. В случае же двусторонних отеков целесообразно обратиться к терапевту. После постановки предварительного диагноза врачи широкого профиля могут порекомендовать вам консультацию и наблюдение у врачей-специалистов:
Диагностика и обследования
Диагностику происхождения отеков начинают с выяснения обстоятельств, при которых они возникли, и уточнения наличия хронических заболеваний.
После всестороннего осмотра пациента, врач в зависимости от предполагаемого диагноза назначает определенные лабораторно-инструментальные исследования:
- общий анализ мочи и
анализ мочи на альбуминурию для оценки функции почек; - комплексный биохимический анализ крови, включающий определение концентрации
альбумина и
общего белка в крови,
креатинина с расчетом скорости клубочковой фильтрации и
мочевины (показатели работы мочевыделительной системы), ферментов
АСаТ,
АЛаТ,
щелочной фосфатазы, билирубина и его фракций, отражающих состояние печени; - исследование крови на наличие признаков
ВИЧ-инфекции,
гепатита В и
гепатита С для выявления возможных поражений печени; - коагулограмму, показывающую активность свертывающей системы крови и косвенно отражающую возможность тромбообразования в венах нижних конечностей;
- исследование концентрации маркера сердечной недостаточности –
натрийуретического пептида для подтверждения или исключения сердечной недостаточности; - исследование концентрации
электролитов в крови, отражающих состояние надпочечников, гормоны которых играют существенную роль в поддержании водного баланса; - копрограмму – анализ кала, отражающий состояние пищеварительной системы (в данном случае необходим для анализа всасывания белков и других веществ в желудочно-кишечном тракте);
- электрокардиограмму для исключения или подтверждения заболеваний сердца;
- эхокардиографию для определения сократительной способности сердца;
- ультразвуковое исследование органов брюшной полости, в первую очередь
почек и
печени; - суточное мониторирование артериального давления;
- ультразвуковую допплерографию вен нижних конечностей для определения их проходимости и качества функционирования венозных клапанов.
Лечение
В зависимости от результатов обследования и поставленного диагноза пациенту назначается комплексное лечение. В большинстве случаев причиной отеков ног является сердечная недостаточность. Ее терапия включает в себя большое количество составляющих, среди которых изменение образа жизни (отказ от курения, чрезмерного потребления алкоголя, исключение стрессов), диета, ограничение потребления поваренной соли, нормализация объема потребляемой жидкости, медикаментозная терапия, направленная на предотвращение прогрессивного снижения функции сердца, стабилизацию артериального давления, защиту почек и выведение избытка жидкости из организма.
В случае выявления недостаточности вен нижних конечностей как причины развития отеков, врач рекомендует пациенту ношение компрессионного трикотажа, который предотвращает задержку крови в венах [картинка]. Также может быть рекомендована лечебная гимнастика. Однако наиболее эффективными считаются хирургические методы лечения варикозной болезни.
Если причиной появления местного отека на ноге послужил инфекционно-воспалительный процесс, пациенту может быть рекомендовано местное лечение кремами, мазями, компрессами, уменьшающими воспаление и выраженность отека. В более сложных случаях дополнительно назначают антибиотики и противовоспалительные препараты. При нагноительном процессе хирург может принять решение о проведении оперативного лечения.
Что следует делать при появлении отеков ног?
Правильный ответ на этот вопрос может быть только один: при появлении отеков обратитесь к врачу и пройдите комплексное обследование. К сожалению, нет универсального метода лечения, который можно было бы рекомендовать всем пациентам с отеками ног.
При появлении отеков следует сократить потребление соли, т. к. она способствует задержке жидкости в организме.
Длительное пребывание в положении сидя с согнутыми ногами или стоя может приводить к застою крови в ногах, поэтому следует чаще менять положение тела в течение дня: прилечь, присесть, пройтись и т. д.
Необходимо избегать чрезмерного сдавливания конечностей тесной обовью, тугими повязками из эластичных бинтов или самостоятельно подобранным компрессионным трикотажем.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Рвота
Установить причину, вызвавшую рвоту, помогут сведения о характере рвоты и составе рвотных масс. Помимо отравления причиной рвоты может быть интоксикация, вызванная каким-либо заболеванием. Кроме того, рвоту может вызвать раздражение нервной системы, не связанное с интоксикацией.
Гипогликемия
Регуляция углеводного обмена осуществляется под контролем нервной и эндокринной систем. Гипогликемия – это не заболевание, а состояние, характерное для многих заболеваний.
Повышены эстрогены
Избыток эстрогенов: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Гипергидроз
Гипергидроз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Источник
В статье представлен алгоритм диагностики и диуретическая терапия при отечном синдроме
Отечный синдром встречается часто. Причины его развития весьма многообразны: хроническая сердечная недостаточность (ХСН), патология почек, повышенное венозное давление вследствие недостаточности венозных клапанов, острый венозный тромбоз, сдавление вен извне, нарушение лимфатического оттока, гипопротеинемия и пр.
Пациенты с периферическими отеками направляются к кардиологу, как правило, с диагнозом ХСН. В первую очередь кардиолог решает задачу – подтвердить или исключить сердечное происхождение отеков. Решить эту задачу помогают:
1) клинические особенности отеков при недостаточности кровообращения;
2) выявление системной венозной гипертензии;
3) наличие признаков органического заболевания сердца.
1. Периферические отеки.
• Распределение отеков обусловлено действием силы тяжести – они локализуются в наиболее низко расположенной части тела (у ходячих больных возникают преимущественно отеки ног, у лежачих – отеки спины, поясницы, крестца) и обычно отсутствуют на лице, руках, в верхней части туловища.
• Отеки ног, как правило, симметричны (стопы, голени, бедра увеличены в одинаковой степени).
• Симметричность отеков необходимо оценивать, чтобы связать их с недостаточностью кровообращения. Для этого следует измерить окружности голеней и бедер. Если они окажутся разными, то необходимо искать местные нарушения кровообращения, прежде всего патологию венозной и лимфатической систем.
• Асимметричные отеки ног исключают сердечную недостаточность как единственную их причину.
2. Признаки системной венозной гипертензии.
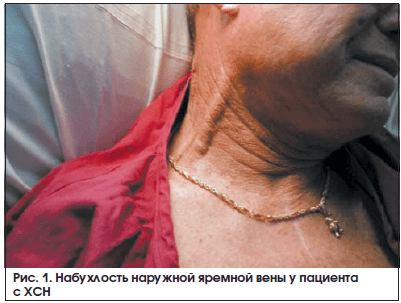
• Набухлость яремных вен.
• Застойное увеличение печени.
Набухание и пульсация шейных вен – это характерный симптом повышения центрального венозного давления. У здорового человека в вертикальном положении тела вены шеи не видны. Чтобы оценить наполнение наружных яремных вен, следует уложить пациента на спину на кровати с приподнятым под углом в 45 градусов изголовьем (рис. 1). Именно при таком положении тела давление в правом предсердии сердца соответствует 10 см H2O. В норме вены в таком положении выглядят запавшими либо наполняются до уровня не более чем 1–2 см над рукояткой грудины (до нижнего края musculus sternocleidomastoideus), наполнение вен при вдохе меньше, чем при выдохе. 
Если же переполнение и расширение шейных вен заметно и в вертикальном положении, значит, имеет место общий (правожелудочковая сердечная недостаточность, а также заболевания, повышающие давление в грудной клетке и затрудняющие отток венозной крови через полые вены) или местный (сдавление вены снаружи – опухоль, рубцы и т. п., либо ее закупорка тромбом) венозный застой. Причем если при заболеваниях органов дыхания шейные вены набухают лишь при выдохе, за счет повышения внутригрудного давления и затруднения притока крови к сердцу, то при ХСН набухание шейных вен отмечается постоянно. Если в положении стоя наполнение яремных вен достигает угла нижней челюсти, то венозное давление превышает 25 см H2O.
При правожелудочковой сердечной недостаточности с застоем венозной крови в большом круге кровообращения может присутствовать и их медленная пульсация (положительный венный пульс). Такая пульсация возникает в результате возврата (регургитации) крови из правого желудочка в правое предсердие. Пульсация шейных вен отличается от пульсации сонных артерий меньшей амплитудой, отсутствием ее ощущения при пальпации.
Признаком венозной гипертензии может быть и расширение вен рук, если при поднимании руки они не спадаются. Густав Гертнер (Gaertner) предложил для клинической практики простой прием ориентировочного определения уровня давления в правом предсердии: чем выше необходимо поднимать руку, чтобы спались поверхностные вены руки, тем выше давление в правом предсердии (высота, на которую поднимается рука от уровня правого предсердия, выраженная в миллиметрах, приблизительно соответствует величине венозного давления).
Застойное увеличения печени. Печень называют резервуаром для застойной крови и манометром правого предсердия. Гепатомегалия представляет классическое проявление недостаточности правого желудочка. Повышенное центральное венозное давление передается в печеночные вены и мешает току крови к центральной части дольки – развивается центральная портальная гипертензия. Полнокровие печени обычно сопровождается увеличением ее размеров. Системная венозная гипертензия может также проявляться пульсацией печени (у больных с недостаточностью правого предсердно-желудочкового клапана). Поэтому у всех больных необходимо определять размеры печени (по крайней мере, по правой среднеключичной линии). Нельзя ограничиваться только определением нижнего края печени, т. к. это может привести к грубой ошибке в оценке размеров печени при низком стоянии купола диафрагмы (например, у больных с эмфиземой легких).
При отсутствии выраженного набухания шейных вен для выявления полнокровия печени применяется проба с надавливанием на живот в области правого подреберья (давить надо осторожно, но достаточно сильно в течение 1 мин, в это время больной нормально дышит и не натуживается).
В норме при надавливании на подреберье или на живот давление в шейных венах либо останется прежним, либо снижается, т. к. повышение внутрибрюшного давления при надавливании на живот снижает венозный возврат из бедренных вен почти так же эффективно, как жгуты, наложенные на бедра. А при венозном полнокровии вследствие правожелудочковой недостаточности выдавливание крови из венозных депо увеличивает венозный возврат и вызывает повышение венозного давления. Чем выше становится набухлость и выраженность пульсации яремной вены при нажатии на живот, тем выше венозное давление. Этот прием носит название гепато-югулярного рефлюкса (рис. 2). Этот термин появился в 1885 г. В то время считалось, что ключевым компонентом рассматриваемой пробы является нажатие на увеличенную печень и что эта проба выявляет исключительно трикуспидальную регургитацию. В действительности же эффект может быть достигнут как при нормальных размерах печени, так и при нажатии на любую область живота, хотя наиболее выраженная реакция действительно имеет место именно при надавливании в правом верхнем квадранте живота. 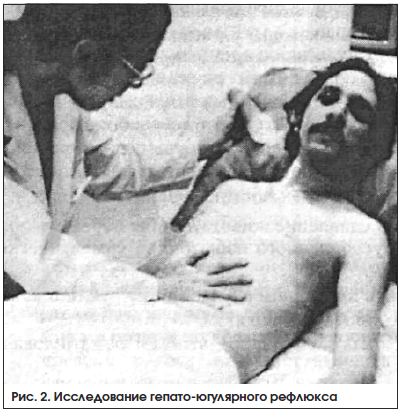
Компрессия живота позволяет выявить относительное повышение венозного давления даже в тех случаях, когда его абсолютная величина нормализовалась на фоне терапии.
При недостаточности трехстворчатого клапана может определяться пульсация печени, обусловленная обратным поступлением части крови из правого желудочка сердца в полые вены или препятствием оттоку из них.
3. Признаки органического заболевания сердца. Увеличение размеров правых отделов сердца, определяемое клинически или с помощью инструментальных методов, всегда имеется на той стадии систолической сердечной недостаточности, когда возможно развитие отеков.
Диагностировать сердечную недостаточность с сохранной фракцией выброса труднее, поскольку увеличения размеров камер сердца может не быть. В таких случаях существенную помощь оказывает определение уровня натрийуретических пептидов.
Высвобождение предсердного (ANP) и мозгового (BNP) натрийуретических пептидов происходит в ответ на растяжение стенки миокарда и повышение внутриполостного давления в предсердиях и желудочках. Определение ANP и, особенно, BNP позволяет проводить скрининг среди ранее не леченных больных, у которых имеется подозрение на наличие дисфункции левого желудочка. У пациентов с изолированной диастолической дисфункцией уровень BNP в плазме крови достоверно повышен пропорционально степени тяжести диастолической дисфункции. По динамике концентрации BNP можно судить об эффективности проводимой терапии и титровать дозу препаратов.
Наличие отеков при ХСН является показанием для терапии петлевыми диуретиками. Препараты этой группы блокируют реабсорбцию Na, K и Cl из первичного фильтрата в толстом сегменте восходящего участка петли Генле. Вследствие увеличения выделения Na+ происходит вторичное (опосредованное осмотически связанной водой) усиленное выведение воды и увеличение секреции K+ в дистальной части почечного канальца. У больных с отечным синдромом диуретики дают клиническое улучшение более быстро, чем любое другое лекарственное средство для лечения ХСН.
Основным представителем этого класса является фуросемид. Он вызывает быстро наступающий, сильный и кратковременный диурез. После приема внутрь действие фуросемида начинается через 30–60 мин, достигая максимума через 1–2 ч, эффект длится – 2–3 ч. Во время действия фуросемида выведение Na+ значительно возрастает, однако с окончанием действия фуросемида скорость выведения Na+ уменьшается и становится ниже исходного уровня (синдром рикошета или отмены). Феномен обусловлен активацией ренин-ангиотензинового и других антинатрийуретических нейрогуморальных звеньев регуляции в ответ на массивный диурез. Быстрое снижение объема циркулирующей крови вследствие форсирования диуреза уменьшает уровень предсердного натрийуретического фактора в плазме, стимулирует аргинин-вазопрессивную и симпатическую системы, вызывает вазоконстрикцию. При приеме 1 р./сут, вследствие феномена рикошета, фуросемид может не оказать существенного влияния на суточное выведение Na+.
Торасемид (Тригрим®) при назначении per os быстро и практически полностью абсорбируется, как и фуросемид, пик его концентрации в плазме достигается в течение первых 2 ч. Однако период полувыведения препарата и продолжительность его действия по меньшей мере вдвое выше, чем у фуросемида [1]. Диуретическое действие его плавное [2, 3]. Объем выделенной жидкости, а также экскреция натрия и хлоридов возрастают линейно при назначении препарата в дозе 2,5–100 мг/сут [4].
Благодаря длительному натрийуретическому и диуретическому действию торасемид можно назначать 1 р./сут. В отличие от фуросемида, феномен рикошета не характерен для торасемида. Это объясняется не только его длительным действием, но и присущей ему антиальдостероновой активностью [4]. Наряду с прямым калийуретическим эффектом препарат оказывает косвенное калийсберегающее действие. В результате при лечении торасемидом в дозе до 10 мг/сут экскреция калия с мочой увеличивается лишь во время нескольких часов диуреза, однако общая, суточная экскреция калия при этом практически не изменяется.
Сопоставление влияния торасемида и фуросемида на качество жизни и частоту госпитализаций у больных с ХСН проведено в ряде проспективных рандомизированных исследований [3, 5, 6].
Улучшение переносимости физических нагрузок наблюдалось у 62% пациентов, лечившихся торасемидом, и 55% пациентов, принимавших фуросемид. Была отмечена тенденция к большей эффективности в отношении клинических симптомов ХСН: периферические отеки, одышка, влажные хрипы в легких, никтурия и др. Лечение торасемидом сопровождалось более значительным уменьшением индексов одышки и утомляемости, хотя достоверная разница между группами была выявлена только при оценке утомляемости через 2, 8 и 12 мес. У больных, получавших торасемид, частота госпитализаций по поводу сердечной недостаточности оказалась ниже, чем у пациентов группы фуросемида (17 и 39% соответственно; p<0,01). Меньше оказалась и длительность пребывания больных в стационаре в связи с сердечной недостаточностью (106 и 296 дней соответственно; p=0,02) [6].
Подобные результаты были получены при ретроспективном анализе 12-месячного опыта применения торасемида и фуросемида в Швейцарии и Германии более чем у 1200 больных с сердечной недостаточностью [7]. В обеих странах частота госпитализаций при лечении торасемидом была ниже (3,6 и 1,4% в Швейцарии и Германии соответственно), чем при применении фуросемида (5,4 и 2,0% соответственно). Применение торасемида позволило снизить общие затраты на лечение больных примерно в 2 раза за счет сокращения среднего числа дней, проведенных ими в стационаре.
Изучению эффективности и безопасности неинтенсивного режима дегидратации торасемидом в сравнении с фуросемидом при лечении больных с декомпенсированной ХСН было посвящено многоцентровое рандомизированное сравнительное исследование ДУЭЛЬ–ХСН [8, 9], в котором приняли участие 30 клинических центров из 23 городов РФ.
Начальная доза торасемида составляла 20 мг/сут и титровалась по необходимости. В итоге средняя доза торасемида в активной фазе составила 21,7, а перед выпиской – 14,5 мг/сут. В группе терапии фуросемидом лечение начинали с дозы 80,0 мг/сут и корректировали ее по мере необходимости. Средняя доза фуросемида составила 75,6 мг/сут, а перед выпиской – 50,4 мг/сут.
Начиная с первого же дня лечения потеря массы тела была большей в группе лечения торасемидом, причем со 2–х суток лечения эти различия приобретали достоверный характер. В итоге потеря массы тела около 4 кг, устранение симптомов гипергидратации были достигнуты к 7-му дню в группе торасемида и к 12-му дню в группе фуросемида – разница в скорости наступления компенсации 5 дней. В обеих группах больных улучшение клинического состояния сопровождалось увеличением толерантности к нагрузкам. Полная компенсация достигнута у 94,8% при терапии торасемидом и у 86,1% (р<0,01) при лечении фуросемидом.
По данным крупного сравнительного исследования TORIC (TORsemide in Congestive heart failure), в котором сравнивали фиксированные дозы 40 мг/сут фуросемида и 10 мг/сут торасемида у 1377 больных с ХСН II–III функционального класса [2], торасемид по эффективности превосходил фуросемид. Так, уменьшение функционального класса по NYHA было отмечено у 45,8 и 37,2% больных 1–й и 2-й групп соответственно (p=0,00017). Кроме того, торасемид реже вызывал гипокалиемию, частота, которой в конце исследования в 1-й и 2-й группах составила 12,9 и 17,9% соответственно (p=0,013). Общая и сердечно-сосудистая смертность в группе пациентов, принимавших торасемид, была достоверно ниже (2,2% против 4,5% в группе сравнения; p<0,05)
Торасемид в отличие от большинства других петлевых диуретиков не усугубляет нежелательную у пациентов с ХСН гиперактивацию симпатической нервной системы [10]. При лечении торасемидом плазменная концентрация норадреналина оставалась стабильной, в то время как при применении фуросемида наблюдалось достоверное увеличение этого показателя (с 370±170 до 481±247 пг/мл; р<0,05).
Интересной находкой является торможение развития миокардиального фиброза при применении торасемида [9, 11]. Морфологическое исследование ткани миокарда межжелудочковой перегородки, полученной при биопсии у пациентов с ХСН II–IV функционального класса, выявило достоверное уменьшение экспрессии проколлагена I типа и коллагена I типа в группе, принимавшей торасемид; у тех, кому назначали фуросемид, указанные изменения отсутствовали. Прием торасемида, но не фуросемида, сопровождается угнетением карбокситерминальной протеиназы проколлагена I типа – фермента, обусловливающего внеклеточное накопление коллагена в миокарде, активируемое избытком альдостерона
Минимальный риск возникновения гипокалиемии при назначении торасемида, отсутствие гиперактивации симпатической нервной системы, способность уменьшать выраженность миокардиального ремоделирования во многом позволяют объяснить положительное влияние торасемида на долгосрочный прогноз больных ХСН.
Источник
